Абдукционный перелом шейки бедра

Травмирование тонкой части верхнего отдела бедренной кости с последующим нарушением целостности истолковывается, как перелом шейки бедра. Повреждениям подвержены люди любых возрастов. У молодых травмирование костных тканей обычно связано с воздействием внешних факторов (авария, падение с большой высоты). Старшему поколению достаточно упасть с высоты собственного роста, получить толчок в бок или просто наклонить туловище.
С годами минеральная плотность костной ткани уменьшается. Возрастные изменения провоцируют развитие остеопороза, повышают риски потенциальных переломов. Статистические данные свидетельствуют о 90 % случаев переломов шейки бедра у лиц, перешагнувших 65-летний рубеж. У женской половины населения повреждения диагностируются в два раза чаще, чем у сильного пола.
Биологическое строение сустава
Самый крупный элемент человеческого скелета – тазобедренный сустав. Эта часть организма наделена опорной функцией и способностью выдерживать значительные нагрузки при движениях и длительном стоянии.
В его комплектацию входят:
- вертлужная впадина тазовой кости с расположенным в ней суставным хрящом;
- округлая головка бедренной кости, соединенная с суставной впадиной крупной связкой, проходящей в суставе;
- межсуставная капсула и мощные связки, окружающие подвижные сочленения;
- периферическая часть головки, где находится шейка бедра, переходящая в тело бедренной кости.
Основная часть кости по отношению к шейки размещена под углом, в области которого сформированы большой вертел и малый вертел.

Систематизация повреждений
В травматологической практике переломы систематизируются в прямой зависимости от расстояния линии излома и головки бедра. Чем ближе повреждение к критической отметке, тем выше вероятность возникновения аваскулярного некроза – омертвение костной ткани из-за недостаточного кровообращения. На основании анатомической локализации определены следующие виды переломов:
Субкапитальный – самая опасная разновидность переломов ввиду очень близкого расположения поврежденного участка к головке бедренной кости.
Безисцервикальный – нарушение целостности шейки бедра ближе к вертелам.
Трансцервикальный – излом, расположенный в центральной части шейки.
При ротации отломков в соответствии с их направлением различают:
- аддукционный перелом (невколоченный) – смещение проксимального отломка кнутри, полное разъединение костных тканей, отклонение дистального отломка кверху;
- абдукционный перелом шейки бедра (вколоченный) – проникновение дистальной части шейки в проксимальную часть и головку.
Тактика лечения и шансы на дальнейшее восстановление определяются по степени смещения отломков.
- 1 тип – неполный перелом (трещина), с риском возможного разъединения отломков.
- 2 тип – завершенный перелом при котором связки удерживают отломок от смещения.
- 3 тип – завершенный перелом с неполным смещением.
- 4 тип – законченный перелом с полным разъединением и смещением отломков.
Симптоматика
Основные признаки перелома – возникновение незначительной боли, усугубляющейся при двигательной активности, незначительный отек. При поколачивании по пятке болевой синдром проявляется в тазобедренном суставе. Пальпация поврежденного участка приводит к усилению болезненных ощущений.
У пострадавшего стопа развернута, а наружный край прилегает к поверхности. Сменить самостоятельно положение больной не в состоянии. В некоторых случаях при движении отмечается хрустящий звук в области повреждения. Если перелом вызвал смещение отломков заметны наружная ротация сустава и укорочение конечности.

Следует отметить, чем опасен вколоченный перелом шейки бедра. При нем отсутствуют характерные симптомы. Пострадавший может активно двигать конечностью, ходить без посторонней помощи, ассоциируя незначительную боль с разными заболеваниями. В конечном итоге это приводит к расклинению перелома и смещению отломков.
Лечебные мероприятия
 Лучшим способом устранения последствий переломов шейки бедра считается оперативное вмешательство. Если у пациента существуют противопоказания, в лечении без операции используют стандартную шину, деротационный сапожок, скелетное вытяжение. Мероприятия не дают гарантии на полное сращение отломков, хотя упрощают уход за пострадавшем и обеспечивают минимальную возможность двигательной активности. Вытяжение помогает вправить отломки, но удержать их в таком состоянии ввиду частичной неподвижности трудно. В большинстве случаев элементы кости оказываются перерастянутыми или не в полной мере низведенными.
Лучшим способом устранения последствий переломов шейки бедра считается оперативное вмешательство. Если у пациента существуют противопоказания, в лечении без операции используют стандартную шину, деротационный сапожок, скелетное вытяжение. Мероприятия не дают гарантии на полное сращение отломков, хотя упрощают уход за пострадавшем и обеспечивают минимальную возможность двигательной активности. Вытяжение помогает вправить отломки, но удержать их в таком состоянии ввиду частичной неподвижности трудно. В большинстве случаев элементы кости оказываются перерастянутыми или не в полной мере низведенными.
В таком состоянии больной остается на протяжении 2 – 3 месяцев. После чего проводится повторная рентгенография. Если исследование подтверждает образование соединительнотканной мозоли, больному разрешают ходить, опираясь на костыли, без нагрузки на поврежденную конечность. При благоприятном прогнозе восстановительный период занимает до 5 – 8 недель.
Осложнения
Необходимое условие для полного сращивания костей – правильное кровоснабжение и доставка необходимых питательных веществ к пораженному участку. При переломе нарушается целостность костной ткани и близлежащих к ней подвижных соединений и сосудов, что негативно сказывается на регенеративном процессе. В детском возрасте кость восстанавливается, структурно перестраивается, деформация в процессе роста исправляется. У пожилых людей из-за естественного старения часть сосудов закрывается до получения травмы.
Гипсовая иммобилизация сустава при переломе шейки бедра обрекает человека на вынужденную неподвижность в течение долгого времени. Последствия полного ограничения двигательной активности: возникновение пролежней, проблемы с функционированием желудочно-кишечного тракта, развитие застойных явлений в легких, а со временем и пневмонии, образование тромбозов, психоэмоциональные расстройства.
Именно из-за осложнений при переломе шейки бедра увеличивается риск инвалидизации и смертельных исходов. Поэтому хирурги-травматологи не позднее первых 7 дней после полученной травмы рекомендуют срочное хирургическое вмешательство.
Существенными плюсами в оперативном лечении являются:
- сокращение продолжительности лечения;
- ранние сроки активизации пациента;
- обеспечение лучших функциональных результатов.
Для людей старшего возраста операция – шанс не остаться прикованным к постели.
Хирургическая помощь
При переломе шейки бедра чаще всего используют остеосинтез. Метод подразумевает непосредственное введение фиксатора кости в зону повреждения.
Под контролем рентгенографического оборудования обломки скрепляются различными металлоконструкциями:
- спицами, на которые закручивают шурупы, полые внутри и резные снаружи;
- трехлопастными гвоздями большой толщины, вбиваемые в шейку со стороны вертелов;
- спонгиозными винтами с плоской резьбой, предназначенными для губчатой кости.
При завершенном переломе со значительным смещением показано эндопротезирование сустава. Хирургический процесс по частичной или полной замене тазобедренного сустава имплантатами осуществляется в условиях операционного помещения при вытяжении конечности. Вмешательство проводят под общим наркозом, стараясь минимизировать повреждение близлежащих мягких тканей. Произведя открытый разрез, выделяют и иссекают поврежденные суставные элементы. На резецированных областях закрепляют эндопротезы, проводят контроль подвижности сустава, послойно ушивают рану.

Идеальный способ устранения повреждений у пожилых – цементный эндопротез. Устройство крепится с помощью специального полимера, который исключает врастание костных структур. Метод дает возможность надежно зафиксировать эндопротез при наличии остеопороза.
Можно ли протезировать поврежденный сустав, и каким способом – для каждого больного определяется индивидуально. В хирургической травматологии практикуется использование бесцементных протезов. Устройства представляют собой пористые конструкции, не препятствующие прорастанию костных тканей.
Послеоперационный период
В терапевтический курс после операции включают назначение препаратов, обладающих анальгезирующим и противобактериальным эффектом. Предупреждение тромбообразования проводят с помощью антикоагулянтов. После стабилизации больного осуществляются физиотерапевтические методы лечения. Для улучшения кровообращения, увеличения диапазона движений, восстановления гибкости связочного аппарата и повышения мышечного тонуса в обязательном порядке назначается лечебная физкультура.
Сроки восстановления после операции и дальнейший прогноз зависят от общего состояния пациента и правильного подбора программы реабилитационных мероприятий.
Помните! Успех операции и шансы на полное возвращение утраченного здоровья напрямую связаны с четким выполнением всех предписаний лечащего врача.
Реабилитация в домашних условиях
Аномальные отклонения от привычной жизнедеятельности вызывают у людей стресс. У пожилых пациентов состояние усугубляется старческим слабоумием. В стационаре психоэмоциональное равновесие поддерживают с помощью лекарственных препаратов. По возвращении домой без средств, способных притормаживать реакции, проблемы с психикой резко обостряются. Больной осознает, что он теперь не может выполнить самостоятельно элементарные действия. Клинические исследования подтвердили: стабильное психоэмоциональное состояние пациента сокращает срок реабилитации.

При лечении в домашних условиях важно придерживаться следующих рекомендаций:
- Постоянно подбадривайте человека, постарайтесь разнообразить его времяпрепровождение.
- Обеспечьте больного достаточным количеством жидкости. Правильный водный баланс необходимое условие для восстановления организма.
- Для удобства пострадавшего организацию мочевыведения осуществляйте с помощью судна с низкими бортиками или произведенного из плотной резины.
- Ограничьте употребление мяса. Для нормализации перистальтики кишечника обогатите рацион овощами, фруктами, продуктами с повышенным содержанием клетчатки. В этот период для организма важен кальций. Расширьте перечень употребляемых блюд за счет молочных и рыбных ингредиентов.
- Обустройте лежачее место больного специальными приспособлениями, чтобы он мог проявлять хотя бы незначительную двигательную активность. Это упростит уход за ним и убережет от пролежней.
- Обеспечьте пострадавшему приток свежего воздуха, проветривайте помещение, в котором он находится.
- Главное условие: регулярная смена постельного белья и одежды больного, чистота кожного покрова, обработка участков, подверженных образованию пролежней.
Может быть полезно знать: что такое остеомиелит ноги и как лечить.
Чтобы предотвратить перелом костей позаботьтесь о своевременно приеме препаратов кальция: Кальцемин Адванс поможет восполнить недостаток кальция, а значит укрепить скелет человека.
Источник
Степень
вколочения отломков при абдукционных
(вальгус-ных) переломах может быть
различной: легкое внедрение и взаимное
сцепление отломков, дистальная часть
шейки внедряется в губчатую кость
проксимальной части шейки иго-ловки,
глубокое взаимное внедрение отломков.
Шеечно-диафизарный угол больше нормы
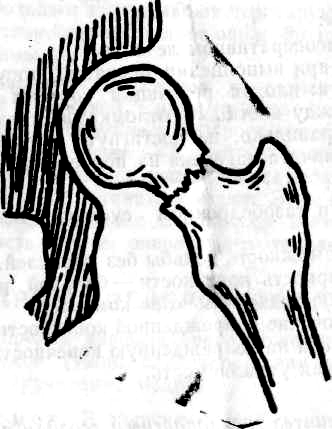
Клиника.
В отличие от аддукционных переломов
вколоченные
переломы трудно диагностируются, так
как:
Больные могут
ходить.Нет наружной
ротации поврежденной ноги.Большой вертел
не смещается кверху.Нет укорочения
поврежденной конечности.Боль в области
перелома небольшая.Движения в
тазобедренном суставе возможны.
Диагноз
уточняют по рентгеновским снимкам в
двух проекциях.
Лечение.
После
обезболивания
места
перелома накладывают
скелетное
вытяжение на
2-3 месяца. Груз должен быть
небольшим (3 кг), чтобы предупредить
расклинение отломков.
Лечение
тазобедренной
гипсовой повязкой на
3-4 месяца. При
таком лечении в 80% случаев может наступить
сращение отломков. Нагрузку разрешают
через 5-6 месяцев. Если
в процессе лечения наступило расклинение
отломков, то производят
остеосинтез трехлопастным гвоздем.
Несросшиеся переломы и ложные суставы шейки бедра.
Причины:
При неоперативном
лечении.Если
при выполнении операции допущены
технические погрешности: плохая
репозиция костных отломков; остался
диастаз между костными отломками;
трехлопастный гвоздь введен неправильно;
не достигнут устойчивый остеосинтез.Рано начата
нагрузка на поврежденную ногу.
Клиника:
Боль в тазобедренном
суставе постоянная или при ходьбе.Невозможность
ходьбы без костылей.Неопорность
конечности –
больной либо на постельном режиме, либо
ходит только по комнате.Укорочение
поврежденной конечности.Хромота на
поврежденную конечность.Быстрая
утомляемость.
Лечение:
Эндопротезирование
тазобедренного сустава.Подвертельная
остеотомия по Мак-Маррею –
перемещение диафиза бедра под головку.Артродез
тазобедренного сустава –
при асептическом некрозе головки бедра
и деформирующем коксартрозе.
Вертельные переломы бедра
В
отличие от медиальных переломов
латеральные или вертельные переломы
бедра срастаются хорошо
как
после неоперативного, так и оперативного
лечения. Этому способствуют хорошее
кровоснабжение вертельной области,
большой массив мягких тканей, наличие
надкостницы.
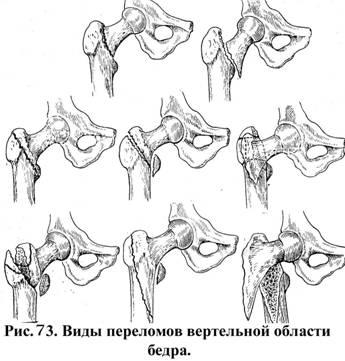
Латеральные
или вертельные переломы чаще
встречаются после 70 летнего возраста,
что связано с резким остеопорозом данной
области,
особенно у женщин, у которых переломы
возникают в 7 раз чаще, чем у мужчин.
Однако в последние годы по материалам
нашей клиники выявлена тенденция к
«омоложению» переломов проксимальной
части бедра. Эти переломы возникают как
у женщин, так и у мужчин работоспособного
возраста (402).
Механизм возникновения данных повреждений
такой же, как переломов шейки бедра.
Клинические
проявления при вертельных переломах
сходны с таковыми при переломах шейки.
Чрезвертельные переломы нередко
многооскольчатые с отрывом малого
вертела.
Латеральные
переломы как при консервативном, так и
при оперативном лечении, срастаются
значительно лучше медиальных. Это
объясняется тем, что кровоснабжение
проксимального фрагмента страдает
значительно меньше, чем при переломах
шейки бедра вертельная область покрыта
надкостницей, одним из основных источников
репаративного остеогенеза.
Лечение.
Основным
методом лечения переломов вертельной
области со смещением отломков является
метод постоянного скелетного вытяжения
и (или) остеосинтез.
Выбор
метода
лечения в каждом конкретном случае
должен быть строго индивидуальным. При
этом следует учитывать характер перелома,
возраст больного, наличие сопутствующей
патологии, социальный статус больного
и степень вероятности возможных
осложнений при выборе каждого из методов
лечения.
При
переломах с удовлетворительным стоянием
отломков у лиц молодого возраста возможно
применение кокситной гипсовой повязки,
которая фиксирует поврежденную конечность
2 – 3,5 месяца. В схожей ситуации у лиц
пожилого и старческого возраста применяют
метод постоянного скелетного вытяжения.
При переломах со смещением центральный
отломок находится в положении отведения
из-за воздействия ягодичной
группы мышц. Поэтому скелетное вытяжение
проводится в положении отведения
поврежденной ноги.Величина
угла отведения конечности равна углу
отведения центрального отломка.После снятия
скелетного вытяжения (6 недель со дня
травмы) больным разрешают ходить с
помощью костылей без нагрузкина больную
ногу. Нагружать конечность разрешают
спустя 4,5 – 5 месяцев с момента перелома
после выполнения контрольной
рентгенограммы.
Лечение
методом скелетного вытяжения, особенно
для лиц старческого возраста, является
крайне тягостной процедурой и часто
сопровождается развитием пролежней,
пневмоний и инфекционных осложнений
мочевыводящих путей. В связи с этим в
последнее время чаще предпочтение
отдается оперативному вмешательству,
направленному на активизацию больного
и предотвращение вышеперечисленных
осложнений. Естественно, риск открытой
репозиции отломков и последующего
остеосинтеза не должен значительно
превышать таковой при использовании
других методов лечения. Операцию
производят на 2-5 день с момента поступления,
до вмешательства осуществляют скелетное
вытяжение и проводят предоперационная
подготовка. Наиболее часто фрагменты
бедра фиксируют Г-образной пластиной.
С
первых дней после операции проводят
занятия ЛФК, если позволяет общее
состояние больного, его обучают
самостоятельной ходьбе с помощью
костылей без нагрузки на оперированную
конечность. Летальность в раннем
послеоперационном периоде составляет
6-12%.
Консолидация
перелома в зависимости от его характера
и способа лечения наступает через 3 – 5
– 7 месяцев с момента травмы. Нагрузку
на поврежденную конечность разрешают
после оценки результатов контрольной
рентгенограммы, но не ранее чем через
4,5 – 6 месяцев.
При
невозможности применения из-за
ослабленного состояния больного и
сопутствующей патологии ни одного из
вышеназванных методов используют
лечение ранними движениями. Консолидация
перелома при этом, как правило, не
происходит, летальность составляет
около 30%.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Среди людей старческого возраста в 30% случаев такой перелом приводит к летальному исходу в течение года после травмы. Причиной смерти является малоподвижность человека, приводящая к развитию смертельно опасных осложнений.
Рентген перелома
Более чем в 90% случаев переломы в области ТБС возникают у людей старше 70 лет с остеопорозом ІІ-ІІІ степени. Их бедренная кость ломается в результате падения. Такие переломы очень плохо срастаются из-за низкой минеральной плотности костей и плохого кровоснабжения тазобедренного сустава. В молодом возрасте кости ТБС ломаются реже, что обусловлено их высокой прочностью и устойчивостью к действию травмирующих факторов.
Виды переломов
Перелом ТБС – это обширное и неконкретное понятие. На самом деле тазобедренный сустав образован несколькими костями и ломаться может любая из них.
Среди переломов тазобедренного сустава лидирующую позицию занимают повреждения шейки бедренной кости и межвертельной зоны. Нарушения целостности вертлужной впадины встречаются намного реже.
Анатомия.
В международной классификации болезней МКБ-10 переломам шейки бедра присвоен код S72.0. Повреждение вертлужной впадины имеет шифр S32.4.
Проксимальный отдел бедренной кости, который участвует в формировании ТБС, состоит из головки, шейки, тела и двух вертелов, соединенных между собой межвертельным гребнем. По статистике, в 57% случаев нарушение целостности кости происходит в области шейки бедра. У 36% больных врачи выявляют чрезвертельные переломы.
Переломы могут быть без смещения, частично смещенными и со смещением (на фото вы можете увидеть разницу между ними). Наиболее тяжелое течение и прогноз имеют переломы, сопровождающиеся смещением обломков бедренной кости. Они приводят к нарушению кровообращения в костных тканях, из-за чего плохо срастаются. Лечение таких переломов чаще всего проводят путем эндопротезирования.
Виды травмы.
Переломы вертлужной впадины обычно возникают вследствие ДТП или падений с высоты. Кости таза при этом ломаются и нередко смещаются.
Перелом правой вертлужной впадины(на снимке слева).
Первая помощь при любом виде перелома заключается в иммобилизации нижней конечности. Поврежденную ногу и таз фиксируют в том положении, в котором они находятся. Для обездвиживания используют специальные шины, а при их отсутствии – длинные доски или палки. Если у больного имеется кровотечение – ему накладывают жгут. В таком виде человека немедленно доставляют в больницу для неотложной помощи.
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнее
Травмы бедренной кости
По статистике, данную патологию выявляют у 80% женщин старше 50 лет и практически всех мужчин в возрасте более 75 лет. У представительниц женского пола остеопороз развивается намного раньше, что обусловлено массивной потерей кальция в период менопаузы.
Если человек не восполняет дефицит кальция с помощью витамино-минеральных комплексов, витамина D, кальций- и фосфорсодержащих препаратов, то у него начинается деминерализации костей. Проще говоря, минералы Ca и P вымываются, поступают в кровь и разносятся по всему организму. Попадая в органы и ткани, они выполняют там ряд жизненно важных функций.
Травма левого ТБС.
Поскольку шейка наиболее тонкая часть бедренной кости, именно она страдает чаще всего. Чрезвертельные переломы и повреждения головки встречаются намного реже. Последние обычно сочетаются с нарушением целостности костей таза.
В ортопедии и травматологии используют несколько классификаций переломов шейки бедра. Разные виды переломов имеют совершенно различный прогноз. К примеру, у людей младше 50 лет трансцервикальные переломы с углом менее 30 градусов срастаются относительно хорошо. У лиц более старшей возрастной категории субкапитальные повреждения и переломы с углом более 50 градусов срастаются крайне тяжело и имеют неблагоприятный прогноз.
Слева-направо: субкапитальный, трансцервикальный, базисцервикальный переломы.
- Субкапитальный. Располагается на границе между головкой и шейкой бедренной кости. Наименее благоприятный прогноз.
- Трансцервикальный. Локализуется в наиболее уязвимом месте – в области шейки бедренной кости.
- Базисцервикальный. Находится в месте соединения шейки с телом бедренной кости. Срастается намного лучше, чем предыдущие два варианта.
Большое прогностическое значение имеет угол слома. При вертикальном положении существует большой риск смещения с последующим нарушением кровообращения в тканях бедренной кости. Такие переломы имеют наиболее неблагоприятный прогноз.
Переломы шейки бедренной кости могут сопровождаться вколачиванием, растяжением, сдавливанием, смещением или ротацией костных фрагментов. Все это отягощает состояние больного, ухудшает прогноз на выздоровление.
Вертельные, межвертельные и подвертельные виды
Второе по частоте место среди переломов тазобедренного сустава занимают травмы в вертельной области бедренной кости. Бывают со смещением или без него. Нарушение целостности костей может иметь разную выраженность и тяжесть. Переломы в вертельной зоне чаще встречаются у лиц относительно молодого возраста. Они возникают вследствие падения или действия отрывного механизма.
Наиболее благоприятное течение имеют переломы большого и малого вертела, не сопровождающиеся смещением костных фрагментов. Они не вызывают серьезных повреждений и осложнений. Для их лечения обычно не требуется хирургическое вмешательство. Операция и внутренняя фиксация обломков кости нужна лишь в случае их смещения.
АО-классификация переломов вертельной зоны:
- Простые чрезвертельные. Одна линия перелома, которая проходит в области между большим и малым вертелом.
- Многооскольчатые чрезвертельные. В вертельной зоне образуется несколько костных фрагментов. Раздробление кости на части.
- Подвертельные. Располагаются в проксимальном отделе бедренной кости ниже малого вертела, но не далее 5 сантиметров от него.
Подвертельный перелом.
Деструкция вертлужной впадины
По статистике, переломы тазовых костей случаются у людей в возрасте 21-40 лет. Их основные причины – автомобильные аварии и серьезные бытовые травмы. Переломы вертлужной впадины составляют около 15-20% всех травматических повреждений таза. Они сопровождаются переломами и вывихами головки бедренной кости.
Многооскольчатый перелом.
Неосложненные переломы вертлужной впадины у людей молодого возраста лечат без хирургического вмешательства. Операция требуется при Т-образных переломах, интерпозиции обломков в суставе, невправившихся переломовывихах и массивных переломах заднего края впадины.
Травмы в младшей возрастной группе
В младшей возрастной группе встречаются вертельные, подвертельные, чрезвертельные, переломы вертлужной впадины и шейки бедренной кости. Последние обычно имеют трансцеврикальную или базальноцервикальную локализацию и относятся к II и III типам по Pauwels.
Остеосинтез.
Основным методом лечения переломов тазобедренного сустава в младшей возрастной группе является внутренний остеосинтез.
Суть методики внутреннего остеосинтеза заключается в репозиции костных фрагментов и их фиксации. С этой целью могут использовать штифты, винты, пластины, спицы и т.д. Импланты обычно изготавливают из титановых, молибденхронивоникелевых или других сплавов, устойчивых к окислению в тканях организма.
Для успеха остеосинтеза требуется:
- отсутствие выраженного остеопороза;
- сохранение нормальной минеральной плотности костной ткани;
- отсутствие нарушений кровоснабжения костей тазобедренного сустава;
- точное и прочное сопоставление костных фрагментов хирургом;
- минимальная травматизация околосуставных тканей в ходе операции;
- механическая совместимость импланта и костной ткани;
- ранняя двигательная активность в послеоперационном периоде.
Существуют разные техники остеосинтеза. При выборе метода хирургического вмешательства врачи учитывают индивидуальные анатомо-физиологические особенности строения бедренной кости человека, локализацию перелома, его направление и тип по Pauwels.
Разновидность остеосинтеза.
По статистике, несращение переломов тазобедренного сустава наблюдается у 10-30%, аваскулярный асептический некроз головки бедренной кости – у 10-40% больных. Как правило, этим пациентам в итоге приходится делать полное эндопротезирование ТБС.
При тяжелых оскольчатых переломах ТБС, сопровождающихся нарушением кровообращения в бедренной кости, от внутреннего остеосинтеза лучше отказаться. Скорее всего, он не поможет восстановить целостность и функциональную активность сустава.
Особенности пожилого возраста
В 90-95% случаев переломы в области тазобедренного сустава случаются у пожилых людей в возрасте старше 60 лет. Практически у каждого из них выявляют сопутствующий остеопороз (снижение плотности костной ткани). Также у лиц старшего возраста наблюдается ухудшение кровообращения в костных структурах ТБС. Все эти факторы мешают нормальному сращению костей и делают внутренний остеосинтез малоэффективным.
Для сохранения плотности костей очень хорошо подходит физическая активность с понятием небольших весов 5-7 кг.
После остеосинтеза у пожилых людей могут развиваться осложнения. Частота несращений переломов с последующей резорбцией шейки бедра и формированием ложного сустава составляет 18-40%. Асептический некроз головки бедренной кости возникает у 17-25% пациентов.
Если повреждается один из сосудов, то питание костной ткани прекращается.
Факторы риска падений в старческом возрасте:
- плохое зрение;
- остаточные явления после инсультов;
- прием лекарств со снотворным или гипнотическим действием;
- мышечная атрофия;
- паркинсонизм;
- отсутствие костылей или других вспомогательных средств при ходьбе;
- неправильно обустроенный быт (скользящие по полу ковры, перетянутые через всю комнату электрические провода и т.д.).
Основной целью лечения переломов ТБС в старческом возрасте является ранний подъем с постели. Он необходим для профилактики пролежней и застойных пневмоний – тяжелых осложнений, которые нередко приводят к смерти пациента.
Добиться ранней активизации людей старческого возраста можно с помощью эндопротезирования – замены тазобедренного сустава искусственным имплантом. При отсутствии осложнений во время операции человек может вставать с постели уже на второй-третий день. После окончания реабилитационного периода он получает возможность нормально передвигаться без какой—либо сторонней помощи.
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнее
Эндопротезирование как метод лечения
Из-за плохого кровоснабжения и остеопороза у пожилых людей практически все переломы срастаются плохо. Более того, вживление металлических штифтов или пластин активизирует процессы остеолиза – разрушения костной ткани. В результате после внутреннего остеосинтеза состояние многих пациентов лишь усугубляется.
В наши дни наиболее эффективным методом лечения переломов ТБС является эндопротезирование. Замена фрагментов тазобедренного сустава искуственными имплантами обеспечивает ранний подъем с постели, позволяет существенно сократить период реабилитации и восстановить опорную функцию нижней конечности. Это, в свою очередь, дает возможность избежать жизненноопасных осложнений, от которых многие пожилые люди гибнут в первый год после травмы.
Фиксация компонентов протеза с помощью специального цемента обеспечивает их надежное крепление к поверхностям остеопорозных костей.
Как показала практика, тотальное эндопротезирование при переломах шейки бедра дает благоприятные результаты в 90% случаев. Это значит, что полная замена тазобедренного сустава намного эффективней внутреннего и наружного остеосинтеза.
Показания и противопоказания
Замену тазобедренного сустава врачи рекомендуют всем пациентам старше 70 лет с переломами и ложными суставами шейки бедра. Также эндопротезирование выполняют всем больным, у которых развился асептический некроз головки бедренной кости. Плановую замену ТБС могут выполнять пациентам с деформирующими остеоартрозами и коксартрозами III степени. Показанием к операции также являются опухолевые процессы в области тазобедренного сустава.
Противопоказания к эндопротезированию:
- тяжелая сердечная недостаточность и нарушения сердечного ритма;
- хроническая дыхательная недостаточность ІІ-ІІІ степени;
- неспособность человека самостоятельно передвигаться;
- воспалительный процесс в области тазобедренного сустава;
- наличие несанированных очагов хронической инфекции в организме;
- перенесенная в прошлом генерализированная инфекция (сепсис);
- отсутствие костномозгового канала в бедренной кости.
При наличии противопоказаний выполнять операцию по замене тазобедренного сустава опасно. Из-за тяжелых заболеваний сердечно-сосудистой или дыхательной системы больной может попросту не перенести наркоз. Наличие инфекции в суставной полости или в любой другой части тела может привести к развитию гнойно-воспалительных осложнений в послеоперационном периоде. А неспособность пациента передвигаться без сторонней помощи очень сильно затруднит реабилитацию.
Остеосинтез шейки бедра или эндопротезирование?
Длительность реабилитации после внутреннего остеосинтеза составляет в среднем 12 месяцев, после эндопротезирования – 5-6 месяцев. В раннем послеоперационном периоде всем пациентам, которые перенесли операцию на ТБС, проводят антибиотикопрофилактику и профилактику тромбоэмболических осложнений.
Пациенты после остеосинтеза находятся на постельном режиме в течение первых 3-5 дней. После этого им разрешают двигать конечностью и вставать с постели. Позже больным назначают массаж, физиотерапевтические процедуры, ЛФК, плаванье в бассейне. Физиотерапия при переломах ТБС помогает улучшить кровообращение в облас?
