Бескровное лечение переломов трубчатых костей
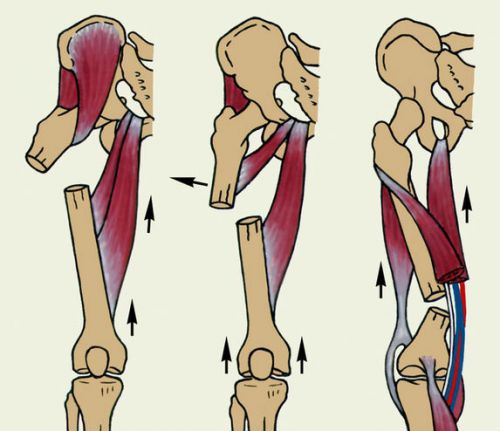
Лечение
переломов включает в себя оказание
первой помощи и лечение в специализированных
лечебных учреждениях травматологического
профиля.
Выделяют
три основных метода лечения переломов:
консервативное лечение, скелетное
вытяжение и оперативное лечение
(остеосинтез). позволяющих обеспечить
наилучшие условия для сращения перелома.
Консервативное
лечение:
• гипсовая
иммобилизация
• скелетное
или лейкопластырное вытяжение
• ручная
репозиция костных отломков
• физиотерапевтические
методы лечения
• симптоматическая
терапия-
Оперативное
лечение. Виды остеосинтеза
•
экстрамедуллярный
•
интрамедуллярный
(интрамедуллярный с блокированием)
•
экстраинтрамедуллярный
(стержень Чаклина)
• внеочаговый
компресиионнодистракционный остеосинтез
по методу Илизарова
скелетное
вытяжение
Метод
скелетного вытяжения нередко называют
функциональным способом лечения
переломов. Он основан на постепенном
расслаблении мышц повреждённой конечности
и возможности дозирования нагрузки для
достижения основного результата –
закрытой репозиции и иммобилизации
отломков под действием постоянного
вытяжения за костные отломки.
Метод
скелетного вытяжения применяют при
диафизарных переломах бедра и костей
голени, латеральных переломах шейки
бедра, сложных переломах в области
голеностопного сустава, переломах
плечевой кости, а также в тех случаях,
когда не удаётся устранить смещение
отломков посредством закрытой ручной
репозиции, а оперативное лечение
оказывается противопоказанным.
Основные
принципы
В
зависимости от способа фиксации тяги
выделяют лейкопластырное вытяжение,
когда груз фиксируют к коже лейкопластырем
(применяется в основном у детей) и
собственно скелетное вытяжение,
когда через отломки проводят спицы, к
которым фиксируют специальные скобы,
за которые осуществляют тягу с помощью
груза и системы блоков.
Для
осуществления тяги за отломок обычно
используют спицы (для аппарата внеочаговой
фиксации или Киршнера) и скобу ЦИТО.
Спицу проводят с помощью ручной или
электрической дрели, а затем фиксируют
к скобе. В ряде случаев скелетное
вытяжение только за периферический
отломок оказывается недостаточным,
поэтому прибегают к наложению
дополнительной боковой тяги (например,
за большой вертел бедренной кости).
Для
проведения спиц существуют классические
точки. На нижней конечности это надмыщелки
бедра, бугристость большеберцо вой
кости и пяточная кость, на верхней –
локтевой отросток. В указанных местах
кости достаточно массивны, что обеспечивает
возможность достаточно мощной тяги без
угрозы прорезывания кости спицей или
возникновения отрывного перелома.
Скобу
с проведённой через кость спицей с
помощью системы блоков присоединяют к
грузу
Расчёт
груза для скелетного вытяжения
При
расчёте груза, необходимого для вытяжения,
исходят из массы тела и конечности. При
переломе бедра масса груза должна быть
равна величине 1/7 массы тела (6-12 кг), при
переломе костей голени – вдвое меньше
(1/14 массы тела – 4-7 кг), а при переломе
плеча – 3-5 кг.
Лечение
После
проведения спицы и наложения скелетного
вытяжения с соответствующим грузом
врач ежедневно контролирует расположение
костных отломков и через 3-4 дня проводит
контрольное рентгенологическое
исследование. Если при этом репозиция
ещё не достигнута, следует изменить
величину груза и/или направление тяги.
Когда удаётся добиться правильного
сопоставления отломков, массу уменьшают
на 1-2 кг, а к 20-м сут доводят до 50-75%
первоначальной массы груза.
После
этого ещё раз производят рентгенологический
контроль и при удовлетворительном
стоянии отломков продолжают осуществляют
вытяжение с уменьшением груза до 50%
первоначальной массы либо используют
другие способы иммобилизации.
Достоинства
и недостатки метода
Достоинства
метода скелетного вытяжения – постепенность,
точность (контролируемость) репозиции,
что позволяет устранять даже сложные
виды смещения костных отломков. Имеется
возможность следить за состоянием
конечности в течение всего процесса
лечения, а также совершать определённые
движения в суставах, что снижает опасность
развития тугоподвижности и контрактуры.
Кроме того, метод позволяет осуществлять
лечение ран, использовать физиотерапевтические
методики, массаж.
Недостатки скелетного
вытяжения:
• инвазивность
(возможность развития спицевого
остеомиелита, отрывных переломов,
повреждения сосудов и нервов);
• сложность
использования метода при некоторых
видах переломов и смещений костных
отломков;
• необходимость
стационарного лечения в подавляющем
большинстве случаев и вынужденного
длительного положения в постели.
Соседние файлы в папке К экзамену
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Несмотря на то, что, что бедренная кость обладает невероятной крепкая, она все же имеет предельные границы прочности. Чрезвертельный перелом бедра приходится на каждого пятого пострадавшего, которых доставляют в травмпункт. Зачастую такую травму получают при резком скручивании бедра, либо при падении с высоты на бок. Чаще всего чрезвертельные переломы бедра диагностируют у людей пожилого возраста, так как с годами кости теряют необходимое количество кальция, и становятся достаточно хрупкими и уязвимыми.

Виды переломов
Данный вид переломов, а именно чрезвертельных перломов, классифицируют на следующие виды:
- присутствует повреждение коркового слоя. Если же повреждение не серьезное, то восстановить кость во время вправление будет намного легче. Это так называемый стабильный перелом;
- травма тяжелого рода, при которой присутствует сильное повреждение коркового слоя кости, а так же видна кривая надломленная линия. Такой вид перелома называют нестабильным. При таком нарушении кость будет сращиваться намного дольше, чем при стабильном переломе.
Так же можно классифицировать по месту и роду повреждения:
- закрытый чрезвертельный перелом левой бедренной кости со смещением или без;
- закрытый чрезвертельный перелом правой бедренной кости со смещением или без;
- открытый перлом левой или же правой бедренной кости с последующим смещением или без.
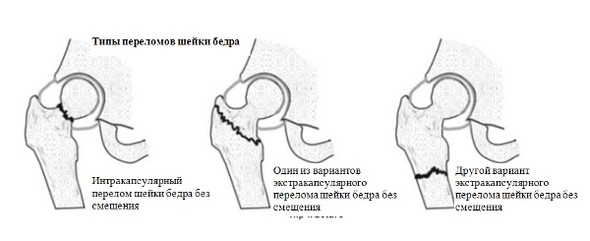
Смещение имеет оскольчатый характер, при котором кости шейки бедра могут проникнуть в область трубчатых костей бедра.
Перелом и его причины
Факторы, которые являются причиной данного перелома:
- ведение нездорового рациона;
- малое количество кальция;
- удар в область таза;
- беременность;
- скручивание тазовой области;
- падение на бок с большой высоты;
- уменьшение количества кальция по причине старения.
Симптомы
Диагностировать данный перелом должен врач-травматолог, проведя осмотр пациента, анамнез, а так же пальпацию. Так как такой перелом имеет явно выраженные признаки, врачу будет достаточно легко выявить вид повреждения. Но, для точного определения типа перелома и его тяжести, необходимо провести рентгенографию и КТ (компьютерную томографию).
Лечение
Методами лечения чрезвертельного перелома бедра являются:
- метод консервативного лечения, который проводится без операции, заключается в том, что пациент находится в больнице довольно длительный период. Заключается в том, что на ногу накладывают гипс и помещают её на растяжку (вытягивание ноги с помощью системы грузов);
- метод оперативного вмешательства, то есть проведение операции. Данный метод имеет преимущество перед консервативным потому, лечение будет проходить быстрее. Так как чрезвертельный перелом бедренной кости бывает сложным, то сама кость будет иметь осколочный вид. Для фиксации этих осколков хирург устанавливает специальные пластины из металла, с непосредственной фиксацией стержня в поврежденной кости.
Хирургическое вмешательство показано людям пенсионного возраста, так как им не рекомендовано находится долгое время в одном положении. Это может привести к воспалению легких, а так же к усугублению хронических болезней.
Осложнения, которые имеет чрезвертельный перелом бедра
Перелом бедра чрезвертельный – является довольно опасным и сложным повреждением, которое приводит к ряду недоброжелательных осложнений. Наиболее частыми бывают:
- артрит;
- ложный сустав;
- образование тромба;
- инвалидность в особо тяжелых случаях;
- в случаи открытого перелома и вызванной им кровопотери, может развиться малокровие.
Восстановление после перелома
Реабилитация является весьма важной частью выздоровления пациента, если не самой главной. Так как во время неё происходит закрепление всего курса лечения. Осуществляется это при помощи специальной терапии. Реабилитация проходит на протяжении длительного срока. В неё входят такие процедуры:
- упражнение на восстановление двигательной функции бедра;
- физиотерапия;
- лечебная физкультура;
- массаж;
- курс медикаментов, который включает в себя прием витаминов, а так же препаратов, содержащие необходимое количество кальция и минералов, нужные для укрепления костной структуры.
Реабилитация зависит полностью от самого пациента, и его желание выздороветь. Если он будет четко следовать всем правилам курса, вовремя принимать препараты и выполнять все вышеупомянутые процедуры, восстановление пройдет легко и без каких-либо последствий.
Источник
Морфологические исследования кости широко используются в криминалистике. Особенно ценным является тот факт, что изменения в костях сохраняются длительный срок, в то время как мягкие ткани подверглись гнилостным изменениям.
По статистическим данным института им. Склифосовского только за 12 лет в стационар поступило 170125 больных с повреждением скелета, из них около 50% составили переломы нижних конечностей.
Задачей настоящего исследования является уточнение сроков травмы губчатых костей морфологическими методами.
Динамика заживления перелома губчатой кости (верхнего эпифиза бедра) изучена в 170 наблюдениях, с разными сроками после травмы (от 3 час. до 17 лет ).
Для гистологического исследования выпиливались пластинки через весь эпифиз бедра по продольной оси и, дополнительно в поперечных направлениях, а также кусочки из верхнего эпифиза неповрежденного бедра.
Фиксация, декальцинация и заливка в целлоидин проводилась обычным способом. Использовались следующие окраски срезов: гематоксилином и эозином; пикрофуксином по Ван-Гизону; по Маллори.
Гистологический метод исследования в сочетании с макроскопическим и данными рентгенограмм позволил подробно изучить гистотопографические изменения в костной ткани.
Результаты наших исследований показали, что заживление переломов губчатых костей происходит сразу костной эндостальной мозолью. Необходимым условием для ее образования является плотное неподвижное соприкосновение отломков, что обеспечивает механический покой, являющийся непременным условием для образования костной мозоли
Кровяной сгусток является первым, скрепляющим отломки материалом, способствующим консолидации перелома. Он служит основой для разрастания клеточных элементов. Особенно необходим он для спайки отломков губчатых костей. Однако, кровяной сгусток значительной величины, напротив, задерживает консолидацию перелома, являясь механическим препятствием для образования эндостальной мозоли.
Хрящевого соединения, как правило, не образуется. Если в области периоста и приходится наблюдать появление хрящевой ткани, то в количестве недостаточном для консолидации отломков .
В крае отломков выявляются очаги некрозов костной ткани. Они никогда не секвестрируются, а в ходе заживления перелома используются в качестве арматурного материала. При этом, новообразованные костные структуры. возникают главным образом на поверхности старых костных балок и таким образом вовлекают их в новообразованную спонгиозу. В дальнейшем, в процессе перестройки, происходит рассасывание как новообразованных, так и старых, лишенных остеоцитов, балок и формирование новых зрелых пластинчатых костных структур.
В участках плотного контакта отломков консолидация переломов возникает через две недели за счет остеогенной клеточно-волокнистой ткани, в которой формируются грубоволокнистые примитивные костные балочки. Через 3-4 недели количество последних увеличивается. К середине 2 месяца эндостальная мозоль скрепляет костные отломки. Однако, эта формирующаяся костная эндостальная мозоль вначале относится к функционально неполноценной в связи с наличием небольшого количества грубо-волокнистых костных структур. В участках, где отломки были соединены кровяным сгустком значительной величины, срок образования костной мозоли удлиняется и соединение отломков происходит за этот период времени только за счет остеогенной клеточно-волокнистой ткани. В последующем в ней формируются и костные структуры.
Сформировавшаяся через 6 недель провизорная грубоволокнистая костная мозоль перестраивается, т.е. рассасывается и на ее месте появляются зрелые пластинчатые костные структуры соответственно линиям натяжения и давления.
Перестройка провизорной мозоли в губчатой кости проходит медленно. Спустя 2 года, иногда даже 4 года после травмы можно в области бывшего перелома обнаружить островки грубоволокнистых костных структур, остатки провизорной мозоли.
В условиях постоянной подвижности отломков происходит соединение их по типу синдесмоза или ложного сустава.
Если отломки не были скреплены кровяным сгустком и между ними существовал диастаз, то, не смотря на хорошо выраженное костеобразование в краях отломков, как правило, происходит формирование ложного сустава. В подобных случаях фибрин, покрывающий отломки, превращается в бесструктурные, как бы спрессованные массы. Затем он прорастает клеточно-волокнистой тканью, а на ее поверхности располагается слой клеток, аналогичных тем, которые выстилают суставные поверхности. При такой эволюции перелома в краях отломков эта ткань оказывается бедной клетками. Коллагеновые волокна ее утолщаются, соединяются в пучки, располагающиеся параллельно линии перелома и замыкают вскрытые костномозговые пространства. При этом огрубевшая клеточно-волокнистая ткань теряет способность к остеогенезу и из нее в дальнейшем формируется только рубцовая ткань. Под этой рубцовой тканью, со стороны отломков образуются грубо-волокнистые костные структуры, которые соединяются между собой и формируют замыкательную костную пластинку. В дальнейшем грубо-волокнистая кость рассасывается, а на ее месте формируются параллельно-волокнистые, а затем пластинчатые костные структуры.
Перестройке подвергаются не только костные балки, ограничивающие отломки, но и вся поврежденная кость. В ходе образования ложного сустава процессы рассасывания преобладают над процессами созидания кости, вследствие чего костная структура отломков разрежается, за исключением костной замыкательной пластинки, отломки укорачиваются.
На «суставных» поверхностях ложных суставов грубоволокнистая фиброзная ткань покрывается мелкими ворсинчатыми выростами.
Регенерация костной ткани губчатой кости различна в зависимости от методов лечения (Вичтомова Т.К.,1956,1957; Осипенкова-Вичтомова Т.К., 2000).
В наших наблюдениях проводилось:
- а) консервативное лечение: скелетное вытяжение с грузом от 2-х до 10 кг; гипсовая лангетка, гипсовая повязка, укладывание конечности на шину Белера без вытяжения;
- б) оперативное лечение: остеосинтез трехлопастным гвоздем медиальных переломов и трехлопастным гвоздем с накладкой и винтами латеральных и подвертельных переломов.
Анализ этих исследований показал, что консервативное лечение не создавало плотного и неподвижного контакта отломков, за исключением случаев, когда переломы были вколоченными или без смещения. Поэтому при консервативном лечении чаще наблюдалось образование ложного сустава. Наоборот, при оперативном лечении создавался плотный контакт между обломками и процесс заживления переломов шел быстрее, эндостальной костной мозолью, за исключением тех наблюдений, где были допущены технические погрешности в операции.
Репаративные процессы в области перелома зависят не только от местных условий, но и от общего состояния организма. Сопутствующие заболевания (рак, авитаминозы, атеросклероз и др.) ведут к замедлению процессов мозолеобразования.
Источник
1. Патологическая анатомия переломов Патологическая анатомия переломов включает в себя 3 периода:
Переломы костей сопровождаются повреждением мягких тканей и кровоизлиянием, с последующим развитием асептического воспаления и отека. К 10-15 дню отек уменьшается, кровоподтеки рассасываются; образуется новая, спаивающая отломки, костная ткань.
Процесс регенерации костей после перелома всегда проходит путем развития костной мозоли.
После перелома наступает воспалительная гиперемия, экссудация и пролиферация, а затем возникает регенеративный процесс, то есть образование костной мозоли, которая состоит из нескольких слоев:
Параоссальный слой развивается около кости в мягких тканях вблизи перелома. Он образуется за счет остеокластов, фибробластов, переходящих в остеобласты, а затем в костные клетки.
Периостальный слой — наружный, мозоль развивается из клеток надкостницы. Охватывая концы костей снаружи в виде муфты, она образует веретенообразное утолщение. Костная мозоль может образоваться сразу из остеоидной ткани или путем предварительного образования хряща. Это будет зависеть от плотности и прочности репозиции отломков. Периостальный слой костной мозоли самый массивный, потому что надкостница богата кровеносными сосудами, а ее камбиальный слой обладает огромной регенеративной способностью.
Эндостальная, или внутренняя, мозоль развивается параллельно развитию периостальной мозоли из эндостальной ткани обоих отломков путем пролиферации клеток эндоста.
Интермедиарная, промежуточная, мозоль находится между отломками кости, между периостальной и эндостальной мозолью. Она развивается из гаверсовых каналов, причем в ее образовании принимают участие ткани наружной и внутренней мозоли.
Первичная костная мозоль образуется в среднем в течение 1-го месяца, благодаря ей непрерывность кости восстанавливается. В течение следующего месяца в остеоидной ткани первичной мозоли откладываются соли извести и уменьшается ее объем, так образуется вторичная костная мозоль и наступает сращение отломков. Работоспособность возможна позднее.
Регенерация кости зависит от характера перелома и механического фактора, вызвавшего его. Переломы со смещением и без смещения, диафизарные, метафизарные и эпифизарные заживают в различные сроки, и предпосылки для регенерации костной ткани различные. Зависит процесс и от анатомофизиологических факторов, играющих большую роль как в происхождении перелома, так и в его сращении.
Большое значение для регенерации имеет степень нарушения питания надкостницы в области перелома, повреждение нервов и сосудов. Важно, чтобы надкостница не теряла связи с мягкими тканями. Наличие гематомы в месте перелома кости улучшает процесс заживления (Н. Н. Пирогов), ибо она является первичным раздражителем, побуждающим клетки к пролиферации.
Заживление внутрисуставных переломов более сложное и менее прочное из-за отсутствия надкостницы. Существует угроза несращения места перелома и образования псевдартроза.
2. Клиника переломов Клинику переломов можно разделить на общие и местные проявления.
К местным симптомам относятся боль, нарушение функции, деформация и укорочение конечности, ненормальная (патологическая) подвижность, крепитация.
Боль начинается с момента перелома; она утихает в покое и усиливается при движении конечности. Боли бывают очень сильные, если костные отломки травмируют мягкие ткани, да к тому не имеется повреждение нервов; они бывают слабее при некоторых болезнях нервной системы. Иногда этот признак является ведущим. Однако боль не может быть решающим симптомом при переломе костей потому, что этот признак имеет место при ушибах, растяжениях, трещинах и др.
Нарушение функции тоже не всегда является ведущим симптомом перелома. Характерным симптомом для перелома нижней конечности является то, что больной после травмы не может встать на ноги.
Деформация при переломе кости бывает резко выражена (укорочение, искривление конечности), но нередко она малозаметна и перелом распознается лишь после рентгеновского исследования. Кроме смещения отломков, деформацию дают гематома и отек мягких тканей.
Виды смещения костных отломков:
Подвижность отломков на протяжении кости является очень верным признаком перелома кости, особенно при диафизарных переломах и почти не выражена при переломе ребер.
Крепитация и ненормальная подвижность отломков относительно друг друга даютпоявление костного хруста. При наличии других достоверных признаков перелома кости, этот симптом не вызывается, так как он сопровождается очень сильной болью, усиливая шок.
Диагноз перелома кости основывается на данных анамнеза, симптомах травмы, общем состоянии больного, а также на ренгенологических данных.
Источник
