Болезни суставов после ушиба
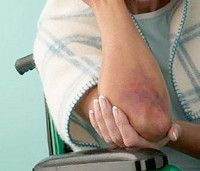
Ушиб сустава – повреждение мягких тканей в области сустава. Обычно является следствием бытовой или спортивной травмы, реже возникает при ДТП, падениях с высоты и других высокоэнергетических воздействиях. Непосредственной причиной ушиба становится удар или падение. Чаще всего страдают коленный и локтевой суставы. Травма проявляется припухлостью, болью и ограничением движений. В первые дни может развиваться гемартроз, в последующем – синовит. Для подтверждения диагноза и исключения других повреждений назначают рентгенографию, реже МРТ, КТ, УЗИ сустава и артроскопию. Лечение консервативное.
Общие сведения
Ушиб сустава – легкое травматическое повреждение. Чрезвычайно широко распространено. У детей и активных молодых людей обычно возникает во время спортивных занятий или активного отдыха: бега, катания на велосипеде, лыжах, коньках или скейтборде, туристических поездок на природу и т. д. У людей среднего возраста причиной чаще становится несчастный случай при проведении каких-либо хозяйственных работ дома или на даче. В зимний период возрастает количество ушибов, полученных при падении на улице.
В большинстве случаев ушиб сустава протекает благоприятно и заканчивается полным выздоровлением. Очень редко исходом становится рецидивирующий синовит и посттравматический артроз. На первом этапе главной задачей травматолога является исключение более тяжелых травм: повреждений связок, разрывов менисков, небольших внутрисуставных переломов (отрыва большого бугорка плечевой кости, перелома головки и шейки лучевой кости) и более крупных переломов без смещения (компрессионного перелома мыщелка, перелома луча в типичном месте, перелома наружной лодыжки). Чтобы предупредить развитие осложнений в отдаленном периоде, при ушибах назначают соответствующую терапию и проводят регулярные повторные осмотры.

Ушиб сустава
Патогенез ушиба сустава
Ушиб возникает при воздействии движущегося твердого предмета, обладающего небольшой кинетической энергией (в случае, если ушиб возникает вследствие падения, кинетической энергией обладает не предмет или поверхность, а человеческое тело). Степень устойчивости к такому воздействию у разных тканей неодинакова. Прочные кожа, фасции, сухожилия и связки остаются неповрежденными или практически неповрежденными. Больше всего страдают рыхлая клетчатка и мягкая мышечная ткань.
В тканях возникают небольшие разрывы, участки размозжения и растяжения. Кровь из поврежденных мелких сосудов изливается в кожу, мышцы и подкожную жировую клетчатку, образуются синяки (кровоизлияния). Развивается асептическое воспаление, количество жидкости в межтканевых пространствах увеличивается, нарастает отек. При повреждении сосудов среднего диаметра и более интенсивном кровотечении возможно образование гематом – ограниченных полостей, заполненных кровью.
Несмотря на отсутствие грубых повреждений, при ушибах сустава часто страдают не только поверхностно расположенные мягкие ткани, но и внутрисуставные структуры: синовиальная оболочка, хрящ, связки и капсула сустава. Чаще возникают микроповреждения синовиальной оболочки. В ее толще появляются кровоизлияния, кровь из поврежденных сосудов изливается в полость сустава, образуется гемартроз. В последующем кровяные клетки начинают распадаться, в суставной полости появляются нити фибрина, продукты распада всасываются в окружающие ткани.
Хрящ и мягкотканные элементы сустава становятся менее гладкими и частично утрачивают свою эластичность, что в отдаленном периоде может привести к возникновению рецидивирующего синовита и появлению артрозных изменений. Еще одной причиной развития отдаленных последствий ушиба сустава являются микроповреждения гиалинового хряща. При ушибе мелкие кусочки хрящевой ткани «открываются» от поверхности и формируют внутрисуставные тела, а сам хрящ в местах отрыва утрачивает гладкость.
Ушиб плечевого сустава
Обычно возникает при ударе или столкновении с неподвижным предметом (например, дверным косяком), реже образуется при падении. В момент травмы боль интенсивная, потом уменьшается, а затем снова нарастает по мере увеличения отека. Размер припухлости может сильно варьировать. При легких травмах отек практически незаметен, при тяжелых ушибах сустава возможно значительное увеличение объема пораженной области, обусловленное кровоизлияниями в дельтовидную мышцу, отеком дельтовидной мышцы и скоплением крови в суставе.
Ушиб сустава дифференцируют с вывихом плеча, отрывом большого бугорка и переломом шейки плеча. Об ушибе свидетельствует сохранение конфигурации сустава, отсутствие болей в плече при поколачивании по локтю и незначительное ограничение движений (больной может достаточно свободно отводить руку и поднимать ее кпереди). Изменения на рентгенограммах плечевого сустава отсутствуют. Лечение – НПВС в виде таблеток и средств для наружного применения, покой (в тяжелых случаях косыночная повязка), холод, затем УВЧ и сухое тепло. Пункции плечевого сустава обычно не требуются.
Ушиб локтевого сустава
Причиной ушиба сустава становится толчок, падение или удар. Отличительной особенностью локтевого сустава является склонность к образованию костных разрастаний и бурному развитию рубцовой ткани даже при небольших травмах, поэтому к повреждениям данной анатомической области следует относиться особенно внимательно. После травмы возникает боль и припухлость. Контуры сустава сглаживаются, движения затрудняются из-за боли. Пациент старается держать руку слегка согнутой – это помогает уменьшить боль.
Дифференциальный диагноз проводят с вывихами и внутрисуставными переломами. При ушибах сустава отек дистальных отделов конечности обычно отсутствует, движения затруднены, но возможны, конфигурация сустава сохранена, рентгенография локтевого сустава без изменений. Лечение – косыночная повязка, холод. На область ушиба наносят гели и мази с индометацином и другими НПВС. При гемартрозе осуществляют пункции локтевого сустава. Для того чтобы ускорить спадание отека и рассасывание кровоизлияний, с первого дня рекомендуют выполнять движения пальцами.
Ушиб лучезапястного сустава
Возникает достаточно редко. Тяжелые ушибы с выраженным отеком мягких тканей представляют опасность из-за возможного сдавления нервов, проходящих через карпальный канал. При легких ушибах сустава наблюдаются типичные проявления: боль, отечность, незначительное или умеренное ограничение движений. При тяжелых ушибах со сдавлением нервов к клинической картине добавляется резкая боль по ходу нерва с иррадиацией в пальцы. Могут выявляться выпадения чувствительности и двигательные расстройства.
Ушибы сустава дифференцируют с переломом луча в типичном месте и переломами костей запястья. Решающее значение имеют данные рентгенологического исследования лучезапястного сустава. Лечение легких ушибов амбулаторное. При тяжелых повреждениях со сдавлением нервов необходима госпитализация в отделение травматологии и ортопедии. Для уменьшения отека конечность орошают хлорэтилом. При нарастающем отеке показано вскрытие карпального канала под местной анестезией. Пункция лучезапястного сустава обычно не требуется.
Ушиб тазобедренного сустава
Ушиб тазобедренного сустава в быту обычно образуется при падении на бок, во время занятий спортом – при столкновении, ударе или падении. Боль, как и при других ушибах, в первые часы уменьшается, а затем опять увеличивается при нарастании отека. При легких травмах в пораженной области образуется небольшая припухлость, при тяжелых наблюдается выраженная отечность, возможны кровоизлияния. Гематомы в этой зоне образуются редко. Пальпация и движения болезненны, степень ограничения движений зависит от тяжести ушиба.
У пожилых больных необходимо проводить тщательную дифференцировку с переломом шейки бедра. Об ушибе сустава свидетельствует отсутствие наружной ротации стопы и отрицательный симптом «прилипшей пятки». Опора на ногу сохранена. Рентгенография тазобедренного сустава в норме. Лечение проводят по стандартной схеме: покой, вначале холод, затем НПВС, сухое тепло и УВЧ. Некоторым пациентам в первые дни после ушиба сустава для передвижения приходится использовать костыли или трость.
Ушиб коленного сустава
Возникает при падении либо при ударе коленом о твердый предмет. Такой ушиб сустава часто встречается у детей и спортсменов. Проявляется отечностью, болями и затруднением движений. При гемартрозе контуры сустава сглаживаются, по переднебоковым поверхностям образуются выбухания. Травму дифференцируют с повреждением связок, повреждением менисков и внутрисуставными переломами. При ушибах отмечается менее яркая клиническая симптоматика по сравнению с переломами, рентгенография коленного сустава в норме. В отличие от повреждения связок отсутствует патологическая подвижность в суставе.
Свежий ушиб сустава достаточно сложно отличить от разрыва мениска. В сомнительных случаях больных направляют на МРТ коленного сустава, УЗИ сустава или артроскопию. Лечение ушибов колена амбулаторное. На ногу накладывают фиксирующую повязку или гипс, советуют меньше нагружать конечность и сначала прикладывать холод, а через 2 дня прогревать больное место, используя грелку. Применяют УВЧ. При наличии жидкости выполняют пункции коленного сустава. Если неприятные симптомы сохраняются после стихания острых явлений, проводят тщательный повторный осмотр и при необходимости направляют больного на дополнительные исследования.
Ушиб голеностопного сустава
Ушиб голеностопного сустава обычно является следствием удара. При поступлении исключают повреждения связок голеностопа и переломы лодыжек. Ушиб сустава, как правило, сопровождается менее выраженным отеком, не распространяющимся на стопу. Опора сохранена, патологическая подвижность в зоне повреждения отсутствует, грубой деформации и крепитации нет. Рентгенография голеностопного сустава без изменений.
Лечение осуществляется по классической схеме: для уменьшения отека конечность по возможности держат в возвышенном положении, на время ходьбы накладывают эластичный бинт, сразу после травмы прикладывают холодную грелку или мешочек со льдом, затем применяют сухое тепло, втирают противовоспалительные и обезболивающие мази. Пункции при ушибах голеностопного сустава обычно не требуются. Иногда в первые дни после травмы больным приходится пользоваться тростью.
Источник
Острое серозное воспаление суставов развивается иногда после травмы сустава, иногда под влиянием острого воспалительного процесса, возникшего вблизи сустава, и как осложнение различных инфекционных болезней (ангина, воспаление легких, брюшной тиф); в некоторых же случаях вызвавшая его причина остается неясной.
В полости сустава при этом скапливается прозрачная или слегка мутная серозная или серозно-фибринозная жидкость. Картина острого серозного или серозно-фибринозного воспаления сустава может быть то более, то менее тяжелой. При инфекционном процессе обычно наблюдается лихорадочное состояние, почти во всех случаях отмечаются боли и затруднение движений в суставе вследствие болезненности. Суставная сумка сильно растягивается скопившейся в ней жидкостью, объем сустава увеличивается, форма и очертания изменяются (выпячиваются завороты суставной сумки), нередко в суставе чувствуется зыбление. Конечность при этом, как правило, находится в положении, при котором емкость суставной полости наибольшая (обычно это положение неполного сгибания в суставе) и боли ощущаются меньше.
Серозное воспаление представляет собой наиболее легкую форму воспаления суставов и проходит обычно бесследно после лечения и рассасывания выпота. В некоторых же случаях, особенно при повторных воспалениях в одном и том же суставе, выпот не рассасывается и воспаление переходит в хроническое (водянка сустава) или же вследствие сморщивания сумки сустава и образования внутрисуставных сращений остаются стойкие ограничения движения.
При серозном воспалении сустава для конечности необходим покой, местно применяют тепло, иногда давящие повязки и пункции сустава с промыванием его полости антисептическими растворами, например раствором риванола, пенициллина.
Гнойное воспаление суставов может возникнуть при попадании гнойной инфекции в сустав при ранении, открытом переломе, при переходе инфекции на сустав с соседних тканей (флегмона, рожа, остеомиелит), при попадании инфекции в сустав с током крови при общем гнойном заражении и других инфекциях. Заболевание может начаться с серозного воспаления сустава, которое затем переходит в гнойное. Выпот в суставе приобретает гнойный характер и содержит большое количество лейкоцитов, фибрина и бактерий.
Если гнойное воспаление ограничивается только синовиальной оболочкой, то можно говорить о гнойном синовите. Поражение же, захватывающее, кроме капсулы, еще и другие части сустава и сопровождающееся разрушением суставных хрящей и флегмонозным процессом в окружающих сустав тканях, называется капсульной флегмоной.
Заболевание начинается обычно резкими болями в суставе. Вслед за тем объем сустава увеличивается, и даже легкое прикосновение к нему вызывает боли. Общее состояние больного очень тяжелое, температура повышается иногда до 40°, появляются ознобы, иногда помрачение сознания; кожа области пораженного сустава горяча на ощупь, иногда покрасневшая. Разрушение связочного аппарата и суставных хрящей, а также распад капсулы могут повести в дальнейшем к резкому изменению формы сустава.
Лучше всего применять хирургическое лечение острого гнойного воспаления сустава в самом начале заболевания. Оно состоит в повторных пункциях, во введении в полость сустава пенициллина, раствора риванола или при отсутствии эффекта от пункций в широком раскрытии сустава, обычно с последующим введением дренажей. При наличии гнойного процесса в окружности сустава с помощью широких разрезов раскрывают все гнойные скопления. Суставу следует придать неподвижное положение, для чего пользуются шинными повязками, иногда вытяжением, чаще же неподвижными гипсовыми повязками.
Уход при гнойном воспалении в суставе чрезвычайно осложнен резкой болезненностью при малейших движениях больного, который нередко не только не дает дотронуться до больной конечности, но жалуется на боли даже при прикосновении к кровати.
Ввиду грозящих больному осложнений – затеков гноя, межмышечных флегмон, истощения и сепсиса, необходимо очень внимательно наблюдать за больным, за его общим состоянием (пульс, температура, аппетит). Так же внимательно надо следить за повязкой больного и положением конечности. Несмотря на болезненность при малейшем прикосновении, осторожно протирают кожу, особенно в области крестца, для предупреждения пролежней.
В тех случаях, когда и после разрезов процесс не останавливается и состояние больного ухудшается, для спасения его жизни может быть произведена ампутация больной конечности.
Последствиями гнойного воспаления сустава даже при благополучном окончании процесса могут быть сращения между суставными концами. Они могут быть соединительнотканного и даже костного характера и вызвать неподвижность (анкилоз) сустава. Кроме того, подвижность может быть резко ограничена вследствие сморщивания суставной сумки и окружающих мягких тканей, причем сустав нередко нельзя вывести из согнутого положения (контрактура сустава). Во избежание в дальнейшем малой функциональной пригодности конечности при гнойных процессах в суставах нужно не забывать устанавливать ее так, чтобы и в случае неподвижности в суставе или плохой подвижности в нем конечность была пригодна для работы. С этой целью ногу слегка сгибают в тазобедренном суставе и отводят, коленный сустав почти выпрямляют (сгибание в 5°), стопу ставят под прямым углом; руку в плечевом суставе отводят, в локтевом – сгибают под прямым углом, в лучезапястном – ставят в небольшом тыльном и локтевом разгибании с ладонью, обращенной к туловищу.
Для лечения контрактур и анкилозов применяется целый ряд различных неоперативных способов (грязи, вытяжение), бескровные (разрыв сращений под наркозом) и кровавые операции (пересечение кости, рассечение мягких тканей), а также операции восстановления (пластика суставов).
Бурсит. Инфекция попадает в слизистую сумку непосредственно при ее повреждении или переходит из окружающих сумку воспалительных процессов по лимфатическим путям или же с током крови.
Гнойная инфекция вызывает остро протекающий воспалительный процесс с общими лихорадочными явлениями (повышенной температурой, общей разбитостью, потерей аппетита и т. д.), причем нередко общая реакция протекает бурно и температура может подняться до 39-40°.
Местные явления зависят от локализации пораженной сумки. Существенной особенностью процесса является первоначально ограниченный его характер при скоплении выпота в полости сумки. Обычно быстро вслед за этим появляется отек окружающих тканей и, наконец, процесс переходит за пределы сумки и протекает по типу распространенной флегмоны. Из других симптомов надо отметить боли, расстройства функций, а при поражении более поверхностных тканей – воспалительную окраску и отечность кожи.
Ввиду наличия гноя в замкнутой полости сумки, нередко под большим давлением, всасывание его вызывает лимфангиты и лимфадениты. Гнойный бурсит опасен не только вследствие этих осложнений, но и в связи с возможностью перехода процесса на соседний сустав.
Выжидательное лечение гнойного бурсита (согревающие компрессы, покой) допускается лишь впервые 1-2 дня заболевания. Основной же метод лечения – это ранние разрезы (ввиду незначительного размера сумки получить флюктуацию часто не удается). При наиболее частых поражениях сумки надколенника и локтя делают по два продольных разреза по краям сумки. В последующем периоде заживления отмечается значительное серозное отделяемое, а иногда, особенно при самопроизвольном вскрытии, длительно не заживающие свищи.
При маловирулентной инфекции и при хронических раздражениях сумки (травмы) развивается хронический серозный, нередко обостряющийся процесс в слизистой сумке. Стенки ее утолщаются, сумка растягивается выпотом; выделившийся фибрин организуется в плотные свободные тела (рисовидные тела), и такая сумка прощупывается в виде образования, иногда значительного размера, напоминающего кистозную опухоль. При таком хроническом бурсите необходимо иссечение всей сумки, так как разрез ее вызовет длительно не заживающий свищ.
Источник
