Дап при ушибах головного мозга
Информация носит справочный характер. Не занимайтесь самодиагностикой и самолечением. Обращайтесь ко врачу.
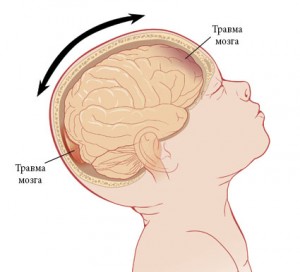
 Диффузное аксональное повреждение головного мозга (далее ДАП) – это черепно-мозговая травма, результатом которой является разрыв или повреждение аксонов (отростков нервных клеток), сообщающих нервные импульсы клеткам ЦНС, органам и тканям.
Диффузное аксональное повреждение головного мозга (далее ДАП) – это черепно-мозговая травма, результатом которой является разрыв или повреждение аксонов (отростков нервных клеток), сообщающих нервные импульсы клеткам ЦНС, органам и тканям.
ДАП, зачастую, ведет к коме, в результате которой человек может перейти в вегетативное состояние.
Диффузия головного мозга чаще происходит с молодыми людьми, которые попадают в дорожно-транспортные происшествия, становятся жертвами драк и избиений с повреждением головного мозга, а также детьми, у которых и кома намного глубже, и неврологические нарушения грубее.
Вариант этой ЧМТ был впервые описан в 1956 за рубежом, а само название появилось в 1982 году. Состояние при ДАП тяжелое, протекающее в длительной коме, которая сразу возникает после травмы и характеризуется длительным течением.
Аксоны, поврежденные или разорванные в результате ЧМТ, и мелкие кровоизлияния равномерно распределяются по церебральным структурам, при этом нарушается иннервация всех зависимых органов. Самые распространенные места повреждений:
- ствол мозга;
- белое вещество;
- мозольное тело;
- волокна перивентрикулярные.
Диффузная травма головного мозга – это всегда серьезнейшее состояние с перспективой перехода в вегетативное состояние, нередок и смертельный исход.
Причины и морфология ДАП
Самые распространенные причины ЧМТ при ДАП:
- сильный ушиб о лобовые стекла в ДТП;
- падение;
- удар тяжелым предметом;
- синдром сотрясения у детей, при котором мозг подвергается сильному ушибу впоследствии резкой тряски, а также избиения, падения.
Синдром ДАП является результатом ушибов, вызванных угловым ускорением головы. При этом может и не быть прямого столкновения с объектом травмы.
Вследствие этого у некоторых пациентов не наблюдается переломов черепа и других видимых ранений, что несколько затрудняет диагностику. Статистика говорит о том, что именно повреждение по косой ведет к повреждению аксонов и возникновению ДАП.
Морфологически для этой травмы характерны три следующих очага повреждения:
- головной мозг;
- мозольное тело;
- стволовой мозг и диффузно распределенные разрывы.
Первые два очаговых признака – макроскопические, которые располагаются в виде гематомы до пяти мм, выглядящие как надорванная ткань с окровавленными краями. Через несколько дней после ЧМТ, очаг пигментируется и затем рубцуется. Рана в мозолистом теле может разрешиться образованием сосудистой кисты.

Аксональные нарушения при травме
Особенности клинической картины
Кома при диффузном повреждении головного мозга продолжается до трех недель и проявляется следующими симптомами:
- рефлекс зрачка нарушается;

- происходит паралич взгляда;
- дыхательный ритм меняется;
- повышается тонус мышц;
- появляется парез ног и рук;
- диагностируется гипертония;
- появляется фебрильная или субфебрильная температура и другие вегетативные расстройства.
Когда пациент с ДАП выходит из комы, он оказывается в вегетативном состоянии со следующими симптомами:
- глаза открываются на раздражители или самостоятельно;
- взгляд не сконцентрирован и не следует за движущимися предметами.
Вегетативное состояние, сопровождающееся нарушением рефлексов и симптомами разъединения функций мозговых полушарий, может продолжаться, в среднем, от нескольких дней до нескольких лет. Чем больше нахождение в нем, тем скорее появляются такие признаки полиневропатии, как:
- ослабление кистей рук;
- хаотическое движение мышц;
- расстройства нейротрофики;
- учащение пульса;
- отеки;
- тахипноэ и др.
После выхода из вегетативного состояния личность выпадает. Основные признаки нарушений после выхода:
- экстрапирамидные расстройства;
- расстройства психики, проявляющиеся отсутствием интереса к окружающей пациента действительности, агрессия, амнезия, слабоумие.
Степени поражения
Диффузное аксональное повреждение головного мозга бывает трех степеней тяжести:
- легкой – продолжительность комы от 6 до 24 часов, ЧМТ незначительна;
- средней– кома больше 24 часов, но черепно-мозговая травма умеренная;
- тяжелой – длительная кома, поражения значительные, происходит сдавливание мозга.
Тяжелая степень характеризуется массовым повреждением аксонов, которое приводят к кровоизлияниям в мозг. ДАП при этом может приводить к коме, продолжающейся годами и летальному исходу.
Начальное состояние мозга после выхода из такой комы восстановить не представляется возможным, единицы вернулись к более-менее нормальной жизни после таких повреждений.
Постановка диагноза
Диагноз диффузное поражение головного мозга ставится после компьютерной томографии, результаты которой в остром периоде отличаются увеличением объема мозговых полушарий, уменьшением или сдавливанием боковых расстояний и основания мозга. В белом веществе, стволе и мозолистом теле находятся мелкие кровоизлияния.
При обследовании наблюдается молниеносное развитие признаков ДАП и дегенерации.
ЭЭГ при синдроме ДАП выявляет изменения в подкорке и стволе мозга, диэнцефальный синдром. В анализе крови отмечается резкое повышение серотонина, значительное уменьшение дофамина и скачок адреналина, что предполагает терапию, направленную на снижение симпатико-адреналиновых симптомов.
В результате КТ определяют повышено внутричерепное давление или, наоборот, понижено либо отсутствует. В таком случае подключают датчик. Если на КТ отток ликвора в норме, то и внутричерепное давление будет в норме.

Поддержка состояния пострадавшего
После диффузной травмы головного мозга нередко диагностируются субдуральные ликворные скопления над большими полушариями мозга, которые в дальнейшем рассасываются, удалять хирургически их не надо.
Аксональное повреждение головного мозга чаще всего лечится консервативно. Нейрохирургическая операция проводится при сочетании разрывов и повреждений аксонов с очаговыми повреждениями, усиливающими сдавливание и провоцирующими гидроцефальный синдром.
В коме пациента подключают к ИВЛ, кормят парентерально и вводят следующие лекарства:
- для установления правильного кислотно-щелочного и водно-электролитного баланса;
- ноотропные и вазоактивные;
- устраняющие гипертензию или гипотонию;
- антибиотики для исключения сопутствующих инфекций.
Для возобновления психэмоциональной сферы вводят прием психостимуляторов.
После выхода из комы:
- вводят ноотропы и сосудистые лекарства для нормализации и улучшения состояния ЦНС, ноотропы также важны для последующей реабилитации;
- назначают препараты для улучшения метаболизма и биостимуляторы;
- проводят лечебную физкультуру для профилактики парезов;
- пациент занимается с логопедом.
Гормональные препараты при ДАП не назначают по ненадобности. После операции, если она все же состоялась (произошло сдавление головного мозга при сопутствующих травмах), вводят препараты, препятствующие образованию отеков, сосудистые средства, ноотропы, антихолинэстеразные, психотропные (во избежание развития агрессии и депрессии) и нейромедиаторы.
В период восстановления проводится такая же терапия, как и после выхода из комы.
Исход тяжелой травмы и ее последствия
Прогноз и последствия диффузного аксонального повреждения зависит от степени поражения аксонов головного мозга и тяжести вторичных признаков, таких как повышенное внутричерепное давление, гипергидроз, разбухание мозговых оболочек, психические нарушения, развитие слабоумия и т. д.
Исход также зависит от того как помогают лечебные методы, направленные на ликвидацию последствий ДАП – вторичные повреждения и осложнения.
Прогноз предполагает, что чем больше человек находился в коматозном состоянии, тем более риск развития неблагоприятных поражений, вплоть до летального исхода. Шансов на восстановление будет также минимум.
 Но, нужно сказать, что иногда восстановиться полностью или почти полностью, вернуть психические функции, вернуться к нормальной деятельности, убрать все неврологические нарушения можно, даже если человек находился в коме третьей степени (тяжелой), а после продолжительное время пребывал в вегетативном состоянии. Тенденция к самовосстановлению всегда присутствует у мозга, известны и более тяжелые нарушения, при которых он восстанавливался.
Но, нужно сказать, что иногда восстановиться полностью или почти полностью, вернуть психические функции, вернуться к нормальной деятельности, убрать все неврологические нарушения можно, даже если человек находился в коме третьей степени (тяжелой), а после продолжительное время пребывал в вегетативном состоянии. Тенденция к самовосстановлению всегда присутствует у мозга, известны и более тяжелые нарушения, при которых он восстанавливался.
Но, к сожалению, чаще у выживших людей последующее течение синдрома ДАП может идти по двум сценариям:
- выход из коматозного состояния;
- переход в вегетативное состояние.
При первом варианте глаза больного открываются, и происходит слежение за предметами и фиксация взгляда на объекте. Это может иметь как спонтанный выход, так и направляемый организованными раздражителями, звуком и болевыми манипуляциями.
Затем пациент восстанавливает сознание, выполняет обращенные к нему просьбы, словесный багаж расширяется, он начинает общаться. Неврологические патологии при этом медленно регрессируют.
У больных, которые вышли из вегетативного состояния, развиваются экстрапирамидальные симптомы, сопровождающиеся психическими нарушениями (слабоумие, лабильность настроения, аспонтанность, спутанность сознания). При втором варианте летальный исход через определенное время неизбежен из-за истощения нейромедиаторов и соматических осложнений.
Современные исследования подтверждают регенерацию аксонов у детей и молодых людей, у которых мозг еще не завершил формирование. Происходит восстановление неврологических и психических процессов. При продолжительной коме оно проблематично, инвалидизация гарантирована.
Источник
Диффузное аксональное повреждение (ДАП) встречается примерно в 17% случаев всей смертельной черепно-мозговой травмы и является одной из наиболее тяжелых и трудно-диагностируемых (в том числе и посмертно) ее форм.
Несмотря на то, что о ДАП, как о самостоятельной форме ЧМТ стали говорить сравнительно недавно, признавая ее статус нозологической единицы, концепция ДАП не нова.
Основным фактором, приводящим к возникновению ДАП, следует считать ротационное ускорение головного мозга, обусловленное внезапным угловым и/или поступательным смещением головы относительно туловища при отсутствии непосредственного воздействия на нее механического фактора. Это ведет к возникновению диффузного повреждения аксонов и разрывам сосудистой стенки без значительного нарушения структуры тел нервных клеток. У пострадавших могут отсутствовать переломы костей черепа, оболочечные кровоизлияния и очаги ушиба мозга. ДАП характеризуется грубой неврологической симптоматикой с изначальной комой, переходящей в стойкое вегетативное состояние с развертыванием синдрома разобщения структур мозга, в ряде случаев смерть наступает в ближайшие часы после травмы. При переживании свыше 2-х месяцев активизируются сегментарные стволовые рефлексы, появляются нарушения психики, признаки полинейропатии. Смерть в таких случаях наступает через длительные промежутки от экстрацеребральных причин (пневмония, септицемия, и т.д.)
Макроскопическое исследование позволяет заподозрить ДАП, поэтому гистологическая верификация обязательна. Мозг выглядит интактным или мало измененным, определяются в части случаев лишь мелкоочаговые геморрагии в мозолистом теле, полуовальном центре, ростральных отделах ствола мозга, верхней ножки мозжечка. Микроскопически выявляются участки дегенерации белого вещества, носящие диффузный характер, однако распределяющиеся неравномерно. Но в ряде случаев отсутствуют изменения в срезах полушарий и ствола. Специальные гистологические исследования показывают диффузное повреждение белого вещества. При ранних сроках смерти (до 10 суток) в структурах мозолистого тела, подкорковых образований и оральных отделах ствола мозга обнаруживаются множественные «аксональные шары» (утолщенные концы разорванных аксонов). Вблизи мест повреждений аксоны бывают неровными, неравномерное воспринимают окраску. Осевые цилиндры почти на всем протяжении имеют извитой вид, с варикозными утолщениями.
Наблюдение 1. Потерпевший У., 24 лет, поступил в нейрохирургическое отделение 18.01.2008г. с диагнозом: «Ушиб головного мозга тяжелой степени. Субарахноидальное кровоизлияние. Перелом свода и основания черепа? Ушиб грудной клетки. Перелом костей носа, контузия обоих глаз, параорбитальные гематомы, подкожные гематомы». С момента травмы (получил множественные удары по голове ногами) находился в коме I ст. Умер через 9 суток, без изменений в градации сознания. При первичной судебно-медицинской экспертизе установлена причина смерти: «Двусторонняя серозно-гнойная пневмония с формированием острых микро-абсцессов. Двухсторонний фибринозный плеврит, гнойный трахео-бронхит. Септическое состояние. Закрытая черепно-мозговая травма – ушиб головного мозга (по клин. данным); кровоподтеки – правого уха и заушной области, кровоизлияния в кожно- мышечный лоскут головы в проекции лобной кости справа; затылочной кости и прилежащей к ней части сосцевидного отростка височной кости справа.
Мелкоочаговые и диапедезные кровоизлияния под мягкой мозговой оболочкой и в веществе головного мозга в области больших полушарий, различных сроков давности (от кровоизлияний без видимых реактивных изменений до кровоизлияний с явлениями резорбции) /гист./. Выраженный отек мягкой мозговой оболочки и вещества головного и спинного мозга /гист./. Хронический пиелонефрит. Кровоподтеки заднебоковой поверхности шеи и надплечья справа. Состояние после трахеостомии».
Судебно-медицинская экспертная комиссия на основании материалов уголовного дела, медицинскую карту стационарного больного, гистологические препараты, мокрый архив от трупа У., пришла к следующим выводам:
«Учитывая клинические и морфологические данные у У. имелись: а) тяжелая черепно-мозговая травма (ЧМТ): диффузное аксональное повреждение головного мозга (ДАП); мелкоочаговые кровоизлияния в коре полушарий мозга, стволе, спинном мозге; субарахноидальные кровоизлияния полушарий и ствола головного мозга, спинного мозга; кровоизлияния в кожно-мышечный лоскут лобной области, затылочной и правой височной областей с распространением на мягкие ткани шеи; множественные кровоподтеки, ссадины головы; кровоподтеки правой ушной раковины с распространением на заушную область, шею и надплечье справа; б) кровоподтеки, ссадины груди».
К моменту смерти, имевшие место у гр-на У. повреждения подверглись естественным процессам воспаления, рассасывания, дегенерации, организации и осложнились рядом патологических изменений внутренних органов и тканей. Этими осложнениями основного заболевания (ЧМТ) и тканевыми изменениями явились: двусторонняя очаговая гнойно-фибринозная пневмония, отек легких; двусторонний фибринозно-гнойный плеврит, пневмоторакс; гнойный миокардит и эпикардит; нарушение реологических свойств крови в церебральных, коронарных, легочных сосудах: стазы, лейкостазы, тромбы; наличие признаков резорбции и организации в области субарахноидальных кровоизлияний коры полушарий, ствола и спинного мозга; дегенеративные явления нейронов и явления нейронофагии; деструктивный отек вещества головного и спинного мозга; явления реактивного воспаления, начальные проявления организации, очаги некроза, кровоизлияния мягких тканей шеи, мелкоочаговые кровоизлияния в корковом веществе почки с выраженным проявлением реактивного воспаления.
ДАП головного мозга, в данном случае, проявилось угрожающими жизни явлениями в виде глубокой, с угнетением дыхания и сердечной деятельности, комы; посредством осложнения – двусторонней пневмонии, привело к наступлению смерти.
Гистологически ДАП был подтвержден с помощью одного из новых методов окраски ткани головного мозга на миелин, красителем итальянского производства – LUXOL FAST BLUE (люксоловый прочный синий). Определялись очаги демиелинизации нервных волокон, нормальные нервные волокна окрасились в стойкий синий цвет, в близи мест разрывов аксоны выглядят неровными, неравномерно окрашенными в голубой и зеленый цвета, местами с полной потерей окрашивания (Рис.1, Рис.2).

Рис.1. Головной мозг. ДАП. Окраска Luxol Fast Blue. ´ 400

Рис.2. Головной мозг, очаг демиелинизации, ДАП. Окр. Luxol Fast Blue.´200
Источник
Мы уже писали о лучевой диагностике черепно-мозговой травмы. В этой статье подробно рассматривается визуализация одного из вида черепно-мозговых травм — ушиба головного мозга.
Ушиб головного мозга на КТ
Что такое ушиб головного мозга? Ушиб, или контузия мозга — это механическое повреждение вещества мозга в виде его размозжения, нарушение строения, образование зоны детрита, а также кровоизлияние в зону детрита. Ушиб мозга — это опасное состояние, требующее срочной госпитализации в нейрохирургический (в крайнем случае, в неврологический стационар).
Ушиб мозга может сопровождаться опасными осложениями, угрожающими жизни больного — вклинением и смещением (дислокацией) мозга. Основные типы вклинений: вклинение поясной извилины под серп большого мозга, височно-тенториальное вклинение, мозжечково-тенториальное вклинение, вклинение миндалин мозжечка в большое затылочное отверстие.
При подозрении на ушиб мозга необходимо делать компьютерную томографию (КТ) головного мозга. Она позволяет точно установить наличие ушиба, оценить его размеры, исключить вклинение и смещение головного мозга. МРТ головного мозга более информативна при оценке отдаленных последствий ушиба, развития остаточных кистозно-глиозных и атрофических изменений.

Ушиб мозга возникает как в зоне удара, так и с противоположной стороны черепа — в зоне противоудара.
КТ-признаки ушиба мозга
Что видно на КТ при ушибе мозга? На компьютерных томограммах очаг ушиба (контузии) выглядит как чередующиеся гиперденсивные участки (гематомы) и гиподенсивные (детрит). Контузионные очаги формируются как на стороне удара (приложения силы), так и на стороне противоудара. Перифокальная ишемия от сдавления сосудов гематомой увеличивает зону патологически измененных тканей, обуславливает выраженность дислокаций мозга.
Существующая классификация ушибов мозга по Корниенко, принятая не повсеместно, предусматривает четыре типа очагов: контузии первого типа выглядят как однородные гиподенсивные участки и внешне очень схожи с инфарктом мозга. Ушибы второго типа выглядят «пестрыми» из-за множественных гематом небольшого размера, располагающихся в зоне детрита. Контузии третьего типа – крупные множественные гематомы на фоне детрита, и ушибы четвертого типа представляют собой собственно паренхиматозную гематому.
Наиболее часто встречающиеся очаги контузии по типу внутримозговой гематомы эволюционируют следующим образом: в период 1-3 суток вокруг гематомы возникает гиподенсивная зона, обусловленная перифокальным отеком мозга, затем в период от нескольких недель до месяца происходит лизис гематомы и рассасывание крови, обратное развитии ишемических изменений. Итогом может стать формирование кисты либо глиального рубца.
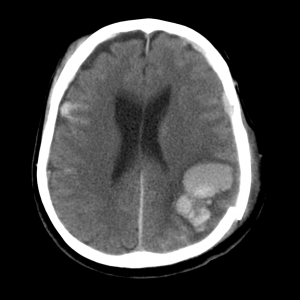
Признаки ушиба мозга на КТ. Очаг контузии мозга по типу паренхиматозной гематомы, окруженной зоной перифокального отека. С противоположной стороны также можно заметить очаг контузии и участок субарахноидального кровоизлияния.
Диффузное аксональное повреждение (ДАП)
В развитии диффузного аксонального повреждения основную роль играет различная плотность (и вес) белого вещества и коры головного мозга. Тело клетки (дендрит) располагается в сером веществе, аксон в белом. При резком ускорении либо замедлении серое и белое вещество движутся с разной скоростью, в результате чего происходит сдвиг серого вещества относительно белого, следствием чего является фрагментирование нейронов: тело отрывается от аксона. Происходит также разрыв капилляров на границе коры и белого вещества.
На КТ изменения при диффузном аксональном поражении в большинстве случаев неразличимы, можно обнаружить лишь гематомы различного размера в веществе мозга, а также признаки его отека. Неопытный рентгенолог может пропустить ДАП на компьютерных томограммах.
По локализации (и степени тяжести) ДАП может быть трех различных типов: с локализацией в лобных долях, паравентрикулярно, в области наружной и внутренней капсулы, в мозжечке (1-й тип); с локализацией как и в предыдущем случае, а также в мозолистом теле (2-й тип); так же, как и в предыдущем случае, но с распространением на дорсолатеральные участки мозгового ствола, ножки мозжечка, с нарушением кортикально-спинальных трактов (3-й тип).
Крайне важно, чтобы снимки КТ головного мозга при его ушибе оценивал настоящий специалист. Если этого не происходит, результаты КТ могут быть сомнительны. В таких случаях может помочь экспертный пересмотр результатов КТ. Сегодня снимки в электронном виде можно отправить врачу в любую точку земного шара, и Второе мнение (second оpinion) — активно развивающееся направление диагностики. В России существует организация Национальная телерадиологическая сеть — система консультаций по КТ, МРТ, ПЭТ-КТ и другим диагностическим изображениям. С помощью этой системы можно отправить результаты КТ головного мозга на пересмотр в Институт мозга человека, и получить через 24 часа подробное независимое заключение.
Кандидат медицинских наук, член Европейского общества радиологов
Источник
