Для чего ставятся пластины при переломе руки

6182 просмотра
18 февраля 2018
Добрый день! Просьба объяснить – при переломе ключицы со смещением поставили стальную пластину с 6 винтами. С ней, говорят, нельзя делать МРТ , она более тяжелая, нельзя посещать баню и..т.д. – это так на самом деле?
У кого не спрошу – всё говорят, что уже давно ставят титановые пластины.
Можете объяснить, всё таки, в чем между ними разница? И т.к. сейчас у меня проблема с рукой, в сторону поднимается на 40 процентов, какой метод исследования лучше? Подозревают отёк / воспаление, но понять никто не может.
На сервисе СпросиВрача доступна консультация травматолога по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Педиатр
Здравствуйте,да титан менее аллергический,сталь уже редко используется. МРТ нельзя,это метал,разорвет ткань. И вылезти,МРТ это магнит.рентген и осмотр остаётся.
Анестезиолог-реаниматолог, Хирург
Здравствуйте!В настоящее время мировой рынок больше ореинтирован на титановых металлоконструкциях .Титан легче стали и более прочный, при наличии титановых конструкций возможно проведения КТ ,что невозможно при стальных ;также при использовании титана снижается риск развития инфекционных осложнений. Единственный минус- титан на порядок дороже стальных.Из методов исследования Вам доступна только рентгенография в двух прекциях .Сделайте контрольный снимок и станет ясна причина данной проблемы. Всего Вам хорошего и берегите себя!
Aselya, 18 февраля 2018
Клиент
Татьяна, спасибо, снимок делали, с костью всё нормально, проблема или в мышцах, или с нервами
Терапевт
Здравствуйте титан более практичен.Вам нельзя Мрт,магнитотерапию,повышенные нагрузки,бани.При этом может быть разрыв или смещение.
Анестезиолог-реаниматолог, Хирург
Возможно гипс каким-то образом сдавливал мягкие ткани и некоторое время шло нарушение питания,отсюда и данные симптомы .Не переживайте ,всё восстановится .Лечебная физкультура и физиолечение после удаления конструкции.
Aselya, 18 февраля 2018
Клиент
Татьяна, ЛФК и физио после удаления, то есть, через год, что ли? Мне уже назначили физио и лфк
Гинеколог, Маммолог, Акушер
Здравствуйте!
Действительно такой материал сейчас не используют так как слишком много побочных действий. Вам следует уточнить где вам ставили , какой именно металл в вашей спице.
Врач УЗД, Терапевт
Здравствуйте. В вашем случае остается только повторить повторно рентген, но скорее всего у вас произошел отек мышц и поэтому вы не можете выполнять полностью движения, но он должен со временем уйти сам.
Aselya, 18 февраля 2018
Клиент
Татьяна, на рентгене всё хорошо, там отёк не виден, повязку сняла две недели назад, массаж и лфк не помогают
Уролог, Венеролог, Сексолог, Андролог
Да, современная травматология более орентирована на титан. Опасности стальных пластин и их ограничения Вам описали. В остальном все должно быть нормально и в свое время Вам все удалят.
Педиатр
Да, Титан лучше.
Сделайте КТ
Врач УЗД, Терапевт
Если сильнт беспокоит то пройдите кт
Aselya, 18 февраля 2018
Клиент
Татьяна, для чего КТ? Кость меня не беспокоит
Невролог, Психолог
Добрый вечер. Предпочтительнее титан, поскольку это наиболее прочный материал, низкоаллергенный. Со стальной пластиной нельзя делать МРТ, поскольку данный метод основан на действии магнитного поля, баню тоже придется исключить. Исследование – рентген. Отек, воспаление может быть в случае ношения гипсовой лонгеты, застой крови, поэтому массаж и ЛФК, венотоники. Также отек и воспаление может давать и сама стальная пластина, в состав которой входит никель и таким образом Ваш организм дает ответную реакцию на саму пластину как на чужеродный агент и пытается всячески показать, что ей здесь не место, а проявляется это отеком, признаками воспаления. Со временем при непрохождении отека и воспалительных изменений пластина может быть отторгнута, не приживаться, поэтому контроль рентгена или КТ нужен. Вот поэтому предпочтительнее титан, в составе нет никеля, аллергические реакции на сам материал выражены значительно меньше, но тем не менее, тоже могут быть.
Врач УЗД, Терапевт
Кт в последующем если улучшения не будет, после провеленного лечения которое вам назначили как контрольный метод.
Ортопед, Травматолог
На самом деле абсолютно без разницы в данном конкретном случае – сталь или титан.
Сталь используют специальной марки, которая прошла все испытания и т.п.
Клиники закупают импортные наборы (наших нет) для остеосинтеза и оттуда травматолог выбирает подходящую пластину и лр. элементы. Титан немного легче и немного прочнее, но намного дороже. Многие пациенты, которые считают, что им поставили титан на самом деле носят сталь.
В Вашем случае это вообще не критично, поскольку ключица несет минимальные нагрузки в сравнении, например, с нижними конечностями.
На наборе, из которого Вам выбрали пластину, должна быть маркировка о возможности МРТ.
Сталь то же разная. Бывает, что можно, а бывает, что нет.
В Вашем случае МРТ не нужно. Сделайте КТ.
Aselya, 19 февраля 2018
Клиент
Константин, спасибо за ответ, а почему КТ? сказали, на МРТ можно оценить капсулу и связки, а на КТ – костную мозоль. Я недавно делала рентген, с костью всё в порядке
Aselya, 19 февраля 2018
Клиент
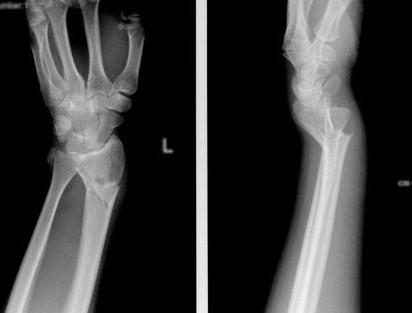
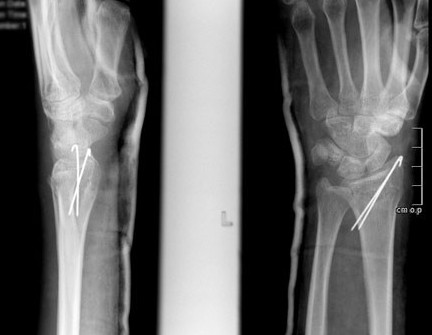
Константин, приложила снимок
Aselya, 19 февраля 2018
Клиент
Константин, сталь поставили российскую, врач сказал – Казань)
Стоматолог, Ортодонт, Детский стоматолог
Да титан сейчас используется чаще, сталь уже ушла в прошлое, но в некоторых больницах используется. Мрт противопоказано в вашем случае, там идёт большой магнит и ткани просто разорвёт. Баню тоже нельзя, магнитотерапию тоже нельзя.
Ортопед, Травматолог
Ну, Казань так Казань.
Сегодня, наверное, и БМВ российской сборки можно купить.
Просто спросите у врача можно ли делать МРТ с этой пластиной.
На рентгенограммах все нормально стоит. КТ не нужно.
Единственная серьезная причина, по которой рука может не подниматься – это разрыв ротационной манжеты плеча.
Этот разрыв лечится оперативно. Все остальное восстанавливается консервативно.
Если Вы хотите исключить этот разрыв, а МРТ нельзя, то сделайте УЗИ.
Только нужен хороший специалист. Для УЗИ это не простое исследование.
Травматолог
Добрый день!
А сроки-то какие после операции?
Aselya, 20 февраля 2018
Клиент
Артур, добрый день! 2 месяца прошло
Ревматолог, Терапевт
Добрый день! Да, титан лучше и современнее. Поскольку Вас беспокоит не кость. а прилегающие мягкие ткани – попробуйте еще выполнить УЗИ, для их оценки. Возможен отек, который рентген просто не увидит. Здоровья!
Оцените, насколько были полезны ответы врачей
Проголосовало 5 человек,
средняя оценка 5
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – получите свою бесплатную онлайн консультацию врача.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Остеосинтез при переломах плечевой кости
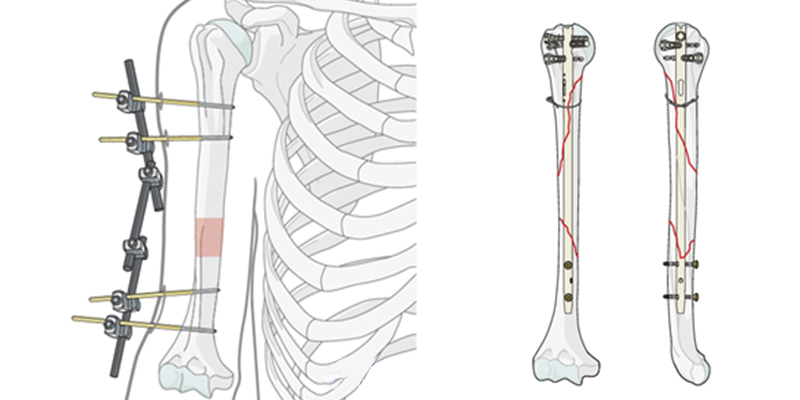
При переломах плечевой кости используют погружную или внешнюю фиксацию. Внешний фиксатор оптимален для временного использования. Его можно быстро установить в любой операционной, его можно при необходимости регулировать уже после операции.
В каких случаях лучше использовать внешнюю фиксацию плечевой кости:
- Серьезные травмы у пациента со множественными повреждениями различных костей конечностей.
- Тяжелые повреждения плечевой кости, включая обширные повреждения мягких тканей.
В остальных случаях применяют различные погружные фиксаторы. Острые и патологические переломы лучше фиксировать гвоздями.
Для выравнивания множественных отломков используют пластину. При переломах с заметно смещенной проксимальной частью, крайне важно добиться анатомической репозиции, особенно если пациент в возрасте и имеется риск несрастания и потери функциональности руки. Для этого пластина должна обеспечивать достаточные точки фиксации в проксимальном отделе плечевой кости / плечевой головке. Она также должна быть достаточно длинной.
При переломах, в которых костные фрагменты могут быть сжаты, используют пластину с компрессионной обшивкой.
В зависимости от морфологии перелома иногда целесообразно получить стабильную фиксацию с помощью затяжных винтов, а затем закрепить ее нейтрализующей пластиной. В качестве альтернативы, возможно, лучше не вмешиваться в зону перелома, а просто применить мостовую пластину.
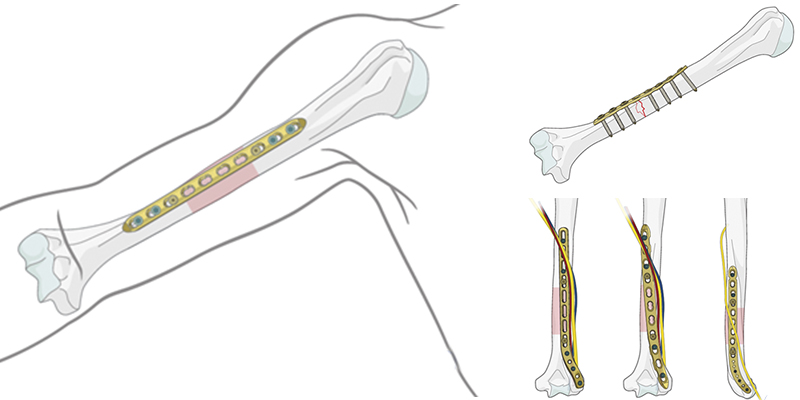
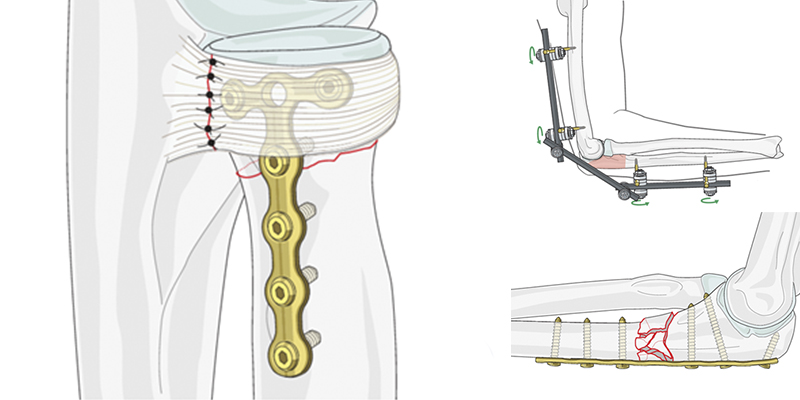
Остеосинтез при переломах нижней (дистальной) части плеча
В экстренных случаях и при сложных множественных переломах используют внешнюю фиксацию.
В остеопоротической кости дистальный суставной фрагмент может быть очень коротким, и в локтевом или лучевом столбе могут присутствовать различные степени метафизарного измельчения.
Самая сложная задача-стабилизировать очень короткий суставной фрагмент, когда качество кости оставляет желать лучшего. Это может быть достигнуто с помощью стандартных методов, предпочтительно с предварительно настроенной угловой стабильной пластиной.
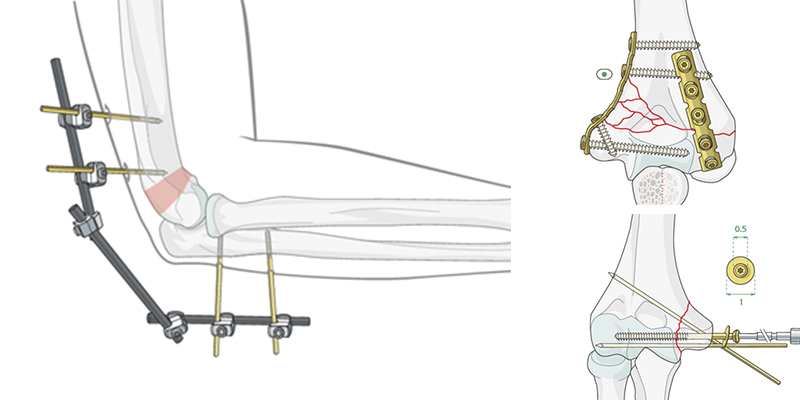
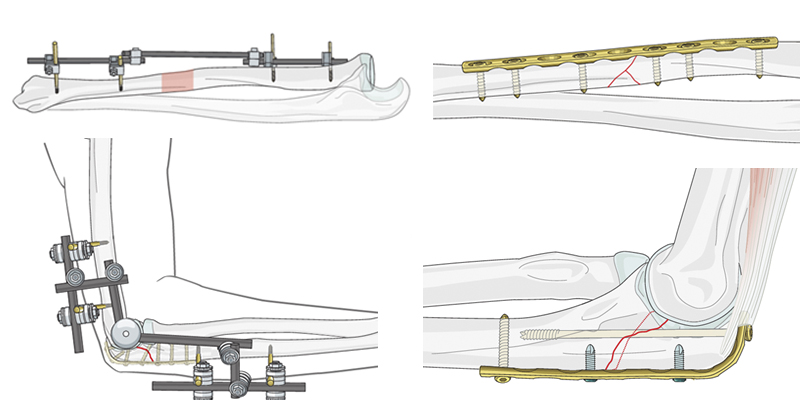
Остеосинтез при переломах предплечья
При поперечных или коротких косых переломах шейки лучевой кости фиксация головки к диафизу достигается за счет Т-образной и плакировки (восстанавливление удерживающей связки поверх пластины).
Проксимальные метафизарные переломы локтевой кости обычно являются частью более сложной травмы с подвывихом или вывихом проксимального луче локтевого сустава. В таких случаях используется внешняя фиксация (при сложных переломах) или пластина (в качестве шины при смещении).
Поперечные переломы локтевого отростка без фрагментации могут быть обработаны натяжной лентой проводки или пластиной. Такая операция подойдет только молодым активным людям.
Сложные множественные переломы верхней части предплечья лечатся только внешней (как правило, шарнирной) фиксацией.
Схожая методика фиксаций применяется и к переломам дистальной части предплечья.
Что касается переломов лучевой и локтевой кости. Открытые переломы, требующие оперативного лечения фиксируются внешним чрескожным модулем. В остальных случаях используют пластину при необходимости добавляя резьбовые фиксаторы.
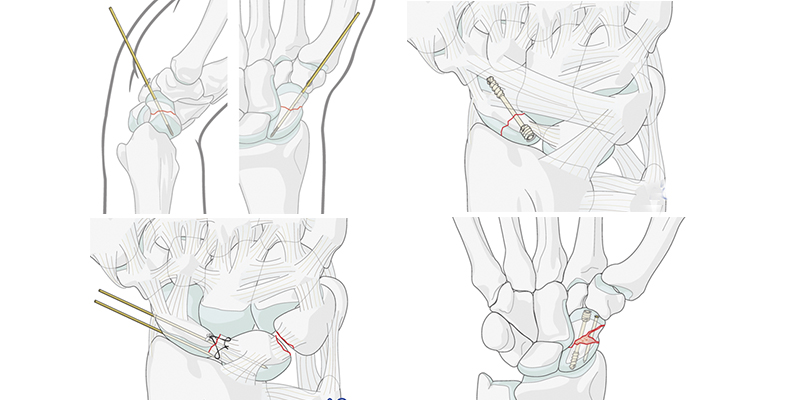
Остеосинтез при переломах запястья
Ладьевидные переломы являются наиболее распространенными переломами запястья. В большинстве случаев перелом фиксируется винтом, иногда чрескожным винтом. При смещениях винтом в сочетании со спицами.
Перилунарные вывихи – это чистые повреждения связок. Они возникают в результате высокоэнергетической травмы. Они могут привести к серьезному нарушению анатомии запястья, что приведет к глубоким изменениям биомеханики запястья.
Разрыв скафолунной связки является первым событием в любой последовательности разрывов перилунарной связки. Это самая распространенная причина нестабильности запястья. Лечится фиксацией спицами и наложением швов на связки.
Таким же образом лечатся и лечатся и перилунарный перелом-вывих. Переломы соседних костей запястья могут возникать вместо разрывов связок, когда разрушающая сила воздействует на срединно-запястный сустав.
Распознавание и восстановление всех костных и компонентов мягких тканей имеют важное значение для восстановления стабильности запястья и предотвращения посттравматического дегенеративного заболевания суставов.
Остеосинтез при переломах костей кисти
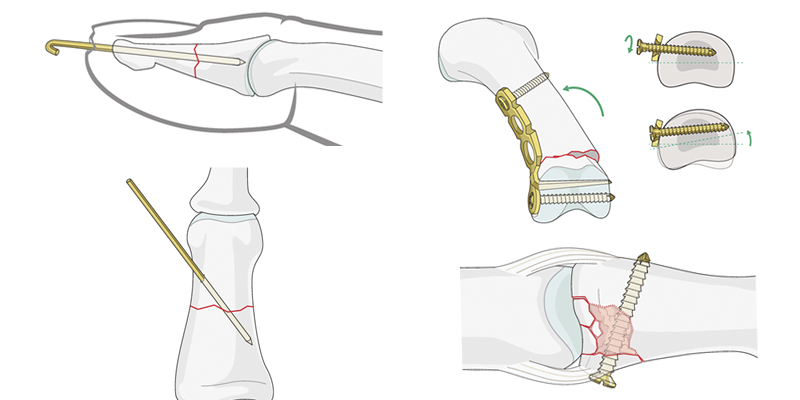
Простые переломы головки пястной кости обычно являются результатом осевой нагрузки на кисть. Они часто происходят от удара по твердому объекту, такому как стена или противник. Фиксация происходит спицами.
Переломы головки пястной кости могут быть простыми, но часто они состоят из нескольких отломков. В таких случаях используют винты.
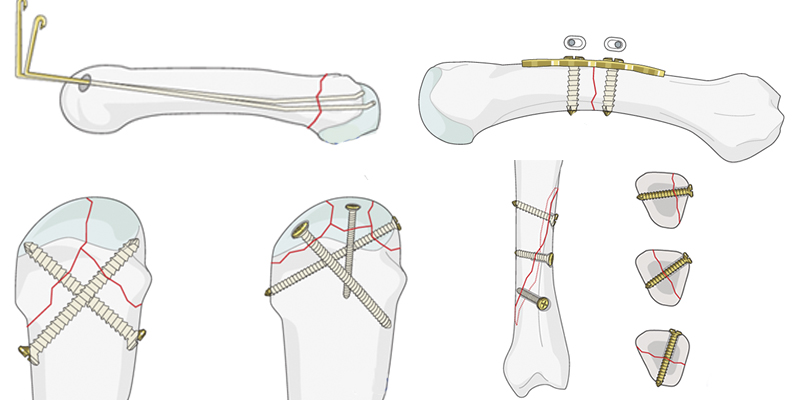
При переломе самой пястной кости накладывают пластину. При открытом или очень косом переломе – несколько винтов.
Частым местом переломов основания пястной кости является пятая пястная кость. Большинство из этих переломов являются оскольчатыми и вдавленными, и часто связаны с дислокациями переломов запястно-пястной кости. Эти переломы обычно фиксируются пластинами или спицами в случае небольших фрагментов.
Нестабильные переломы большого пальца и фаланговых костей фиксируются спицами, винтам, пластинами в зависимости от места и сложности перелома.
Проконсультируйтесь с нашими специалистами или запросите второе врачебное мнение травматолога-ортопеда по уже полученным рекомендациям.
Источник
Перелом лучевой кости – это самый частый перелом у человека, составляющий 25% от всех переломов костей конечностей. Дистальный метаэпифиз – это нижний конец лучевой кости, расположенный рядом с кистью.
Перелом «луча в типичном месте» обычно возникает при прямом падении на вытянутую руку. Помимо резкой боли в руке, может появиться штыкообразная деформация, изменение положения кисти. В процесс перелома бывают вовлечены нервы и сосуды запястья, которые могут быть зажаты отломками, что проявляется онемением в пальцах, похолоданием кисти.
Для уточнения характера перелома и выбора дальнейшей тактики лечения используется рентгенография, в ряде случаев – компьютерная томография. Иногда требуется УЗИ кистевого (лучезапястного) сустава.
Поскольку лучевая кость примыкает к кисти, очень важно восстановить анатомию и объем движений в суставе, чтобы в дальнейшем избежать проблем с ним. Раньше такие переломы лечили только консервативно, в гипсовой повязке, но часто отломки смещались, кость срасталась неправильно, что в дальнейшем сказывалось на функции конечности – рука не сгибалась и/или не разгибалась до конца – формировалась тугоподвижность сустава (контрактура), оставался болевой синдром. К тому же длительное пребывание в гипсе отрицательно сказывалось на кожных покровах.
Длительность больничного листа при переломе дистального метаэпифиза лучевой кости зависит от рода деятельности пациента. К примеру, для офисных работников средний срок нетрудоспособности – 1,5 месяца. Для профессий, связанных с физической нагрузкой, срок нетрудоспособности может быть больше.
Консервативное лечение перелома лучевой кости (гипсовая или пластиковая повязка)
При переломах без смещения можно применять консервативное лечение – в гипсовой повязке или использовать пластиковый гипс, который более комфортен и не боится воды. Средний срок пребывания в гипсе – около 6 недель. Однако, данный метод лечения имеет свои недостатки – после консервативного лечения сустав требует разработки движений, реабилитации. При лечении перелома даже с небольшим смещением отломков, в гипсе может произойти вторичное смещение отломков из-за особенностей анатомии лучевой кости.
Оперативное лечение перелома лучевой кости (остеосинтез)
Практически все переломы лучевой кости со смещением требуют оперативного лечения – сопоставления и фиксирования отломков кости – остеосинтеза. Именно этот метод позволяет восстановить функцию кисти наиболее полноценно и добиться хороших функциональных результатов.
Лучевая кость первично срастается примерно за 6-8 недель, однако полная перестройка кости продолжается до 2 лет после перелома. Спустя этот срок пациент может начинать полноценно пользоваться рукой. Но разрабатывать руку с помощью определенных, рекомендованных врачом, упражнений, благодаря использованию фиксаторов можно уже в первые сутки после вмешательства. Легкие спортивные физические нагрузки можно начинать примерно спустя 3 месяца после операции.
В зависимости от типа перелома (оскольчатый, многооскольчатый, со значительным или незначительным смещением) можно выделить несколько возможных вариантов фиксации -пластиной, фиксированной винтами; аппаратом внешней фиксации; винтами или спицами.
В ряде случаев при выраженном отеке вначале на кисть накладывается аппарат внешней фиксации, а после спадения отека он заменяется на пластину (или другой фиксатор, в зависимости от типа перелома).
Остеосинтез лучевой кости пластиной
При значительном смещении отломков используется остеосинтез лучевой кости металлической пластиной, специально разработанной для данной области. После сопоставления отломков, пластина фиксируется винтами к поврежденной кости. После установки пластины, на кожу накладываются швы, также применяется гипсовая лонгета. После операции назначается лекарственная терапия: обезболивающие препараты, препараты кальция для стимуляции сращения кости, при необходимости – препараты местного действия для уменьшения отека. Средний срок пребывания в стационаре – 7 дней. Швы снимаются в спустя 2 недели, на контрольном приеме у травматолога, тогда же пациент отказывается и от гипсовой повязки. Рука находится в возвышенном положении на косыночной повязке. Необходимости в удалении пластины, как правило, нет.
Аппарат внешней фиксации
В некоторых случаях – в пожилом возрасте, при выраженном отеке кисти и лучезапястного сустава, делать доступ для установки пластины бывает нежелательно в силу различных факторов (отек, состояние кожи). В таких случаях устанавливают аппарат внешней фиксации – он фиксирует отломки с помощью спиц, которые проходят через кожу в кость. Аппарат выступает над кожей небольшим блоком (около 12 см длиной и 3 см высотой). Преимущество этого вида остеосинтеза в том, что нет необходимости делать большие разрезы кожи, однако за аппаратом нужно следить весь срок его ношения – делать перевязки, чтобы спицы не воспалились.
После операции рука 2 недели находится в гипсовой лонгете, затем пациент начинает разрабатывать лучезапястный сустав в аппарате, который этому не препятствует.
Аппарат внешней фиксации удаляется примерно через 6 недель, после проведения рентген-контроля, в условиях стационара. Перевязки необходимо проводить через день, в амбулаторном режиме. Рука носится в возвышенном положении на косыночной повязке.
Фиксация спицами или винтами
При незначительном смещении отломков лучевая кость фиксируется спицами или винтами через небольшие проколы кожи. По стандартному протоколу, на 2 недели накладывается гипсовая лонгета, затем пациент начинает разрабатывать руку. Спустя 6 недель спицы извлекаются.
В ряде случаев возможно применение саморассасывающихся имплантатов (винтов, спиц), удалять которые не нужно.
Застарелые, неправильно сросшиеся переломы лучевой кости
При застарелых неправильно сросшихся переломах, пациентов могут беспокоить болевые ощущения, присутствовать ограничения движения – тугоподвижность сустава, и другие неприятные последствия (онемение и отечность пальцев кисти). В подобных случаях рекомендовано оперативное лечение, чаще всего – с фиксацией пластиной. Кость разобщается, выставляется в правильное положение и фиксируется. Если есть зона дефекта кости – например, если кость срослась с укорочением, то он заполняется либо собственной костью человека: производится пересадка кости, которая берется, обычно, из гребня подвздошной (тазовой) кости, либо искусственной костью, которая примерно за 2 года перестраивается в собственную костную ткань.
Дальнейшее послеоперационное лечение при застарелых и неправильно сросшихся переломах лучевой кости аналогичны описанным ранее. Однако,может потребоваться более длительная реабилитация.
Анестезия при оперативном лечении перелома дистального метаэпифиза лучевой кости
Для проведения всех вышеописанных операций, как правило, используется проводниковая анестезия – раствор анестетика вводится в зону плечевого сплетения, где проходят нервы, которые отвечают за чувствительность и движения верхней конечности, и рука полностью немеет. Подобная анестезия достаточно легко переносится, длится 4-6 часов. Фактически это разновидность местной анестезии. Кроме того, делается премедикация – успокаивающий укол перед операцией, и во время операции человек спит своим сном. Возможно применение общей анестезии. Окончательный выбор метода анестезии определяется врачом-анестезиологом накануне операции при совместной беседе с пациентом.
Источник