История болезни ушиб пальца
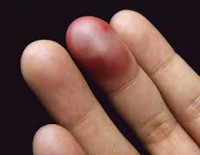
Ушиб пальца – это закрытое травматическое повреждение мягких тканей пальца верхней или нижней конечности. Травма обычно возникает в быту в результате удара. Проявляется отечностью, синюшностью, резкой болью и ограничением движений. При ударе по ногтевой фаланге иногда образуются подногтевые гематомы. По клинической симптоматике ушиб пальца может напоминать перелом, для подтверждения сохранения целостности кости назначают рентгенографию. Лечение, как правило, консервативное, при наличии крупной подногтевой гематомы показано вскрытие.
Общие сведения
Ушиб пальца относится к категории легких травматических повреждений. Данная травма занимает одно из первых мест среди причин обращения в травмпункты. Симптомы ушиба пальцев сходны с признаками перелома, поэтому для исключения серьезных повреждений при подобных травмах обязательно нужно обращаться к врачу.
В отдельных случаях ушиб ногтевой фаланги пальца руки сопровождается разрывом сухожилия разгибателя или его отрывом от места прикрепления. При раннем обращении в таких случаях обычно можно обойтись без операции, в отдаленном периоде требуются хирургические вмешательства, что является еще одним серьезным аргументом в пользу посещения врача в первые часы после травмы. Лечение ушибов пальца осуществляют врачи, специализирующиеся в области травматологии и ортопедии.

Ушиб пальца
Причины
Обычно возникает в быту. Пальцы руки страдают при ударе тяжелым предметом (например, молотком), работе на даче, защемлении пальца между различными твердыми поверхностями, например, между дверью и косяком. Ушибы пальцев ног образуются при падении тяжелых предметов на стопу либо при ударах о твердые предметы (о ножку кресла, о косяк). Возможно также повреждение во время работы или занятий спортом.
Патогенез
Пальцы состоят из небольших трубчатых костей, соединенных между собой подвижными суставами. Первые пальцы имеют две фаланги, остальные – три фаланги. Кости окружены слоем клетчатки, по тыльной и ладонной (на стопе – подошвенной) поверхности пальцев проходят сухожилия, прикрепляющиеся к ногтевым и средним фалангам. Пальцы рук – высокодифференцированный орган, предназначенный природой для выполнения очень точных и сложных движений. Это обуславливает их богатое кровоснабжение и иннервацию.
При ушибе страдают мелкие сосуды и нервы. Сосуды разрываются, кровь изливается в мягкие ткани. Из-за отека и кровоизлияний сдавливаются нервные окончания, что приводит к возникновению интенсивного болевого синдрома. Ситуация усугубляется тем, что кожа пальцев рук (особенно их ладонной поверхности) плотная, мало подверженная растяжению. Из-за этого в тканях создаются участки высокого давления, что приводит к усилению болей.
Пальцы ног не так хорошо кровоснабжаются и иннервируются, однако дистальные отделы стопы несут на себе большую нагрузку во время стояния и участвуют в перекате ноги во время ходьбы, что обуславливает заметное нарушение опоры и движений даже при небольших ушибах пальцев. Кожа этой анатомической зоны еще плотнее, чем на ладонной поверхности пальцев рук, поэтому ушибы пальцев стопы также сопровождаются повышением местного давления, образованием очагов напряжения в тканях и сдавлением нервных окончаний с развитием выраженного болевого синдрома.
Симптомы
Ушибы пальцев рук
Пациент жалуется на боль в области пальца. В анамнезе выявляется характерная травма: удар по пальцу, защемление пальца между твердыми предметами и т. д. Палец отечный, кожа синюшная, иногда с багровым оттенком. Под ногтевым ложем или в толще кожи могут выявляться небольшие гематомы.
При подногтевых гематомах из-за образования зоны высокого давления боли становятся более интенсивными, дергающими или распирающими, напоминающими болевой синдром при гнойных процессах. Ощупывание болезненно. Грубой деформации и нарушения анатомических соотношений не наблюдается. Костного хруста нет, патологическая подвижность отсутствует. Движения обычно ограничены, но возможны.
Иногда при ударе по торцевой части пальца или падении на выпрямленный палец в области ногтевой фаланги одновременно с ушибом возникает подкожный разрыв сухожилия разгибателя, который может быть полным или неполным. При неполном разрыве движения частично сохраняются, но полное разгибание становится невозможным. При полном разрыве из-за согнутой ногтевой фаланги палец приобретает вид «молоточка», разгибательные движения отсутствуют.
Ушибы пальцев ног
Пациента с ушибом пальца беспокоят боли в области повреждения. В анамнезе выявляется падение тяжелого предмета на стопу или удар носком о твердый предмет. Сразу после травмы болевой синдром интенсивный, в следующие несколько часов боли уменьшаются, а по мере нарастания отека снова усиливаются. Палец увеличен в объеме, синюшен. При ушибе ногтевой фаланги часто выявляются подногтевые гематомы. Движения ограничены, при опоре пациент старается наступать на пятку, не нагружая передние отделы стопы.
Диагностика
Диагноз выставляет врач-травматолог. Важной задачей диагностического этапа является исключение более тяжелой травмы – перелома пальца. Дифференцировка с вывихами обычно не требуется, поскольку при ушибах отсутствует характерная деформация со смещением одной фаланги относительно другой. Для уточнения диагноза и окончательного исключения перелома применяют:
- Внешний осмотр. Палец незначительно или умеренно отечен, возможны кровоподтеки и гематомы. Симптом осевой нагрузки отрицательный, патологическая подвижность и костная крепитация отсутствуют.
- Визуализирующие методики. Обычно назначается рентгенография пальца. Детям младшего возраста, у которых мелкие кости плохо просматриваются на обычных снимках, иногда выполняют КТ кисти или стопы. По данным дополнительных исследований патологические изменения со стороны костных структур не выявляются.
Диагноз разрыва сухожилия выставляется на основании данных осмотра, дополнительные методики не требуются. О наличии разрыва свидетельствует типичное положение ногтевой фаланги, невозможность полного разгибания (при частичном повреждении) или движений (при полном отрыве сухожилия).
Лечение
Первая помощь
Первая помощь при ушибах пальца руки несложна. Если на пальце есть кольцо, его нужно немедленно снять, поскольку из-за нарастающего отека в последующем это станет невозможным. К пальцу следует приложить лед или подставить его под струю холодной воды. Холодная вода может использоваться только как средство для снятия острой боли, долго мочить палец (например, делать холодные компрессы) не рекомендуется, это негативно повлияет на кожу.
Сузить сосуды, уменьшить кровоизлияния и предотвратить возникновение выраженного отека поможет пакет со льдом. Если в области пальца есть небольшие ранки или ссадины, их необходимо обработать йодом или зеленкой. Профилактически «замазывать» весь палец, пытаясь оградить его от проникновения инфекции, не требуется – это только усложнит осмотр травматолога.
При частичном отслоении ногтевой пластины следует промыть ранку и наложить повязку, чтобы избежать дальнейшей травматизации. Фиксировать оторванную часть ногтевой пластины лейкопластырем не следует – это увеличивает риск ее отрыва при снятии повязки. Не нужно также пытаться вскрыть гематомы. После оказания первой помощи больного доставляют в травмпункт, чтобы исключить более тяжелые повреждения (переломы, вывихи).
На этапе первой помощи при ушибе пальца ноги проводятся те же мероприятия, что и при ушибе пальца руки: холод, возвышенное положение конечности, обработка ссадин зеленкой или йодом. Следует учитывать, что мелкие ранки на ногах нагнаиваются чаще, чем на руках, поэтому палец необходимо тщательно промыть под струей воды, чтобы удалить загрязнения из области ссадин. Самостоятельно вскрывать гематомы не следует. Необходимо сразу после травмы обратиться к врачу для исключения более серьезных повреждений.
Специализированное лечение
Лечение ушибов пальца руки осуществляется амбулаторно. Внутрикожные гематомы вскрывают, при небольших подногтевых гематомах ноготь прокалывают иголкой, выпуская скопившуюся кровь. При крупных подногтевых гематомах может потребоваться удаление ногтя. Больному рекомендуют не нагружать руку, по возможности держать ее в возвышенном положении и прикладывать сначала холод, а затем сухое тепло. Обезболивающие препараты обычно не требуются, при сильной боли можно однократно принять анальгин, кеторолак или любой другой анальгетик. Срок нетрудоспособности колеблется от 1 до 2-3 недель.
При подкожном разрыве сухожилия разгибателя сразу после травмы накладывают гипсовую лонгету или специальную повязку, фиксируя выпрямленный палец в состоянии переразгибания. В некоторых случаях проводят иммобилизацию пальца, сохраняя среднюю фалангу в положении сгибания, а ногтевую – в положении разгибания. Срок иммобилизации составляет 4 недели. Если по истечении этого периода активное разгибание пальца остается невозможным, показано оперативное лечение – шов сухожилия с последующей фиксацией спицей Киршнера или гипсовой лонгетой.
Лечение ушибов пальцев ног амбулаторное в травмпункте. Подкожные и подногтевые гематомы вскрывают, при крупных подногтевых гематомах удаляют ногтевую пластинку и накладывают асептическую повязку. При легких ушибах рекомендуют меньше наступать на ногу и сохранять возвышенное положение конечности. При тяжелых ушибах нескольких пальцев в отдельных случаях накладывают гипс, чтобы обеспечить покой пораженного сегмента. При острых болях рекомендуют принимать анальгетики. Пациента направляют на УВЧ. Срок нетрудоспособности обычно составляет 1-3 недели.
Прогноз и профилактика
Прогноз благоприятный. Все симптомы полностью исчезают в течение одной или нескольких недель, остаточные явления отсутствуют. При наличии крупных гематом продолжительность восстановительного периода может увеличиваться. Профилактика заключается в реализации мер по предупреждению бытового и производственного травматизма.
Источник
Ф.И.О. Д.К.А.
Возраст: 16 лет
Профессия: студент
Дата рождения: 22.01.1996 года
Место жительства: г. Саратов
Дата поступления в клинику: 09.02.2013 года
Дата, время (час) получения травмы, ранения, заболевания: 09.02.2013г
Каким учреждением направлен: травматологический пункт Кировского района г. Саратова
Диагноз при поступлении: Закрытый перелом I,II,III,IV,V плюсневых костей левой стопы со смещением.
Диагноз клинический (окончательный): Закрытый перелом I,II,III,IV,V плюсневых костей левой стопы со смещением.
Основное заболевание: Закрытый перелом I,II,III,IV,V плюсневых костей левой стопы со смещением.
Осложнение: нет
Сопутствующие: нет
Жалобы: На момент поступления в травматологическое отделение 2ой советской больницы пациент предъявлял жалобы на боль тупого ноющего характера в области левой стопы, при попытке движения боль усиливалась. Отмечал боли при ходьбе. Также больного беспокоила общая слабость и головокружение.
На момент курации пациент жалоб не предъявляет.
Обстоятельства и механизм травмы (ранения): 9 февраля 2013 года при занятиях спортом, упал с турника и ударился левой ногой. Механизм полученной травмы прямой (удар левой ногой в области плюсневых костей об асфальт ), травма – бытовая. Больной почувствовал боль тупого характера в области левой стопы, головокружение, общую слабость. При попытке подняться на ноги почувствовал сильную боль, которая с течением времени усиливалась. Больной вызвал бригаду скорой помощи и был доставлен в травматологический пункт. Находясь в машине, по пути в травмпункт, приблизительно через 30 мин после травмы, пациент отметил появление отека в области пальцев левой стопы. В травматологическом пункте больному была произведена анестезия области перелома, выполнено рентгенологическое исследование левой ноги, был диагностирован закрытый перелом I,II,III,IV,V плюсневых костей левой стопы со смещением.
Пациент экстренно был доставлен в травматологическое отделение 2ГКБ для дальнейшего хирургического лечения.11 февраля была проведена операция -открытая репозиция, интрамедуллярный остеосинтез I,II,III плюсневых костей левой стопы спицами . На момент курации продолжается лечение, проводится лечебная гимнастика поврежденной конечности.
Преморбитные сведения. Операции -2000г -тендопластика большого сгибателя пальца левой руки. Без осложнений.
Общее состояние на момент курации пациента.
Общий осмотр: состояние удовлетворительное; положение в постели активное; сознание ясное; больной контактен; температура тела 36,6 С. Кожные покровы сухие, чистые, розового цвета. Видимые слизистые обычного цвета, чистые. Подкожно-жировой слой развит умеренно, распределен равномерно. Лимфатические узлы, доступные пальпации, не определяются. Видимые повреждения и деформации туловища и конечностей не определяются.
Нервная система.
Сознание ясное. Больной ориентирован в месте и времени и собственной личности. Память на отдаленные и прошлые события сохранена. В позе Ромберга устойчив. Зрачки симметричные,правильной формы,реакция на свет живая. Патология со стороны черепно-мозговых нервов не выявляется: обоняние, вкус, зрение слух, координация движений, речь, чтение, письмо не нарушены. Корнеальный, глоточный, кожные, сухожильные рефлексы сохранены, живые. Патологические рефлексы отсутствуют. Менингеальные симптомы отсутствуют. Очаговой симптоматики не выявлено.
Сердечно-сосудистая система.
При осмотре область сердца и сосудов не изменена. Верхушечный толчок визуально не определяется. Патологическая пульсация отсуствует. Пульсации сосудов шеи нет, надчревная пульсация отсутствует. Изменений подкожных вен, шеи, грудной клетки, конечностей не выявлено.
Пальпация. Верхушечный толчок расположен в 5межреберье, на 1,5 см кнутри от левой среднеключичной линии, положительный, умеренной силы, резистентный, площадью 2,5 см. Симптом систолического и диастолического дрожания отсуствует.
Границы относительной тупости сердца.
Правая граница – на 1 см кнаружи от правого края грудины, в 4 межреберье
Верхняя граница – 3 ребро по левой окологрудинной линии.
Левая граница – на 1,5 см кнаружи от средне-ключичной линии в 5 межреберье.
Ширина сосудистого пучка составляет 5,5 см. Конфигурация сердца не изменена.
Аускультативно: тоны сердца приглушены, ритмичные, ЧСС: 76 ударов в минуту. Пульс ритмичный, нормального наполнения и напряжения, симметричный, определяется на лучевых, сонных, бедренных артериях. Патологических изменений со стороны вен нет. АД 120/90 мм.рт.ст на обеих верхних кончностях.
Система органов дыхания.
При осмотре грудная клетка нормостеническая, симметричная с обех сторон. Искривление позвоночника не определяется. Над- и подключичные ямки выражены умеренно,расположены симметрично. Ключицы и лопатки располагаются на одном уровне. Межреберные промежутки сглажены. Экскурсия грудной клетки на првой стороне ограничена. Вспомогательные мышцы в акте дыхания не участвуют. Тип дыхания – смешанный. Частота дыхательных движений- 18 в минуту. Ритм дыхания правильный.
При пальпации грудной клетки отмечается локальная болезненность в проекции V,VI,VII ребра. Грудная клетка эластичная, голосовое дрожание одинаковое на симметричных участках грудной клетки. Шум трения плевры не определяется. Перкуторно над всеми легочными полями определяется ясный легочный звук.
Топографическая перкуссия легких:
линия | справа | слева |
l.parasternalis | 5 ребро | – |
l.medioclavicularis | 6 ребро | – |
l.axillaris anterior | 7 ребро | 7 ребро |
l.axillaris | 8 ребро | 9 ребро |
l.axillaris posterior | 9 ребро | 9 ребро |
l. scapulars | 10 межреберье | 10 межреберье |
l.paravertebralis | на уровне остистого отростка11грудного позвонка | на уровне остистого отростка 11грудного позвонка |
Высота стояния верхушек легких:
слева | справа | |
спереди | 5 см | 5 см |
сзади | на уровне остистого отростка 7 шейного позвонка | на уровне остистого отростка 7 шейного позвонка |
Подвижность нижнего края легкого:
срединно-ключичная | лопаточная | средняя аксилярная | |||||||
вдох | выдох | сумма | вдох | выдох | сумма | вдох | выдох | сумма | |
слева | – | – | – | 3 | 2 | 5 | 3 | 4 | 7 |
справа | 3 | 3 | 6 | 3 | 2 | 5 | 3 | 4 | 7 |
При аускультации над легочными полями выслушивается везикулярное дыхание. Бронхиальное дыхание выслушивается над трахеей и крупными бронхами. Хрипов, крепитации нет. Усиления бронхофонии нет. Шум трения плевры не выслушивается.
Система органов пищеварения.
Осмотр. Язык влажный, чистый. Слизистая полости рта влажная, розового цвета. Глотание свободное. Небные миндалины бледно-розового цвета, за пределы небных дужек не выходят. Живот округлой формы, симметричный, принимает участие в акте дыхания. Перистальтические движения по ходу кишечника определяются. Расшерения подкожных вен на передней брюшной стенки не выявлено.
Пальпация. При пальпации живот мягкий, безболезненный. Напряжения мышц передней брюшной стенки не определяются. Глубокая поверхностная пальпация по методу Образцова – Стражеского: в левой подвздошной области на протяжении 15 см пальпируется сигмовидная кишка в виде гладкого, умеренно плотного тяжа диаметром 1,2 см, она безболезненна, не урчит. В правой подвздошной области пальпируется слепая кишка в форме гладкого, мягкоэластичного, несколько расширенного книзу цилиндра, диаметром в 3 см, безболезненна, умеренно подвижна, урчит при надавливании. Восходящий отдел толстой кишки пальпируется, в правом фланге живота в виде подвижного, умеренно плотного цилиндра, диаметром около 2-х см. Нисходящий отдел толстой кишки пальпируется, в левом фланге живота в виде подвижного, умеренно плотного цилиндра, диаметром около 2-х см. Поперечная ободочная кишка определяется в пупочной области в виде поперечно лежащего, дугообразно изогнутого книзу, умеренно плотного цилиндра диаметром около 2,5 см, безболезненна, легко смещается вверх и вниз. Желудок при помощи аускульто- африкции определяется на 2,5 см выше пупка.Нижний край печени выступет из-под реберной дуги на 1 см., при пальпации округлый, эластичный, безболезненный. Размеры печени по Курлову 9*8*7. Болезненность в области желчного пузыря, поджелудочной железы не определяется. Селезенка пальпаторно не определяется. При перкуссии области живота определяется тимпанический перкуторный звук, пространство Траубе локализуется в области левого подреберья, в виде полулунного пространства.
При пальцевом исследовании прямой кишкипатологическое содержимое отсуствует.
Мочевыделительная система.
Область почек и мочевого пузыря визуально не изменена. Симптом Пастернацкого отрицательный. Отеков не выявлено. Мочеиспускание свободное, безболезненное. Диурез 1,5-2,0 л/сут.
Ортопедическая характеристика.
Шея. Грудино-ключично-сосцевидные мышцы выражены одинаково с обеих сторон. При повороте головы в противоположную сторону хорошо контурируют.
Надплечье. Дельтовидные и трапецевидная мышцы обычной формы, симметричные, при пальпации безболезненные.
Лопатки. Лопатки расположены симметрично относительно оси позвоночника. Углы лопаток прижаты к задней поверхности грудной клетки. Лопатки расположены между I и VII грудными позвонками. Движения в полном объеме.
Туловище и позвоночник. Телосложение нормостеническое, пропорциональное. Кожные покровы сухие, чистые, теплые.
Линии, проведенные через обе ключицы, через симметричные точки реберных дуг, через передне-верхние ости подвздошных костей и вертелы бедер параллельны между собой и параллельны горизонтальной плоскости.
Линии, проведенные через акромиальные концы лопаток, верхние и нижние углы лопаток, задне-верхние ости подвздошных костей параллельны между собой и горизонтальной плоскостью. При осмотре грудная клетка нормостеническая, симметричная. Дыхание через нос, свободное, выделений нет. Тип дыхания смешанный. Частота дыхательных движений 18 в минуту. При пальпации грудная клетка безболезненная, эластичная, резистентная. Позвоночник с двумя физиологическими лордозами (шейный и поясничный) и двумя физиологическими кифозами (грудной и крестцовый). Паравертебральные мышцы справа и слева развиты одинаково, напряжены равномерно. Проведение теста с нагрузкой: давлением по оси на голову локальная болезненность в шейном отделе позвоночника не определяется. При давлении на плечи локальная болезненность в грудном и поясничном отделах позвоночника не выявлена. Амплитуда движений во фронтальной и саггитальной плоскостях в полном обьеме. Патологической подвижности шейного отдела позвоночника нет.Таз обычной формы, без отклонений. Передние верхние ости, задние верхние ости и гребни подвздошных костей по отношению к средней линии тела расположены симметрично. Пальпация таза в передне-заднем направлении и в сагитальной плоскости, сдавление между собой гребня подвздошной кости и седалищного бугра справа и слева безболезненны. Лонное сочленение без видимых деформаций, при пальпации безболезненное.
Верхние конечности. Кожа верхних конечностей чистая, эластичная, обычной окраски, тургор снижен. Ось верхней конечности проходит через акромиальный отросток лопатки, головки лучевой и локтевой костей.
Основные размеры
Размер | Как измеряется | Справа, см | Слева, см |
Относительная длина конечности | От акромиального конца ключицы до III пальца кисти | 75см. | 75см. |
Анатомическая длина конечности | Сумма длины всех сегментов | 69см. | 69см. |
Длина плеча | От большого бугорка плечевой кости до наружного надмыщелка плеча | 31см. | 31см. |
Длина предплечья | От локтевого отростка до шиловидного отростка локтевой кости | 21см. | 21см. |
Длина кисти | От середины расстояния между шиловидными отростками лучевой и локтевой кости до дистального конца ногтевой фаланги III пальца кисти | 17 см. | 17см. |
Окружность плеча | На расстоянии 15 см от акромиального конца ключицы | 32см. | 32см. |
Окружность локтевого сустава | На уровне верхушки локтевого отростка | 26см. | 26см. |
Окружность запястья | Дистальнее шиловидных отростков | 18см. | 18см. |
Источник
