Из за гемангиомы перелом позвоночника
Чем опасна гемангиома позвоночника
Гемангиома позвоночника или вертебральная ангиома – это один из видов доброкачественной опухоли, развивающийся из кровеносных сосудов костного мозга. Последнее время отмечается значительный рост числа опухолевых образований. По некоторым данным, гемангиомы составляют около 11% всех заболеваний позвоночного столба. Мужчины болеют гораздо реже женщин.
Что представляет
Гемангиомы позвоночника представляют собой сплетение расширенных кровеносных сосудов и синусов, выстланных внутри эпителием. Несмотря на то, что опухоли не капсулированы, в другие ткани позвоночника они не прорастают. Но по мере увеличения размера могут эти ткани сдавливать.
Гемангиома растет медленно, в большинстве случаев развивается бессимптомно. Только 10% новообразований проявляются болью. Зачастую прижизненные опухоли обнаруживаются случайно при обследовании больных по совсем другому поводу.
То, что гемангиомы развиваются бессимптомно, подтверждает тот факт, что их обнаруживают патологоанатомы после вскрытия трупа.
Виды опухоли
Определенной классификации сосудистых опухолей нет. По количеству в позвоночнике гемангиомы бывают:
- Одиночные встречаются в 2 раза чаще множественных.
- Множественные – от 2 до 5 и более штук (редко).
По видам вертебральные ангиомы классифицируются следующим образом:
- капиллярные – развиваются из множественных капилляров – сосудов, окруженных фиброзной и жировой тканью;
- кавернозные – состоят из нескольких отдельных полостей, соединенных между собой костными образованиями (балками);
- смешанные – образованы тонкостенными сосудами и кавернозными полостями.
Если рассматривать локализацию опухолей в позвонках, то основная их часть сосредоточена в теле позвонков. Реже встречаются гемангиомы в отростках и дужках позвонков. Минимальное количество мягкотелых опухолей обнаруживают в позвоночном канале. Они опасны тем, что могут сдавливать нервные окончания и спинной мозг. Гемангиомы локализуются во всех отделах позвоночника, но чаще встречаются в грудном и поясничном. Если отобразить процентное соотношение новообразований по отделам, получается такая картина (по Шморлю):
- шейный отдел – 5,5%;
- грудной отдел – 60%;
- поясничный – почти 30%;
- крестцовый – 4,7%.
Опухоли никогда не возникают в верхних позвонках шейного отдела. В грудном отделе чаще страдает 3-й позвонок.
Причины
Причины появления гемангиом позвоночника до настоящего времени не изучены. Есть только версии и предположения. Вот некоторые из них:
- опухоли являются врожденным пороком развития костных кровеносных сосудов;
- генетическая предрасположенность – одна из основных версий развития опухоли;
- гормональная зависимость, связанная с повышением эстрогена;
- гипоксия тканей местного характера.
90% опухолей возникают на фоне остеопороза позвоночника и адипозной инволюции (обратное развитие жировой ткани) костного мозга у лиц преклонного возраста.
Диагностика
Чтобы установить характер патологических изменений, происходящих в позвоночнике при гемангиомах, проводятся следующие виды исследования:
- сцинтиграфия – получение двухмерного изображения опухоли путем введения радиоактивных изотопов;
- РКТ – рентгеновская компьютерная томография, метод лучевой диагностики для получения изображений исследуемого органа в виде отдельных срезов;
- МРТ – высокочувствительный сложный метод диагностики гемангиом в условиях высокого магнитного поля.
- лучевые рентгенологические методы исследования (рентгенография, рентгеноскопия) проводятся в двух проекциях;
- УЗИ исследование кровеносных сосудов проводится при нарушении регионального кровотока, вызванного сдавлением вен и артерий.
Для обследования позвоночника любым из перечисленных методов специальная подготовка пациента не требуется.
Симптомы
Симптоматика заболевания крайне скудная. Человек может прожить полноценную жизнь и не узнать о наличии у него гемангиомы, ведь большая часть опухолей не дает о себе знать какими-либо признаками. По клинической картине различают такие опухоли:
- неагрессивные или бессимптомные;
- агрессивные, имеющие разнообразные клинические проявления.
Неагрессивные образования неопасны, больного обычно не беспокоят. Могут не сопровождаться никакими клиническими проявлениями. Иногда появляется боль, но она неспецифична. По характеру и локализации напоминает многие заболевания позвоночника. Опухоли растут очень медленно, обычно не требуют оперативного вмешательства. С целью контроля над их развитием за больными устанавливается диагностическое наблюдение.
Агрессивные гемангиомы встречаются редко, составляют от 1 до 4% всех новообразований позвоночного столба. Опасные размеры опухоли превышают 1 см. Характеризуются болями разной интенсивности и продолжительности. Их «агрессивность» заключается в возможности перелома позвонков, давления на спинной мозг, корешки и сосуды спинномозговых нервов.
Осложнения и риски
Опасны ли гемангиомы позвоночника и насколько? Тяжелым осложнением является компрессионный перелом позвонков. При наличии опухоли может возникать под воздействием самой незначительной нагрузки на позвоночник при прыжках, подскоках, подъеме тяжестей, падении. Переломы бывают множественные и одиночные. Чаще происходят в нижнегрудном и верхнепоясничном отделах. Различают такие переломы:
- тел позвонков;
- остистых отростков;
- поперечных отростков позвонков.
Переломы, осложненные сдавлением спинного мозга и корешков, часто сопровождаются многочисленными неврологическими симптомами в виде:
- сильных опоясывающих болей;
- парестезий – покалывания, онемения конечностей;
- парезов – снижения, уменьшения мышечной силы конечностей;
- паралича ног – отсутствия активных движений в ногах;
- нарушением функции органов малого таза.
Если ломаются поперечные позвонки, появляется симптом «прилипшей пятки». Больной не в силах оторвать вытянутую ногу от пола. При механическом (полном или частичном) сдавлении вен и артерий возникает нарушение регионального кровотока с развитием миелопатий. Клиническая картина зависит от места поражения сосудов спинного мозга.
Насколько опасны гемангиомы, и как сними поступать – оперировать, лечить консервативным путем, или только наблюдать за развитием опухоли, – определяет лечащий врач.
Комментарии
Гость — 23.04.2016 — 17:04
- ответить
Рафига — 14.05.2016 — 10:19
- ответить
евгения — 26.11.2016 — 20:57
- ответить
Доктор — 29.01.2017 — 14:14
- ответить
Гость — 08.03.2017 — 12:07
- ответить
Гость — 22.03.2017 — 19:44
- ответить
- ответить
Шипулин К.Г. 8 915-155-28-46 — 22.05.2017 — 00:33
- ответить
людмила — 18.08.2017 — 15:47
- ответить
Добавить комментарий
Моя спина.ру © 2012—2018. Копирование материалов возможно только с указанием ссылки на этот сайт.
ВНИМАНИЕ! Вся информация на этом сайте является лишь справочной или популярной. Диагностика и назначение лекарств требуют знания истории болезни и обследования врачом. Поэтому мы настоятельно рекомендуем по вопросам лечения и диагностики обращаться к врачу, а не заниматься самолечением. Пользовательское соглашениеРекламодателям
Перелом шейного отдела позвоночника: симптомы и последствия
Шейный отдел позвоночника содержит в себе 7 позвонков, объединенных суставами, межпозвонковыми дисками.
Перелом шеи характеризуется внезапным нарушением целостности позвонков.
Согласно статистике, переломы в районе шеи составляют до 16% относительно всех переломов позвоночника и до 3% от всех переломов.
Перелом шейного позвонка: симптомы
Симптомы при переломе шейного отдела обычно весьма ощутимы. Однако бывает так, что признаки поражения мало дают о себе знать.
Так или иначе, симптоматика включает такие проявления:
- затруднение движений конечностями. Возможен тремор, паралич;
- нарушение осязания. Может быть небольшое онемение кожи в районе травмированного участка;
- головокружения;
- мигрень;
- нарушение мочеиспускания (недержание мочи, сокращение объема выделяемой мочи либо ее полном отсутствии);
- боль в районе травмированного участка;
- гипертонус мышц шеи;
- нарушение подвижности позвонков;
- сложности с дыхательной, сердечной деятельностью.
Классификация
Как таковой классификации переломов шейного отдела не разработано, но врачи делят их по различным критериям.
Выделяют виды переломов:
- по характеру:
- компрессионный перелом шейного позвонка. Возникает как результат сдавливания тела позвонка;
- оскольчатый. В таком случае тело позвонка раздробляется на несколько частей — осколков;
- переломовывих. Это сочетание травм: вывиха позвонка, перелома дужек либо тела шейного позвонка;
- изолированный перелом позвоночных дуг.
- По присутствию осложнений:
- осложненные;
- неосложненные.
- В зависимости от локализации:
- перелом ныряльщика (травмирование 3-7 шейных позвонков, нарушение целостности связок);
- перелом Джефферсона (перелом первого шейного позвонка);
- перелом палача (перелом второго шейного позвонка);
- перелом землекопа (нарушение целостности остистых отростков 6-7 шейных позвонков).
Также к повреждениям шеи относят:
- хлыстовую травму шейного отдела позвоночника. При таком повреждении разрушаются связки, межпозвонковые суставы. Хлыстовая травма возникает после резкого сгибания-разгибания шеи;
- спинальную травму шейного отдела позвоночника, в этом случае травмирован спинной мозг, его корешки, нервные оболочки.
Такая травма бывает открытой (когда задеты мягкие ткани, кожа), а также закрытой.
Диагностика
Если произошел перелом пятого или другого шейного позвонка, необходимо провести следующие процедуры с целью диагностики:
- опрос пациента;
- осмотр;
- посещение пациентом терапевта, травмотолога, невропатолога;
- МРТ;
- рентгенография (две проекции);
- компьютерная томография;
- спондилорентгенография.
Последние четыре процедуры могут дополнять друг друга, однако необязательно проходить их все.
Наиболее предпочтительную(-ые) выберет врач, учтя особенности патологии конкретного пациента.
Потенциально опасные ситуации
Переломы шеи чаще всего случаются в результате следующих событий:
- ДТП – 50% случаев. Очень часто переломы шеи встречаются у мотоциклистов в результате ДТП.
Как правильно оказать пострадавшему первую помощь в такой ситуации — смотрите в видео: - Падения – 20%;
- Спортивные виды деятельности – 15%. Наиболее травмоопасными для шейного отдела признаны следующие спорта:
- дайвинг;
- гимнастика;
- футбол;
- конный спорт;
- лыжи;
- дельтапланеризм.
Остальные случаи перелома шейного отдела позвоночника – преимущественно последствия межличностного насилия, «травмы ныряльщика».
Натальные травмы шейного отдела позвоночника
Натальная травма шеи – это повреждение шейного отдела позвоночника ребенка, произошедшее во время рождения. Это распространенная травма среди младенцев, ведь их мышцы и связки еще слабы, и повредить их легко.
Выделяют несколько типов натальных повреждений ШОП:
- Ротационное. Случается, что ребенку необходимо помочь родиться на свет. Если схватки ослабевают либо есть угроза жизни, здоровью мамы или малыша, акушерка использует специальные щипцы или руки. С их помощью головку ребенка поворачивают то по часовой стрелке, то обратно, совершая ротационные движения. Это чревато смещением 1-го позвонка либо его подвывихом. Последствием является сужение спинномозгового канала, сдавливание спинного мозга;
- Дистракционное. Это повреждение — результат избыточного растяжения. При родовой деятельности такое может произойти в двух ситуациях.
Первая – крупный плод, которого необходимо подтягивать за голову, чтобы плечи прошли по родовым путям. Вторая – тазовое предлежание весьма крупного плода.
В этом случае акушеры тянут ребенка за тазовый конец, что чревато разрывом связок, отрывом межпозвоночных дисков от тел позвонков, повреждением спинного мозга;
- Сгибательно-компрессионное. Возникает вследствие чрезмерного сдавливания. Часто это случается при стремительных родах, когда голова младенца еще не прошла по родовым путям, а тело продвигается вперед. Также сгибательно-компрессионная травма возможна в ситуации, когда акушерка намерена сохранить целостность промежности, которая препятствует выходу головки плода.
Последствия натальной травмы шейного отдела позвоночника могут быть различны. Самое страшное – летальный исход.
Также такая травма может обернуться парезами, параличом конечностей, ДЦП. Среди более легких последствий – ВСД, мигрень, гипертония, гипотонус мышц, нарушение моторики, проблемы с позвоночником (сколиоз, остеохондроз).
Лечение родовой травмы шейного отдела позвоночника заключается в:
- фиксации шеи посредством воротника Шанца либо методом особого пеленания, когда шея заключается в жесткий ватно-марлевый валик. Пеленание длится как минимум 2-3 недели. Если у ребенка вывих, то прежде чем фиксировать шею стоит обратиться к ортопеду для вправления позвонков;
- восстановлении мышечного тонуса, нормализации функционирования нервной системы. Это делается примерно через 4 недели. В этом помогут массаж, физиопроцедуры, ванны. Пока ребенку не исполнился год, эти мероприятия нужно повторить еще 2-3 раза.
По выписке домой (а младенцев с родовыми травмами шеи выписывают примерно через месяц) ребенок будет состоять на учете у ортопеда и невролога в детской поликлинике.
Последствия переломов шейного отдела позвоночника
Травма шейного отдела позвоночника, будь то перелом 7 шейного позвонка либо другого, последствия могут быть мгновенными и более отдаленными.
К возможным ближайшим последствиям переломов ШОП относятся:
- потеря чувствительности конечностей;
- нарушение функционирования дыхательной системы;
- проблемы со здоровьем органов таза (неконтролируемое мочеиспускание, процесс дефекации);
- кровоизлияние в мозг;
- сердечная недостаточность;
- разрыв спинного мозга;
- при травме спинного мозга, сужении костного канала либо разрыве артерии наступает обездвиживание конечностей. Важно вовремя провести операцию, чтобы не возник паралич.
Отдаленные последствия травмы шейного отдела позвоночника могут проявляться следующим образом:
- если мозг в спиномозговом канале не был задет или сдавливался недолго, то пациент может рассчитывать на выздоровление. Но возможно, что двигательная активность и чувствительность конечностей не вернется на прежний уровень;
- если наступил паралич, то его последствия можно скорректировать. Паралич может стать менее выраженным или отступить вовсе;
- пролежни как следствие обездвиживания, отсутствия верного ухода за больным. Возможно развитие болезней мочевыводящих путей и сепсиса;
- риск летального исхода. Он особенно велик в случаях, когда травма нарушила естественную вентиляцию легких. Развивается воспаление, которое не лечится антибиотиками.
Лечение переломов
Во-первых, важное значение имеет первая помощь. Она сводится к обеспечению фиксации шеи, освобождению дыхательных путей. Также следует дать человеку обезболивающее лекарство.
В стационаре лечение перелома ШОП может быть консервативным и оперативным.
Консервативное лечение сводится к:
- приему обезболивающих в виде инъекций;
- вправлению позвонков (при неосложненных переломовывихах);
- скелетному вытяжению (при неосложненных переломах, когда не задеты окружающие ткани);
- наложению петли Глиссона вокруг головы;
- ношению воротника Шанца;
- физиотерапии (во время реабилитации).
К оперативному лечению прибегают при неэффективности консервативного, а также при наличии осложнений, множественных осколков. Восстановительный период после операции – несколько месяцев. На протяжении 6-8 недель придется носить воротник либо корсет.
После срастания осколков важно выполнять упражнения ЛФК.
Профилактика шейных переломов
Чтобы не возникло перелома 6 или любого другого шейного позвонка и серьезных последствий травмы, необходимо следовать следующим рекомендациям:
- укрепление мышц спины. При возникновении опасной ситуации это поможет предотвратить перелом;
- соблюдение ПДД во избежание аварий;
- отказ от ныряния в неизвестных водоемах;
- употребление минералов, витаминов.
Перелом шейного позвонка – достаточно серьезная травма, чреватая последствиями и требующая длительного лечения. Важно уделить должное внимание профилактике.
Однако если перелом уже случился, необходимо соблюдать рекомендации врача, стремиться к полному и скорейшему выздоровлению.
Источник
Гемангиома позвоночника – это доброкачественная опухоль, поражающая один, реже несколько позвонков. Является одной из самых распространенных неоплазий позвоночника. Не склонна к злокачественному перерождению. В большинстве случаев протекает бессимптомно. Реже вызывает болевой синдром. Может становиться причиной патологических переломов позвоночника, сопровождающихся компрессией спинного мозга либо нервных корешков. Диагноз выставляется на основании клинической картины, результатов рентгенографии, КТ и МРТ. Лечение оперативное, обычно применяется алколизация или эмболизация гемангиомы либо проводится вертебропластика.
Общие сведения
Гемангиома позвоночника – широко распространенная доброкачественная опухоль сосудистого генеза. По различным данным встречается у 1,5-11% населения, женщины страдают чаще мужчин. Гемангиома позвоночника составляет 1-1,5% от общего количества доброкачественных новообразований скелета. Занимает первое место среди гемангиом костей. Не склонна к малигнизации, злокачественное перерождение наблюдается менее чем у 1% больных.
Более 80% гемангиом позвоночника локализуются в грудном отделе, чаще всего страдает VI грудной позвонок. Второе место по распространенности занимают гемангиомы поясничного отдела. Поражение крестцового и шейного отдела выявляется у 1% пациентов. Как правило, гемангиома обнаруживается в одном позвонке, реже диагностируются множественные новообразования, поражающие 2-5 позвонков. Лечение гемангиом позвоночника осуществляют специалисты в области вертебрологии, неврологии и клинической онкологии.

Гемангиома позвоночника
Причины
Специалисты полагают, что основной причиной возникновения данной патологии является генетическая предрасположенность. В пользу этой гипотезы свидетельствует пятикратное повышение риска развития гемангиом позвоночника при наличии близких родственников, страдавших гемангиомами различной локализации (в том числе – и внепозвоночными). В числе других факторов риска – тканевая гипоксия, высокий уровень эстрогенов и травматические повреждения позвоночника.
Патогенез
По мнению исследователей, гемангиома позвоночника развивается следующим образом: врожденная неполноценность стенки сосудов, расположенных в определенном позвонке, в сочетании с повышенной нагрузкой, травмами и другими факторами становится причиной повторяющихся кровоизлияний. В области кровоизлияний формируются тромбы, а затем активируются остеокласты (клетки, разрушающие костную ткань). На месте разрушенной костной ткани разрастаются новые сосуды с неполноценной стенкой. Гемангиома позвоночника увеличивается в объеме. В последующем стенки этих сосудов также разрываются, происходят новые кровоизлияния, процесс повторяется. При разрушении значительной части кости нарушается опорность поврежденного позвонка, он становится более уязвимым к механическим воздействиям. Возрастает вероятность развития патологического перелома.
Классификация
С учетом особенностей гистологического строения выделяют четыре вида гемангиом позвоночника:
- Капиллярные – образованы множеством переплетающихся капилляров. Слои капилляров разделены прослойками жировой и фиброзной ткани.
- Рацематозные – состоят из более крупных вен или артерий.
- Кавернозные – представляют собой скопление большого количества полостей различного размера и формы. Стенки полостей состоят из тонких прослоек соединительной ткани, покрытой эндотелием. Полости сообщаются между собой.
- Смешанные – имеют черты капиллярных, рацематозных и кавернозных гемангиом.
С учетом локализации и объема поражения различают пять типов гемангиом позвоночника:
- 1 тип – гемангиома распространяется на весь позвонок.
- 2 тип – страдает только тело позвонка.
- 3 тип – поражается только заднее полукольцо.
- 4 тип – страдает тело и часть заднего полукольца.
- 5 тип – гемангиома расположена эпидурально.
Симптомы гемангиомы позвоночника
Опухоль часто протекает бессимптомно и становится случайной находкой при проведении обследования в связи с другими заболеваниями или травмами. У 10-15% пациентов с гемангиомой позвоночника выявляются локальные боли в области позвонка или паравертебральной зоне. Боли обычно тупые, ноющие, усиливающиеся в ночное время и после физической нагрузки. Причиной развития болевого синдрома при гемангиоме позвоночника является раздражение болевых рецепторов надкостницы и задней продольной связки.
У некоторых больных обнаруживаются симптомы раздражения спинного мозга и нервных корешков вследствие давления мягкотканного компонента гемангиомы, расположенного в эпидуральном пространстве. В 3-4% случаев отмечается агрессивный рост гемангиомы позвоночника, приводящий к существенному снижению прочности кости и развитию патологических переломов. Возможны нарушения чувствительности, парезы, параличи и расстройства функции тазовых органов, обусловленные скоплением крови в экстрадуральном пространстве.
С учетом клинических и рентгенологических симптомов различают четыре вида гемангиом позвоночника: асимптоматические неагрессивные (без клинических и рентгенологических признаков агрессивности), симптоматические неагрессивные (с клиническими проявлениями, но без рентгенологических признаков агрессивности), асимптоматические агрессивные (бессимптомные, но с рентгенологическими признаками агрессивности), симптоматические агрессивные (с клиническими и рентгенологическими признаками агрессивности).
В число рентгенологических признаков агрессивности гемангиомы позвоночника включают локализацию в промежутке между III и IX грудными позвонками, поражение всего тела, нечеткие края и расширение кортикального слоя, расширение опухоли к корню дужки. При проведении КТ и МРТ агрессивных новообразований обнаруживаются ячейки неправильной формы и мягкотканные образования в эпидуральном пространстве. Наличие трех и более из перечисленных признаков рассматривается, как свидетельство агрессивности гемангиомы позвоночника.
Диагностика
Диагноз гемангиома позвоночника устанавливается по результатам осмотра онколога, невролога и вертебролога на основании клинических симптомов и результатов радиологических исследований.
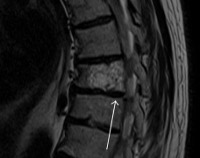
- Рентгенография позвоночника. Выявляется структурная перестройка позвонка в вакулеобразном, столбчатом или сетчатом варианте. При вакулеобразном варианте гемангиома позвоночника просматривается в виде овальных зон разрежения, ограниченных ободками склеротически уплотненной кости. При столбчатом варианте на снимке обнаруживаются «столбики» – костные перегородки, хорошо просматривающиеся на фоне участка разрежения. При сетчатом варианте рентгенологическая картина гемангиомы позвоночника напоминает мелкоячеистую губку.
- Томография позвоночника. Для уточнения характера и степени поражения костных структур и мягких тканей после рентгенографии больного направляют на КТ или МРТ позвоночника. По данным МРТ определяется гипер- или изоинтенсивный испещренный сигнал на Т1- и Т2-взвешенных изображениях. По результатам КТ позвоночника выявляется образование с ячеистой структурой, по виду напоминающей соты.

МРТ ОБП с жироподавлением. Гемангиома L4 (образование с выраженным гипоинтенсивным сигналом).
Лечение гемангиомы позвоночника
В процессе лечения неоплазии используются различные методики, в том числе – хирургические операции, лучевая терапия, алкоголизация, эмболизация и чрескожная пункционная вертебропластика.
- Резекция позвонка. Классическая методика, применяемая при лечении гемангиомы позвоночника с 30-х годов прошлого века – оперативное удаление измененных мягких тканей и резекция пораженных участков кости. В наши дни имеет очень узкий спектр применения из-за недостаточной эффективности и высокой опасности развития профузного кровотечения из сосудов или каверн новообразования. Показана при компрессии спинного мозга и нервных корешков.
- Лучевая терапия. В результате облучения сосуды опухоли спадаются, мягкотканный компонент подвергается фиброзному перерождению, а пораженная костная ткань, пронизанная капиллярами или крупными сосудами, остается неизмененной. Методика более эффективна и менее опасна по сравнению с хирургическим вмешательством. В настоящее время редко используется из-за большой лучевой нагрузки и высокой вероятности развития неврологических нарушений.
- Алкоголизация гемангиомы позвоночника. Относительно новая методика, разработанная в конце XX века. Спирт, введенный в полость новообразования, вызывает тромбоз сосудов и разрушение эндотелия, вследствие чего опухоль уменьшается в размере. Несмотря на хорошие ближайшие результаты, данный метод лечения гемангиомы позвоночника не получил широкого распространения из-за большого количества осложнений в отдаленном периоде. По данным специалистов, разработавших методику, существует достаточно высокая вероятность возникновения патологических переломов. Другие исследователи указывают, что после алкоголизации гемангиомы позвоночника могут развиваться паравертебральные абсцессы и миелопатия с синдромом Броуна-Секара (спастический паралич и нарушение глубокой чувствительности в одной половине тела в сочетании со снижением температурной и болевой чувствительности в другой половине тела).
- Эмоблизация гемангиомы позвоночника. Применяется с конца 60-х годов прошлого века. В настоящее время используют два способа эмболизации – трансвазальную и селективную. В первом случае эмболы вводят в близлежащие сосуды, во втором – непосредственно в область новообразования. Трансвазальная эмболизация гемангиомы позвоночника менее эффективна, поскольку после проведения процедуры остаются мелкие питающие сосуды, которые в последующем могут увеличиваться и питать опухоль, что вызывает ее рецидивирование.
- Чрескожная пункционная вертебропластика. Считается наиболее эффективным и безопасным методом лечения гемангиомы позвоночника. В процессе вертебропластики область опухоли вводят костный цемент. Для заполнения гемангиомы позвоночника, расположенной в грудном позвонке, требуется около 4 мл цемента, в поясничном позвонке – 6-7 мл цемента. Сосуды или каверны опухоли повреждаются, сдавливаются и разрушаются. Полость гемангиомы позвоночника заполняется материалом, обеспечивающим целостность и высокую прочность позвонка. Таким образом, одновременно удается устранить новообразование и предупредить развитие патологических переломов. Чрескожная пункционная вертебропластика относится к категории малоинвазивных хирургических вмешательств. Пациентов активизируют всего через несколько часов после окончания операции. Уменьшение болей отмечается уже в первые сутки.
Прогноз и профилактика
Прогноз благоприятный. Обычно гемангиома позвоночника протекает бессимптомно. Исход при проведении чрескожной пункционной вертебропластики в большинстве случаев удовлетворительный, вероятность осложнений колеблется в пределах 1-10%, значительная часть осложнений возникает при проведении операции (общая гипертермия и боли во время введения цемента) и не влечет за собой отдаленных последствий. Злокачественное перерождение гемангиомы позвоночника наблюдается крайне редко. Профилактика не разработана.
Источник
