Изолированные переломы локтевой кости
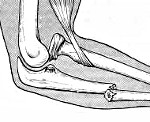

Перелом локтевой кости – это нарушение целостности локтевой кости в результате травматического воздействия. Может сочетаться с вывихом лучевой кости либо быть изолированным. Патология проявляется резкой болью, отеком, нарушением движений. При переломовывихах возникают укорочение и деформация предплечья, а также выраженное ограничение движений в локтевом суставе. Для подтверждения диагноза выполняют рентгенографию, реже – КТ. Лечение может быть консервативным (репозиция, иммобилизация гипсовой повязкой) или оперативным (фиксация спицей, шов или пластика кольцевидной связки).
Общие сведения
Перелом локтевой кости в клинической травматологии диагностируется относительно редко, чаще встречаются переломы обеих костей предплечья. Изолированные травмы, как правило, не сопровождаются выраженным смещением и протекают достаточно благоприятно. При сочетании перелома локтевой кости с другими повреждениями предплечья и локтевого сустава течение более тяжелое, возможно значительное смещение и повреждение нервов, чаще требуется оперативное лечение.
Перелом локтевой кости
Причины
Обычно травмы возникают в бытовых условиях и во время спортивных занятий. В анамнезе у некоторых пациентов выявляются криминальные инциденты с использованием палок, дубинок, железных прутков и пр.
- Изолированные переломы локтевой кости могут встречаться у людей любого пола и возраста, причиной обычно становится прямой удар по предплечью.
- Повреждения Монтеджи (переломы верхней трети локтевой кости в сочетании с вывихом головки луча) чаще наблюдаются у мужчин молодого и среднего возраста, активно занимающихся спортом, образуются при падении на руку или при защитном движении, когда человек пытается отразить удар согнутой рукой.
- У детей перелом Монтеджи нередко формируется вследствие прямого удара по внутренней поверхности локтевого сустава.
Патогенез
Изолированный перелом, как правило, располагается в нижней трети, бывает поперечным, поэтому отломки хорошо удерживаются и редко смещаются. Смещение по оси и по длине нехарактерно, поскольку правильное положение фрагментов сохраняется благодаря целой лучевой кости. В ряде случаев наблюдается угловое смещение, которое обязательно требует устранения, так как в последующем может негативно влиять на функцию предплечья.
Повреждение Монтеджи является высокоэнергетической травмой. При таких переломах отломки локтевой кости смещаются, а предплечье укорачивается, вследствие чего головка луча вывихивается в проксимальном лучелоктевом сочленении. Подобные травмы требуют обязательной репозиции, в противном случае в отдаленном периоде формируется деформация предплечья, отмечается нарушение функции локтевого сустава.
Классификация
Различают изолированные переломы локтевой кости без смещения и со смещением отломков. Переломы Монтеджи всегда сопровождаются смещением, в зависимости от характера повреждения травматологи-ортопеды выделяют травмы четырех типов:
- 1 – головка луча вывихивается кпереди, отломки кости образуют угол, открытый кпереди.
- 2 – головка лучевой кости вывихивается кзади, отломки образуют угол, открытый кзади.
- 3 – головка вывихивается латерально, локтевая кость повреждается в проксимальном отделе.
- 4 – головка вывихивается кпереди, возникает перелом проксимальных отделов обеих костей предплечья.

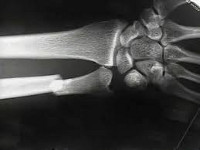
КТ (3D-реконструкция) локтевого сустава. Перелом венечного отростка локтевой кости.
Симптомы
Изолированный перелом локтевой кости
При изолированной травме пациент жалуется на резкую локальную боль. Область повреждения отечна, иногда деформирована. Возможны кровоизлияния. Движения ограничены из-за боли, функция предплечья обычно нарушена умеренно, активное разгибание и сгибание локтевого сустава, супинация и пронация кисти осуществляются в небольшом объеме, ярче всего выражены нарушения ротации.
Пальпация зоны повреждения резко болезненна, при ощупывании ребра кости в случае перелома со смещением определяется «уступ». Патологическая подвижность при осторожном осмотре выявляется не всегда, производить интенсивные манипуляции для обнаружения этого признака не рекомендуется во избежание вторичного смещения. Осевая нагрузка болезненна.
Перелом Монтеджи
Локтевой сустав и предплечье отечны, деформированы, возможны кровоподтеки. Отек быстро нарастает. При сравнительном осмотре выявляется некоторое укорочение предплечья на стороне повреждения. При задних вывихах иногда удается пальпаторно определить смещение головки луча. В области перелома локтевой кости прощупывается «ступенька» или «уступ», возникшие из-за смещения фрагментов.
Активные движения отсутствуют, при попытке пассивных движений выявляется пружинящее сопротивление. Точки наибольшей болезненности определяются в проекции головки луча и в зоне нарушения целостности кости. При давлении по оси конечности возникает боль в проекции перелома. Возможна крепитация.
Осложнения
Для изолированных повреждений осложнения нехарактерны. Редко при наличии неустраненного смещения отмечается нерезко выраженная деформация предплечья, незначительное ограничение функций конечности. При переломах Монтеджи часто наблюдаются сопутствующие сосудистые и неврологические нарушения, особенно – повреждение лучевого нерва, сопровождающееся расстройством движений и чувствительности в зоне иннервации.
Иногда при повреждениях Монтеджи развивается компартмент-синдром, обусловленный повышением подфасциального давления в результате выраженного отека конечности. Признаками такого синдрома являются нарастающие упорные боли, боль при тяге за пальцы и усиление напряжения в области предплечья. После сращения кости при наличии перечисленных осложнений возможны расстройства функций предплечья, становящиеся причиной ограничения трудоспособности.
Диагностика
Диагностика переломов локтевой кости осуществляется врачом-травматологом. В процессе диагностического поиска используют данные анамнеза, результаты осмотра и инструментальных исследований. Программа обследования включает следующие процедуры:
- Объективный осмотр. Выявляется отек, возможны гематомы, деформация конечности. Патогномоничными признаками перелома являются костный хруст, наличие «ступеньки» в зоне повреждения. О вывихе головки луча свидетельствует характерная деформация, пружинящее сопротивление при пассивных движениях.
- Рентгенография. Является основным инструментальным методом. Для уточнения диагноза при изолированных переломах назначают рентгенографию предплечья в двух проекциях. При переломах Монтеджи выполняют рентгенографию предплечья с захватом локтевого и лучезапястного сустава, используя две стандартные и косую проекцию.
- Другие визуализационные методики. Имеют вспомогательное значение при повреждениях локтевой кости. Иногда для детализации поврежденных структур назначают КТ кости, для изучения состояния мягких тканей – МРТ.
При подозрении на перелом Монтеджи обращают внимание на наличие нейрососудистых расстройств, оценивают пульс на лучевой и локтевой артериях. При выявлении признаков повреждения нерва или сосуда назначают консультации невролога или нейрохирурга и сосудистого хирурга.

КТ локтевого сустава. Перелом венечного отростка локтевой кости.
Лечение перелома локтевой кости
Лечение изолированного перелома
При отсутствии смещения возможно лечение в амбулаторных условиях. При смещении костных фрагментов показана госпитализация в травматологическое отделение.
- Консервативное лечение. При повреждениях без смещения накладывают обычный или полимерный гипс на 6-10 недель. При наличии смещения выполняют репозицию, через 10 дней делают контрольный снимок, гипс сохраняют 10-12 недель.
- Хирургические вмешательства. Операции проводят при неудачной репозиции и невозможности удержать фрагменты в правильном положении. Осуществляют остеосинтез диафиза локтевой кости пластиной или штифтом. Иммобилизация также продолжается 10-12 недель.
В послеоперационном периоде назначают антибиотикотерапию, применяют УВЧ, анальгетики, антибиотики, ЛФК и массаж. Швы снимают через 8-10 дней, затем больного выписывают на амбулаторное лечение.
Лечение перелома Монтеджи
Пациента госпитализируют в травматологический стационар, выполняют закрытую репозицию.
- При разгибательных повреждениях для предотвращения повторного вывиха иногда производят трансартикулярную фиксацию с использованием тонкой спицы.
- При сгибательных переломах фиксация головки спицей обычно не требуется.
Накладывают гипс, делают контрольную рентгенографию, придают конечности возвышенное положение для уменьшения отека (укладывают руку на подушку или подвешивают к специальной подставке), назначают физиотерапевтические процедуры. Удаление спицы осуществляют через 2-3 недели. Через 4 недели гипс заменяют, изменяя положение конечности. Иммобилизацию прекращают через 8-12 недель.
Оперативное лечение чаще требуется при разгибательном типе перелома. Производят остеосинтез диафиза локтевой кости штифтом и шов кольцевидной связки. Если связку невозможно сшить, выполняют пластику с использованием аутотрансплантата, выкроенного из фасции пациента. Головку луча вправляют и фиксируют спицей.
При переломах шейки проводят резекцию головки луча, в таких случаях шов кольцевидной связки не требуется. Для ускорения сращения на фрагменты локтевой кости в некоторых случаях накладывают ауто- или гомотрансплантаты (небольшие пластинки губчатой кости). Рану зашивают. После операции назначают физиопроцедуры, массаж, лечебную физкультуру. Иммобилизацию осуществляют в течение 3 месяцев.
У детей оперативная тактика та же, что и у взрослых, единственное отличие – резекции головки стараются избежать при любом виде травмы, поскольку это может негативно отразиться на росте лучевой кости и функции предплечья.
Прогноз
При изолированных переломах прогноз обычно благоприятный. Повреждение Монтеджи относится к категории сложных переломов, плохо поддающихся лечению и нередко осложняющихся нарушением функции конечности. В раннем периоде у взрослых часто наблюдается несращение или замедленное сращение локтевой кости, обусловленное недостатком мягких тканей на локтевой стороне предплечья.
Исходом может стать угловое искривление или смещение головки лучевой кости. Иногда между лучевой и локтевой костями образуются синостозы (сращения), следствием которых становится ограничение ротационных движений. Возможны также подвывихи и вывихи головки локтевой кости в области дистального лучелоктевого сочленения.
Профилактика
Профилактика предполагает проведение мероприятий по снижению уровня травматизма. Необходимо соблюдать технику безопасности при выполнении различных работ в быту и на производстве, занятиях спортом, оборудовать игровые площадки с использованием нетравмоопасных материалов. Определенную роль играют меры по уменьшению количества криминальных инцидентов (драк).
Источник
содержание ..
40
41
42
43
44
45
46
47
48
49 50
..
Изолированный перелом диафиза локтевой кости
Изолированный перелом диафиза локтевой кости встречается относительно
часто и возникает при непосредственной травме. Линия перелома обычно
имеет поперечное направление. Если произошло смещение отломков,
периферический отломок смещается вперед и по направлению к лучевой
кости. Чаще перелом располагается в дистальной половине кости. В
случаях, когда лучевая кость не сломана или нет вывиха головки лучевой
кости, смещение и угловое искривление локтевой кости сравнительно
небольшие. Сращение происходит медленно. Хорошие результаты получаются,
когда полностью устранено угловое искривление и смещение отломков. Если
вправление закрытым путем не достигнуто, показано оперативное лечение.
Замедленное сращение и несращение наблюдаются нередко, особенно в нижних
двух третях локтевой кости.
Симптомы и распознавание.
Если смещения отломков нет, при ощупывании острого края локтевой кости
ощущается лишь местная боль. При переломе со смещением определяются
линия перелома и уступообразное смещение отломков. Следует помнить, что
при изолированном переломе локтевой кости со смещением отломков или
угловым искривлением часто наблюдается и вывих головки лучевой кости.
Рентгенограммы делают в двух проекциях, причем должны быть обязательно
сняты область перелома локтевой кости и локтевой сустав.
Лечение.
Переломы диафиза локтевой кости без искривления оси и смещения отломков
лечат гипсовой повязкой, которую накладывают от верхней трети плеча до
основания пальцев. Локтевой сустав фиксируют под прямым углом, а
предплечье – в положении, среднем между супинацией и пронацией.
При переломах с угловым искривлением оси и смещением отломков необходимо
устранить это смещение и угловое искривление локтевой кости (рис. 73).
Вправление можно достичь с помощью механических растягивающих
приспособлений типа аппарата Соколовского, стола Каплана и др. После
растяжения хирург давлением I пальца на отломки сопоставляет их. Затем
возвышениями I пальца, положенными на ладонную и тыльную поверхности
предплечья, вдавливает мышцы между локтевой и лучевой костями. В этом
положении накладывают гипсовую повязку на плечо и предплечье.
Через 10–15 дней после наложения повязки необходимо сделать
рентгенограмму, так как возможно повторное смещение. Гипсовую повязку
снимают только после костного сращения отломков, которое наступает лишь
через 10-12 нед, а иногда и позже. Нельзя в течение этого периода из-за
боязни ограничения движений в локтевом суставе обрезать гипсовую повязку
ниже сустава. Плохая иммобилизация является основной причиной
несращения. В течение всего периода иммобилизации больной должен
производить активные движения в пальцах и плечевом суставе, делать
ритмические упражнения мышц предплечья.
После снятия повязки назначают движения в локтевом суставе, а также
пронацию и супинацию предплечья. Трудоспособность восстанавливается
через 3-3,5 мес после травмы.
Оперативное лечение. Показано, если закрытое вправление отломков
локтевой кости не удалось или если произошло вторичное смещение их в
гипсовой повязке, а также в случаях задержанного сращения или несращения
локтевой кости.
Операция производится под внутрикостной или местной анестезией. Разрез
длиной 8-10 см делают по заднему краю локтевой кости выше и ниже уровня
перелома. Поднадкостнично выделяют концы отломков. Металлический
стержень Богданова вводят ретроградно вначале в проксимальный отломок
или через дополнительный небольшой разрез в области локтевого отростка.
Для этого в локтевом отростке и в проксимальном отломке просверливают
канал. После сопоставления отломка стержень вводят в костномозговой
канал дистального отломка. На уровне перелома укладывают губчатые
костные ауто- или гомопластинки, взятые из крыла подвздошной кости.
Костные отломки нельзя укладывать в области межкостного края, так как
при этом может произойти синостоз между локтевой и лучевой костями.
После зашивания раны накладывают гипсовую повязку, как и при закрытом
способе вправления. В послеоперационном периоде в течение первых 2 сут
нужно следить за кровоснабжением конечности. При появлении симптомов
нарушения кровообращения гипсовую повязку необходимо рассечь в
продольном направлении на всем протяжении.
Снимают повязку после костного сращения отломков, которое наступает
обычно через 12-14 нед. Аналогичная операция производится при
замедленном сращении и несращении переломов локтевой кости.
Рис. 73. Вправление при переломе обеих костей предплечья в средней трети
с боковым смещением, укорочением, перегибом по оси и вращением отломков.
а – стрелками обозначено направление вытяжения; б – перелом вправлен, но
обе кости сближены; в – гипсовая повязка с деревянными палочками
соответственно межкостному промежутку.
Изолированный перелом диафиза лучевой кости
Изолированный перелом диафиза лучевой кости встречается нечасто и
возникает под воздействием прямой травмы. Следует различать два вида
переломов лучевой кости. Первый вид – проксимальный. К нему относятся
переломы, расположенные выше уровня прикрепления m. pronator teres. При
этих переломах проксимальный отломок супинируется и смещается вперед, а
дистальный пронируется и смещается в направлении к локтевой кости. Между
обоими отломками образуется угол, открытый кзади.
При втором виде перелома – дистальном, когда уровень перелома расположен
ниже уровня прикрепления m. pronator teres, проксимальный отломок
фиксируется супинатором и m. pronator teres в среднем положении между
пронацией и супинацией, а дистальный отломок пронируется и смещается
внутрь m. pronator quadratus.
При изолированных переломах лучевой кости, особенно при дистальном типе,
часто наблюдается замедленное сращение и несращение отломков.
Симптомы и распознавание.
Лучевая кость расположена глубже локтевой. При целости локтевой кости,
которая при этом служит как бы иммобилизующей шиной, изолированный
перелом лучевой кости нередко трудно распознать. В области перелома
ощущается боль, усиливающаяся при ощупывании, надавливании и толчке по
продольной оси предплечья. На месте перелома определяются подвижность
отломков, костный хруст. Головка лучевой кости при вращательных
движениях предплечья остается неподвижной. Необходимо обратить внимание
на дистальный конец локтевой кости, особенно если отломки лучевой кости
смещены или стоят под углом. В противном случае можно не распознать
вывих дистального конца локтевой кости И Перелом шиловидного отростка.
Необходимо сделать рентгенограммы в двух проекциях, причем должны быть
сняты область перелома лучевой кости и лучезапястный сустав.
Лечение.
При переломах диафиза лучевой кости в верхней трети без смещения
отломков на плечо и предплечье накладывают гипсовую повязку при согнутом
под прямым углом локтевом суставе. Предплечье фиксируют в положении
супинации. При переломах в средней и нижней третях гипсовую повязку
накладывают до локтевого сустава в положении предплечья, среднем между
пронацией и супинацией. Повязку накладывают на 8-10 нед. В этот период
проводится лечебная гимнастика. После снятия гипсовой повязки, кроме
того, назначают массаж, механотерапию и физиотерапевтические процедуры.
Срок восстановления трудоспособности 10-12 нед.
При переломах диафиза лучевой кости со смещением отломков вправление
производят так же, как и при переломах обеих костей, с помощью аппарата
или ручным способом. При обоих видах переломов лучевой кости предплечье
согнуто в локтевом суставе под прямым углом.
При проксимальном переломе предплечью во время вправления придают
положение полной супинации, а при дистальном – положение, среднее между
супинацией и пронацией. На вправляющем аппарате производят сильное
вытяжение за укрепленную кисть и противовытяжение за плечо так, чтобы
устранить укорочение и угловое искривление лучевой кости. Вначале хирург
оказывает давление одной рукой со стороны ладонной поверхности на
верхний конец дистального отломка в направлении к тыльной поверхности, а
другой рукой давит на проксимальный отломок со стороны тыльной
поверхности предплечья в направлении к ладонной поверхности. Затем на
уровне перелома возвышениями больших пальцев обеих кистей с ладонной и
тыльной поверхностей предплечья вдавливает мышцы между локтевой и
лучевой костями. В этом положении, продолжая растяжение на аппарате,
накладывают гипсовую повязку от верхней части плеча до основания фаланг.
Предплечье при первом виде перелома фиксируют в положении полной
супинации, а при втором виде – в положении, среднем между пронацией и
супинацией.
На основании рентгенограмм, сделанных как после вправления, так и после
наложения гипсовой повязки, необходимо убедиться, что отломки
сопоставлены хорошо.
При этих переломах часто наблюдается повторное смещение отломков в
гипсовой повязке. Поэтому во всех случаях через 10-15 дней после
вправления необходимо произвести контрольный снимок. Гипсовую повязку
снимают после костного сращения, которое наступает через 10-12 нед, а
иногда и позже. В течение этого периода нельзя из-за ограничения
движений освобождать локтевой сустав. Это является ошибкой, которая
нередко приводит к несращению.
Если костное сращение наступает лишь через 16-20 нед, гипсовую повязку,
наложенную на плечо и предплечье до основания пальцев, оставляют на этот
срок. В течение всего периода иммобилизации больной производит активные
движения в пальцах и плечевом суставе, а также ритмические сокращения
мышц иммобилизованного сегмента руки. После снятия (через 10-12 нед)
гипсовой повязки назначают активные движения в лучезапястном и локтевом
суставах – сгибание, разгибание, пронацию и супинацию. Трудоспособность
восстанавливается через 12- 14 нед.
Оперативное лечение. Показано при большинстве переломов диафиза лучевой
кости со смещением, так как репозиция часто затруднена. Особенно трудно
бывает вправить отломки закрытым способом при оскольчатых переломах со
смещением отломков. Операция показана также всегда, если вправление
отломков закрытым способом не было достигнуто, и в тех случаях, когда
вследствие недостаточной стабильности отломков в гипсовой повязке может
произойти смещение или когда уже произошло повторное смещение
вправленных отломков. Задержанное сращение и несращение отломков также
служат показанием к оперативному лечению. Операция производится под
внутрикостным и внутривенным обезболиванием или, лучше, под наркозом.
Доступ к лучевой кости может быть через тыльный (см. с. 276) или
переднебоковой разрез.
При переднебоковом доступе к верхней половине лучевой кости делают
разрез длиной 18 см, начиная от локтевого сгиба вдоль переднего края m.
brachioradialis. Рассекают фасцию по этой же линии. Тупым путем отделяют
и оттягивают кнаружи m. brachioradialis и выделяют поверхностную
плечевую ветвь лучевого нерва, которая должна быть затем защищена от
возможности повреждения; выделяют и оттягивают медиальнолучевую артерию.
Рассекают надкостницу по передней поверхности лучевой кости между m.
supinator и т. ргоnаtor teres. После этого поднадкостнично отделяют и
оттягивают кнаружи m. supinator, a m. pronator teres – кнутри. Далее
также поднадкостнично выделяют концы смещенных отломков, сопоставляют их
в правильном положении при растяжении и полной супинации. Фиксацию
вправленных отломков производят с помощью металлической или костной
пластинки, которую привинчивают 4 винтами к наружной поверхности каждого
отломка. Фиксация может также осуществляться металлическим стержнем,
введенным через трепанационное отверстие в нижнем метафизе лучевой кости
в костномозговой канал обоих отломков. При остеосинтезе металлическим
фиксатором можно дополнительно на уровне перелома уложить костные
пластинки ауто- и гомотрансплантата губчатой кости. Рану послойно
зашивают и накладывают гипсовую повязку от верхней части плеча до
основания фаланг. Предплечье фиксируют в согнутом под прямым углом
положении при полной супинации.
При переднебоковом доступе к нижней половине лучевой кости разрез
начинают от шиловидного отростка и продолжают его вверх по передней
поверхности предплечья соответственно переднему краю m. brachioradialis.
Длина разреза зависит от уровня перелома. При рассечении фасции между m.
brachioradialis и т. flexor carpi radialis обнажается лучевая артерия,
которую, чтобы не повредить, оттягивают кнутри. Выделяют также
чувствительную ветвь лучевого нерва, которую с той же целью оттягивают
на резиновой полоске кнутри. M. brachioradialis и m. extensor carpi
radialis longus оттягивают кнаружи, m. flexor carpi radialis – кнутри.
Таким образом, обнажаются m. pronator quadratus, m. flexor pollicis
longus и m. flexor digitorum superficialis. Предплечье из супинационного
положения переводят в пронационное. Рассекают и отделяют кнутри
надкостницу по линии, проходящей между
m. pronator quadratus и т. flexor pollicis longus, с одной стороны, и
сухожилием m. extensor carpi radialis longus – с другой. Обнажают концы
обоих отломков лучевой кости и сопоставляют в правильном положении.
Фиксацию производят одним из упомянутых выше способов, причем костные
трансплантаты укладывают на ладонной поверхности лучевой кости. Во всех
случаях остеосинтеза межкостный промежуток должен оставаться свободным,
чтобы не нарушить ротационных движений предплечья. После зашивания раны
накладывают гипсовую повязку от верхней части плеча до основания фаланг.
Предплечье фиксируют согнутым под прямым углом в положении, среднем
между пронацией и супинацией. Гипсовую повязку снимают после костного
сращения отломков.
Переломы диафиза лучевой кости с вывихом головки локтевой кости
При непрямой травме одновременно с переломом в средней и нижней третях
диафиза лучевой кости может произойти вывих или подвывих головки
локтевой кости вследствие разрыва связок в нижнем лучелоктевом
сочленении. В ряде случаев бывает также сломан шиловидный отросток
локтевой кости. К сожалению, эти подвывихи локтевой кости при
изолированных переломах лучевой кости часто не распознаются и вправление
их не производится. В таких случаях остаются подвывихи дистального конца
локтевой кости, сопровождающиеся отклонением кисти в локтевую сторону.
Симптомы и распознавание.
Помимо симптомов, характеризующих перелом лучевой кости, соответственно
нижнему концу локтевой кости имеются небольшая припухлость и
болезненность. Нижний конец локтевой кости смещен в тыльную или ладонную
сторону, легко вправляется при надавливании и вновь выскальзывает при
движении предплечьем.
Лечение.
Вправление производится таким же путем, как и при переломах обеих костей
предплечья. Головка локтевой кости вправляется легко. Гипсовую повязку
накладывают на плечо и предплечье под прямым углом; предплечью придают
положение, среднее между пронацией и супинацией. При накладывании
повязки нужно следить, чтобы головка локтевой кости была зафиксирована
во вправленном состоянии; в противном случае приходится прибегать к
сшиванию связок. Сроки лечения и нетрудоспособности такие же, как и при
переломе диафиза лучевой кости.
содержание ..
40
41
42
43
44
45
46
47
48
49 50
..
Источник
