Эпикриз при перелома кости
Клиника перелома кости. Диагностика
Боль и припухлость — наиболее типичные проявления перелома. Обычно эти симптомы локализованы в месте перелома, но при сопутствующем обширном повреждении мягких тканей могут оказаться более генерализованными или диффузными.
Может отмечаться потеря нормальной функции, но у большинства больных с неполным переломом (стрессовый перелом) функциональные нарушения могут быть минимальными. Если концы сломанной кости соприкасаются неплотно, обычно обнаруживаются патологическая подвижность и крепитация. Тем не менее искать этого не следует, поскольку увеличивается вероятность дальнейшего повреждения мягких тканей.
Больные с грубой деформацией или крепитацией должны быть немедленно шинированы до транспортировки или снятия рентгенограмм. Следует искать локальную припухлость кости. Неполные переломы могут быть предположительно диагностированы или заподозрены на основании припухлости кости, хотя перелом может и не обнаруживаться на рентгенограмме в течение 10—14 дней.
Для выявления сопутствующих переломов рентгенографию проводят с захватом двух смежных суставов выше и ниже места перелома. Обследование больного с переломом не будет полным, если не исследовано состояние сосудисто-нервного пучка.
При постановке диагноза и лечении переломов следует помнить:
1. Если поврежден сустав, всегда подозревают костно-хрящевой перелом.
2. Сесамовидные кости ошибочно принимают за фрагменты сломанной кости. Для первых характерна гладкая граница. В случае сомнений делают сравнительные снимки.
3. Повреждения эпифиза путают с разрывом связок у ребенка. Помните, что эпифиз — самое слабое место, наиболее подверженное повреждению, если избыточная сила действует в плоскости, перпендикулярной суставу, что особенно характерно для коленного сустава.
Типичное осложнение перелома — кровотечение. Объем кровопотери часто не оценивают. Ниже показан объем кровопотери при наиболее часто встречающихся переломах. У больного с множественными переломами может быть шок от потери крови. Особенно это характерно для людей пожилых, сосуды которых менее способны суживаться, чтобы поддерживать давление. При переломах таза потеря крови настолько велика, что больной может быть полностью обескровлен.
Средний объем кровопотери при закрытых переломах:
– Лучевая и локтевая кости 150—250 мл
– Плечевая кость 250 мл
– Тазовые кости 1500—3000 мл
– Бедренная кость 1000 мл
– Большеберцовая и малоберцовая кости 500 мл
– Также рекомендуем “Первая помощи при переломе кости. Экстренное шинирование”
Оглавление темы “Переломы костей”:
- Классификация переломов костей. Вывих, подвывих и диастаз суставов
- Биомеханика перелома и его заживление. Фазы
- Клиника переломов костей. Диагностика
- Первая помощи при переломе кости. Экстренное шинирование
- Выбор метода лечения перелома кости. Показания к операции
- Гипсовый метод лечения перелома кости. Методика и контроль
- Обезболивание переломов. Блокада по Виру
- Лечение открытого перелома кости. Правила
- Лечение патологического и огнестрельного перелома кости. Правила
- Переломы костей у детей. Особенности лечения
Источник
Утратил силу — Архив

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив – Протоколы диагностики и лечения Министерства здравоохранения Республики Казахстан (2006, устар.)
Категории МКБ:
Перелом черепа и лицевых костей (S02)
Общая информация
Краткое описание
Нарушение целостности костной ткани костей лицевого скелета в результате травмы. Сочетанная травма – повреждение не менее двух анатомических областей одним и более повреждающими факторами.
Код протокола: 03-030д “Переломы костей лицевого скелета”
Профиль: хирургический
Этап: стационар
Цель этапа: устранение боли в челюсти, репозиция, фиксация отломков, восстановление прикуса.
Примечание. Данный протокол включает все подпункты пункта S02 за исключением подпунктов S02.1, S02.3.
Период протекания
Описание:
Длительность лечения: 11 дней.
Мобильное приложение “MedElement”
– Профессиональные медицинские справочники. Стандарты лечения
– Коммуникация с пациентами: онлайн-консультация, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Мобильное приложение “MedElement”
– Профессиональные медицинские справочники
– Коммуникация с пациентами: онлайн-консультация, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Классификация
– перелом скуловой кости и верхней челюсти;
– перелом зуба;
– перелом нижней челюсти;
– множественные переломы костей черепа и лицевых костей.
Факторы и группы риска
– детренированность;
– неосторожные резкие движения;
– старческий возраст
Диагностика
Критерии диагностики
Переломы нижней челюсти
1. Статистические данные – наиболее типичны переломы угла нижней челюсти (обычно левосторонние).
2. Обследование – пальпация нижней челюсти. Обычно линию перелома удается пропальпировать до развития отека. Необходимо также обследовать полость рта. Наличие гематомы дна полости рта почти всегда свидетельствует о переломе. Следует обратить внимание на кровотечение из десны при сгибании нижней челюсти. Следует осмотреть зубы. “Ступенька” на линии зубов – достоверный признак перелома. Необходимо оценить прикус. Обычно больной сам замечает изменение прикуса. Оценивают чувствительность в области нижней челюсти. Ее изменение или потеря указывают на перелом со смещением и возможную необходимость операции.
3. Переломы ветви нижней челюсти могут сочетаться с разрывами слухового канала и кровотечением из наружного слухового прохода, не связанным с переломом основания черепа.
Латеральные переломы костей лицевого черепа
Обследование: необходимо обратить внимание на расположение скулы и ограничение объема движений нижней челюсти. Потеря чувствительности в области крыла носа, верхней губы или скулы характерна для перелома со смещением, в таких случаях необходимо оперативное лечение. Необходимо выяснить, наличие диплопии. Иногда травма приводит к потере зрения. Обычно обнаруживают выступающую гематому сбоку от глаза (кровоподтек) и гематому вокруг глаза.
Перелом Лефора II: обнаруживают отек в области средней трети лица и под глазницей, кровоподтеки с обеих сторон, носовое кровотечение (очень часто). Больной иногда отмечает диплопию.
Перелом Лефора III: кроме перечисленных выше признаков, обнаруживают патологическую подвижность всей средней трети лица. Возможна потеря чувствительности в области скулы и верхней челюсти. Необходимо обратить внимание на возможное истечение ликвора. При травмах, возникающих в результате воздействия значительной силы, вся средняя треть лица вклинивается назад и возникают выраженные нарушения прикуса.
Перечень основных диагностических мероприятий:
1. Рентгенография лицевого черепа в прямой проекции.
2. Рентгенография лицевого черепа в боковой проекции.
3. Рентгенография лицевого черепа в аксиальной и полуаксиальной проекциях.
4. Общий анализ крови (6 параметров).
5. Общий анализ мочи.
6. Исследование кала на яйца глист.
7. Микрореакция.
8. Определение времени свертываемости капиллярной крови.
9. Определение группы крови и резус-фактора.
10. Консультация врача-анестезиолога.
11. ЭКГ.
12. Флюорография.
13. HbsAg, Anti-HCV.
Перечень дополнительных диагностических мероприятий:
1. Компьютерная томография лицевого черепа.
2. Ортопантомография.
3. Определение билирубина.
4. Определение глюкозы.
Лечение
Основные принципы лечения переломов нижней челюсти
1. Консервативное лечение (установка арочной планки, поддержка зубного ряда) показано при стабильности перелома, нормальном прикусе и сохранности чувствительности нижней губы.
2. В течение месяца рекомендуют питание мягкой пищей и исключение нагрузок на челюсть.
3. Следует повторно посетить врача через неделю. В это время перелом гораздо легче увидеть на рентгенограмме.
4. Нечувствительность нижней челюсти указывает на дислокацию и необходимость оперативного лечения. Если при переломе со смещением не удается сопоставить линии отломков иным способом, то необходимо операционное вмешательство: операция – репозиция и фиксация отломков челюстей ортопедическим методом.
5. Обычно перелом необходимо репонировать и зафиксировать на 4-5 недель.
6. Может быть применен остеосинтез минипластинкой, фиксаторами с памятью формы в комбинации со стабильной фиксацией. Фиксация методом проволочного остеосинтеза недостаточно стабильна, поэтому ее надо дополнять межчелюстным шинированием сроком на 4-5 недель.
При переломе венечного отростка необходимости в остеосинтезе обычно не возникает.
Осложнения:
– примерно 6% случаев переломов нижней челюсти осложнены более или менее выраженными нарушениями чувствительности нижней губы;
– в области поврежденного нерва возможны невралгические боли, трудно поддающиеся лечению;
– для восстановления чувствительности в области скуловой кости наиболее целесообразна операция сшивания подглазничного нерва (ее можно провести даже через 6 месяцев после травмы).
Методы восстановления нормального положения скуловой кости: вправление с помощью крючка Лимберга. Если скуловую кость в репонированном положении удержать не удается, для ее закрепления используют пластинки, проволоку или наружные фиксаторы (металл с памятью формы).
Перелом Лефора II. Перелом Лефора III
Кости средней трети лица фиксируют непосредственно к черепу или к нижней челюсти. Необходимо попытаться восстановить прикус. Часто приходится проводить остеосинтез с помощью минипластинки, фиксаторами с памятью формы, спицами, костным швом.
Осложнения:
– истечение ликвора из носа (обычно прекращается самопроизвольно через несколько дней);
– иногда верхняя челюсть остается смещенной назад, что приводит к уменьшению размеров лица и нарушению прикуса.
Переломы костей, образующих стенки глазницы
Оперативное лечение проводят в течение первой (самое позднее, второй) недели после травмы. Наиболее важна коррекция диплопии, однако важен и косметический эффект. Если зрение утрачено, оперативное вмешательство проводят с косметической целью, а также для восстановления чувствительности кожных покровов лица.
Методы: нижнюю стенку глазницы можно укрепить со стороны верхнечелюстной пазухи с помощью тампона или баллона. В настоящее время коррекцию производят прямым обследованием и приподниманием отломков кости. При необходимости нижнюю стенку глазницы укрепляют с помощью синтетических материалов, костных или хрящевых аутотрансплантатов. Восстановление чувствительности может продолжаться в течение 6 месяцев. Умеренная диплопия обычно постепенно проходит после операции (вероятно, вследствие включения компенсаторных механизмов одного или обоих глаз).
Осложнения: вследствие изменений объема глазницы может возникнуть энофтальм, также возможна диплопия. С профилактической целью необходимо назначить антибиотики.
Перечень основных медикаментов:
1. *Метронидазол таблетка 250 мг, раствор для инфузий 0,5 во флаконе 100 мл
2. *Цефтриаксон порошок для приготовления инъекционного раствора 250 мг, 500 мг, 1000 мг во флаконе
3. *Цефуроксим порошок для приготовления инъекционного раствора во флаконе 750 мг
4. *Этанол раствор 70% (денатурированный)
5. *Дифенгидрамин раствор для инъекций 1% 1 мл
6. *Прокаинамид 0,25 г табл
7. *Фурацилин 1:5000 фл
8. *Эпинефрин раствор для инъекций в ампуле 0,18% 1 мл
Перечень дополнительных медикаментов: нет
Критерии перевода на следующий этап: фиксация отломков, восстановление прикуса.
* – препараты, входящие в список основных (жизненно важных) лекарственных средств
Госпитализация
Информация
Источники и литература
- Протоколы диагностики и лечения заболеваний МЗ РК, 2006
- Fractures of the mandible.EBM Guidelines.29.09.2001. Author: Antti Pihakari. Article ID: ebm00369 (018.013). © 2005 Duodecim Medical Publications Ltd
- Facial injuries. .EBM Guidelines.29.09.2001. Author: Antti Pihakari. Article ID: ebm00390 (018.019). © 2005 Duodecim Medical Publications Ltd
- Клинические рекомендации, основанные на доказательной медицине: пер. с англ./под ред. Ю.Л. Шевченко, И.Н. Денисова, В.И. Кулакова, Р.М. Хаитова, 2-е изд., испр., М.: ГЭОТАР-МЕД, 2002, 1248
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях “MedElement (МедЭлемент)”, “Lekar Pro”,
“Dariger Pro”, “Заболевания: справочник терапевта”, не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения “MedElement (МедЭлемент)”, “Lekar Pro”,
“Dariger Pro”, “Заболевания: справочник терапевта” являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
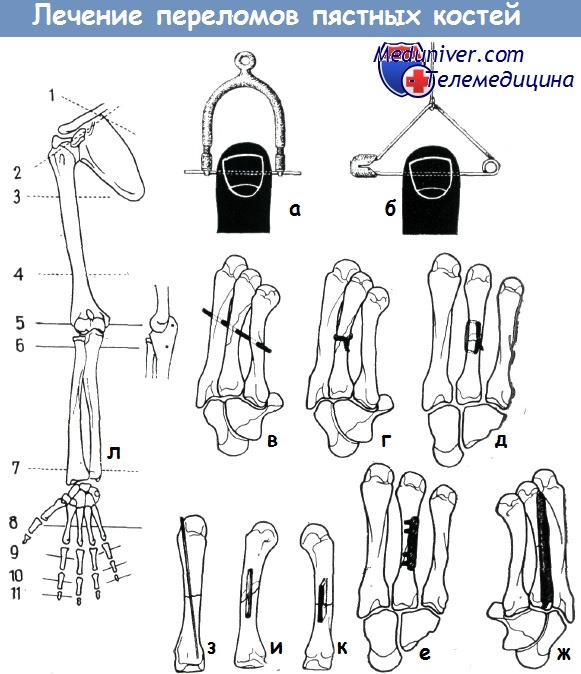
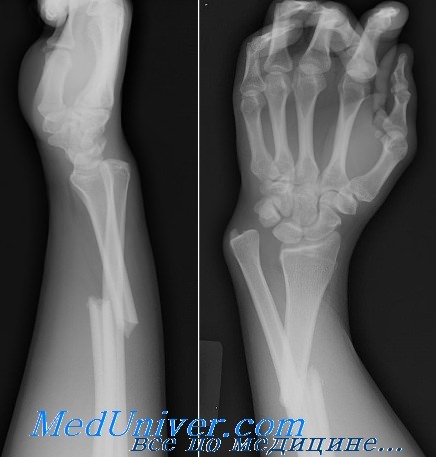
Лечение закрытых переломов пястных костей
Пястные кости располагаются не в одной плоскости, а образуют свод кисти. Свод запястья переходит в свод, образованный пястными костями.
Этот полукруг дополняется до полного круга большим пальцем, и таким образом кончики пальцев соприкасаются в одной точке. Если свод кисти, вследствие повреждения костей или мышц, уплощается, то образуется травматическая плоская кисть.
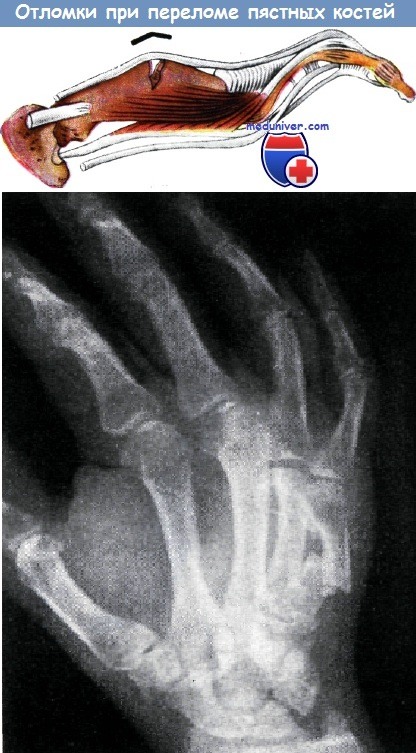
При переломе пястных костей отломки смещаются с образованием угла, открытого к ладони. Межкостные и червеобразные мышцы оказывают действие на апоневроз разгибателей пальцев и головки костей, смещая их в сторону ладони. Действие сгибателей аналогично.
Переломы шейки пястных костей встречаются довольно часто. Если смещение головки является незначительным, то на кисть следует наложить гипсовую перчатку с шиной для фиксации соответствующего пальца. Однако любое значительное смещение головки нуждается в репозиции, которая наиболее просто выполняется по способу Яхса, то есть на согнутый в пястно-фаланговом суставе палец соответственно направлению продольной оси основной фаланги оказывается давление в дорзальном направлении.
После репозиции пястнофаланговый сустав иммобилизуется по описанному выше способу — на три недели. При переломе шейки пястной кости иногда требуется фиксация при помощи спицы Киршнера (Буннелл) по показаниям и способам, описанным выше в связи с оперативным лечением переломов диафизов. Как правило, при переломах диафиза пястных костей имеется значительное смещение отломков.
При прямом действии силы обычно возникают поперечные переломы диафизов пястных костей, косые переломы являются результатом действия непрямой травмы. Смещение отломков приводит к следующим деформациям:
а) образование угла, открытого к ладони, вследствие напряжения мышц. Собственные мышцы кисти и сгибателя ее оттягивают дистальныи отломок в волярную сторону, таким образом головка пястной кости отклоняется к ладони;
б) пястная кость укорачивается и дистальная межпястная дуга уплощается;
в) гиперэкстензия в пястнофаланговом суставе вследствие действия сухожилий разгибателей;
г) гиперфлексия в межфаланговых суставах, вызванная смещением межкостных мышц. Эти мышцы ввиду укорочения пястных костей больше не способны выполнять функцию разгибания.
Следствием неправильно сросшихся переломов пястных костей является уменьшение силы кисти, что объясняется изменением динамики пальцев и уплощением свода, образованного пястными костями.
Прогноз этих переломов является удовлетворительным только в случаях удачной репозиции. В противном случае часто имеется торсия или укорочение пальцев, сращение сухожилий и контрактура суставов пальцев.
С точки зрения лечения переломы диафиза пястных костей Фюши разделяет на переломы: без смещения и со смещением.
а) При наличии переломов без смещения достаточным является наложение шины или гипсовой повязки, моделированных соответственно положению кисти в умеренном тыльном сгибании. Шина накладывается до дистальной ладонной борозды, чтобы не мешать свободному движению основных суставов. Гипсовая повязка снимается через три недели и в течение последующих двух недель кисть фиксируется при помощи алюминиевой полутрубки.
б) Переломы со смещением отломков. При лечении переломов со смещением под углом или с торзионным смещением следует применять наиболее простой способ лечения, который обеспечивает достаточную фиксацию перелома и не приводит к посттравматическим нарушениям кровообращения.
Способы лечения могут быть: консервативные и оперативные.
а) Консервативный способ Бёлера, предложенный им в 1917 году и видоизмененный Буннеллом.
При отсутствии бокового смещения отломков кисти придается положение тыльного сгибания так, чтобы при этом разгибатели ее расслаблялись. На проксимальный фрагмент следует оказать давление в дорзо-волярном направлении, одновременно с этим на головку пястной кости — давление противоположного направления.
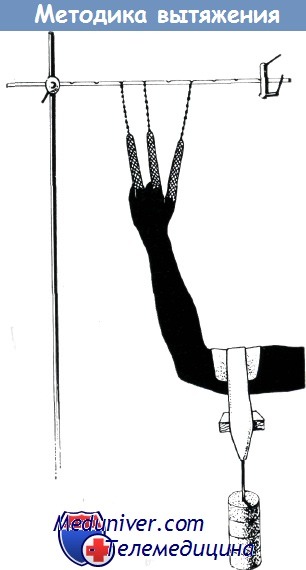
Если смещение отломков приводит к укорочению поврежденного отдела кисти, то сначала следует вытяжение пальца соответственно направлению продольной его оси, а затем производится исправление смещения по описанному выше способу. Для такого кратковременного вытяжения (не более 145 минут) с репозицией и последующего наложения гипсовой повязки успешно может быть применен аппарат, показанный на рисунке, — «гильза для вытяжения пальцев».
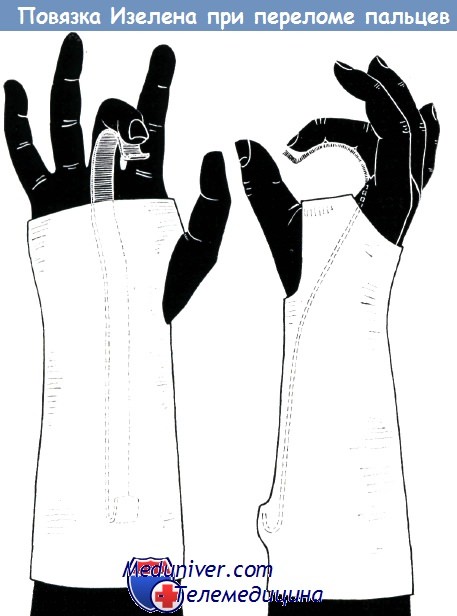
Стандартная алюминиево-гипсовая повязка Изелена для иммобилизации одного или нескольких поврежденных пальцев.
Первоначально шине придается требуемая форма: нижний конец ее должен соответствовать функциональному положению суставов пальца, верхнему концу придается форма крючка.
Предплечье и тыл кисти покрываются одним слоем трикотажной ткани, затем накладывается гипсовая повязка так, чтобы кисть находилась в требуемом положении.
Гипсовая повязка накладывается от пястнофаланго-вых суставов до верхней трети предплечья. Головки пястных костей и большой палец должны быть оставлены свободными.
Моделированная по требуемому размеру алюминиевая шина накладывается поверх гипсовой повязки и фиксируется несколькими ходами гипсового бинта в двух местах: у верхнего крючка и на ладони. После высыхания гипсовой повязки форма алюминиевой шины может быть изменена соответственно требованиям.
При сгибании пальцев нельзя забывать о том, что кончики их должны быть направлены к ладьевидной кости. Большому пальцу придается положение противопоставления. Неповрежденные фаланги пальцев фиксируются на шине полосками липкого пластыря
(по схеме Изелена)
После вправления смещенных отломков кисть в положении тыльного сгибания фиксируется гипсовой перчаткой. Гипсовая перчатка дополняется изогнутой проволочной или гипсовой шиной для пальца.
Суставам пальцев придается положение сгибания: пястнофаланговому до 20—45°, среднему суставу пальца до 90°, а дистальному — до 15°. Если сгибание в пястнофаланговом суставе больше чем 45°, то дистальный отломок смещается в дорзальном направлении, а если оно меньше 20°, то создаются условия для образования неподвижности пальца в выпрямленном положении. На шине палец фиксируется липким пластырем.
Постоянное вытяжение, по мнению Фюши, следует применять только при лечении оскольчатых переломов. Этот способ имеет свои недостатки. Известно, что при этом продолжительность консолидации отломков может быть длительной, иногда наступает вторичное смещение отломков, возникают псевдоартрозы, анкилозы, трофические расстройства и присоединяется инфекция.
Как правило, липкопластырное вытяжение является достаточным, но для фиксации липкого пластыря следует добавить мастизол. Даже рыхлая циркулярная повязка может привести к нарушению кровообращения пальца. В случае применения скелетного вытяжения Фюши предлагает проводить спицу Киршнера через головку первой фаланги и к спице присоединять специальную дугу для скелетного вытяжения.
Иммобилизация продолжается не более трех недель, причем нельзя упустить из виду, что за этот срок сгибательная ось пальца должна быть направлена к бугорку ладьевидной кости.
Продолжительное вытяжение пальцев не имеет особых преимуществ, поэтому показания к его применению суживаются. В связи с этим Вербен пишет следующее: «Как правило, вытяжение с прошиванием мякоти пальца можно и не применять и палец фиксировать просто па шине. Однако следует стремиться к избежанию ротации отломков по оси. Это достигается тем, что кончики II и III пальцев направляются к бугорку ладьевидной, а IV и V пальцев — к полулунной кости».

а-б – дуга для чрезмягкотного вытяжения Дюпюи—Фюши (а), простой способ Буннелла — вытяжение за мякоть пальца с помощью булавки (б)
в-ж Способы фиксации отломков при оперативном лечении переломов пястных костей
л – типичные (сплошная линия) и атипичные места (прерывистая линия) на верхней конечности для введения спицы при вытяжении:
1. Ключица,
2. акромиальный отросток,
3. верхняя треть плеча,
4. нижняя треть плеча,
5. локтевой отросток,
6. проксимальный отдел локтевой кости,
7. дистальный отдел лучевой кости,
8. диафизы II—IV пястных костей,
9—10. основные и средние фаланги,
11. концевые фаланги
(по схеме Wachsmuth, Die Operat an den Extr. Spinger)
Оперативные способы лечения закрытых переломов пястных костей
Закрытые переломы пястных костей, как правило, восстанавливаются хорошо при применении консервативных способов лечения, особенно если не стремиться к анатомическому совершенству. Стремление любой ценой достичь последнего может привести к развитию псевдоартроза или анкилоза.
По мнению Фюши, консервативное лечение, имеющее все преимущества, следует предпочитать оперативному способу; хотя и при первом могут иметь место незначительные укорочения и отклонения пальцев в сторону, но они не нарушают функцию кисти. В то же время оперативное вправление отломков или насильственное вытяжение чреваты опасностью для функции кисти в целом. К оперативному способу лечения следует прибегать только при наличии невправляемых, неудовлетворительно репонированных переломов, значительных укорочений или дефектов кости, когда при других способах нельзя рассчитывать на восстановление функции кисти.
Операция производится при обескровливании. Доступ с дорзальной поверхности. После рассечения поверхностного дорзального апоневроза сухожилия общих разгибателей отводятся в сторону. Межкостные мышцы отделяются от места прикрепления, затем снимается периост и освобождается диафиз пястной кости. Если достигается устойчивая репозиция, то остеосинтез становится излишним. Однако если есть сомнение в возможности удержания отломков, то следует прибегать к остеосинтезу. Фюши предлагает следующие способы остеосинтеза.
Чрезкостная (трансосальная) фиксация. Она удобна для иммобилизации костных переломов. Отломки удерживаются в требуемом положении введением одной или нескольких спиц Киршнера (поперечная «a distance»—фиксация). При данном способе фиксации сломанная пястная кость удерживается спицами, проведенными через соседнюю пястную кость.
Концы спиц скусываются подкожно для предупреждения инфицирования глубоких слоев тканей через раневой канал. После срастания отломков спицы удаляются. При этсм способе применение любой дополнительной фиксации излишне. Выполнение легких движений допускается уже на второй неделе. При наличии перелома всех четырех пястных костей необходимо по крайней мере вторую и четвертую кости фиксировать отдельно, образуя таким образом как бы рамку для остальных двух костей.
Метод связывания костных отломков проволокой при косых переломах рекомендован Буннеллом и Бёлером. Проволока обводится вокруг кости специальным инструментом, имеющим соответствующую кривизну. Метод связывания отломков имеет свои недостатки.
Фиксация при помощи металлической пластинки и винта Шерманна, по нашему опыту, препятствует сращению отломков. Берентеи доказал, что наличие пластинки является особенно неблагоприятным при резорбции, наступающей на линии перелома.
Эндомедулярная фиксация при помощи толстой спицы. Этот простой способ следует применять с некоторой осторожностью, так как он может сопровождаться вторичным смещением отломков и образованием псевдартрсзов. Спицу, как предлагают Кемпбелл и Раш, сначала следует ввести в проксимальный отломок кости, перфорируя при этом основание пястной кости. Затем, репонируя отломки, спицу вводят в дистальный отломок кости, при этом следует щадить от повреждения пястнофаланговый сустав.
Упрощая этот способ, Марино-Цукко вводил спицу ретроградно через дистальный отломок кости. Спица вводится с радиальной стороны головки пястной кости. При проведении спицы в проксимальный отломок пястнофаланговый сустав следует держать в состоянии наибольшего сгибания. При этом не повреждаются сухожилия разгибателей, кроме того, допускается раннее движение пальцев. Удаление спиц, введенных по способу Марина-Цукко, не представляет трудностей.

Лечение перелома пястной кости со значительным смещением при помощи внутрикостного штифтования без нарушения при этом функции остальных пальцев
Эндомедуллярное штифтование при помощи костного штифта. В костномозговой канал отломков кости вводится небольшой костный «гвоздь», взятый из верхнего конца локтевой кости. Этот способ рекомендован Кемпбеллом и Делтпала для того, чтобы способствовать сращению перелома без применения инородного материала.
Соединение отломков костным клином по диаметру, равному диаметру сломанной кости. Метод рекомендован Буннеллом для предупреждения торсии отломков. Костный клин берется из отростка локтевой кости той же конечности. Уатсон, Джонс и Пульвертафт также рекомендуют этот метод, который является чрезвычайно сложным.
Фюши из 159 случаев перелома диафиза пястных костей в 28 применил оперативную репозицию. Оценка результатов подтверждала превосходство консервативного способа лечения по Бёлеру. Чрезпальцевое вытяжение не приводило к хорошим результатам, так как в значительном числе случаев имели место остаточные явления в виде смещений под углом, псевдоартроза и перекрещивания пальцев.
При трудно вправляемых переломах Фюши рекомендует для фиксации отломков обвязывание кости проволокой. Особенно мало удовлетворительные результаты получены автором при эндомедуллярном штифтовании, при котором часто наблюдались атрофия костей типа Зудека и развитие неподвижности в пястнофаланговых суставах (в четырех случаях). Мой личный опыт основан на лечении перелома пястных костей у 12 больных, фиксация проводилась при помощи спицы Киршнера. Осложнения нами не наблюдались. Поэтому ошибочно предполагать, что пястно-фаланговый сустав реагирует на остеосинтез подобного типа хуже других.
Вероятнее всего, что неудачное расположение конца гвоздя или же слишком продолжительное оставление его внутри кости способствуют наступлению патологических реакций.

Гипсовая лонгета И. Волина без подкладки для иммобилизации большого пальца, укрепляется простым бинтом
Переломы основания пястных костей не представляют трудностей для лечения. Иммобилизация дорзальной шиной, доходящей до уровня головок пястных костей, в течение трех недель вполне достаточна для срастания отломков.
Перелом пястной кости большого пальца, принимая во внимание его чрезвычайно важную функцию, составляет отдельную главу. Внесуставные переломы шейки, диафиза и основания, как правило, нуждаются в репозиции и наложении гипсовой повязки при выпрямленном и отведенном положении большого пальца. Фиксация осуществляется гипсовой повязкой без подкладки от дистального сустава большого пальца почти до локтевого сустава.
Особое положение большого пальца и I пястной кости объясняют своеобразие функции большого пальца. Седловидный сустав, образованный большой многоугольной и I пястной костью, является наиболее важным суставом кисти. Переломы в 70% случаев локализуются в проксимальном отделе кости и в одной трети случаев имеет место настоящий перелом Беннета.
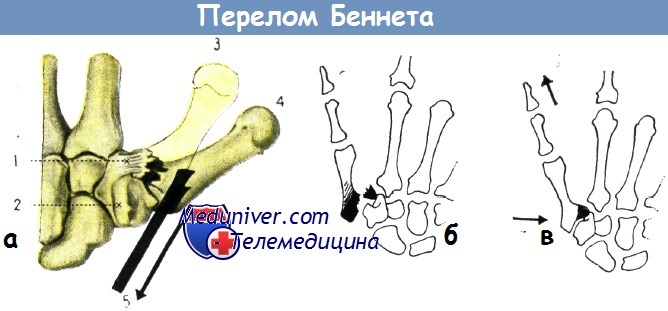
а – механизм перелома и смещение отломков при переломе Беннета (по рис. Ланца—Вахсмута):
1. Трапециевидная пястная связка,
2. большая многогранная кость,
3. нормальное положение и
4. смещение I пястной кости,
5. направление тяги длинной отводящей мышцы большого пальца, приводящее к смещению отломков пястной кости
б-в – типичное смещение в запястнопястном суставе при переломе Беннета (а).
Способ репозиции: одновременно с оказанием тяги за большой палец следует оказать давление (б) на основание I пястной кости (по схеме Дж. Байрне)
Перелом Беннета — это переломо-вывих I пястной кости. Этот перелом сопровождается внутрисуставным вывихом пястной кости, отломок треугольной формы остается с локтевой стороны на месте. Пястная кость смещается в проксимальном направлении около большой многогранной кости. Для репозиции перелома производится тяга за палец, при вытянутом положении пальца надавливают на основание пястной кости. Гипсовая повязка накладывается так, чтобы большой палец удерживался в положении разгибания и отведения. На концевую фалангу накладывается вытяжение.
Иммобилизация в таком положении продолжается в течение четырех недель. После этого вытяжение прекращается, но гипсовая повязка остается еще на две недели, чтобы срастание отломков было достаточно прочным.
Поперечные переломы основания I пястной кости в большинстве случаев сопровождаются боковым смещением отломков. Репозиция подобных переломов, как правило, удается легко путем продольной тяги и давления в боковом направлении. Лечение этого перелома такое же, как перелома Беннета, хотя применение вытяжения при этих переломах не всегда обязательно. Изелен отвергает применение вытяжения при переломе основания I пястной кости, применяя трансфиксацию при помощи двух спиц Киршнера.
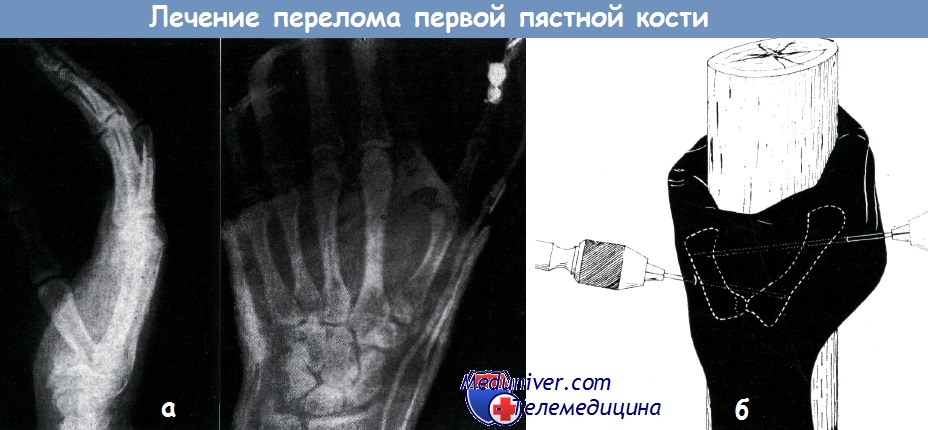
а – перелом основания пястной кости со смещением, который после репозиции был иммобилизован гипсовой алюминиевой шиной Изелена.
Удержание отломков в требуемом положении стало возможным только благодаря применению вытяжения.
Удовлетворительная консолидация отломков наступила после иммобилизации в течение пяти недель, из которых в течение трех недель осуществлялось вытяжение
б – на первой пястной кости наиболее часто наблюдается перелом основания ее. Он может осложняться вывихом (перелом Беннета), но может оставаться и изолированным.
В обоих случаях имеется ограничение движений большого пальца. По Извлеку, единственным эффективным методом лечения является трансфиксация I пястной кости спицей Киршнера.
При этом кость удерживается на соответствующем расстоянии и этим препятствует сморщиванию мышц.
Техника выполнения трансфиксации: больной захватывает пораженной рукой цилиндр довольно значительного диаметра, и в таком положении кисти вводятся в кости две спицы.
Нижняя спица вводится со стороны II пястной кости до наружного кортикального слоя I. Вторая спица вводится со стороны I пястной кости после необходимой репозиции ее отломков.
Основная фаланга большого пальца фиксируется на гипсовой шине в течение четырех недель. Спицы удаляются через шесть недель
– Также рекомендуем “Лечение открытых переломов фаланг пальцев кисти и пястных костей”
Оглавление темы “Травмы кисти”:
- Лечение паралича лучевого нерва. Прогноз
- Лечение паралича срединного нерва. Прогноз
- Компрессионный паралич срединного нерва в пределах карпального канала – диагностика, лечения
- Лечение паралича локтевого нерва. Прогноз
- Лечение повреждений нервов пальцев. Прогноз
- Результаты операций на нервах верхних конечностей
- Методы устранения дефектов нервов на кисти, предплечье и плече
- Лечение закрытых переломов фаланг пальцев кисти
- Лечение закрытых переломов пястных костей
- Лечение открытых переломов фаланг пальцев кисти и пястных костей
