Этапы операции переломов костей
Техника операции остеосинтеза пластиной при дистальном переломе лучевой кости
а) Показания для операции остеосинтеза пластиной при дистальном переломе лучевой кости:
– Плановые: переломы при сгибании, переломы тыльного или ладонного суставного края.
– Противопоказания: открытые переломы с повреждением мягких тканей.
– Альтернативные процедуры: внешняя фиксация.
б) Предоперационная подготовка. Предоперационное обследование: исключите повреждение сосудов и нервов (особенно срединного нерва!).
в) Специфические риски, информированное согласие пациента:
– Инфекция
– Повреждение сосудов и нервов
– Возможен забор и использование губчатой кости
– Нарушение репозиции (менее 10% случаев)
– Сниженная амплитуда движений
– Удаление фиксатора
г) Обезболивание. Блокада плечевого сплетения, общее обезболивание.
д) Положение пациента. Лежа на спине, подлокотник, турникет, электронно-оптический усилитель изображения.
е) Оперативный доступ. Ладонный разрез, в локтевую сторону от сухожилия лучевого сгибателя запястья.
ж) Этапы операции:
– Место перелома
– Разрез кожи
– Доступ
– Пересечение квадратного пронатора
– Идентификация места перелома
– Контурирование Т-образной пластины
– Восстановление мышцы
з) Анатомические особенности, серьезные риски, оперативные приемы:
– Предупреждение: избегайте интенсивных и повторных репозиционных действий: рефлекторная симпатическая дистрофия (синдром Зудека).
– Отведите лучевую артерию и сопровождающие ее вены радиально, оставляя срединный нерв и сухожилия сгибателя на локтевой стороне.
– Полностью отделите квадратный пронатор от места его прикрепления на лучевой кости.
– Если срединный нерв сдавлен, возможно пересечение поперечной запястной связки.
и) Меры при специфических осложнениях. Заполните дефекты в области раздробления метафиза губчатой костью.
к) Послеоперационный уход после операции при дистальном переломе лучевой кости:
– Медицинский уход: удалите активный дренаж на 2-й день; удалите пластину через 6-9 месяцев.
– Физиотерапия: ранние упражнения на амплитуду движений, если фиксация перелома устойчива.
– Период нетрудоспособности: 2-8 недель, в зависимости от рода деятельности и стороны повреждения.
л) Этапы и техника операции остеосинтеза пластиной при дистальном переломе лучевой кости:
1. Место перелома
2. Разрез кожи
3. Доступ
4. Пересечение квадратного пронатора
5. Идентификация места перелома
6. Контурирование Т-образной пластины
7. Восстановление мышцы
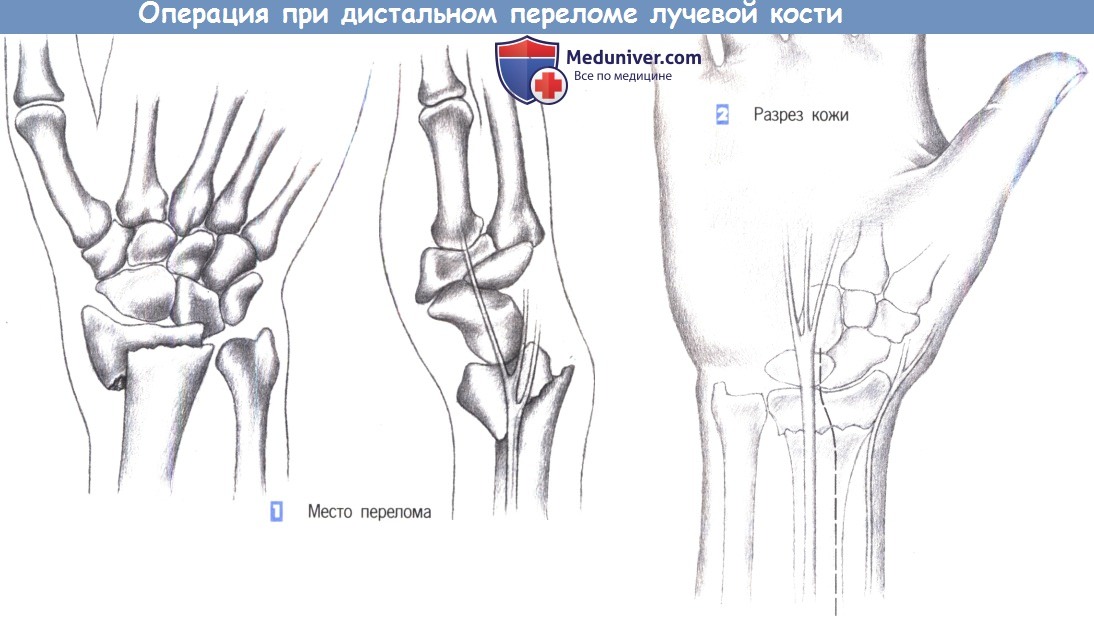
1. Место перелома. Показаниями к операции являются нестабильные переломы лучевой кости, возникающие обычно при избыточным сгибании. Близкое расположение поверхностной ветви лучевого нерва нередко приводит к нарушению чувствительности. Ладонный краевой перелом не поддается консервативному лечению. Эта ситуация – основное показание для фиксации перелома лучевой кости пластиной.
2. Разрез кожи. Разрез кожи для ладонного доступа должен быть ориентирован на ход срединного нерва, который находится в непосредственной близости от длинной ладонной мышцы, являющейся лучшей структурой для ориентации. Нерв проходит между длинной ладонной мышцей и лучевым сгибателем запястья. Разрез кожи немного отклоняется в лучевую сторону от пальпируемого сухожилия длинной ладонной мышцы и продолжается через более глубокие слои. Здесь необходимо избежать повреждения поверхностной ветви лучевого нерва.
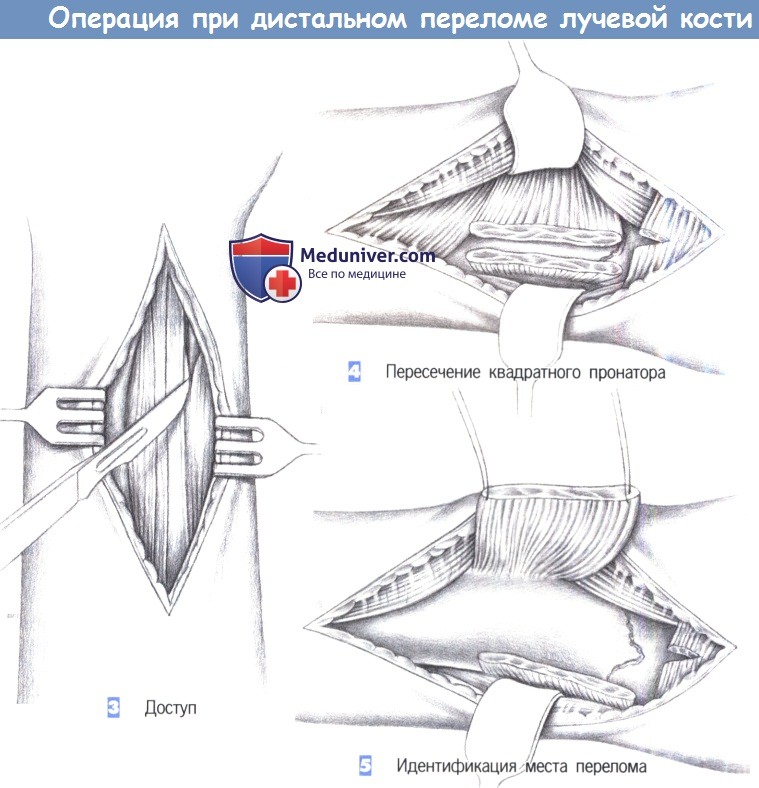
3. Доступ. Как только обнажается межмышечный промежуток, рекомендуется разработать слой между легко пальпируемым сухожилием лучевого сгибателя запястья с одной стороны и сухожилием длинной ладонной мышцы вместе со срединным нервом -другой. В зависимости от протяженности перелома разработка слоя может быть расширена до сухожильного растяжения сгибателя, чтобы полностью обнажить шиловидный отросток лучевой кости.
4. Пересечение квадратного пронатора. После обнаружения квадратный пронатор пересекается по лучевой кости. Срединный нерв и сгибатели пальцев отводятся тупым крючком в локтевую сторону, в то время как лучевая артерия и лучевой сгибатель запястья отводятся в лучевом направлении.
5. Идентификация места перелома. После полного отведения мышцы квадратного пронатора в глубине обнаруживается место перелома. С этой целью сухожильное растяжение сгибателя отделяется настолько дистально, насколько это возможно.
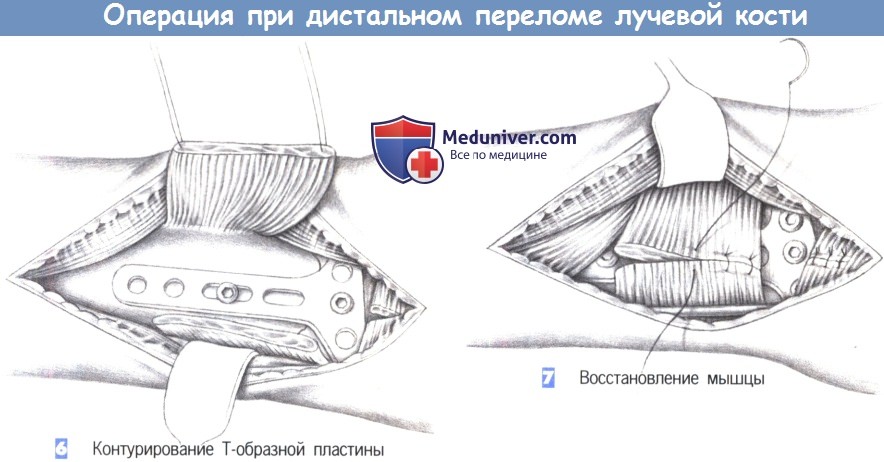
6. Контурирование Т-образной пластины. После обнажения перелома подгоняется Т-образная пластина небольшого размера. Пластина накладывается и устанавливается таким образом, чтобы удержать все фрагменты. После фиксации к шиловидному отростку лучевой кости положение пластины можно подправить с помощью овального отверстия и фиксировать ее в правильном положении остальными винтами.
7. Восстановление мышцы. После рентгенологического подтверждения положения пластины в двух плоскостях, квадратный пронатор восстанавливается отдельными швами (3-0 PGA). Затем устанавливается активный дренаж, и сухожилия возвращаются в их первоначальное положение. Это сопровождается восстановлением сухожильного растяжения сгибателя отдельными швами. Операция заканчивается подкожными и кожными швами, и наложением дорсальной шиной ниже локтя.
Видео урок нормальной анатомии лучевой кости
Другие видео уроки по данной теме находятся: Здесь
– Также рекомендуем “Этапы и техника операции остеосинтеза спицей дистального перелома лучевой кости”
Оглавление темы “Техника операций”:
- Техника операции при чрез- и надмыщелковом переломе плечевой кости
- Этапы и техника операции при переломе локтевого отростка локтевой кости
- Этапы и техника операции при переломе диафиза лучевой кости
- Этапы и техника операции остеосинтеза пластиной при дистальном переломе лучевой кости
- Этапы и техника операции остеосинтеза спицей дистального перелома лучевой кости
- Этапы и техника удаления ладонного апоневроза по Дюпюитрену (фасциоэктомии)
- Этапы и техника восстановления сухожилия сгибателей кисти
- Этапы и техника восстановления сухожилия разгибателей кисти
- Этапы и техника декомпрессии запястного канала при туннельном синдроме
- Этапы и техника наружной фиксации таза
Источник
Этапы и техника остеосинтеза диафиза бедра пластиной
а) Показания для остеосинтеза диафиза бедра пластиной:
– Плановые: перелом диафиза бедренной кости, особенно открытые переломы 1 и 2 типа, множественные травмы.
– Противопоказания: открытый перелом 3 типа, тяжелые повреждения мягких тканей.
– Альтернативные операции: интрамедуллярный остеосинтез, внешняя фиксация, вытяжение.
б) Предоперационная подготовка:
– Предоперационные исследования: этот тип перелома возникает при воздействии значительной силы, поэтому исключите сочетанные повреждения с помощью клинического и рентгенологического исследования.
– Предупреждение: опасайтесь кровопотери.
– Подготовка пациента: инфузия крови в случае необходимости.
в) Специфические риски, информированное согласие пациента:
– Инфекция
– Повреждение сосудов и нервов
– Удаление фиксатора
– Возможен забор губчатой кости
г) Обезболивание. Общее обезболивание, реже спинальная или эпидуральная анестезия.
д) Положение пациента. Лежа на спине.
е) Доступ. Прямой латеральный разрез.
ж) Этапы операции:
– Разрез кожи
– Отделение мышцы
– Обнажение места перелома
– Очистка места перелома
– Протяжной винт
– Контурирование пластины ДК (динамической компрессии)
– Вкручивание винтов
– Дренаж, закрытие раны
з) Анатомические особенности, серьезные риски, оперативные приемы:
– Обнажите кость путем поднятия латеральной широкой мышцы бедра.
– Обнажайте фрагменты экономно, особенно при оскольчатых переломах, и рассмотрите возможность «фиксации соединяющей пластиной».
– При недостаточной медиальной опоре используйте аутогенные трансплантаты губчатой кости.
и) Меры при специфических осложнениях. В экстренных ситуациях при множественной травме используйте внешнюю фиксацию.
к) Послеоперационный уход после остеосинтеза диафиза бедра пластиной:
– Медицинский уход: удалите активные дренажи на 2-й день. Частичная весовая нагрузка на конечность с 8-й недели, полная нагрузка с 12-й недели. Удаление фиксатора через 1-1,5 года.
– Активизация: сразу же.
– Физиотерапия: ранние упражнения.
– Период нетрудоспособности: 12-16 недель.
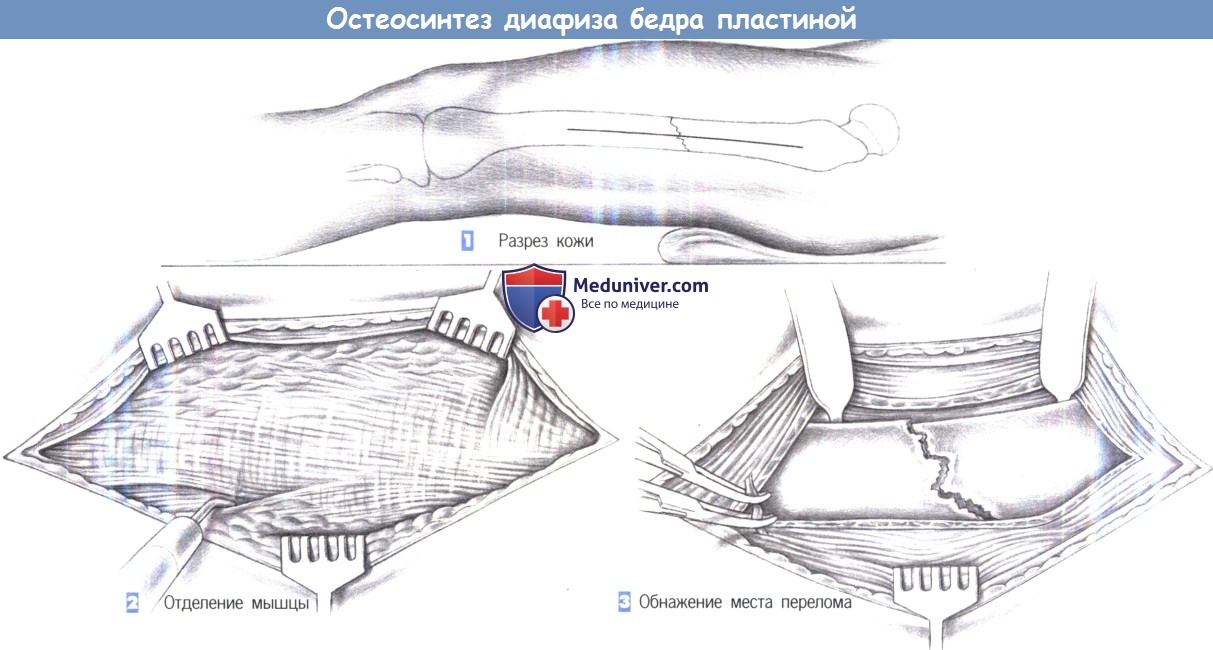
л) Этапы и техника остеосинтеза диафиза бедра пластиной:
1. Разрез кожи
2. Отделение мышцы
3. Обнажение места перелома
4. Очистка места перелома
5. Протяжной винт
6. Контурирование пластины ДК (динамической компрессии)
7. Вкручивание винтов
8. Дренаж, закрытие раны

1. Разрез кожи. Разрез кожи проводится продольно по линии, соединяющей больший вертел и латеральный надмыщелок. Подкожная ткань рассекается до подвздошно-большеберцовой связки.
2. Отделение мышцы. После обнажения латеральной широкой мышцы она отделяется вдоль своего дорсального края и отводится в вентральном направлении. Отделение может быть выполнено скальпелем или режущей диатермией. Прикрепление мышцы иногда находится настолько дорзапьно, что требуется пересечение самой мышцы.
3. Обнажение места перелома. Отведенная мышца удерживается краниально двумя крючками Гофмана, которые вводятся за бедренную кость. Теперь место перелома обнажено. Мелкие сосуды пересекаются между зажимами Оверхольта.
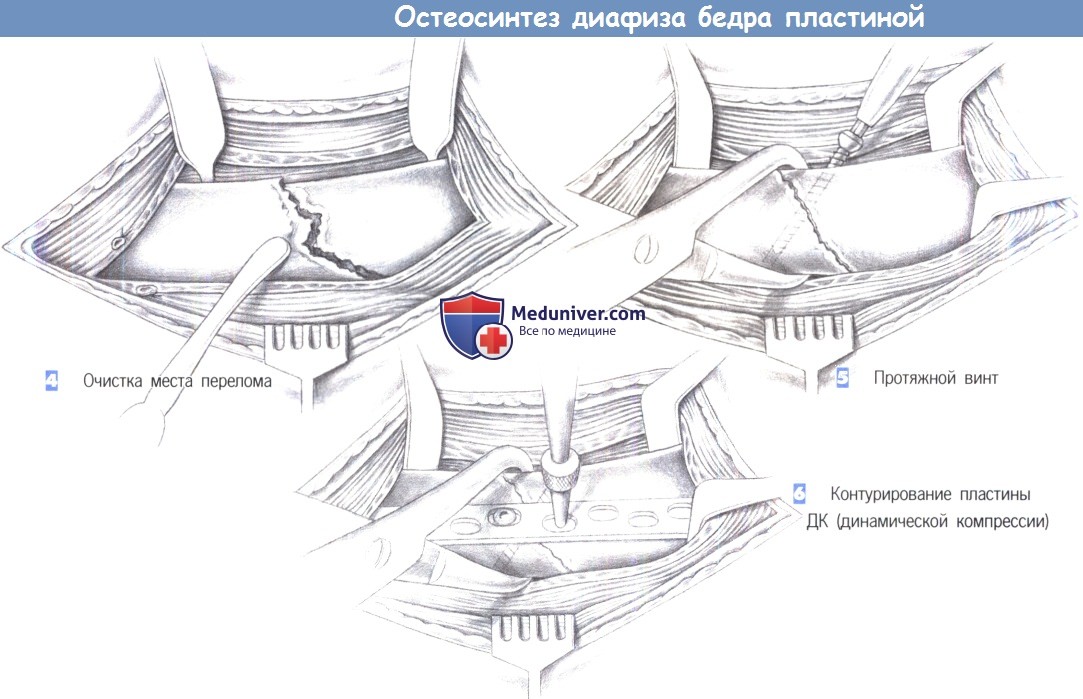
4. Очистка места перелома. Следующий шаг включает очистку места перелома и подготовку к репозиции. Если перелом вколоченный, то проведения репозиции не требуется. Однако часто концы отломков смещены сильной тягой мышц бедра и могут быть сопоставлены только с приложением значительной силы. В этих случаях, чтобы сопоставить отломки, иногда необходимо использовать бедренный дистрактор.
5. Протяжной винт. После успешной репозиции достигнутое положение поддерживается репозиционными щипцами, с контурированной пластиной ДК или без нее. Для подкрепления репозиции используется межфрагментарная фиксация протяжной винтом, пересекающим место перелома под прямым углом.
6. Контурирование пластины ДК. Когда перелом сопоставлен протяжным винтом (в случае необходимости, несколькими протяжными винтами), латерально можно разместить широкую нейтрализующую или опорную пластину.

7. Вкручивание винтов. Использованию пластин ДК рекомендуется для создания компрессии в области перелома путем эксцентричного вкручивания винтов. С этой целью винты около перелома вкручиваются асимметрично, после чего другие винты вкручиваются в соответствующие отверстия. В целом, при переломах бедра достаточно создать, по крайней мере, семь точек захвата кортикального слоя в обоих главных фрагментах выше и ниже перелома. Фиксация винтов, удаленных от перелома, может ограничиться только одним кортикальным слоем.
8. Дренаж, закрытие раны. Подвздошно-большеберцовая связка восстанавливается над субфасциальным дренажом отдельными швами. Операцию завершает подкожный активный дренаж, подкожные швы и кожные скрепки.
Учебное видео анатомии бедренной кости
Другие видео уроки по данной теме находятся: Здесь
– Также рекомендуем “Этапы и техника операции при переломе надколенника”
Оглавление темы “Техника операций при травме”:
- Техника репозиции шейки бедра динамическим бедренным винтом
- Этапы и техника остеосинтеза диафиза бедра штифтом
- Этапы и техника протезирования головки бедренной кости
- Этапы и техника остеосинтеза диафиза бедра пластиной
- Этапы и техника операции при переломе надколенника
- Этапы и техника остеосинтеза большеберцовой кости штифтом
- Этапы и техника остеосинтеза при переломах костей голени
- Этапы и техника операции при переломе медиальной лодыжки
- Этапы и техника операции при переломе латеральной лодыжки
- Этапы и техника операции при разрыве малоберцовой связки
- Этапы и техника операции при разрыве ахиллова сухожилия
Источник
Выделяют три основных метода лечения
переломов:
· Консервативное лечение.
· Скелетное вытяжение.
· Оперативное лечение.
Указанные виды лечения производятся на этапе оказания
квалифицированной помощи. Лечение же пострадавшего начинается с оказания
первой помощи.
Первая помощь при переломах является важнейшим звеном в их
лечении. Ее оказание способствует предупреждению таких осложнений, как
шок, кровотечение, инфекция и дополнительное смещение отломков. В связи с
этим первая помощь включает в себя выполнение следующих мероприятий:
· остановка кровотечения,
· профилактика шока,
· транспортная иммобилизация,
· наложение асептической повязки.
При наличии кровотечения на догоспитальном этапе применяется один из
временных способов остановки кровотечения. Наиболее часто при этом
используют давящую повязку, а при массивном артериальном кровотечении
накладывают жгут. Профилактика шока должна проводиться во всех случаях,
когда механизм травмы и характер повреждений серьезны и они
принципиально могут осложниться развитием травматического шока (перелом
бедра, перелом костей таза, множественные переломы, политравма и др.).
Противошоковые мероприятия на догоспитальном этапе кроме остановки
кровотечения включают в себя обезболивание и введение плазмозамещающих
растворов.
Обезболивание на догоспитальном этапе проводится путем введения
наркотических или ненаркотических анальгетиков. Большое значение для
обезболивания и профилактики шока имеет бережное отношение к зоне
повреждения. Введение плазмозамещающих растворов следует начинать как
можно раньше, например в машине скорой помощи по пути в стационар.
Обычно используют капельное введение противошоковых кровезаменителей
(полиглюкин, реополиглюкин, желатиноль, геможель). Объем и скорость
инфузии зависят от состояния системной гемодинамики (пульс, артериальное
давление). При профилактике шока нужно помнить о роли в его развитии
переохлаждения организма пострадавшего.
-Транспортная иммобилизация. Неосторожность при перекладывании и
транспортировке вызывает резкие боли и смещение отломков. Поднимая
пострадавшего, нужно удерживать руками отломки и вытягивать конечность по
длине для меньшего их смещения. Транспортная иммобилизация позволяет
уменьшить воздействие на пациента неблагоприятных последствий перелома.
Назначение транспортной иммобилизации:
– предотвращение дальнейшего смещения костных отломков,
– уменьшение болевого синдрома,
– создание возможности для транспортировки пострадавшего.
Оказание первой помощи требует бережного отношения к отломкам,
чтобы не допустить их дальнейшего расхождения и смещения. Необходимо
создать фиксацию суставов сразу после повреждения путем шинирования всей
конечности.
Принципы транспортной иммобилизации:
– обеспечение неподвижности всей конечности,
– быстрота и простота выполнения.
Транспортную иммобилизацию следует по возможности производить в
функционально выгодном положении. Шину надо накладывать до поднятия
больного прямо на одежду или используя мягкую подкладку.
Способы транспортной иммобилизации:
+Аутоиммобилизация – бинтование поврежденной нижней конечности
пострадавшего к здоровой или верхней конечности к туловищу.
Иммобилизация с помощью подручных средств (импровизированными
шинами) – использование палок, досок, кусков фанеры, лыж, картона, зонтика и
пр. в качестве жесткого предмета, к которому фиксируют поврежденную
конечность. Иммобилизация с помощью стандартных транспортных шин –
наилучший способ транспортной иммобилизации.
Транспортные шины
Основные виды транспортных шин при переломах:
· Проволочная шина типа Крамера. Благодаря возможности придать шине
любую форму(моделирование) получила широкое распространение при
повреждениях верхних и нижних конечностей, головы и шеи.
· Шина Еланского используется при повреждении головы и шеи.
· Пневматические шины и шины из пластмассы получили широкое
применение при повреждениях голени и предплечья.
· Шина Дитерихса используется при повреждении нижней конечности и, в
отличие от вышеперечисленных шин фиксирующего характера,
позволяет осуществлять первичное вытяжение, уравновешивающее тягу
мышц и препятствующее дальнейшему смещению костных отломков.
Вытяжение обеспечивается тягой за подошву с помощью специального
приспособления с закруткой. Особые способы транспортировки – применяются
при повреждении позвоночника и таза. При повреждении позвоночника
транспортировка осуществляется на деревянном щите (или жестких носилках) в
положении на спине. При наличии только мягких носилок – на животе.
При переломе костей таза пострадавшего укладывают на спину на щит
или жесткие носилки, под колени подкладывают валик из одеяла или одежды,
колени несколько разводят в стороны (так называемая “поза лягушки”).
Наложение асептической повязки применяется при любом повреждении с
нарушением целостности кожи. Является средством профилактики вторичного
инфицирования. При этом используют индивидуальный перевязочный пакет
или любой стерильный перевязочный материал. Обработка самой раны
антисептиками не производится.
1)Консервативное лечение переломов
Под консервативным методом лечения перелома обычно понимают
одномоментную закрытую репозицию с последующей иммобилизацией с
помощью гипсовой повязки. Метод применим при простых закрытых
переломах без значительного смещения отломков или при возможности легкого
его устранения (простые переломы костей голени и предплечья, переломы
лодыжек, костей кисти и стопы, фаланг пальцев и пр.). Наиболее часто
применима ручная одномоментная закрытая репозиция. Ее техника
заключается в следующем. Метод обезболивания может быть различен
(введение новокаина в гематому в зоне перелома по Беллеру, проводниковая
анестезия, внутривенный наркоз).
Наиболее простым способом является введение новокаина в гематому.
Для этого непосредственно над зоной перелома с соблюдением всех правил
асептики осуществляют внутрикожную анестезию, а затем, предпосылая
новокаин, продвигают иглу в направлении линии перелома, потягивая
периодически на себя поршень шприца. Появление при этом в шприце крови
свидетельствует о нахождении иглы в области гематомы в зоне перелома. В
этот момент вводят 20-30 мл 1-2% раствора новокаина. Техника репозиции
Пациента следует положить в удобном для него положении. Помощник врача-
травматолога фиксирует конечность проксимальнее перелома (центральный
отломок), а врач осуществляет тягу за дистальную ее часть (периферический
отломок) в нужном направлении, что определяется характером смещения по
данным рентгенографии.
После того как по мнению врача-травматолога репозиция достигнута,
накладывают гипсовую лонгету для временной фиксации и производят
контрольное рентгенографическое исследование. Если результаты его
свидетельствуют об удовлетворительном стоянии отломков, производят
окончательную иммобилизацию. Если смещение отломков сохраняется, то
производят повторную репозицию.
-Иммобилизация гипсовыми повязками
При консервативном способе лечения иммобилизация осуществляется с
помощью гипсовых повязок.
При этом следует соблюдать определенные правила:
– конечность по возможности должна находиться в физиологически
выгодном положении,
– повязка обязательно захватывает один сустав выше и один – ниже
перелома,
– бинт не перекручивают, а подрезают,
– дистальные участки конечности (кончики пальцев) должны оставаться
открытыми.
Последнее положение заслуживает особого внимания. При наложении
циркулярной гипсовой повязки вследствие прогрессирования отека может
произойти сдавление мягких тканей, нарушиться венозный отток вплоть до
возникновения тяжелых расстройств кровообращения. Поэтому при малейшем
появлении отека пальцев и их цианоза необходимо рассечь циркулярную
повязку по передней поверхности и развести края в области разреза для
увеличения ее объема на время отека. Пренебрежение указанным правилом
может привести к развитию тяжелейших осложнений – некрозов под гипсом и
гангрене конечности.
Сушка – происходит в течение 5-10 минут, затвердевание определяется
легким постукиванием по повязке – раздается характерный для постукивания по
твердому предмету звук. Гипсовая повязка накладывается на весь срок,
необходимый для консолидации перелома – в основном от 3-4 недель до 2-3
месяцев.
+Достоинства и недостатки консервативного метода лечения. К
достоинствам консервативного метода относятся его простота, мобильность
больного и возможность амбулаторного лечения, а также отсутствие
повреждения кожных покровов и возможности инфекционных осложнений.
Основными недостатками метода являются:
· Закрытая одномоментная репозиция не всегда может быть успешной.
· Невозможно удержать отломки костей в массивных мышечных тканях
(бедро).
· Обездвиживание всей конечности приводит к атрофии мышц,
тугоподвижности суставов, лимфовенозному стазу, флебиту.
· Тяжесть и невозможность передвижения при массивных повязках у
стариков и детей.
· Невозможность наблюдения за состоянием конечности.
2)Метод скелетного вытяжения
Метод скелетного вытяжения называют функциональным способом
лечения переломов. Он основан на постепенном расслаблении мышц
поврежденной конечности и дозированной нагрузке.
При этом осуществляется закрытая постепенная репозиция и
иммобилизация отломков под действием постоянной тяги за периферический
отломок. Метод скелетного вытяжения применяется при диафизарных
переломах бедра, костей голени, при латеральных переломах шейки бедра,
сложных переломах в области голеностопного сустава, переломах плечевой
кости, а также в тех случаях, когда при выраженном смещении отломков не
удается одномоментная закрытая ручная репозиция. В зависимости от способа
фиксации тяги выделяют лейкопластырное вытяжение, когда груз фиксируют к
периферической части отломка лейкопластырем (применяется в основном у
детей) и собственно скелетное вытяжение, когда через периферический
отломок проводится спица, а к ней фиксируется скоба, за которую
осуществляется тяга с помощью груза и системы блоков.
Лечение методом скелетного вытяжения. После проведения спицы и
наложения скелетного вытяжения с соответствующим грузом ежедневно врач
контролирует расположение костных отломков и через 3-4 дня проводит
контрольное рентгенологическое исследование. Если при этом репозиция не
наступила, следует изменить величину груза и (или) направление тяги. Если
сопоставление отломков достигнуто, груз уменьшают на 1-2 кг, а к 20 суткам
доводят до 50-75% от первоначального. После этого еще раз осуществляют
рентгеновский контроль и при удовлетворительном стоянии отломков
продолжают вытяжение с уменьшенным грузом (50% от начальной величины)
или используют другие способы иммобилизации.
+Безусловными достоинствами
метода скелетного вытяжения являются точность и контролируемость
постепенной репозиции, что позволяет устранить сложные виды смещения
отломков. Имеется возможность следить за состоянием конечности, открытой
во время всего процесса лечения, а также движений в суставах конечности
(резко снижается опасность развития контрактур и тугоподвижности). Кроме
того, метод позволяет лечить раны на конечности, применять
физиотерапевтические методы лечения, массаж.
+Недостатками лечения скелетным вытяжением являются:
· Инвазивность (возможность развития спицевого остеомиелита, отрывных
переломов, повреждения нервов и сосудов).
· Определенная сложность метода.
· Необходимость в большей части случаев стационарного лечения и
длительного вынужденного положения в постели.
Оперативное лечение переломов
3)Оперативное лечение включает в себя две методики:
· классический остеосинтез,
· внеочаговый компрессионно-дистракционный остеосинтез.
+При классическом оперативном лечении перелома во время
хирургического вмешательства выполняется открытая одномоментная ручная
репозиция. Это позволяет в каждом случае добиться идеального сопоставления
отломков, несмотря на сложный характер смещения. Иммобилизация в
основном обеспечивается также во время операции. Отломки соединяются с
помощью различных металлических конструкций. При расположении
конструкций внутри костномозгового канала остеосинтез называют
интрамедуллярным, при расположении конструкций на поверхности кости –
экстрамедуллярным. Соединение отломков во время оперативного
вмешательства металлическими конструкциями создает возможность ранней
нагрузки на поврежденную конечность. После операции проводится лишь
непродолжительная вспомогательная иммобилизация (мягкие повязки,
лонгеты).
+Показания к оперативному лечению
Относительными показаниями к оперативному лечению являются
повреждения, при которых сращения перелома можно добиться различными
методами, но остеосинтез дает наилучшие результаты. К таким повреждениям
относятся:
· Неудачные попытки закрытой репозиции.
· Поперечные переломы длинных трубчатых костей (плеча или бедра),
когда удержать отломки в мышечном массиве крайне сложно.
· Переломы шейки бедра, особенно медиальные (линия перелома проходит
медиальнее linea intertrochanterica), при которых нарушается питание
головки бедренной кости.
· Нестабильные компрессионные переломы позвонков (опасность
повреждения спинного мозга).
· Переломы надколенника со смещением и другие.
+Достоинства и недостатки метода
Безусловными достоинствами оперативного метода лечения переломов
являются идеально точная репозиция отломков и надежная их иммобилизация,
позволяющая нагружать конечность намного раньше, чем образуется прочная
костная мозоль. Кроме того, нужно помнить, что в некоторых случаях без
применения хирургического метода сращения перелома добиться просто
невозможно (при интерпозиции мягких тканей, например).
Недостатки метода связаны с его инвазивностью. Это сам риск наркоза и
операции, дополнительная травматизация тканей в области перелома,
возможность развития инфекции (прежде всего остеомиелита), разрушение
костного мозга при интрамедуллярном остеосинтезе, необходимость
повторного вмешательства для удаления конструкции.
+Показаниями к внеочаговому компрессионно-дистракционному
остеосинтезу являются сложные переломы длинных трубчатых костей,
выраженное смещение костных отломков, ложные суставы трубчатых костей,
переломы с замедленной консолидацией, переломы, осложненные инфекцией,
необходимость удлинения костей и другие. Как видно из представленных
показаний к применению, внеочаговый компрессионный остеосинтез
применяется при достаточно сложных переломах.
Это определяется следующими достоинствами метода:
· Воздействие на кость вне зоны повреждения.
· Точное сопоставление отломков с возможностью первичного заживления
и укорочение сроков лечения.
· Функциональность – возможность полного движения в суставах, ранней
нагрузки на конечность.
· Возможность удлинения конечности.
· Возможность лечения ложных суставов компрессией.
· Больные с аппаратами достаточно мобильны, часть лечения может
проходить в амбулаторных условиях.
Недостатки внеочагового остеосинтеза обусловлены его сложностью и
инвазивностью, степень которой, правда, существенно меньше, чем при
классическом остеосинтезе. Основными недостатками метода являются:
· Сложность аппаратов и операции.
· Возможность повреждения сосудов и нервов при проведении спиц.
· Возможность развития инфекции (спицевой остеомиелит).
Таким образом, все приведенные способы лечения переломов в известной
степени имеют свои определенные показания. В случае невозможности
применить один метод его можно заменить другим.
Выбор способа лечения должен определяться индивидуально в каждом
конкретном случае. При этом следует руководствоваться тремя основными
принципами:
1. Безопасность для больного.
2. Кратчайшие сроки сращения перелома.
3. Максимальное восстановление функции.
Общее лечение
Общее лечение при переломе носит общеукрепляющий характер и имеет
значение как один из способов ускорения образования костной мозоли, а также
для профилактики осложнений заживления перелома. Основные принципы
общего лечения следующие:
? условия покоя для нервной системы,
? уход, симптоматическое лечение,
? антибиотикопрофилактика,
? полноценное питание, белки, витамины, кальций,
? профилактика пневмонии, пролежней,
? коррекция сосудистых нарушений, улучшение реологических свойств
крови,
? иммунокоррекция.
Источник
