Как лечат переломы костей стопы

Перелом ступни – это очень частая, но опасная травма, которая снижает двигательную активность любого лица. Бывает, что она не восстанавливается вообще. О том, что это за травма, какой она бывает и как лечиться – расскажем далее.

Анатомия стопы
Нижняя часть конечности называется медиками ступней. А та ее часть, которой человек касается земли, считается подошвой. Всего в данную часть конечности входит 19 мышц. Благодаря их активному взаимодействию больной ходит. А двигаться пальцам нижних конечностей помогают мышцы подошвы.

Виды переломов
Часто больной спрашивает врача о том, какие переломы стопы бывают. Условно все эти повреждения разделяются на следующие типы.
Сюда входят нарушения со смещением костных остатков и без него.
А еще в данную категорию входят:
- Открытые переломы стопы. У человека сильно идет кровь, видны костные остатки, рана легко инфицируется, развиваются серьезные недуги.
- Закрытые переломы стопы.
Также нарушения бывают:
- косыми;
- оскольчатыми;
- поперечными;
- фрагментными.
Боль вызывают сломанные:
- Кубовидные, ладьевидные кости. Основным признаком такого перелома стопы считается падение на нижнюю конечность крупного груза или наезд на нее машиной. Выявить такое нарушение на ранней стадии сложно, т. к. двигательная активность у человека остается на прежнем уровне.
- Пяточные, таранные кости.
- Клиновидные кости.
- Кости предплюсны, плюсны.
- Фаланги нижних конечностей.
Переломы костей предплюсны
Данные косточки также сломать легко. Этому способствует сильное травмирование пальцев ног. Некоторые пациенты даже не замечают того, что их пальцы травмированы, поэтому они продолжают активно двигаться, работать.
Переломы плюсневых костей
Такие ушибы случаются часто. Этому способствуют удары по ногам тяжелым предметом или сильное их сдавливание. Причем обычно повреждается не одна, а несколько косточек одновременно.
Переломы со смещением или без
Со смещением переломы ступни вызывает боковая нагрузка. Именно она изменяет положение и целостность косточек. Восстанавливаться после такой травмы придется длительное время.
Помимо этого, такие нарушения провоцируют прыжки с большой высоты и приземление на пятки, падение на ногу тяжелого большого предмета.
Но помните: от такого падения страдают не все кости ступни, а лишь некоторые из них.
Симптоматика при переломе плюсневой кости
У человека с переломом костей возникают следующие симптомы:
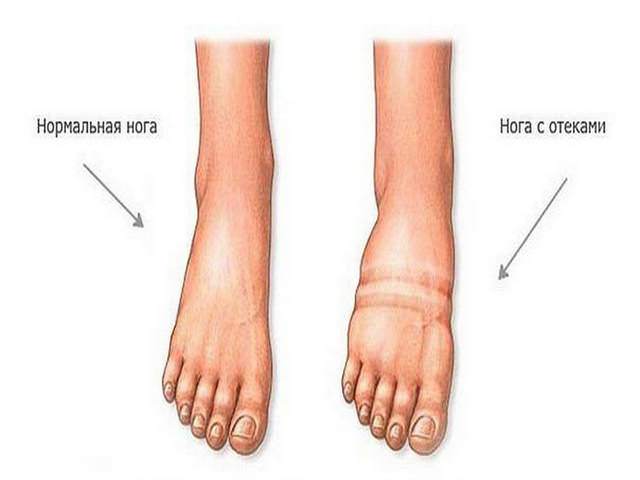
- отекает стопа, подошва;
- болят конечности, но обычно этот признак характерен при ушибах 2–3 костей. А еще у человека возникают кровоизлияния, боль при ощупывании больной зоны. При переломе стопы наступить на ногу или совершать ей движения гражданин не может.
Симптоматика при переломе костей предплюсны
Если же у человека травмирован именно этот отдел, то он даже не может нормально подвигать стопой. При этом на поврежденных пальцах образуется отечность, синева, под ногтями формируются гематомы.
Как выяснить, что есть смещение
Самостоятельно определить-то, сломаны ли у человека кости стопы, очень трудно.
Но если у него сломаны кости стопы, то у него будут следующие симптомы.
- сильная боль;
- стопа быстро отечет;
- исказится положение костей стопы.
Независимо от того, есть ли первые признаки перелома ступни у пациента или нет, но ему все равно стоит обратиться к специалисту. Он поможет понять то, как определить определенный перелом ступни.
Причины повреждения
К переломам костей стопы приводят:
- прыжки с большой высоты;
- падения на ноги крупных предметов;
- резкие движения.
При таких ушибах больного беспокоят резкие боли, поэтому после такого ушиба идет длительный период восстановления.
Основные симптомы и признаки переломов костей стопы
Перелом стопы или ноги характеризуется такими признаками.
У человека обычно:
- нога принимает нехарактерное положение;
- отекают ступня, голеностопный сустав;
- болит в ноге, в связках;
- визуально кажется меньше большой палец;
- краснеет лодыжка, появляются кровоизлияния;
- резко снижается подвижность;
- возникает резкое онемение, нога начинает холодеть.
Вышеописанные признаки при переломе ноги или конечности возникают редко.
Первая помощь при переломах костей стопы
Первоначально пострадавшего нужно отвести в больницу. Но перед этим человеку с переломом стопы стоит оказать первую помощь.
А если родственники задаются вопросом о том, как оказать помощь пострадавшему со сломанными костями стопы, то им требуется:
- Ограничить его подвижность. Для этого под сломанную ногу можно положить небольшую подушку.
- Наложить холодный компресс. Родственникам пациента можно взять в руки пакет, положить туда 2–3 кусочка льда, завернуть в платок, приложить к проблемной зоне. Удерживать компресс требуется 10–15 минут. Далее нужно сделать 5-и минутный перерыв и повторить процедуру заново.
- Наложить бинт, но не тугой.
В травмпункте человеку с переломом стопы должны сделать рентген, поставить диагноз, назначить грамотное лечение. Причем рентген делают в нескольких проекциях. Только так можно определить тип повреждения.
При этом медик осматривает поврежденную конечность, выявляет механизм травмирования.
Лечение
Лечебные процедуры зависят от того, какой ушиб человек получил.
Сломанные плюсневые кости пациенту требуется только зафиксировать. Делается это бандажом или медицинской обувью.
При легком ушибе пациенту только требуется снизить нагрузку и ходить, опираясь на костыли или трость.
Помните: для обездвиживания конечности накладывают гипс. При сложных ушибах ему делают хирургическую операцию.
Переломы без смещения
При переломе стопы без смещения пациенту нужна иммобилизация, поэтому ему накладывают гипс. Причем его накладывают не только на проблемную зону, но и на два соседних сустава, т. е. до средней трети голени. В 1 неделю пациенту необходимо соблюдать постельный режим.
Переломы со смещением
При переломе со смещением врач вначале составляет сломанные обломки, фиксирует их в конечном положении, которое должно быть максимально приближено к анатомическому.
Причем остатки косточек сопоставляются несколькими способами, и зависит способ от типа повреждения:
- Закрытым способом. Такой метод используют в том случае, если кожные покровы на месте повреждения не нарушены. При таком сопоставлении хирург и его ассистент разводят костные обломки в стороны до образования между ними большой щели. Далее костные обломки сводятся вместе, фиксируются гипсовой повязкой. Но есть у данного способа и один недостаток. Иногда остатки костей сращиваются неверно.
- Открытым способом. Пациенту проводят хирургическую операцию. Делают операцию при травмировании нескольких костей или наличии у больного осколков. При этом пациенту вставляют в поврежденную конечность спицы, винты, пластины. Они надежно фиксируют осколки. Этот способ также обладает некоторыми недостатками. У пациента может развиться инфекция, остеомиелит. Но антисептики и асептики помогают избавиться от этих недостатков.
Открытые повреждения очень трудно лечить.
Обязательно пациенту проводится антибактериальная терапия. Она снижает риск появления гноя в ране, развития инфекции. А далее медик сможет ответить на вопрос пациента о том, сколько заживает перелом ступни ноги, и сможет ли он вообще зажить.

Срок лечения
В целом период лечения перелома стопы длится от 3 до 12 недель. Но, а если больной спрашивает о том, сколько заживает, срастается перелом стопы, то ответить на него поможет специалист.
Когда можно снять гипсовую повязку
От типа недуга зависит и период иммобилизации человека.
Если у него:
- изолированный перелом заднего отростка стопы, то иммобилизация длится 1,5 месяца;
- повреждены кости плюсны, то иммобилизация длится 1,5 месяца;
- повреждены кости предплюсны, то иммобилизация длится 1 месяц. Но при сильном смещении иммобилизация длится 6 месяцев;
- повреждена шейка или тело таранной кости, то гипс носят 3 месяца;
- повреждены фаланги пальцев, то гипс носят 6 недель.
А если человек задается вопросом о том, сколько ходить в гипсе при клиновидном переломе костей стопы, то этот вопрос ему лучше задать медику.
Если пациент выполняет все рекомендации врача, то ступня у него заживет быстро и задаваться вопросом о том, сколько носить гипс при переломе стопы без смещения, ему не требуется.
Период реабилитации
Активность в конечности восстанавливается быстро. Главное выполнять следующие рекомендации.
Пациент должен:
- Не торопиться принимать вертикальное положение. Это правило касается тех пациентов, кто будет иммобилизован 6 недель. После иммобилизации человеку после перелома стопы следует 2 недели ходить, опираясь на костыли. Но если он был иммобилизован недолго, то приступать к физической активности можно сразу после разрешения врача.
- Держать нижние конечности в теплой воде. В нее можно добавить лечебную травку и морскую соль. Такие ванны укрепляют косточки, оказывают легкое успокаивающее воздействие.
- Посещать специализированного массажиста.
- Перейти на правильное питание. Именно пища делает кости твердыми. Отдать предпочтение лучше пище, в которой много витаминов и кальция.
- Понемногу ходить. Но после избавления от гипсовой повязки сразу и много двигаться нельзя. О том, сколько нельзя наступать на ступни должен сказать медик. Пациенту можно лишь 3 раза в сутки совершать кратковременные прогулки. Постепенно дистанцию можно увеличивать.
- Использовать ортопедические стельки. Они предотвращают расхождение костей, плоскостопие.
- Отдать предпочтение обуви, рекомендованной ортопедом. Носится она 6 месяцев.
На полное восстановление активности потребуется 3–4 недели.
При появлении осложнений период восстановления затягивается на 2–3 месяца. Перелом костей свода стопы считается медиками серьезным. Переходить к активному спорту следует через 4 месяца.
Физиотерапия
Она помогает снизить период восстановления пациента.
Почему же используют именно ее?
Все просто. Она:
- помогает при многих недугах;
- назначается людьми разных возрастных категорий;
- не провоцирует развитие аллергической реакции, привыкания;
- оказывает мягкое воздействие;
- редко вызывает тяжелые недуги.
Используются медицинские процедуры, помогающие прогреть проблемную зону изнутри.
Вначале пациенту назначают:
- УВЧ. Процедуру делают на 2 день. Сеанс длится 15 минут. Электромагнитное поле помогает расширить сосуды, усиливает приток крови к проблемному месту, устраняет боли, отеки.
- Магнитотерапию. Такие процедуры помогают улучшить обменные процессы, помогают восстановить целостность косточек. Делается 10–15 сеансов.
- Электрофорез. Такие процедуры отлично устраняют боль. Во время сеанса специалист закрепляет электромагнитные пластины над проблемным местом. Но обязательно пластины нужно предварительно смочить в новокаине. Так лекарственный препарат лучше проникнет к поврежденной области, устранит боль. Сделать нужно 15 сеансов по 15 до 20 минут.
- Интерференционные токи. Они помогают избавиться неприятных признаков. А еще токи создают ритмические микроимпульсы, которые усиливают приток крови и нейтрализуют застои.
- Лампу Соллюкс. Во время процедуры прибор выделяет инфракрасный цвет. Он оказывает положительное воздействие на весь организм. Такой прибор отлично прогревает ткани, ускоряет обмен веществ в них, кровообращение. После такой процедуры отек и синяки сходят.
ЛФК после перелома
Снизить период восстановления человека с переломом костей стопы и иных небольших косточек помогает и лечебно-гимнастические занятия. А еще они укрепляют мышцы, тонизируют их. Первоначально лечебный комплекс желательно выполнять под присмотром специалиста. Нагрузка должна быть минимальной. Постепенно нагрузку можно увеличивать. Но об этом должен сказать также специалист. Только так пациент не навредит себе.
Больному можно делать следующие упражнения.
Он должен:
- Лечь на спину или сесть, согнуть колени, сгибать и разгибать пальцы. Вначале движения должны быть активными, а затем пассивными, т. е. сгибания нужно делать с помощью пальцев рук или пальцев массажиста. Сделать нужно 10–15 движений.
- Принять тоже исходное положение. Теперь ему требуется сделать тыльное и подошвенное сгибание стопы. Сделать нужно 10 движений.
- Прилечь на спину или сесть, одну ногу положить на другую. Теперь ему требуется выполнять круговые движения в полусогнутом суставе. Сделать нужно 10–12 движений.
- Лечь на спину, выполнить тыльное сгибание стопы. Движения можно постепенно увеличивать. Помочь себе можно тесьмой с петлей. Движения нужно сделать 10 раз.
- Принять тоже исходное положение, согнуть колени, пытаться пальцами захватить предметы. Сделать нужно 10–12 движений.
- Принять тоже исходное положение, выполнить поворот стопы вовнутрь, наружу. Сделать нужно 10–15 движений в каждую сторону.
- Лечь на спину, положить носки ног один на второй, выполнить тыльное и подошвенное сгибание стопы. Обязательно нужно сопротивляться. Причем движения делаются одной ногой, а сопротивляться нужно второй ногой. Сделать нужно 10–12 движений.
- Лечь на спину, сесть, согнуть ноги, схватить стопами мяч. Сделать нужно 10–15 движений.
- Сесть или встать, покатать кончиками пальцев стопы набивной мяч. Сделать нужно 10–12 движений.
- Сесть, положить больную ногу на каталку, выполнить активные сгибания здоровой ногой и пассивные — проблемной конечностью. Сделать нужно 15 движений.
- Лечь на спину, сесть, положить стопу на педальный аппарат, посгибать стопы с сопротивлением. Делается 10–12 движений.
- Принять тоже исходное положение, попробовать отбивать кончиками больной ноги небольшой мячик. Сделать нужно 10–15 движений.
- Сесть, встать, положить руки на гимнастическую стенку, носки ног повернуть вовнутрь, слегка приподнять внутренний свод стопы, но тяжесть тела нужно переносить на внешнюю сторону стопы. Делается 12–15 движений.
- Встать на 2–3 ступеньку гимнастического снаряда, схватить ступеньку, расположенную на уровне груди, слегка пружинить на носках, а пятку опускать ниже. Сделать нужно 12–15 движений.
- Встать около гимнастического снаряда, переминать ногами первую ступеньку. Сделать нужно 15–20 движений.
Данные упражнения можно делать при любом ушибе нижних конечностей, но только после консультации со специалистом.
Массаж стопы после перелома
Во время восстановления массаж очень важен.
Он:
- помогает разогреть атрофированные мышцы, ткани, укрепить сосуды;
- тонизирует мышцы, делает их более эластичными;
- восстанавливает подвижность в поврежденной области;
- устраняет застои;
- повышает общую подвижность конечностей.
Подытожим: предотвратить травмирование нижних конечностей просто. Главное соблюдать безопасность при занятии той или иной деятельностью. Не стоит рисковать своей жизнью и своим здоровьем. Плата за такой риск может быть очень высокой.
Источник
Перелом костей стопы возникает в результате прямого или непрямого повреждения дистального отдела конечности. Травма нередко приводит к деформации костных структур, изменению формы ступни и нарушению ее функций. Человек не может нормально опираться на ногу, развивается плоскостопие, вторичные артрозы мелких суставов. Перелом стопы сопровождается сильным отеком мягких тканей, болевыми ощущениями, появлением кровоподтеков, ограничением подвижности.
Причины и группы риска

Различают травматические, патологические и стрессовые переломы ступни. К первому виду относятся повреждения, вызванные непосредственным внешним воздействием: патология может развиваться во время прыжков, падения с высоты, в результате дорожно-транспортных происшествий, удара тяжелым предметом, подворачивания ноги во внешнюю сторону.
Причины патологических переломов костей стопы:
- остеопороз;
- гормональный дисбаланс;
- доброкачественные или злокачественные опухоли костного мозга;
- нарушение процесса минерализации костей;
- остеомиелит;
- гипертиреоз щитовидной железы;
- длительный прием гормональных, противосудорожных препаратов, цитостатиков, антикоагулянтов, антибиотиков тетрациклинового ряда;
- несбалансированное питание, дефицит витаминов и минералов.
Стрессовые переломы встречаются у людей, стопы которых подвергаются постоянному травматическому воздействию, циклическим нагрузкам. Усталостное разрушение кости диагностируется у профессиональных спортсменов после интенсивной тренировки, танцоров, солдат (маршевый перелом), людей, ведущих сидячий образ жизни. В группе риска находятся пациенты с ревматоидным артритом, которые имеют в анамнезе другие стрессовые повреждения целостности костей.
Симптомы и признаки
Различают 3 отдела стопы: предплюсну, плюсну и фаланги пальцев. Область предплюсны состоит из таранной, кубовидной, ладьевидной, пяточной и клиновидных костей. При возникновении перелома на рентгеновском снимке обнаруживается нарушение целостности костных структур, их смещение, деформация.
Патология сопровождается сильной болью. Неприятные ощущения возникают из-за повреждения надкостницы, содержащей большое количество нервных волокон.
В месте травмирования развивается асептический воспалительный процесс, что приводит к появлению отека. При совершении движений может быть слышен хруст.
Перелом таранной кости

Повреждение данной области встречается довольно редко — в 5% всех случаев травмирования стопы. Патология диагностируется при ДТП, падении с высоты и у спортсменов. Формирование травмы происходит за счет осевой нагрузки на стопу, ее тыльного сгибания, внешней ротации.
Переломы таранной кости классифицируют:
- без смещения;
- переломы со смещением и подвывихом в подтаранном суставе;
- с вывихом в таранно-ладьевидном суставе;
- с вывихом в голеностопном суставе.
При переломе головки, шейки или тела таранной кости отек возникает в области голеностопа, особенно выражена припухлость и кровоизлияние с внутренней стороны лодыжки. Стопа приведена, движения ограничены, а если произошло смещение костных отломков, она деформируется.
При пальпации нижней конечности возникает резкая боль, характерный признак – болезненность при пассивном сгибании большого пальца кверху. Во время ротации осколков тела таранной кости, полном вывихе из сустава происходит разрыв синовиальной сумки, натяжение ахиллова сухожилия.
Это может привести к сдавливанию кровеносных сосудов, нервов, развитию ишемии и некроза. В таких случаях кожа стопы приобретает синюшный оттенок, становится холодной на ощупь, снижается чувствительность тканей, слабо прощупывается пульс.
Ладьевидной кости

Переломы ладьевидной кости бывают изолированными или сочетаются с повреждением кубовидного сочленения. Чаще всего причиной патологии служит внешнее воздействие на стопу, падение тяжестей при увеличенной подошвенной флексии. Механизмы повреждения включают также резкое переразгибание с компрессией или чрезмерную ротацию. Почти у всех пациентов травма сопровождается смещением отломков в тыльную сторону.
Стрессовые переломы ладьевидной кости диагностируются у гимнастов, спортсменов, занимающихся игровыми видами спорта. Больные не могут наступать на ногу, жалуются на боль, припухлость. Неприятные ощущения усиливаются при выворачивании стопы наружу.
Кубовидной и клиновидной костей
Сочленение костей кубовидных находится в наружном крае стопы и является частью предплюсневого отдела. При переломе развивается выраженный отек, появляются подкожные кровоизлияния, при попытке привести пальцы возникает острая боль, скованность, может слышаться хруст.
Если произошло одновременное повреждение ладьевидной и кубовидной кости с подвывихом, визуально определяется уплощение свода, выраженный дефект. Его форма зависит от направления и степени смещения осколков. При прощупывании стопы врач чувствует ступенчатые изменения.
Клиновидная группа со всех сторон сочленяется с другими костями стопы, поэтому изолированные переломы встречаются редко. Чаще всего повреждения сочетаются с вывихом и переломом 1, 2 или 3 плюсневой кости. Из всех клиновидных косточек травмируется в большинстве случаев первая, расположенная ближе к внешнему краю стопы, но может наблюдаться и одновременное разрушение всех трех.
Клиновидная кость бывает сломана в результате компрессии, падения тяжестей на ступню. Отличительной чертой является длительное сохранение болей, у пожилых людей после травмы развиваются артрозы плюснефаланговых суставов.
Перелом плюсневых костей стопы

Повреждение данного отдела вызывает появление боли, обширного синяка в средней части ступни. Отек незначительный, локализуется с наружной стороны. При пальпации, ротации стопы резко усиливается болевой синдром.
Чаще всего встречается перелом основания 5 плюсневой кости (проксимальный перелом Джонса), что объясняется слабостью кортикального слоя и повышенной подвижностью костных структур. Патология диагностируется у танцоров, при падении с высоты с приземлением на наружный край стопы, нередко сопровождается повреждением фаланг.
Стрессовые переломы обнаруживаются в большинстве клинических случаев в средних плюсневых костях. Хроническое переутомление приводит к появлению микротрещин, которые в дальнейшем завершаются полным разрушением. Причиной может послужить сильное сдавливание стопы, прямая травма, повышенная нагрузка, падение тяжелого предмета.
Повреждение фаланг пальцев ног
Через несколько часов после перелома образуется сильный отек, на латеральной и тыльной поверхности под кожей появляются кровоизлияния. Человек не может опираться на ногу, старается перемещаться на пятке. При пальпации и осевой нагрузке дискомфорт усиливается. Чаще всего страдает вторая и третья фаланга, так как они значительно выступают вперед. Подвижность обоих пальцев нарушена или полностью отсутствует.
Кожа над местом повреждения нередко травмируется, развивается нагноение, некротизация тканей. Через околоногтевые валики инфекция проникает в мягкие ткани и провоцирует острое воспаление. Закрытые переломы обычно не вызывают смещения отломков, но если это происходит, то костные края выступают и прощупываются с подошвенной стороны.
При внутрисуставном переломе первой фаланги отечность и синюшность распространяются на всю стопу, человек испытывает интенсивную боль, когда пытается ходить.
Так как основная опора приходится именно на большой палец, пациент не может наступать на ногу, старается перенести центр тяжести на пятку или внешний край стопы.
Первая помощь
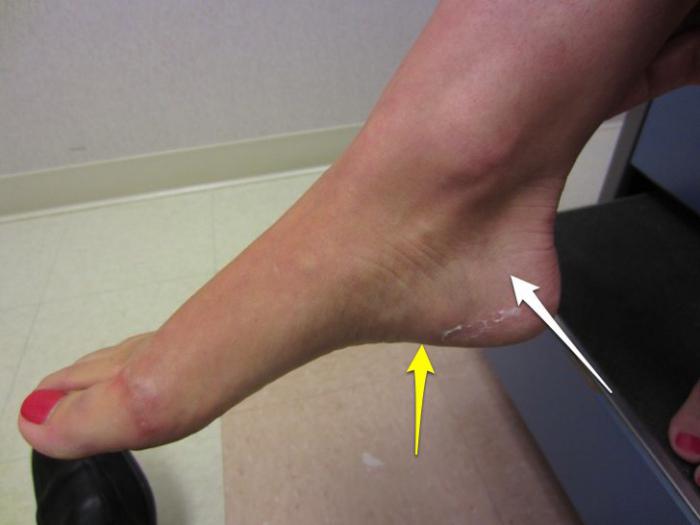
Поврежденную конечность необходимо иммобилизовать: это позволит уменьшить степень смещения костных фрагментов во время транспортировки больного в медицинское учреждение. Зафиксировать стопу нужно с двух сторон твердыми палками и эластичным бинтом, работники скорой помощи используют специальные шины.
Чтобы облегчить болевой синдром, ногу нужно немного приподнять, обложить льдом, завернутым в хлопчатобумажное полотенце. Такие меры замедлят образование отека и синюшности, помогут при кровотечении. Для снятия боли можно принять нестероидные противовоспалительные препараты: Диклофенак, Нурофен, Дексалгин. Оказание первой помощи уменьшает вероятность развития осложнений.
Типы переломов
Различают следующие виды:
- открытые — сопровождаются нарушением целостности кожных покровов;
- закрытые переломы без раны: комбинированные, сочетанные, единичные, множественные.
При открытых переломах образуется рана, открывается кровотечение, происходит микробное инфицирование тканей. Раневая поверхность может образоваться не сразу после травмы, а в результате воздействия сдвинутых костных фрагментов. Отломки могут быть смещены по оси, под углом, по ширине или длине.
Различают внесуставные и внутрисуставные повреждения костей стопы. При неполных разрушениях костных структур образуются трещины, надломы, краевые, дырчатые переломы, ушиб. Такие патологии чаще всего диагностируются у маленького ребенка, чья опорно-двигательная система еще не до конца сформирована.
Типы костных деформаций по форме:
- винтовые;
- поперечные;
- оскольчатые;
- клиновидные;
- вколоченные;
- компрессионные;
- косые со смещением и без;
- продольные.
Наиболее сложными считаются оскольчатые переломы с раздроблением, когда мелкие фрагменты отделяются от кости и находятся в мягких тканях. Травмы требуют хирургического лечения, длительного периода реабилитации.
У детей переломы стопы могут быть поднадкостичными по типу «зеленой ветки», когда отломки удерживаются эластичной надкостницей, прослеживается локализация патологического процесса по линии зоны роста, разъединение кости наблюдается в области эпифиза.
МКБ-10

Международная классификация переломов костей стопы:
- S92.0 – пяточной кости.
- S92.1 – таранной кости.
- S92.2 – костей предплюсны: кубовидной, клиновидной, ладьевидной.
- S92.3 – костей плюсны.
- S92.4–92.7 – пальцев стопы.
- S92.9 – неуточненный перелом стопы.
Стрессовые переломы
При продолжительном воздействии на определенный участок кости происходит ее утомление: теряется способность к регенерации, мышцы не выполняют защитных функций — развивается усталостный перелом. К провоцирующим факторам относятся изнурительные тренировки, избыточный вес тела, изменение гормонального фона.
Во время диагностики стрессового перелома обнаруживается трещина или нарушение целостности кости, больной жалуется на боль во время ходьбы, незначительный отек, образование синюшных кровоподтеков под кожей над болезненным участком.
Травматические переломы
Такие виды повреждений возникают в результате внешнего воздействия травматического фактора. Травма сопровождается ушибом мягких тканей, разрывом мышц и сухожилий, сдавливанием нервных окончаний, кровотечением.
Переломы классифицируют на осложненные и неосложненные. К тяжелым последствиям относится развитие травматического шока, сильная кровопотеря, жировая закупорка сосудов, инфицирование при открытых ранах, сепсис, остеомиелит.
Перелом Джонса

Травматический перелом пятой плюсневой кости называется переломом Джонса. Это наиболее распространенная форма повреждения стопы.
Разлом локализуется в области метафизарно-диафизарного перехода, где кровообращение довольно слабое, поэтому кость срастается долго. Нередко патология Джонса сопровождается растяжением мышц, вывихами суставов, разрушением рядом расположенных косточек.
Виды переломов основания пятой плюсневой кости:
- стрессовый разлом верхней части диафиза склонен к вторичному смещению отломков;
- перелом Джонса характеризуется отрывом бугристого фрагмента и его смещением;
- авульсивный развивается без смещения, сопровождается растяжением сухожилий.
В группе риска находятся люди среднего возраста, занимающиеся спортом, танцами (балетом).
Отрывной
Это отрыв фрагмента кости в области фиксации сухожилия. Такой вид перелома происходит при сильном натяжении мышц, резких движениях, встречается преимущественно у спортсменов. Реже развивается в результате прямой травмы, если сухожилие ранее подвергалось растяжению или другим дегенеративным изменениям.
Выделяют полные и неполные отрывные переломы. В первом случае наблюдается отрыв кости со смещением, во втором – формирование трещин.
Лечение
 Для установки диагноза, оценки состояния костных тканей делают КТ, рентген стопы в нескольких проекциях. Переломы со смещением лечат хирургическим путем, проводят репозицию отломков с помощью металлических спиц. Аппарат Илизарова фиксирует поврежденную кость в правильном положении и предотвращает деформацию ступни.
Для установки диагноза, оценки состояния костных тканей делают КТ, рентген стопы в нескольких проекциях. Переломы со смещением лечат хирургическим путем, проводят репозицию отломков с помощью металлических спиц. Аппарат Илизарова фиксирует поврежденную кость в правильном положении и предотвращает деформацию ступни.
Пациентам с закрытыми переломами без смещения накладывают гипсовую повязку, длительность ее ношения зависит от сложности травмы. В среднем сапожок необходимо носить 2–5 недель. После его снятия назначают лечебную гимнастику, физиотерапевтические процедуры, массаж.
Консервативная терапия
К нехирургическим методам лечения относится закрытая репозиция, наложение гипсовой, мягкой повязки эластичным бинтом, ношение ортезов, скелетное вытяжение, снятие симптомов воспаления, болевого синдрома, прием противоотечных средств. Функциональная терапия проводится у пожилых пациентов, если есть противопоказания к проведению операции. Также данный способ может быть использован как временный способ иммобилизации, если пациент находится в тяжелом положении.
Гипс-сапожок
После выполнения ручной или инструментальной репозиции отломков больным накладывают гипс до середины голени для иммобилизации лодыжки и малой берцовой кости. Стопа фиксируется в анатомическом положении, на время ношения сапожка исключается ее подвижность. Если произошло разъединение фаланги без смещения, врач делает шину с подошвенной стороны пальца. В сложных случаях проводят хирургическую операцию.
После наложения гипсовой повязки нельзя опираться на ногу, больной должен использовать костыли. Носить гипс при повреждении таранного, ладьевидного сочленения необходимо 1–1,5 месяца, при переломе 1, 4 или 5 плюсневой кости сроки срастания увеличиваются до 8 недель, регенерация фаланг происходит за 1–2 месяца.
Ортез на стопу
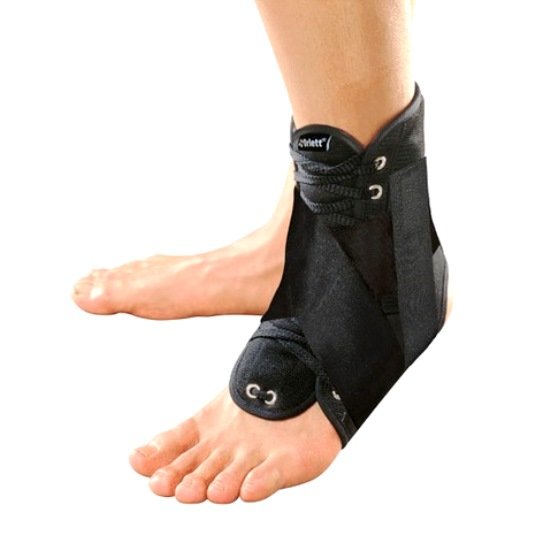
Для иммобилизации конечности во время несложных переломов и в период послеоперационного восстановления применяют специальное ортопедическое устройство – жесткий ортез. Оно позволяет зафиксировать стопу в естественном положении, ограничить подвижность, снизить нагрузку. Конструкция выглядит как сапожок, изготовленный из пластиковых и металлических вставок, благодаря чему надежно удерживается стопа. Ортез при неполных переломах, трещинах рекомендуется носить днем, на ночь его можно снимать.
Помощь народных средств
Чтобы кость быстрее срослась, в нетрадиционной медицине используют яичную скорлупу. Выливают 5 сырых яиц, скорлупу моют, измельчают и перекладывают в пол литровую банку. Затем выдавливают сок из 5 лимонов и заливают подготовленный порошок.
Емкость оставляют на неделю в теплом помещении. Через 7 дней состав процеживают, добавляют ложку меда и 150 г коньяка. Народное средство нужно пить 3 раза в сутки перед едой по 50 мл. Лечить перелом следует не менее месяца.
Восстановить структуру костей после снятия гипса помогают спиртовые настойки с корнем одуванчика, мать-и-мачехи, цветками сирени. Лекарство применяют для растирания и компрессов на пораженную область.
Когда требуется операция?
Показания к хирургическому вмешательству:
- невозможность провести закрытую репозицию;
- оскольчатые, внутрисуставные, открытые переломы;
- предотвращение деформации стопы;
- быстрое восстановление подвижности;
- повреждение кровеносных сосудов и нервных окончаний;
- смещение костных фрагментов более, чем на 2 мм и их ротация.
Противопоказанием к проведению операции служит возраст пациента старше 60 лет, сахарный диабет, сердечная недостаточность, облитерирующие заболевания нижних конечностей.
Чрескожная фиксация спицами

Такой способ терапии применяется для составления трубчатых костей. Врач через поверхность кожи, кортикальный слой формирует каналы по продольной оси на расстоянии 1 см от линии перелома. В отверстия устанавливают спицы Киршнера, сверху монтируется аппарат внешней фиксации по методу Илизарова.
К недостаткам лечения относится неудобство ношения приспособления во время реабилитации. Нередко возникают воспалительные, гнойные процессы в местах входа скоб в мягкие ткани, развитие остеомиелита.
Открытая репозиция
При переломе первой, пятой плюсневой кости применяется метод открытой репозиции отломков. Хирург рассекает кожу и мышечные фасции над местом травмирования, с помощью спиц и винтов составляет и фиксирует фрагменты в анатомическом положении. Кожный лоскут ушивают, на конечность накладывают гипсовую повязку.
Реабилитация
После снятия гипса пациент должен разрабатывать стопу, понемногу увеличивая нагрузку. Костыли следует заменить тростью. Носить нужно удобную обувь из мягких материалов, рекомендуется использовать ортопедические стельки для формирования свода.
Ускоряют восстановление конечности, мышечного тонуса лечебная физкультура, физиотерапевтические процедуры: УВЧ, электрофорез, магнитотерапия, лазерное воздействие, озокерит. Хороший эффект дают спиртовые растирки, контрастные ванночки с отварами трав.
Для ускорения минерализации костей пациентам необходимо принимать витаминные комплексы, правильно
