Какой наркоз при переломе лучевой кости
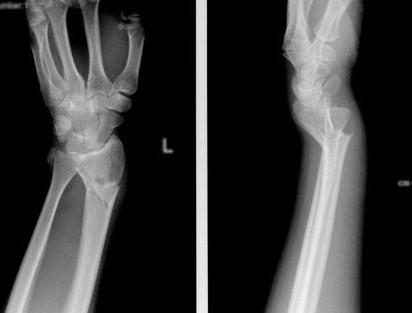
Перелом лучевой кости – это самый частый перелом у человека, составляющий 25% от всех переломов костей конечностей. Дистальный метаэпифиз – это нижний конец лучевой кости, расположенный рядом с кистью.
Перелом «луча в типичном месте» обычно возникает при прямом падении на вытянутую руку. Помимо резкой боли в руке, может появиться штыкообразная деформация, изменение положения кисти. В процесс перелома бывают вовлечены нервы и сосуды запястья, которые могут быть зажаты отломками, что проявляется онемением в пальцах, похолоданием кисти.
Для уточнения характера перелома и выбора дальнейшей тактики лечения используется рентгенография, в ряде случаев – компьютерная томография. Иногда требуется УЗИ кистевого (лучезапястного) сустава.
Поскольку лучевая кость примыкает к кисти, очень важно восстановить анатомию и объем движений в суставе, чтобы в дальнейшем избежать проблем с ним. Раньше такие переломы лечили только консервативно, в гипсовой повязке, но часто отломки смещались, кость срасталась неправильно, что в дальнейшем сказывалось на функции конечности – рука не сгибалась и/или не разгибалась до конца – формировалась тугоподвижность сустава (контрактура), оставался болевой синдром. К тому же длительное пребывание в гипсе отрицательно сказывалось на кожных покровах.
Длительность больничного листа при переломе дистального метаэпифиза лучевой кости зависит от рода деятельности пациента. К примеру, для офисных работников средний срок нетрудоспособности – 1,5 месяца. Для профессий, связанных с физической нагрузкой, срок нетрудоспособности может быть больше.
Консервативное лечение перелома лучевой кости (гипсовая или пластиковая повязка)
При переломах без смещения можно применять консервативное лечение – в гипсовой повязке или использовать пластиковый гипс, который более комфортен и не боится воды. Средний срок пребывания в гипсе – около 6 недель. Однако, данный метод лечения имеет свои недостатки – после консервативного лечения сустав требует разработки движений, реабилитации. При лечении перелома даже с небольшим смещением отломков, в гипсе может произойти вторичное смещение отломков из-за особенностей анатомии лучевой кости.
Оперативное лечение перелома лучевой кости (остеосинтез)
Практически все переломы лучевой кости со смещением требуют оперативного лечения – сопоставления и фиксирования отломков кости – остеосинтеза. Именно этот метод позволяет восстановить функцию кисти наиболее полноценно и добиться хороших функциональных результатов.
Лучевая кость первично срастается примерно за 6-8 недель, однако полная перестройка кости продолжается до 2 лет после перелома. Спустя этот срок пациент может начинать полноценно пользоваться рукой. Но разрабатывать руку с помощью определенных, рекомендованных врачом, упражнений, благодаря использованию фиксаторов можно уже в первые сутки после вмешательства. Легкие спортивные физические нагрузки можно начинать примерно спустя 3 месяца после операции.
В зависимости от типа перелома (оскольчатый, многооскольчатый, со значительным или незначительным смещением) можно выделить несколько возможных вариантов фиксации –пластиной, фиксированной винтами; аппаратом внешней фиксации; винтами или спицами.
В ряде случаев при выраженном отеке вначале на кисть накладывается аппарат внешней фиксации, а после спадения отека он заменяется на пластину (или другой фиксатор, в зависимости от типа перелома).
Остеосинтез лучевой кости пластиной
При значительном смещении отломков используется остеосинтез лучевой кости металлической пластиной, специально разработанной для данной области. После сопоставления отломков, пластина фиксируется винтами к поврежденной кости. После установки пластины, на кожу накладываются швы, также применяется гипсовая лонгета. После операции назначается лекарственная терапия: обезболивающие препараты, препараты кальция для стимуляции сращения кости, при необходимости – препараты местного действия для уменьшения отека. Средний срок пребывания в стационаре – 7 дней. Швы снимаются в спустя 2 недели, на контрольном приеме у травматолога, тогда же пациент отказывается и от гипсовой повязки. Рука находится в возвышенном положении на косыночной повязке. Необходимости в удалении пластины, как правило, нет.
Аппарат внешней фиксации
В некоторых случаях – в пожилом возрасте, при выраженном отеке кисти и лучезапястного сустава, делать доступ для установки пластины бывает нежелательно в силу различных факторов (отек, состояние кожи). В таких случаях устанавливают аппарат внешней фиксации – он фиксирует отломки с помощью спиц, которые проходят через кожу в кость. Аппарат выступает над кожей небольшим блоком (около 12 см длиной и 3 см высотой). Преимущество этого вида остеосинтеза в том, что нет необходимости делать большие разрезы кожи, однако за аппаратом нужно следить весь срок его ношения – делать перевязки, чтобы спицы не воспалились.
После операции рука 2 недели находится в гипсовой лонгете, затем пациент начинает разрабатывать лучезапястный сустав в аппарате, который этому не препятствует.
Аппарат внешней фиксации удаляется примерно через 6 недель, после проведения рентген-контроля, в условиях стационара. Перевязки необходимо проводить через день, в амбулаторном режиме. Рука носится в возвышенном положении на косыночной повязке.
Фиксация спицами или винтами
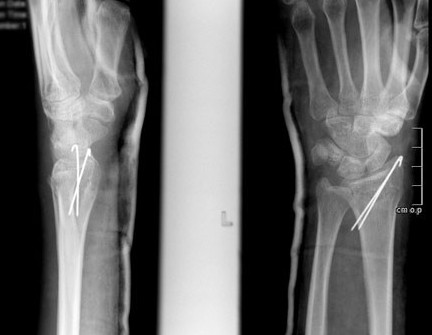
При незначительном смещении отломков лучевая кость фиксируется спицами или винтами через небольшие проколы кожи. По стандартному протоколу, на 2 недели накладывается гипсовая лонгета, затем пациент начинает разрабатывать руку. Спустя 6 недель спицы извлекаются.
В ряде случаев возможно применение саморассасывающихся имплантатов (винтов, спиц), удалять которые не нужно.
Застарелые, неправильно сросшиеся переломы лучевой кости
При застарелых неправильно сросшихся переломах, пациентов могут беспокоить болевые ощущения, присутствовать ограничения движения – тугоподвижность сустава, и другие неприятные последствия (онемение и отечность пальцев кисти). В подобных случаях рекомендовано оперативное лечение, чаще всего – с фиксацией пластиной. Кость разобщается, выставляется в правильное положение и фиксируется. Если есть зона дефекта кости – например, если кость срослась с укорочением, то он заполняется либо собственной костью человека: производится пересадка кости, которая берется, обычно, из гребня подвздошной (тазовой) кости, либо искусственной костью, которая примерно за 2 года перестраивается в собственную костную ткань.
Дальнейшее послеоперационное лечение при застарелых и неправильно сросшихся переломах лучевой кости аналогичны описанным ранее. Однако,может потребоваться более длительная реабилитация.
Анестезия при оперативном лечении перелома дистального метаэпифиза лучевой кости
Для проведения всех вышеописанных операций, как правило, используется проводниковая анестезия – раствор анестетика вводится в зону плечевого сплетения, где проходят нервы, которые отвечают за чувствительность и движения верхней конечности, и рука полностью немеет. Подобная анестезия достаточно легко переносится, длится 4-6 часов. Фактически это разновидность местной анестезии. Кроме того, делается премедикация – успокаивающий укол перед операцией, и во время операции человек спит своим сном. Возможно применение общей анестезии. Окончательный выбор метода анестезии определяется врачом-анестезиологом накануне операции при совместной беседе с пациентом.
Контакты: +7 (495) 155-19-61, e-mail: Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра.
Источник
Особенности анестезии при переломах конечностей
Переломы конечностей случаются у большого числа пациентов, могут быть составной частью при политравме и изолированными. Срочность репозиции перелома зависит от:
- Возраста пациента (дети > взрослых).
- Признаков дистальной ишемии (срочно).
- Наличия открытого перелома (срочно).
- Наличия компартментного синдрома (срочно).
- Других сопутствующих повреждений (включая травму головы).
- Надобности в других операциях.
Общие положения
Хотя обобщать довольно трудно, существует три основных метода репозиции перелома конечности:
- закрытая репозиция с последующей фиксацией гипсом/вытяжением/повязкой;
- открытая репозиция с последующей фиксацией пластиной/гвоздем/костным трансплантатом;
- наружная фиксация.
Жировая эмболия может произойти через несколько часов после травмы или даже через несколько дней и наиболее характерна для переломов голени/бедра. Необходимо следить за кардинальными ее симптомами: нарушение дыхания, оглушенность, тревожность, беспокойство или необъяснимая кома. Признаки включают: крепитацию в легких, петехиальные кровоизлияния верхней части тела/ субконъюнктивальные, ворсинчатые экссудаты глазного дна.
В тяжелых случаях исследования указывают на гипоксию, рентгенограммы грудной клетки — на отек легких. Липурия надежным признаком не является. Лечение заключается в коррекции шока вследствие правожелудочковой недостаточности, коррекции гипоксии и экстренной фиксации перелома. Роль стероидов противоречива.
Анестезия
- Пациента следует расспросить об имеющихся сопутствующих повреждениях, включая травму головы. Следует тщательно взвесить все, прежде чем предпринимать не жизнеспасающую операцию у пациента с недавней (менее 24 часов) средней или тяжелой травмой головы. Важны время и состав последнего приема пищи, так как эвакуация содержимого желудка при тяжелых травмах может быть существенно замедлена. Это может влиять на тип анестезии и потребовать предосторожностей, применяемых при полном желудке.
- Кровопотеря очень вариабельна, зависит от длительности и сложности процедуры, типа и срока перелома. Проксимальные переломы конечностей (бедро, плечо) и применение костных трансплантатов имеют тенденцию к заметно большей кровопотере. Применение турникетов снижает кровоточивость, но может быть противопоказано в связи с типом/локапизацией перелома.
- Если пациенту с недавней травмой головы планируется операция с вероятной длительностью более 1 ч, необходимо тщательно все обдумать. Общая анестезия может скрыть признаки ухудшения уровня сознания, а анестезия может стать одной из причин повышения ВЧД. Следует проанализировать возможность переноса операции на более позднее время или выполнение КТ черепа до начала индукции анестезии. Пациенты с имеющимся или потенциальным повышением ВЧД выиграют от его мониторинга, вентиляция с ориентацией на нормокарбию и нейрохирургически ориентированных методик.
- Уровень необходимой послеоперационной анальгезии зависит от длительности, локализации и характера операции по стабилизации перелома. Закрытая репозиция часто может быть выполнена с применением опиоидов во время операции с НПВС/парацетамол/опиоид орально. Более сложные репозиции, включая наружную фиксацию, могут потребовать АКП.
Анестезия при переломах конечностей
Операция — Закрытая/открытая репозиция переломов конечностей
Время — 5 мин-3 ч
Боль — Вариабельна, значительно меньше при закрытой репозиции
Положение — Обычно на спине, может быть на боку при некоторых переломах лодыжки
Кровопотеря — Минимальная при закрытых репозициях, до 2 л при открытом металлоостеосинтезе бедра
Практические рекомендации — Только региональная блокада. ОА ± региональный блок ± местная инфильтрация в соответствии с местом/ характером репозиции
Перед операцией
- Следует обсудить с хирургом характер и длительность предстоящей репозиции (манипуляция под анестезией может перерасти в открытую репозицию и фиксацию).
- Необходимо убедиться в том, что никакая другая операция не нужна или не ожидается надобности в ней.
- Необходимо убедиться в отсутствии других значительных повреждений грудной клетки/ живота/головы.
- Необходимо убедиться в том, что состояние шейного отдела позвоночника исследовано достаточно полно и повреждений не выявлено.
- Необходимо проверить волемический статус пациента и время последнего приема пищи/питья по отношению к времени травмы. На практике, у некоторых пациентов эвакуация содержимого желудка может отсутствовать, особенно у детей, и это делает применение стандартных правил бесполезным. Необходим гибкий подход, и при малейших сомнениях пациента надо рассматривать как имеющего полный желудок.
- У всех пациентов с большой травмой следует просмотреть рентгенограммы грудной клетки.
- Следует обсудить с пациентом/хирургом применение регионального блока, имея в виду возможность наличия компартментного синдрома.
Во время операции
- Всем пациентам для открытой репозиции, включающей проксимальные переломы конечностей, например, голень, бедро или плечо, устанавливают в/в канюлю большого диаметра и систему обогревания инфузионных растворов. Нельзя ставить венозную линию на повреждённой конечности.
- Антибиотикопрофилактика перед началом операции/наложением турникета.
- У пациентов с высоким риском жировой эмболии устанавливают прямой артериальный мониторинг и капнографию.
- Пациентам с травмой головы может потребоваться мониторинг ВЧД и ИВЛ после операции.
После операции
- Анальгезию следует обсудить с пациентом и хирургом. В/в морфин в виде АКП/длительной инфузии часто комбинируют с НПВС и другими простыми анальгетиками.
Особенности
Региональная анестезия может быть полезным дополнением для обеспечения анальгезии, а при некоторых репозициях переломов (например, блок Бира при репозиции переломов запястья) может быть использована как самостоятельный вид анестезии.
В то же время необходимо подумать о возможности сокрытия региональной блокадой неврологических признаков развития компартментного синдрома. Такие признаки при естественном развитии компартментного синдрома появляются относительно поздно, и можно возразить, что синдром должен быть спрогнозирован ранее. Это часто возможно на основании клинической картины повреждений высокого риска или повторными прямыми измерениями компартментного давления. Несмотря на это, многие хирурги предпочитают, чтобы анестезиолог не применял местные анестетики у пациентов группы риска. Наилучшей стратегией будет сбалансированное обсуждение проблемы с хирургом.
Жировая эмболия изредка может случаться во время хирургических манипуляций в зоне перелома, особенно бедра, голени и плеча. Двумя стадиями легочного поражения являются правожелудочковая недостаточность с последующим развитием ОРДС-подобной картины. Повышают содержание кислорода во вдыхаемой смеси, корригируют правожелудочковую недостаточность (если есть) и, по возможности, обеспечивают быструю стабилизацию перелома. Ценность стероидов сомнительна.
Компартментный синдром
Компартментный синдром есть состояние, серьезно угрожающее потерей конечности, которое может развиться при травме или интенсивной терапии. Тугие, неподатливые фасциальные футляры окружают мышцы, нервы и сосуды конечностей. Когда давление внутри компартментов превышает давление в капиллярах, перфузия падает, что ведет к локальной ишемии мышц и нервов. Если это давление не будет снижено в течение нескольких часов с момента возникновения, возможно развитие необратимых изменений в виде некрозов мышц и контрактур, плюс повреждение нервов и сосудов.
Признаками и симптомами компартментного синдрома являются:
- Боль, в основном над зоной вовлеченного компартмента, усиливающаяся при пассивном напряжении мышц.
- Напряженный отек зоны компартмента, цилиндрическое напряжение фасции и кожи над ней.
- Парестезии в зоне иннервации нервами, проходящими через компартмент.
- В поздней стадии — слабость или паралич конечности.
- Пульс дистальнее зоны поражения обычно есть.
Компартментный синдром следует ожидать при любых повреждениях конечности, с переломом или без, в случаях раздавливания или происшествия с длительным по времени извлечением. Повышение давления может быть следствием кровотечения или отека. Компартментный синдром может возникнуть при открытых переломах, когда декомпрессия компартмента через открытую рану невозможна.
У пациентов без сознания или оглушенных, а также при повреждениях спинного мозга смазанность клинических признаков может затруднять диагноз. В этих ситуациях может быть показано прямое измерение компартментного давления. Эго может быть выполнено при помощи трансдуцера давления (как при инвазивном измерении АД), присоединенного к игле, введенной в подозрительный компартмент. Если давление в компартменте в пределах 30 мм рт. ст. диастолического давления, диагноз считается подтвержденным.
Ослабляют или снимают все повязки, бандажи и шины, циркулярно охватывающие конечность. Если это не приводит к быстрому стиханию симптомов, для спасения конечности потребуется экстренная хирургическая фасциотомия.
Особенности
- Конечность поддерживают на уровне сердца. При подъеме выше этого уровня, возможно критическое снижение перфузионного давления.
- После фасциотомии конечность должна быть шинирована во избежание контрактур, а перелом стабилизирован для предупреждения кровотечений.
Местные блокады и компартментный синдром
Местные или эпидуральную блокады у пациентов с риском развития компартментного синдрома не применяют, так как анальгезия будет маскировать ранние признаки синдрома. Кардинальным симптомом является боль, рано развивающаяся при этом синдроме. Риск особенно высок при переломах голени и предплечья, блокады в этих ситуациях применять не стоит.
Если применению блокады альтернативы нет, например, у пациентов с высоким риском общей анестезии, то компартментный синдром должен быть исключен интраоперационным мониторингом компартментного давления при помощи катетера, заведенного в компартмент.
Источник
Лечение переломов лучевой кости
Перелом лучевой кости — это самый частый перелом у человека, составляющий 25% от всех переломов костей конечностей. Дистальный метаэпифиз – это нижний конец лучевой кости, расположенный рядом с кистью.
При значительном смещении отломков используется остеосинтез лучевой кости металлической пластиной, специально разработанной для данной области. После сопоставления отломков, пластина фиксируется винтами к поврежденной кости. После установки пластины, на кожу накладываются швы, также применяется гипсовая лонгета. После операции назначается лекарственная терапия: обезболивающие препараты, препараты кальция для стимуляции сращения кости, при необходимости – препараты местного действия для уменьшения отека. Средний срок пребывания в стационаре – 7 дней. Швы снимаются в спустя 2 недели, на контрольном приеме у травматолога, тогда же пациент отказывается и от гипсовой повязки. Рука находится в возвышенном положении на косыночной повязке. Необходимости в удалении пластины, как правило, нет.
Аппарат внешней фиксации
В некоторых случаях – в пожилом возрасте, при выраженном отеке кисти и лучезапястного сустава, делать доступ для установки пластины бывает нежелательно в силу различных факторов (отек, состояние кожи). В таких случаях устанавливают аппарат внешней фиксации – он фиксирует отломки с помощью спиц, которые проходят через кожу в кость. Аппарат выступает над кожей небольшим блоком (около 12 см длиной и 3 см высотой). Преимущество этого вида остеосинтеза в том, что нет необходимости делать большие разрезы кожи, однако за аппаратом нужно следить весь срок его ношения – делать перевязки, чтобы спицы не воспалились.
После операции рука 2 недели находится в гипсовой лонгете, затем пациент начинает разрабатывать лучезапястный сустав в аппарате, который этому не препятствует.
Аппарат внешней фиксации удаляется примерно через 6 недель, после проведения рентген-контроля, в условиях стационара. Перевязки необходимо проводить через день, в амбулаторном режиме. Рука носится в возвышенном положении на косыночной повязке.
Фиксация спицами или винтами
При незначительном смещении отломков лучевая кость фиксируется спицами или винтами через небольшие проколы кожи. По стандартному протоколу, на 2 недели накладывается гипсовая лонгета, затем пациент начинает разрабатывать руку. Спустя 6 недель спицы извлекаются.
В ряде случаев возможно применение саморассасывающихся имплантатов (винтов, спиц), удалять которые не нужно.
Застарелые, неправильно сросшиеся переломы лучевой кости
При застарелых неправильно сросшихся переломах, пациентов могут беспокоить болевые ощущения, присутствовать ограничения движения – тугоподвижность сустава, и другие неприятные последствия (онемение и отечность пальцев кисти). В подобных случаях рекомендовано оперативное лечение, чаще всего – с фиксацией пластиной. Кость разобщается, выставляется в правильное положение и фиксируется. Если есть зона дефекта кости – например, если кость срослась с укорочением, то он заполняется либо собственной костью человека: производится пересадка кости, которая берется, обычно, из гребня подвздошной (тазовой) кости, либо искусственной костью, которая примерно за 2 года перестраивается в собственную костную ткань.
Дальнейшее послеоперационное лечение при застарелых и неправильно сросшихся переломах лучевой кости аналогичны описанным ранее. Однако,может потребоваться более длительная реабилитация.
Анестезия при оперативном лечении перелома дистального метаэпифиза лучевой кости
Для проведения всех вышеописанных операций, как правило, используется проводниковая анестезия — раствор анестетика вводится в зону плечевого сплетения, где проходят нервы, которые отвечают за чувствительность и движения верхней конечности, и рука полностью немеет. Подобная анестезия достаточно легко переносится, длится 4-6 часов. Фактически это разновидность местной анестезии. Кроме того, делается премедикация – успокаивающий укол перед операцией, и во время операции человек спит своим сном. Возможно применение общей анестезии. Окончательный выбор метода анестезии определяется врачом-анестезиологом накануне операции при совместной беседе с пациентом.
Контакты: +7 (495) 155-19-61, e-mail: Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра.
Источник статьи: https://shishkin.su/index.php/2-uncategorised/6-distalr
Перелом лучевой кости. Операция
Многие люди в своей жизни сталкивались с таким неприятным явлением как перелом, и лучевая кость в медицинской статистике таковых занимает лидирующие позиции. Спровоцировать перелом лучевой кости, последующее проведение оперативного вмешательства могут разные причины. Но в любом случае требуется срочное и немедленное обращение за медицинской, профессиональной помощью. Первая помощь Перелом кости – это тот тип травм, требующие немедленного вмешательства врачей и до момента приезда кареты скорой помощи стоит обездвижить травмированную конечность,…
| Первичный прием врача-травматолога | 2000 |
| Повторный прием врача-травматолога | 1800 |
| Анестезия местная | 600 |
| Анестезия проводниковая (кисть, стопа) | 1200 |
| Внутрисуставная иньекция препарата Дьюралан | 19200 |
| Вправление вывихов больших суставов (локоть, плечо, колено) | 4800 |
| Вправление вывихов малых суставов (МФС, ПФС) | 2000 |
| Вправление надколенника | 2200 |
| Вросший ноготь удаление | 4500 |
| Вскрытие гематомы | 2400 |
| Дипроспан-лидокаиновая блокада | 3000 |
| Закрытая ручная репозиция костных отломков (1 категория) | 1200 |
| Закрытая ручная репозиция костных отломков (2 категория) | 2400 |
| Закрытая ручная репозиция костных отломков (3 категория) | 3600 |
| Изготовление ортопедических индивидуальных стелек SURSIL-ORTHO (1 пара) | 3250 |
| Иммобилизация при травмах для транспортировки | 1350 |
| Искусственная кость | 1800 |
| Коррекция ортопедических стелек | 1100 |
| Лазерное лечение вросшего ногтя (1-кат. сложности) | 5400 |
| Лазерное лечение вросшего ногтя (2-кат. сложности) | 5900 |
| Наложение большой гипсовой лонгеты | 2400 |
| Наложение большой циркулярной пластиковой повязки | 2650 |
| Наложение косметического внутрикожного шва | 2400 |
| Наложение повязки Дезо | 500 |
| Наложение средней гипсовой лонгеты | 1800 |
| Наложение фиксирующей повязки на г/с | 500 |
| Наложение фиксирующей повязки на лучзап. | 500 |
| Наложение фиксирующей повязки на к/с | 500 |
| Наложение бинтовой повязки | 500 |
| Наложение фиксирующей лейкопластырной повязки на пальцы | 250 |
| Направление биологического материала на гистологическое исследование | 1800 |
| Опорожнение подапоневротической гематомы | 1200 |
| Остановка кровотечения из раны легированием сосуда | 1450 |
| Первичная хирургческая обработка раны (1-ая категория сложности) | 2400 |
| Первичная хирургическая обработка раны (2-ая категория сложности) | 4200 |
| Первичная хирургическая обработка раны (3-ая категория сложности) | 4800 |
| Перевязка чистой раны | 600 |
| Периартикулярная блокада лучезапястного сустава | 1450 |
| Периартикулярная блокада плечевого сустава | 1800 |
| Пластика послеоперационных рубцов | 3600 |
| Пункция коленного сустава лечебно-диагностическая | 1350 |
| Пункция коленного сустава с внутрисуставным введением препарата | 2000 |
| Пункция сустава с внутрисуставным введением препарата Ферматрон | 6000 |
| Пункция сустава с внутрисуставным введением препарата | 1350 |
| Репозиция отломков костей при закрытом переломе | 2200 |
| Смена гипсовой лонгеты на пластик на голеностопном суставе | 3000 |
| Смена гипсовой лонгеты на пластик на лучезапястном суставе | 1800 |
| Смена гипсовой повязки на пластик от пальцев до верхней трети бедра | 4200 |
| Снятие малой циркулярной пластиковый повязки | 600 |
| Снятие большой циркулярной пластиковой повязки | 850 |
| Снятие гипса | 800 |
| Снятие послеоперационных швов | 800 |
| Удаление доброкачественного новообразования кожи молекулярно- резонансным методом — область лица, шеи, декольте — более 0,5 см в диаметре (1 элемент) | 1800 |
| Удаление доброкачественного новообразования кожи молекулярно-резонансным методом — грудь, живот, спина — до 0,5 см в диаметре (1 элемент) | 600 |
| Удаление доброкачественного новообразования кожи молекулярно-резонансным методом — лицо, шея, область декольте — до 0,5 см в диаметре (1 элемент) | 600 |
| Удаление доброкачественных образований кожи размером менее 5 мм | 1800 |
| Удаление доброкачественных образований подкожно-жировой клетчатки и соединительной ткани | 3600 |
| Удаление доброкачественных образований подкожно-жировой клетчатки и соединительной ткани в сложных анатомических зонах | 9600 |
| Удаление инородного тела из мягких тканей (1 категории) | 2400 |
| Удаление инородного тела из мягких тканей (2 категория) | 4200 |
| Удаление инородного тела из мягких тканей (3 категория) | 8400 |
| Удаление металлоконструкции | 12000 |
| Удаление спицы | 3000 |
| Удаление стержневой мозоли | 2800 |
| Хирургическая обработка осложненной раны (1-кат. сложности) | 2400 |
| Хирургическая обработка осложненной раны (2-кат. сложности) | 3600 |
| Хирургическое лечение эпикондилита | 30000 |
| Турбокаст запястье | 9000 |
| Турбокаст голеностоп | 11650 |
| Турбокаст локоть | 13200 |
| Артродез спицей Киршнера | 12000 |
| Гипсовая иммобилизация | 1200 |
| Наложение малой гипсовой лонгеты | 1200 |
| Наложение пластиковой повязки | 1800 |
| Наложение малой циркулярной пластиковой повязки | 1800 |
| V-Y пластика | 18000 |
| Болезнь Де Кервена. Оперативное лечение | 16200 |
| Гигрома кисти. Удаление гигромы | 8400 |
| Контрактура Дюпюитрена. Игольчатая апоневротомия (1 палец) с учетом стоимости препарата | 21600 |
| Контрактура Дюпюитрена. Субтотальная апоневрэктомия (1 палец) | 27600 |
| Коррекция деформации пальца | 33600 |
| Металлоконструкция | 19500 |
| Остеосинтез переломов кисти. Без стоимости металлоконструкции | 26400 |
| Первичный шов сухожилий. До 3- х недель после травмы | 28800 |
| Пластика сухожилий. Первый этап. | 42000 |
| Пластика сухожилий. Второй этап | 39000 |
| Повторная операция на кисти | 16800 |
| Стенозирующий лигаментит . Иссечение кольцевидной связки | 13200 |
| Тенодез | 38400 |
| Туннельный синдром. Рассечение связки | 25200 |
| Туннельный синдром. Эндоскопия. | 48000 |
| Удаление опухоли | 16800 |
| Удаление остеофитов на фалангах кисти | 2400 |
| Хирургическое лечение эпикондилита | 33600 |
| Винт Герберта | 9000 |
| Деформация Тейлора | 30000 |
| Деформация Хаглунда | 28800 |
| Коррекция Hallux Valgus легкой степени | 33600 |
| Коррекция Hallux Valgus средней степени | 45600 |
| Коррекция Hallux Valgus тяжелой степени | 60000 |
| Коррекция длины пальца | 34800 |
| Молоткообразные пальцы. Коррекция деформация (1 палец) | 14400 |
| Неврома Мортона — удаление | 28800 |
| Обувь Барука | 2200 |
| Остеосинтез переломов стопы. Без стоимости металлоконстракции | 26400 |
| Повторная операция | 14000 |
| Удаление пяточной шпоры. Чрескожная операция | 30000 |
| Удаление экзостоза кости | 33600 |
| Шов нерва | 27600 |
Пиодермия – одно из самых распространенных заболеваний кожи, вызываемое гноеродными кокками. Представляет…
Заболевание, для которого характерен частичный либо вовсе полный отказ почек от выделения и образования…
Лечение миомы матки гомеопатией не только помогает рассасываться миоме, но после процедур улучшается…
Дезартеризация узлов. Наиболее новая методика по терапии геморроя, которая позволяет не только удалить…
Единственным описанным в литературе, как отечественной, так и зарубежной, способом лечения атером является…
- «Московский Доктор»
- ИНН: 7713266359
- КПП: 771301001
- ОКПО: 53778165
- ОГРН: 1027700136760
- LIC: ЛО-77-01-012765
Многие люди в своей жизни сталкивались с таким неприятным явлением как перелом, и лучевая кость в медицинской статистике таковых занимает лидирующие позиции. Спровоцировать перелом лучевой кости, последующее проведение оперативного вмешательства могут разные причины. Но в любом случае требуется срочное и немедленное обращение за медицинской, профессиональной помощью.
Первая помощь
Перелом кости – это тот тип травм, требующие немедленного вмешательства врачей и до момента приезда кареты скорой помощи стоит обездвижить травмированную конечность, смастерив и приспособив для этого даже самодельную шину, используя подручные средства. В этом случае на помощь могут прийти любые плоские и жесткие предметы – палка, доска.
Если перелом у пациента открытый – кожу вокруг него обрабатывают антисептическим составом и доставляют пациента в лечебное учреждение. Уже на месте врач травматолог принимает решение о проведении оперативного вмешательства, удалению обломков кости и проведении правильного сращивания конечности.
Перелом лучевой кости
В соответствии с медицинской статистикой самым частым местом переломов есть именно лучевая кость. При диагностировании перелома лучевой кости, прежде всего, проводиться рентгенологическое исследование и получение снимков в нескольких проекциях. Только после ознакомления с результатами проведенного исследования, определения степени смещения кости и определения степени повреждения шиловидного отростка и иных частей сустава проводят предварительное составление схемы лечения.
Прежде всего, врачи проводят смещение костей и их фрагментов посредством аппаратов Эдельштейна либо же Соколовского, далее проводится наложение специальной фиксирующей ленточного типа повязки. Если же провести на практике данные методы не представляется возможным – в случае перелома лучевой кости проводят оперативное вмешательство. Как ее называют врачи – остеосинтез, репозиция обломков, восстановление целостности сквозь кожу при помощи специальных спиц.
В определенных случаях врачи могут применять и внешние типы фиксирующих устройств – винты либо накладные типы пластин. Когда перелом врачи диагностируют без смещения – врачи ограничиваются наложением гипсовой повязки и проводится длительный курс реабилитации иммобилизации поврежденной поверхности, с обязательным промежуточным контролем процесса сращивания посредством рентгенологического исследования.
Реабилитационный период
После снятия гипсовой повязки пациенту предстоит долгий период реабилитации и восстановление полноценной двигательной активности руки – для этого врачи назначают комплекс индивидуально разработанных упражнений, некоторые из них проводятся в воде для улучшения эффективности восстановления.
После недельного курса подобных упражнений можно переходить к более интенсивным упражнениям – разрабатывается мелкая моторика путем сбора пазлов и пирамид со спичек, иных мелких фигурок. Показан и курс лечебного массажа – но проводить его самому не стоит, а лучше доверить это профессионалам.
Возможные осложнения
Если сам курс лечения проведен правильно, в соответствии со всеми медицинскими нормами – в последующем могут развиваться определенные осложнения. К таковым врачи относят:
1. Неправильное срастание кости с наличием анатомически аномального смещения, что в итоге приводит к искривлению руки и нарушению ее функций, снижение дееспособности.
2. Костный тип атрофии, сопровожденная отеком и напряжением в мышечных тканях.
3. Неврит, поражающий нерв – болезнь Турнера, когда травмируется и ущемляется тканевый нерв.
При любых отклонениях и негативных симптомах – первое, что должен сделать пациент, это обратиться к врачу.
Источник статьи: https://xn—-ctbhofdbekubgb2addy.xn--p1ai/%D0%BF%D0%B5%D1%80%D0%B5%D0%BB%D0%BE%D0%BC-%D0%BB%D1%83%D1%87%D0%B5%D0%B2%D0%BE%D0%B9-%D0%BA%D0%BE%D1%81%D1%82%D0%B8-%D0%BE%D0%BF%D0%B5%D1%80%D0%B0%D1%86%D0%B8%D1%8F
Источник

