Компрессионные чулки после перелома шейки бедра
Эндопротезирование – это сложное хирургическое вмешательство, в ходе которого повреждаются сосуды, мягкие ткани и кости. Это приводит к неизбежному выбросу прокоагулянтов – веществ, которые повышают свертываемость крови и замедляют кровоток.
Свежий шов после эндопротезирования.
Из-за этого резко повышается риск развития тромбоэмболических осложнений:
- тромбоэмболии легочной артерии (ТЭЛА);
- тромбоза глубоких вен (ТГВ) ног;
- тромбоза нижней полой вены.
Образование тромбов в венах нижних конечностей – одно из наиболее частых осложнений эндопротезирования. Оно опасно тем, что тромб может в любой момент оторваться от стенки сосуда. В результате он попадет в легочную артерию и закупорит ее, то есть вызовет тробмоэмболию. У человека возникнет инфаркт легких, а это чревато летальным исходом.
Чтобы этого не случилось, в интра- и послеоперационном периоде больным проводят профилактику тромбоэмболических осложнений.
Антитромбоэмболические чулки и их предназначение
Для профилактики тромбоза и эмболии используют медикаментозные и механические методы. К первым относится введение антикоагулянтов и антиагрегантов. Ко вторым – эластическая компрессия нижних конечностей, то есть ношение компрессионного белья.
Компрессия сразу после операции.
Риск тромбоэмболических осложнений особенно высок во время операции и в первые 48 часов после нее. Многочисленные исследования показали, что 75% тромбозов глубоких вен развивается в первые двое суток после эндопротезирования. Поэтому в данное время ведется активная медикаментозная профилактика. Больным вводят препараты, которые разжижают кровь, предупреждают ее свертывание и не дают тромбам образовываться в полости сосудов.
В дальнейшем дозы антикоагулянтов снижают, из-за чего риск тромбоза может повыситься. Чтобы не допустить тромбоэмболических осложнений, используют компрессионное белье. На ноги больного надевают специальные чулки, которые препятствуют тромбообразованию.
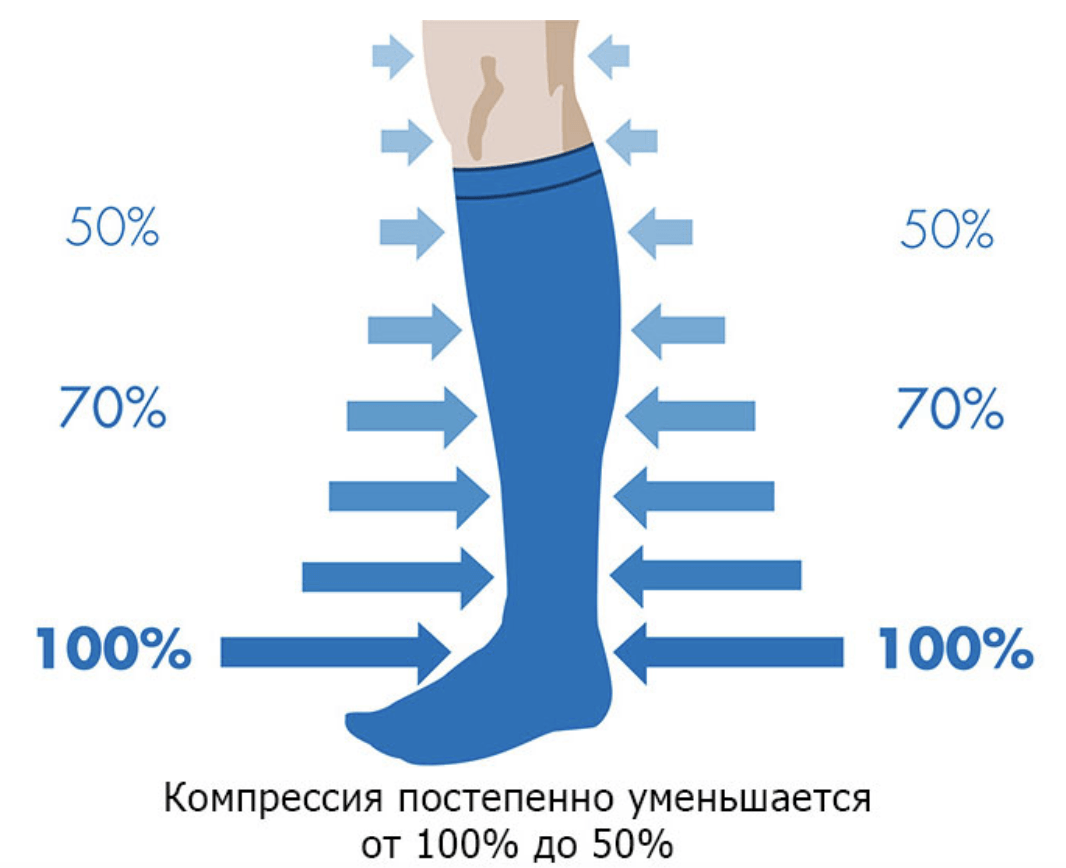
Они сдавливают вены нижних конечностей, перераспределяя давление в них:
- в области щиколотки чулки создают 100%-е давление;
- на середине голени – 70%;
- в области колена – 50%;
- на середине бедра – 40%.
Благодаря перераспределению давления ликвидируется венозный застой, который является главным фактором риска тромбообразования. Но это еще не все. Ношение компрессионного белья стимулирует работу кровеносной и лимфатической системы. За счет этого улучшается трофика тканей и быстрее сходят отеки. В результате послеоперационная рана заживает быстрее.
Виды компрессионных изделий
Всё компрессионное белье делают из особого материала – компрессионного трикотажа. Он гипоаллергенный и хорошо пропускает воздух, а изделия из него не имеют швов. Поэтому носить их удобно и безопасно.
Есть три вида компрессионного трикотажа:
- Профилактический. Общедоступен, его можно купить самостоятельно. Применяется для профилактики болезней вен нижних конечностей. Изделия из него используют люди, которые вынуждены много времени проводить на ногах (учителя, продавцы, парикмахеры).
- Лечебный. Продается только по предписанию врача, в специализированных магазинах и аптеках. Имеет больший компрессионный коэффициент, то есть сдавливает конечности гораздо сильнее. Его используют для лечения варикоза и тромбофлебита. А также для профилактики тромбоэмболических осложнений после эндопротезирования тазобедренного сустава.
- Госпитальный (антиэмболический). Используется во время операций и нахождения больного в реанимации. Цель его применения – профилактика тромбоза глубоких вен и ТЭЛА.
Для нижних конечностей разработано несколько видов компрессионного белья. Это чулки, гольфы, гетры и колготки. Существует белье и для других частей тела: рукава, перчатки, майки, футболки, шорты, трико и т.д.
Месторасположение тромба.
В послеоперационном периоде после эндопротезирования используют компрессионные чулки второго-третьего класса компрессии.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнее
Классы компрессии
Всего существует четыре класса компрессии лечебного трикотажа:
- Класс 1 (18-21 мм. рт. ст.). Показан пациентам с постоянными отеками и болями в ногах, телеангиоэктазиями, ретикулярным варикозом.
- Класс 2 (23-32 мм. рт. ст.). Используется при тромбофлебитах и варикозной болезни. А также после некоторых хирургических вмешательств.
- Класс 3 (до 42 мм. рт. ст.). Применяется при лимфовенозной недостаточности, ТГВ нижних конечностей, варикозной болезни с трофическими нарушениями. Белье третьего класса компрессии обычно назначают после эндопротезирования.
- Класс 4 (свыше 49 мм. рт. ст.). Используется при врожденных аномалиях вен, лимфэдеме.
Класс компрессионного белья подбирает врач, в зависимости от состояния пациента и лечебных целей.
Модели изделий
Существуют такие модели компрессионных чулок:
- с эластичной резинкой;
- с поясом на талии;
- без крепления;
- с открытым или закрытым носком.
Выбор подходящего размера
Компрессионные чулки должны в точности повторять форму ног, ведь от этого зависит успех их использования. Размер белья подбирают индивидуально, с учетом анатомических особенностей. Отметим, что для каждой модели производители создают отдельную размерную сетку.
При подборе белья учитывают:
- обхват лодыжки;
- объём середины голени;
- обхват под коленом;
- окружность бедра;
- длину ноги от пятки до паха.
Модель и размер компрессионных чулок должен подбирать специалист.
Как надевать чулки правильно
Во время пребывания в больнице чулки на пациента надевает медперсонал. После выписки из стационара это делают его родственники.
После эндопротезирования запрещено сгибать ногу в ТБС менее чем на 90 градусов. Из-за этого больному тяжело самостоятельно дотянуться до ступней и надеть чулки, не травмировав сустав. Поэтому ему нужна помощь близких.
Сроки ношения
Как долго нужно носить компрессионное белье – определяет врач. Срок ношения антитромбоэмболических чулок обычно составляет 3-4 недели.
Как ухаживать за компрессионным бельем
Прежде чем надевать чулки, необходимо подстричь ногти на ногах, удалить шероховатости и заусеницы. Это нужно для того, чтобы белье ни за что не зацепилось и не порвалось.
Стирать чулки следует в теплой, но не горячей воде. Ее температура не должна превышать 40 градусов. А сушить белье необходимо при комнатной температуре, вдали от обогревательных приборов.
Подведем итоги:
- Антитромбоэмболические чулки носят с целью профилактики тромбозов и эмболий в послеоперационном периоде.
- Ношение компрессионного белья помогает ликвидировать венозный застой в ногах, что снижает риск осложнений и ускоряет заживление послеоперационной раны.
- Чулки делают из компрессионного трикотажа: профилактического, лечебного, госпитального. Лечебный трикотаж имеет четыре класса компрессии.
- После эндопротезирования носят белье из лечебного трикотажа второго-третьего класса компрессии.
- Чулки должен подбирать врач, причем индивидуально. И не только класс компрессии, но и размер. Напомним, что к каждой модели производители прилагают свою размерную сетку.
- Надевать чулки после эндопротезирования нужно сначала при помощи врача, а затем – близких. Делать это самостоятельно нельзя из-за риска слишком сильно согнуть ногу и травмировать прооперированный сустав.
- Сроки ношения чулок определяет врач. Как правило, ходить в них нужно три-четыре недели.
Источник
Lyuda_Garshina
15.06.2009, 21:47
Здравствуйте! Впервые на форуме. Обращаюсь с просьбой к компетентным людям: посоветуйте, как снять сильный отек всей ноги после перелома шейки бедра. Перелом без смещения. 2 месяца мама лежала, сейчас начала понемногу ходить. К вечеру нога вся сильно отекает и краснеет.
Спасибо за внимание.
Вы говорили врачу об этом? Ангиохирург или хирург смотрел ее? Когда нога стала отекать? Фото ноги и рентгенограммы можете показать? Где-нибудь болит?
Это проявление сниженного тонуса вен из-за долго постельного режима. Постепенно все нормализуется.
Обязательно (!) необходимо исключить тромбоз глубоких вен. Для этого нужно выполнить ультразвуковое исследование – дуплексное сканирование вен – нижних конечностей. Исследование следует провести в срочном пордке.
Если изменения будут найдены – не забудьте предоставить полную информацию по пациентке.
При травмах нижних конечностей,особенно у пожилых пациентов,обязательно бинтование эластичными бинтами-обеих нижних конечностей,от пальцев до паховых складок.Ходить и вообще спускать ноги с кровати-только после наложения бинтов.
Присоединяюсь к рекомендации Iluhin -обязательно произвести ультразвуковое ангиосканирование,дальнейшая тактика-в зависимости от его результатов.
alex2006mobile
17.06.2009, 10:49
При травмах нижних конечностей,особенно у пожилых пациентов,обязательно бинтование эластичными бинтами-обеих нижних конечностей,от пальцев до паховых складок.Ходить и вообще спускать ноги с кровати-только после наложения бинтов.
Этот совет больше уместен при варикозном расширении вен. А при травмах нижних конечностей эластическая компрессия проводится для профилактики тромбоза глубоких вен, поэтому бинты нужны в первую очередь при лежании, когда мышечная “помпа” не работает.
Sereda Andrey
17.06.2009, 17:43
При травмах нижних конечностей,особенно у пожилых пациентов,обязательно бинтование эластичными бинтами-обеих нижних конечностей,от пальцев до паховых складок.
Можно попросить вас уточнить источник, который рекомендует столь высокое бинтование? Мы как-то только голень бинтуем. Спасибо.
Учитывая возможность образования тромбов не только в венах голени,но и выше(подколенная вена,вены бедра),считая конечность единым анатомо-функциональным образованием,ангиохируги нашей клиники рекомендуют производить эластическую компрессию всей конечности.Разумеется,”до паховой складки” выражение условное-все зависит от размера бедра-особо объемные только до нижней или средней трети удается забинтовать,дальше бинт просто скрутится в жгут…Но ведь есть еще и компрессионный трикотаж.По поводу конкретных литературных источников -поспрашиваю наших ангиохирургов при случае.
Я попробую немного прояснить ситуацию с послеоперационной компрессией.
В рекомендациях АССР 2008 вопросу механической тромбопрофилактики в послеоперационном периоде отводится отдельный подраздел. Я позволю себе процитировать его целиком – он не очень большой, но дает представление о современной оценке роли компрессии в профилактике ТГВ.
Кстати, заметьте, речи о бинтах в гайдлайнах не идет, хотя в публикациях о них иногда говорится. Это связано с необходимостью стандартизации компрессионного воздействия.
Итак (раздел приведен в сокращенном виде):
Prevention of Venous Thromboembolism
American College of Chest Physicians Evidence-Based Clinical Practice Guidelines (8th Edition)
1.4.3 Mechanical Methods of Thromboprophylaxis
Specific mechanical methods of thromboprophylaxis, which include graduated compression stockings (GCS ), intermittent pneumatic compression (IPC) devices, and the venous foot pump (VFP), increase venous outflow and/or reduce stasis within the leg veins… While all three of the mechanical methods of thromboprophylaxis have been shown to reduce the risk of DVT in a number of patient groups, they have been studied much less intensively than anticoagulant-based approaches and they are generally less efficacious than anticoagulant thromboprophylaxis. No mechanical thromboprophylaxis option has been studied in a large enough sample to determine if there is a reduction in the risk of death or PE. Special caution should be exercised when interpreting the reported risk reductions ascribed to mechanical methods of thromboprophylaxis for a number of reasons. First, most trials were not blinded, increasing the chance of diagnostic suspicion bias. Second, in the earlier studies that used fibrinogen leg scanning to screen for DVT, mechanical thromboprophy-laxis may have lowered the 10 to 30% false-positive rate seen with the fibrinogen uptake test (FUT) [caused by venous pooling], while the rate remained unchanged in the nonmechanical treatment/control group. Third, a great variety of mechanical devices are available without any accepted physiologic standards and with minimal comparative data. IPC devices differ with respect to their length (calf only vs calf-plus-thigh), single-chamber vs sequential compression, asymmetric compression vs circumferential compression, and the particular pump parameters (compression/relaxation cycle, cycle duration, pressure generation characteristics). GCS are also heterogeneous with respect to stocking length, ankle pressure, gradients in pressure, and fit. The effects of the specific design features of each of the mechanical devices on the prevention of DVT are unknown. In fact, mechanical thromboprophy-laxis methods do not even have to demonstrate that they provide any protection against VTE in order to be approved and marketed. Although many of these devices have never been assessed in any clinical trial, there is an unsubstantiated assumption that they are all effective and equivalent.
“Воздействие специфических свойств каждого механического средства на профилактику ТГВ неизвестно. В сущности, методы механической тромбопрофилактики еще не показали, что они обеспечивают какую-либо защиту от ТГВ, для того чтобы быть одобренными и продаваемыми. Хотя многие из этих средств никогда не оценивались в каком-нибудь клиническом исследовании, имеются необоснованное допущение, что они все эффективны и равноценны”.
Because of relatively poor compliance with optimal fitting and use of all mechanical options, they are unlikely to be as effective in routine clinical practice as in research studies where major efforts are made to optimize proper use. Finally, the use of all of the mechanical methods of thromboprophylaxis are associated with substantial costs related to their purchase, storage, and maintenance, as well as to their proper fitting and the intensive strategies required to ensure optimal compliance. In the recommendations that follow, use of mechanical thromboprophylaxis is the preferred option for patients at high risk for bleeding. If the high bleeding risk is temporary, consideration should be given to starting pharmacologic thromboprophylaxis once this risk has decreased. Mechanical thrombo-prophylaxis may also be considered in combination with anticoagulant thromboprophylaxis to improve efficacy in patient groups for which this additive effect has been demonstrated. In all situations where mechanical thromboprophylaxis is used, clinical staff must carefully select the correct size of the devices, must properly apply them, and must ensure optimal compliance (ie, they should be removed for only a short time each day when the patient is actually walking or for bathing). Furthermore, care should be taken to ensure that the devices do not actually impede ambulation.
Recommendations: Mechanical Methods of Thromboprophylaxis
1.4.3.1. We recommend that mechanical methods of thromboprophylaxis be used primarily in patients at high risk of bleeding (Grade 1A), or possibly as an adjunct to anticoagulant-based thromboprophylaxis (Grade 2A).
1.4.3.2. For patients receiving mechanical methods of thromboprophylaxis, we recommend that careful attention be directed toward ensuring the proper use of, and optimal adherence with, these methods (Grade 1A).
Добавлю, что компрессия, которую создает чулок на бедре очень мала. Если мы бинтуем ногу вручную, то, формируя градиент давления, мы также снизим его на бедре до малого значения.
Кстати, именно поэтому при “флебологических” манипуляциях с большой подкожной веной (БПВ) мы либо укладываем в проекции БПВ валик для “эксцентрической компрессии”, либо дополнительно временно бинтуем бедро эластичным бинтом – даже для частичной компрессии БПВ равномерно циркулярно распределенного давления недостаточно, что уж говорить о глубоких венах.
Так что, с позиции EBM требование создать компрессию до паховой складки звучит неубедительно, с моей точки зрения оно чрезмерно, но ломать по этому поводу копья я бы не стал. Правда, призываю подумать, что бинтуя ногу до паха вручную, мы рискуем создать на бедре “удавку” (сами ошибемся, бинт сдвинется). Бинтование голени представляется достаточной, безопасной, простой и не утомляющей больного процедурой.
Sereda Andrey
18.06.2009, 19:52
Спасибо. Продолжим бинтовать только голень.
Upd.
Натолкнулся на систематический обзор работ, сравнивающих эффективность компрессионных гольфов и чулок (т.е. компрессию до колена и выше) у оперированных пациентов и при длительных перелетах.
Eur J Vasc Endovasc Surg. 2006 Dec;32(6):730-6. Epub 2006 Aug 23.
Knee versus thigh length graduated compression stockings for prevention of deep venous thrombosis: a systematic review.
Sajid MS, Tai NR, Goli G, Morris RW, Baker DM, Hamilton G.
Department of Vascular Surgery, Royal Free Hospital and University College Medical School, Royal Free Campus, Pond Street, Hampstead, London, NW3 2QG, UK.
RESULTS: 14 randomized control trials were analysed. Thirty six of 1568 (2.3%) participants randomised to KL stockings developed a deep venous thrombosis, compared with 79 of 1696 (5%) in the TL control/thigh length group. Substantial heterogeneity was observed amongst trials. KL stockings had a significant effect to reduce the incidence of DVT in long haul flight passengers, odds ration 0.08 (95%CI 0.03-0.22). In hospitalised patients KL stockings did not appear to be far worse than TL stockings, odds ratio 1.01 (95%CI 0.35-2.90). For combined passengers and patients, there was a benefit in favour of KL stockings, weighted odds ratio 0.45 (95% CI 0.30-0.68). CONCLUSION: KL graduated stockings can be as effective as TL stockings for the prevention of DVT, whilst offering advantages in terms of patient compliance and cost.
Так что свидетельств о преимуществах “высокой” компрессии не имеется.
Vigor1288
23.07.2009, 12:44
Получается, что они предназначены только для профилактической цели.
alex2006mobile
23.02.2010, 10:47
Ходить и вообще спускать ноги с кровати-только после наложения бинтов.
Этот совет больше актуален для варикоза. А в такой ситуации эластическая компрессия нужна на период сниженной двигательной активности, т.е. постельного режима. А после активизации, вставания как раз мышечная помпа уже и так начинает действовать.
Вот только постельный режим пожилому пациенту с переломом проксимального отдела бедра в случае консервативного лечения совершенно не нужен…А тонус мышц поврежденной конечности снижен,-на нее же нагрузки практически нет(особенно в первые дни-недели).А на здоровую конечность нагрузка повышена…Да и общая двигательная активность пациента не высока.Так что в нашей клинике предпочитают применять бинтование эластичными бинтами в составе комплекса мероприятий по профилактике тромбозов вени нижних конечностей.
alex2006mobile
23.02.2010, 14:16
[…]Так что в нашей клинике предпочитают применять бинтование эластичными бинтами в составе комплекса мероприятий по профилактике
Гм. Кто бы осуждал вообще “бинтование… в составе комплекса”. Речь только вот про этот совет:
Ходить и вообще спускать ноги с кровати-только после наложения бинтов
Как раз важнее в кровати быть в бинтах, а не при ходьбе, когда их как раз можно снять. Как пишут выше, “they should be removed for only a short time each day when the patient is actually walking […]”.
Как раз важнее в кровати быть в бинтах, а не при ходьбе, когда их как раз можно снять.
А вот про это подробнее, если можно. Возможно я что-то упустил, но у нас та же установка , что и у HelgaW.:ah:
alex2006mobile
25.02.2010, 16:12
А вот про это подробнее, если можно. Возможно я что-то упустил, но у нас та же установка , что и у HelgaW.:ah:
Пока пациент лежит, все эти неблагоприятные факторы наиболее выражены. А когда он встает и ходит, мышцы работают, кровоток как раз и ускоряется.
Пока пациент лежит, все эти неблагоприятные факторы наиболее выражены. А когда он встает и ходит, мышцы работают, кровоток как раз и ускоряется.
Артериальный!
Артериальный!
И венозный, потому как мышцы сокращаясь этому способствуют. А в покое кровоток замедляется, повышается риск тромбоза.
А при варикозе ситуация другая: в вертикальном положении венозный отток затрудняется и без компрессии повышается риск тромбоза и роль мышц уже не важна, проблема в поражении клапанного аппарата вен.
Так я себе представляю сказанное Алексом 🙂
Ps:флебологов прошу не кидаться тухлыми яйцами :ag:
Источник
Чаще всего травмы получают пожилые люди, координация движений которых не такая хорошая, как у молодых. Высокочастотным является перелом шейки бедра. Увечье серьезное и требует оперативного вмешательства. Но и этого мало для того, чтобы пострадавший вернулся в форму. После хирургических манипуляций требуется реабилитация. Ее следует организовать правильно.
Когда должна быть начата реабилитация пожилых после перелома шейки бедра
Специалисты считают, что реабилитация после перелома бедра должна происходить рано. Чем скорее будут применяться специальные меры, тем меньшей будет вероятность таких осложнений, как тромбоз, пневмония, пролежни, инфекции мочевыводящих путей, анемия. Порой эти проявления опаснее, чем сама травма.
Реабилитация после операции происходит раньше, чем в случае, когда хирургического вмешательства не было. В первой ситуации на 5-6 день уже садятся, а через 2,5 недели ходят, используя костыли. Во втором случае встают только через три месяца, и то, без опоры на ногу.
Чтобы подвижность конечности восстановилась как можно раньше, следует выполнять определенные упражнения. Их можно разделить на те, которые выполняются:
- лежа
- сидя
- стоя
Ниже расскажем обо всех действиях, необходимых для реабилитации после перелома шейки бедра.
Домашняя реабилитация после перелома шейки бедра: делаем упражнения, которые можно делать лежа в кровати
Эту гимнастику можно делать с первых дней после операции. Она дает упор на дыхание и легкие физические нагрузки, что помогает человеку сохранить тонус организма после перелома шейки бедра.
- Дышите животом. Делайте это глубоко. Так вы получите больше кислорода, который нужен всем тканям.
- Шевелите пальцами пострадавшей конечности, совершайте круговые движения.
- Поочередно напрягайте и расслабляйте мышцы голени.
- Разворачивайте стопу в стороны (направо/налево).
- Прижимайтесь к кровати. Напряжение должно захватить части тела от головы до голеней. Подождите примерно 5 секунд и расслабьтесь.
- Совершайте активные действия здоровой ногой. Она также не должна терять форму. Хорошо делать упражнение «велосипед». Также полезна «лягушка».
Реабилитация после перелома шейки бедра включает в себя имитацию ходьбы. В лежачем положении это возможно реализовать. Для этого делайте следующее:
- Начните «ходить», двигая плечами и стопами. При этом не отрывайте пяток от кровати. Руки должны быть согнуты в локтях. Во время упражнения дышите глубоко.
- Имитируйте ходьбу, согнув колени и продолжая находиться в лежачем положении. С ногой, на которой был перелом шейки бедра, обращайтесь очень осторожно.
- Сгибайте колени и возвращайте их в исходное положение. Старайтесь не сильно задействовать больную ногу. Если вы чувствуете при этом боль, то исключите данное упражнение.
Этот комплекс действий после операции при переломе шейки бедра реабилитация
Если перелом бедра срастается хорошо, и пациенту разрешили сидеть, следует начать упражнения в данном положении.
Реабилитация после перелома шейки бедра: делаем упражнения сидя
На данном этапе следует укрепить задействованные при ходьбе суставы. Для этого подойдут следующие упражнения:
- Сидя на стуле, разгибайте и сгибайте пальцы ног. При этом нельзя отрывать пятки от пола.
- «Ходите», двигая не только плечами, но и пятками, которыми необходимо постукивать.
- Поднимайте ноги параллельно полу. Делайте это поочередно для одной и второй ноги. Повторяйте действия от 10 до 20 раз. (Ноги при этом ставим широко)
- Выставьте ноги перед собой. Пошлепайте пятками по полу в таком положении.
- Расставьте ноги. Поворачивайте все туловище направо и налево. Это упражнение укрепит связки, улучшит координацию движений, поможет в будущем лучше держать равновесие.
Реабилитация пожилого человека после перелома шейки бедра: делаем упражнения стоя
На этом этапе реабилитация после операции предполагает следующие упражнения:
- Снова делайте вид, что ходите. Стоя, это будет легче всего сделать. В процессе медленно и легко сгибайте колени, не спеша поднимайте пятки. При первых ощущениях боли прекращайте упражнение и отдыхайте.
- С поставленными на пояс руками сгибайте и разгибайте колени. Старайтесь делать так, чтобы ваши движения были пружинистыми. Все должно происходить на одном дыхании, без сильных усилий.
- Поставьте ноги на ширине плеч. Совершайте повороты туловища направо и налево. При этом активно двигайте плечами.
- Следующее упражнение следует делать только на одну сторону. Сгибайте здоровую ногу и наклоняйтесь к ней всем корпусом. Повторяйте такие действия, не тревожа больную конечность. Через некоторое время после того, как была сделана операция, появится возможность выполнять это упражнение на обе стороны. Разрешение на это дает врач.
Реабилитация пожилого после перелома шейки бедра включает в себя не только лечебную физкультуру. Чтобы быстро восстановиться после перелома бедра, нужны и другие процедуры. Они выходят за рамки домашней реабилитации после перелома шейки бедра и проводятся специалистами.
Также для успешной реабилитации после перелома шейки бедра важно держать на контроле вес. Чем он будет меньше, тем проще пожилому восстановиться после перелома шейки бедра.
Источник
