Кости кисти перелом рентген
Переломы костей кисти.
При переломе Бенетта наблюдается внутрисуставной переломо-вывих основания пясти, при котором треугольный фрагмент с локтевой стороны остается в суставе, в то время как лучевой базисный фрагмент диафиза под действием тяги m.abductor policis longus смешается к тылу, в лучевую сторону и проксимально.
E. Aldlyami , N. Taha , R. Jose



Перелом Беннета и Роландо
Беннета перелом (f. Bennett)
Переломовывих основания I пястной кости, боксерский перелом. Впервые описан английским хирургом Bennett E. в 1882г. Механизм повреждения – чаще всего сильный удар по оси I пястной кости при положении большого пальца в приведении, сгибании и противопоставлении, реже непрямая травма. В результате травмы происходит отлом треугольной формы фрагмента локтевого края основания I пястной кости. Удерживаемый прочными связками отломок остается на месте, а I пястная кость соскальзывает с суставной поверхности трапециевидной кости и вывихивается в тыльно-лучевом направлении. Для переломовывиха основания I пястной кости характерна припухлость, деформация области I запястно-пястного сустава. При ощупывании этой области и давлении по оси I пястной кости выявляется резкая боль, иногда крепитация отломков. I палец приведен, активное отведение невозможно. Вид повреждения уточняется с помощью рентгенографии, произведенной в двух проекциях.
Роланда перелом
Под этим термином подразумевается оскольчатый перелом основания I пястной кости. Механизм повреждения – сильный удар по оси I пястной кости, фиксированной в положении приведения и сгибания. В результате травмы возникает многооскольчатый перелом основания I пястной кости, линия перелома принимает форму перевернутой буквы У. Характеризуется припухлостью, деформацией, резкой болью в области I запястно-пястного сустава, ограничением отведения I пальца.
Повреждения запястья, кисти, пальцев
І. Перелом ладьевидной кости
Классификация переломов ладьевидной и других костей запястья:
А – отрывной перелом;
В – косой, поперечный перелом (по отношению к оси предплечья);
С – оскольчатый перелом.
Обычно производят остеосинтез винтом.
ІІ. Вывих запястья
Виды вывихов кисти (вывихнутая кость обозначена темным цветом):
а) вывих полулунной кости;
б)перилунарный вывих;
в)чрезладьевидно-перилунарный вывих (де Кервена);
г)чрезтрехгранно-перилунарный вывих;
д)чрезладьевидно-чрезтрехгранный перилунарный вывих;
е)полный (истинный) вывих.
Все вывихи, а также переломо-вывихи запястья требуют неотложного лечения. Закрытая репозиция проводится под общим наркозом. Если закрытая репозиция безуспешна, показана открытая репозиция. При несвежих и застарелых вывихах – открытая репозиция.
ІІІ. Перелом пястных костей, фаланг пальцев
В соответствии с классификацией АО различают следующие виды переломов трубчатых костей кисти:
А – диафизарный перелом:
А1 – простой;
А2 – с промежуточным фрагментом;
А3 – оскольчатый.
В – метафизарный перелом:
В1 – простой;
В2 – с промежуточным фрагментом;
В3 – оскольчатый.
С – внутрисуставной перелом:
С1 – неполный внутрисуставной;
С2 – полный внутрисуставной простой;
С3 – полный внутрисуставной оскольчатый с вдавлением.
Основным принципом лечение является по возможности максимально точное восстановление анатомических пропорций пястных костей, что достигается, как правило, только оперативным путем (применяются микропластины). Альтернативным методом является закрытая репозиция и фиксация отломков спицами Киршнера (ситуационный остеосинтез) с последующей иммобилизацией.
Рентгеновская анатомия костей запястья.



Рис.1. 1. Шиловидный отросток локтевой кости. 2. Полулунная кость. 3. Лучевая кость. 4. Ладьевидная кость. 5. Многоугольная кость. 6. Первая пястная кость. 7. Трапециевидная кость. 8. Головчатая кость. 9. Крючковидная кость. 10. Трёхгранная кость. 11. Гороховидная кость.
Рис. 2. 1. Шиловидный отросток локтевой кости. 2. Полулунная кость. 3. Лучевая кость. 4. Ладьевидная кость. 5. Кость-трапеция. 6. Трапециевидная кость. 7. Головчатая кость. 8. 5 пястная кость. 9. Крючковидная кость.
Рис. 3. 1. Шиловидный отросток локтевой кости. 2. Полулунная кость. 3. Лучевая кость. 4. ладьевидная кость. 5. Кость-трапеция. 6. Головчатая кость.. 7. 5 пястная кость. 8. Гороховидная кость. 9. Трёхгранная кость.
Рентгеновская анатомия костей кисти.

1, фаланга дистальная. 2, межфаланговый сустав дистальный. 3, фаланга средняя. 4, межфаланговый сустав проксимальный. 5, фаланга проксимальная. 6, пястно-фаланговый сустав. 7, шейки пястной кости. 8, сесамовидная кость.
К анатомии костей запястья.
Normal anatomy of the carpal bones. Diagram of the wrist (frontal view) shows the eight carpal bones and the three carpal arcs (Gilula arcs), which are shown as pink (arc I), blue (arc II), and red (arc III) lines. C = capitate, H = hamate, L = lunate, P = pisiform, S = scaphoid, Tm = trapezium, Td = trapezoid, Tr = triquetrum.








Источник
Переломы костей кисти – распространенная травма. На долю переломов костей кисти приходится около 35% всех травматических повреждений костной системы. Обычно причиной перелома костей кисти становится удар по кисти или падение с упором на кисть. Переломы костей кисти включают переломы запястья, пястных костей и фаланг пальцев. Сопровождаются отечностью кисти и болью в месте перелома. Диагноз устанавливает травматолог на основании результатов рентгенографии. Лечение заключается в иммобилизации кисти до срастания места перелома. По показаниям возможно проведение остеосинтеза. При несрастающихся переломах и образовании ложного сустава может потребоваться артродез.
Общие сведения
Переломы костей кисти – распространенная травма. На долю переломов костей кисти приходится около 35% всех травматических повреждений костной системы. Обычно причиной перелома костей кисти становится удар по кисти или падение с упором на кисть.
Анатомия
Кисть состоит из 27 костей, которые подразделяются на группу костей запястья, группу пястных костей и группу костей фаланг пальцев. Восемь коротких губчатых костей запястья располагаются в два ряда (по четыре кости в каждом ряду). Верхний ряд, если идти от V пальца к I, состоит из гороховидной, трехгранной, полулунной и ладьевидной костей, нижний – из крючковидной, головчатой, трапециевидной и многоугольной. Три кости верхнего ряда запястья (кроме гороховидной) соединяются с лучевой костью, образуя лучезапястный сустав. Кости нижнего ряда запястья сочленяются с длинными трубчатыми пястными костями, а те, в свою очередь, соединяются с костями проксимальных (расположенных ближе к телу) фаланг пальцев.
Классификация
Выделяют три группы переломов костей кисти:
- переломы костей запястья (возникают достаточно редко);
- переломы пястных костей (встречаются чаще);
- переломы костей фаланг пальцев (возникают очень часто).
Переломы костей запястья
Этот вид переломов костей кисти встречается в травматологии нечасто. В силу некоторых анатомических особенностей строения кисти самыми распространенными в этой группе являются переломы ладьевидной кости. Реже встречаются переломы полулунной и гороховидной кости. Другие виды переломов костей кисти в этой области возникают очень редко. В ряде случаев наблюдается сочетание вывихов и переломов костей запястья.
Перелом ладьевидной кости
Причиной травмы становится падение на согнутую кисть, удар сжатой в кулак кистью по твердому предмету или прямой удар по ладони. Как правило, ладьевидная кость ломается на два фрагмента. Возможно внутри- и внесуставное повреждение. К внесуставным переломам относится отрыв бугорка ладьевидной кости. Перелом ладьевидной кости может сочетаться с вывихом полулунной кости (переломовывих де Кервена).
Симптомы перелома ладьевидной кости
Лучезапястный сустав со стороны I пальца отечен, болезненен. Боль усиливается при нагрузке на I и II пальцы. Сжатие кисти в кулак невозможно из-за боли. Для подтверждения перелома ладьевидной кости выполняют рентгенографию в трех проекциях. Иногда линию перелома на снимках разглядеть не удается. В таких случаях, если имеются клинические признаки перелома ладьевидной кости, больному накладывают гипсовую повязку, а через 10 дней делают еще одну серию рентгенограмм. За это время участок кости около линии перелома рассасывается, и повреждение становится более заметным.
Лечение перелома ладьевидной кости
Самое легкое повреждение ладьевидной кости – отрыв бугорка. Для сращения такого перелома обычно достаточно иммобилизации сроком на 1 месяц. В случаях, когда линия перелома проходит по телу ладьевидной кости, для полного сращения отломков может понадобиться около полугода. Если один из фрагментов не получает достаточно питания, возможно его рассасывание. На месте перелома нередко образуются ложные суставы. Возможно образование кист в теле кости.
При переломе ладьевидной кости без смещения травматолог накладывает гипсовую лонгету сроком на 10-12 недель. Затем гипс снимают и выполняют контрольные рентгенограммы. Если на снимках нет признаков сращения, накладывают еще одну лонгету сроком до 2 месяцев. При переломе ладьевидной кости со смещением проводят остеосинтез костных фрагментов спицами или винтами. Иногда устанавливают аппараты внешнего остеосинтеза. Срок иммобилизации после операции составляет 2 месяца. При всех переломах ладьевидной кости пациенту назначают ЛФК. При ложных суставах и несросшихся переломах осуществляют остеосинтез в сочетании с костной пластикой, артродез кистевого сустава или удаление не получающего питания фрагмента кости.
Перелом полулунной кости
Редко встречающийся вид перелома костей кисти. Возникает при прямом ударе или падении на кисть. Отмечается незначительный или умеренный отек области повреждения, боли, усиливающиеся при осевой нагрузке на III-IV пальцы и попытке разогнуть кисть в тыльную сторону. Для подтверждения перелома полулунной кости выполняют рентгенограммы.
Лечение перелома полулунной кости
На поврежденную кисть накладывают гипсовую лонгету на 1,5-2 месяца. Переломы полулунной кости обычно срастаются без осложнений.
Перелом гороховидной кости
Этот вид переломов костей кисти наблюдается достаточно редко. Причиной травмы становится прямой удар в область повреждения или удар ребром кисти по твердому предмету. Отмечается боль в области лучезапястного сустава со стороны мизинца, усиливающаяся при попытке сжать кисть или согнуть мизинец. Для подтверждения перелома гороховидной кости выполняются рентгенограммы в специальных проекциях. Показана иммобилизация сроком 1 месяц.
Переломы пястных костей
Часто встречающиеся переломы костей кисти. Выделяют две группы переломов пястных костей, отличающихся по клиническому течению: перелом I пястной кости и переломы II, III, IV, V пястных костей.
Перелом первой пястной кости
Возникает при прямом ударе о твердый предмет согнутым I пальцем. Возможны переломы основания и средней части (диафиза) I пястной кости.
Переломы основания I пястной кости
Такие переломы первой пястной кости могут быть внутри- и внесуставными. При переломе Беннета треугольный фрагмент удерживается связками и остается на месте, а сама кость смещается в сторону лучевой кости. При переломе Роланда также наблюдается вывих основного фрагмента в сторону лучевой кости, но, в отличие от предыдущего случая, основание I пястной кости ломается на несколько осколков.
Симптомы
Область повреждения отечна, резко болезненна. При пальпации иногда удается прощупать костный фрагмент в области «анатомической табакерки». Диагноз перелома первой пястной кости подтверждается рентгенограммами.
Лечение
Очень важно своевременно (не позже 2 дня с момента травмы) максимально точно сопоставить фрагменты I пястной кости. Репозицию выполняют под местным обезболиванием. На область повреждения накладывают гипсовую повязку. При повторном смещении показано оперативное лечение (фиксация спицами) или наложение скелетного вытяжения сроком на 3 недели. По истечении этого срока спицы (или вытяжение) удаляют и накладывают гипсовую лонгету еще на 2 недели. После снятия гипса назначают ЛФК и физиолечение.

КТ кисти. Оскольчатый перелом первой пястной кости правой кисти со смещением отломков.
Перелом средней части I пястной кости
Наблюдается редко. Возникает вследствие прямого удара по кости. Отмечается отек, деформация и резкая болезненность.
Лечение
При переломах первой пястной кости без смещения фрагментов накладывают гипсовую лонгету сроком на 1 месяц. При смещении перед наложением лонгеты выполняют репозицию. Как правило, переломы первой пястной кости хорошо срастаются и в последующем не отражаются на функции кисти.
Переломы II-III-IV-V пястных костей
Возникают при падении на кулак или ударе кулаком. Возможно одновременное повреждение нескольких пястных костей (чаще – IV и V). Выявляется умеренный отек и боль, возможна синюшность и деформация области повреждения. Боль усиливается при попытке сжать руку в кулак и осевой нагрузке на сломанную кость. Для подтверждения перелома пястных костей выполняют рентгенографию кисти.
Лечение переломов пястных костей
При переломах пястных костей без смещения фрагментов проводится фиксация гипсовой лонгетой в течение 1 месяца. При переломах пястных костей со смещением перед наложением лонгеты выполняют репозицию. При невозможности сопоставления и/или удержания фрагментов показано хирургическое лечение с фиксацией фрагментов спицами.
Переломы фаланг пальцев
Широко распространенные переломы костей кисти. Переломы пальцев возникают вследствие прямой или непрямой травмы. Могут быть винтообразными, оскольчатыми и поперечными, внутри- или внесуставными.
Симптомы перелома пальца
Палец отечен, синюшен, резко болезненен при пальпации и осевой нагрузке. Движения ограничены из-за боли. Возможна деформация поврежденной фаланги. Для подтверждения перелома пальца выполняют рентгенограммы в двух проекциях.
Лечение перелома пальца
Для сохранения функции пальца очень важно хорошо сопоставить осколки поврежденной фаланги. При переломах пальцев без смещения костных фрагментов накладывают гипсовую лонгету на 3-4 недели. При переломах пальцев со смещением предварительно проводят репозицию. Если отломки не удается сопоставить и/или удержать, выполняют фиксацию спицами, реже – костными штифтами. В отдельных случаях накладывают скелетное вытяжение.
Источник
Рентгенограмма, КТ, МРТ при переломе и вывихе пальца кисти
а) Определения:
• Контрактура Вайнштейна: повреждение центрального пучка сухожилия разгибателя у или около прикрепления на средней фаланге; приводит к сгибанию проксимального межфалангового сустава + разгибанию дистального межфалангового сустава
• Палец тренера: вывих проксимального межфалангового сустав, обычно тыльный; ± повреждение ладонного апоневроза
• Большой палец егеря (лыжника): повреждение локтевой коллатеральной связки 1-го запястно-пястного сустава:
о Связан с чрезмерным отведением
о ± отрывной перелом
• Молоткообразный (бейсбольный, каплеобразный) палец: форсированное сгибание разогнутого дистального межфалангового сустава с повреждением терминального сухожилия разгибателя ± отрывной перелом
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Разрыв кортикального слоя фаланги
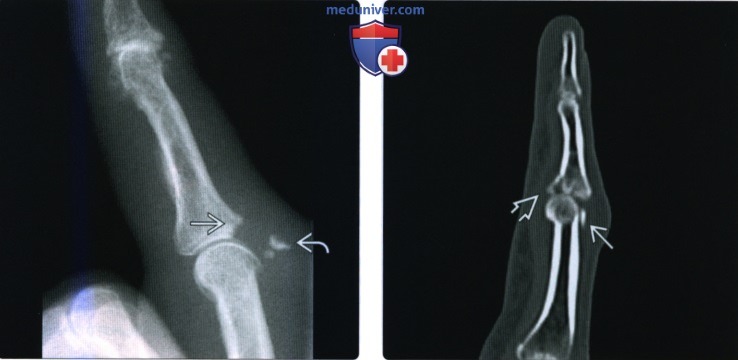
(Слева) На боковой рентгенограмме определяется многооскольчатый открытый перелом дистальной фаланги в результате огнестрельного ранения. Следы воздуха в дистальном межфаланговом суставе указывают на открытый сустав.
(Справа) На боковой рентгенограмме определяется свежий тыльный вывих я дистального межфалангового сустава. Вывих этого сустава встречается реже, чем вывих проксимального межфалангового сустава. Для выявления малозаметных переломов необходима рентгенография после вправления.
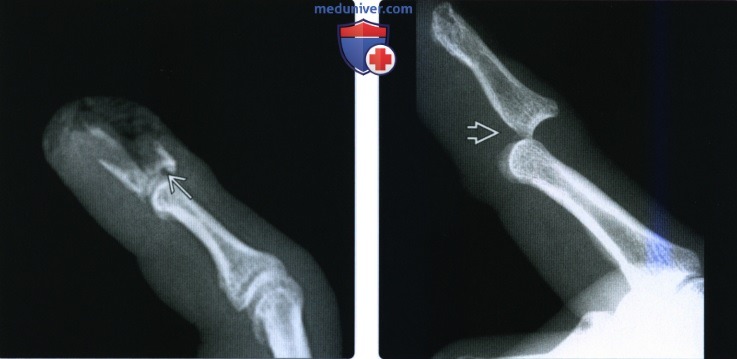
(Слева) На боковой рентгенограмме виден отрыв конца сухожилия разгибателя у тыльного края основания дистальной фаланги и малозаметный серповидный отломок у ладонного края основания средней фаланги, соответствующий отрыву ладонного апоневроза.
(Справа) На сагиттальной MPT Т1ВИ определяется оскольчатый перелом дистальной фаланги в результате повреждения газонокосилкой. Обратите внимание на то, что к ладонному отломку перелома прикреплен глубокий сгибатель пальцев, а к тыльному фрагменту прикреплен конец сухожилия разгибателя.
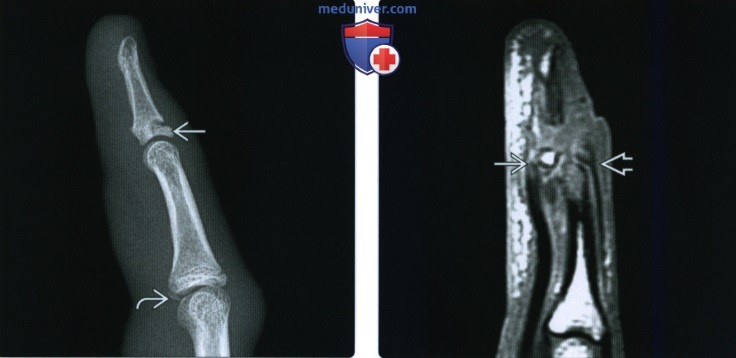
(Слева) На боковой рентгенограмме после вправления вывиха проксимального межфалангового сустава визуализируется мелкий треугольный отломок с ладонной стороны сустава в результате отрыва дистального прикрепления ладонного апоневроза/ Этот перелом не был виден на первичном изображении.
(Справа) На боковой рентгенограмме определяется центральное западение суставной поверхности основания средней фаланги и скашивание переднего и заднего суставных краев. Это перелом пилона, который возникает в результате повреждения осевой нагрузкой.
2. Рентгенография при переломе и вывихе пальца:
• Повреждения дистальной фаланги:
о Кончик: простой или оскольчатый перелом:
– Деформация мягких тканей может свидетельствовать о повреждении ногтевого ложа
о Диафиз: продольный или поперечный перелом
о Внутрисуставное (дистальный межфаланговый сустав) повреждение:
– Повреждение пальца при удерживании футболки: повреждение дистального конца сухожилия глубокого сгибателя пальца; ± ладонный отрыв отломка; невозможность согнуть дистальный межфаланговый сустав
– Молоткообразный палец: сгибание дистального межфалангового сустава вследствие повреждения конца сухожилия разгибателя; ± тыльный отрыв фрагмента
о Вывих дистального межфалангового сустава: обычно тыльный или боковой:
– Часто ассоциирован со значительным повреждением мягких тканей в связи с плотной муфтой мягких тканей в дистальных фалангах
о Повреждения эпифизов:
– Дети: Салтера-Харриса I или II типа
– Подростки: Салтера-Харриса I или II типа
• Повреждения средних/проксимальных фаланг
о Внутрисуставное (проксимальный межфаланговый сустав) повреждение:
– Мыщелковый; одномыщелковый, двухмыщелковый или оскольчатый перелом:
Клинически может быть пропущен, поскольку палец все еще сгибается
– Основание: отрывной или вдавленный перелом:
Повреждение Вайнштейна: сгибание проксимального межфалангового сустава с разгибанием дистального межфалангового сустава вследствие повреждения центрального пучка сухожилия разгибателя; ± тыльный отрыв основания средней фаланги
Повреждение ладонного апоневроза: обычно повреждается дистальный ладонный апоневроз; ± ладонный отрыв основания средней фаланги
Повреждение коллатеральной связки: асимметричное расширение сустава; лучевая коллатеральная связка > локтевая коллатеральная связка, ± латеральный отрывной перелом
Оскольчатый вдавленный (пилон) перелом: центральное западение со скашиванием суставных краев
Латеральный перелом плато: обычно захватывает основание средней фаланги
– Вывих: чаще всего тыльный проксимальный межфаланговый сустав:
Палец тренера: тыльный вывих основания средней фаланги на головке проксимальной фаланги; ± повреждение ладонного апоневроза
о Внесуставные переломы:
– Субкапитальный: часто у детей; нередко пропускается:
Отломок головки может сместиться и повернуться на 90° в тыльную сторону
– Спиральный/косой перелом: чаще всего проксимальная фаланга
– Поперечный перелом: чаще всего средняя фаланга
• Повреждение пястно-фаланговых суставов пальцев:
о Тыльный вывих/подвывих проксимальной фаланги; ± отрывной или костно-хрящевой перелом по типу сдвига:
– ± расширение суставной щели; медиальное или латеральное угловое отклонение
– Ищут сесамовидную кость, интерпонированную в пястно-фаланговый сустав
• Повреждение пястно-фалангового сустава большого пальца:
о Подвывих или расширение сустава свидетельствует о повреждении коллатеральной связки:
– Асимметричное расширение медиального или латерального сустава >30° при сгибании/разгибании
– Разница между поврежденным и неповрежденным суставом >15° свидетельствует о повреждении связки
– Повреждение локтевой коллатеральной связки встречается в 10 раз чаще, чем повреждение лучевой коллатеральной связки
– Ищут сопутствующий отломок перелома обычно от локтевого края основания проксимальной фаланги
о Молоткообразный большой палец: встречается редко; разрыв сухожилия длинного разгибателя большого пальца; ± тыльный отрыв

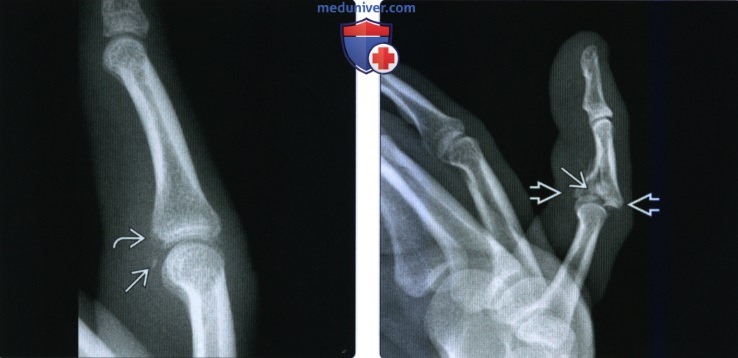
(Слева) На боковой рентгенограмме визуализируется мелкий отломок перелома, исходящий из тыльного края основания средней фаланги. Отломок ротирован >90° и слегка оттянут, поскольку он остается связанным с центральным пучком сухожилия разгибателя.
(Справа) На сагиттальной КТ с реформатированием определяется перелом по типу пилона основания средней фаланги со скашиванием суставной поверхности и мелкий отломок с тыльной стороны головки проксимальной фаланги, указывающий на сопутствующий отрыв центрального пучка.
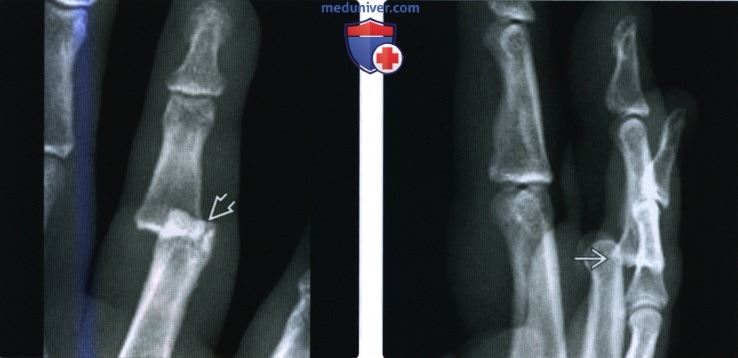
(Слева) На заднепередней рентгенограмме определяется вывих проксимального межфалангового сустава с наложением средней фаланги на проксимальную фалангу. Имеются признаки перелома.
(Справа) На боковой рентгенограмме у этого же пациента определяется тыльное смещение средней фаланги безымянного пальца, которая нависает над тыльным краем головки проксимальной фаланги. Этот вывих известен как палец тренера и обычно наблюдается при видах спорта, где требуется владение мячом, как например, бейсбол, футбол и баскетбол.
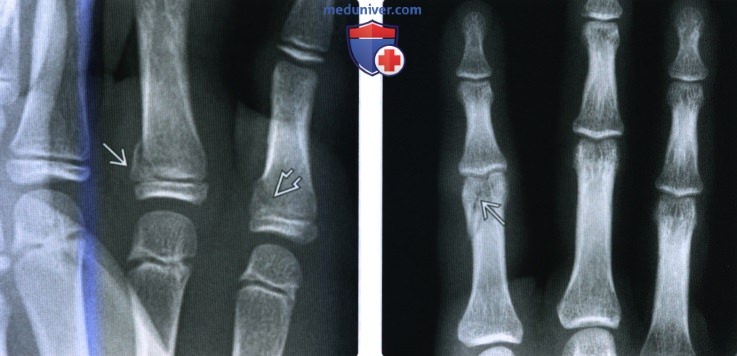
(Слева) На заднепередней рентгенограмме определяются переломы Салтера-Харриса II типа проксимальных фаланг безымянного пальца и мизинца. Легкое угловое отклонение обычно сопровождается повреждением ростковой пластинки в пальцах.
(Справа) На заднепередней рентгенограмме определяется косой одномыщелковый перелом головки проксимальной фаланги указательного пальца. При первичном клиническом обследовании эти переломы могут быть пропущены в связи с тем, что пациент все еще может сгибать поврежденный палец.
3. КТ при переломе и вывихе пальца:
• Визуализация мелких переломов ± внутрисуставных патологических изменений
• Оценивают срастание ± металлическую конструкцию
4. МРТ при переломе и вывихе пальца:
• Обычно не используется для оценки повреждения:
о Оценивают нерепонируемые переломы и невправимые вывихи:
– е.д., тыльный вывих проксимального межфалангового сустава с разрывом и ущемлением ладонного апоневроза
– е.д., вывих 1-го пястно-фалангового сустава с ущемлением головки пястной кости между головками короткого сгибателя пальца
5. УЗИ при переломе и вывихе пальца:
• Позволяет оценить сухожилия и связки в динамике
6. Рекомендации по визуализации:
• Лучший метод визуализации:
о Рентгенография
• Рекомендация по протоколу:
о Стандартные рентгенологические проекции: истинная заднепередняя и боковая проекция интересующего пальца, косая:
– Истинная передне-задняя и боковая проекция большого пальца:
Стандартная позиция при рентгенографии кисти приводит к одинаковому расположению большого пальца во всех проекциях
– После репозиции перелома или вправления вывиха пальца необходима контрольная рентгенография:
Оценивают сопоставление
Выявляют мелкие переломы, которые не видны до репозиции/вправления
о МРТ: малое поле зрения; специальные магнитные катушки:
– Ключевой момент – выбор правильной плоскости:
Фронтальные и сагиттальные проекции кисти не соответствуют анатомическим плоскостям большого пальца
Методика исследования большого пальца: для локализации используют осевое изображение; фронтальная плоскость соответствует линии, проведенной через латеральные края мыщелка головки 1-й пястной кости
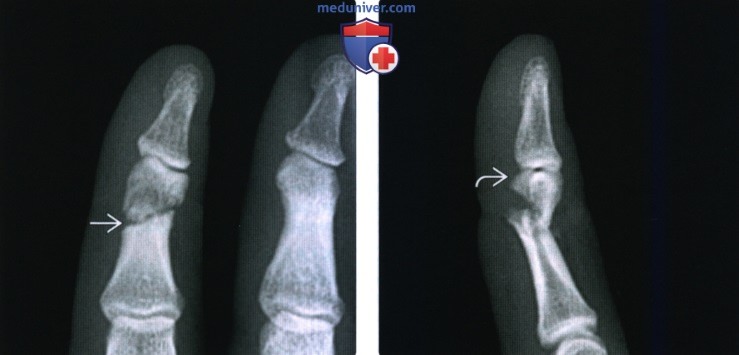
(Слева) На передне-задней рентгенограмме указательного пальца после укуса собаки определяется косой перелом дистального диафиза средней фаланги с легким смещением.
(Справа) На боковой рентгенограмме у этою же пациента определяется значительное тыльное угловое отклонение перелома. Мыщелки интактны, как и дистальный межфаланговый сустав. Перелом произошел вследствие локального сдавливания. Повреждения в виде укусов всегда следует лечить как открытые раны с риском развития инфекционных осложнений.
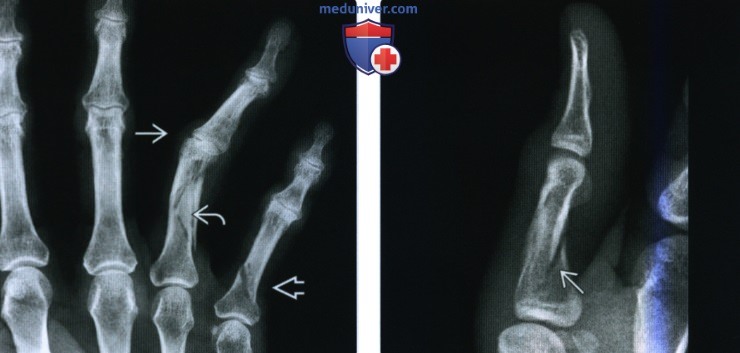
(Слева) На заднепередней рентгенограмме определяется оскольчатый перелом проксимальной фаланги указательною пальца. Заметен косой перелом проксимальной трети диафиза проксимальной фаланги мизинца. Это контрактура Вайнштейна безымянною пальца, свидетельствующая о разрыве центрального пучка сухожилия разгибателя.
(Справа) На боковой рентгенограмме большою пальца определяется перелом проксимальной фаланги. Это косой перелом произошел в результате торсионной травмы и является необычным для большого пальца, учитывая ею гибкость.
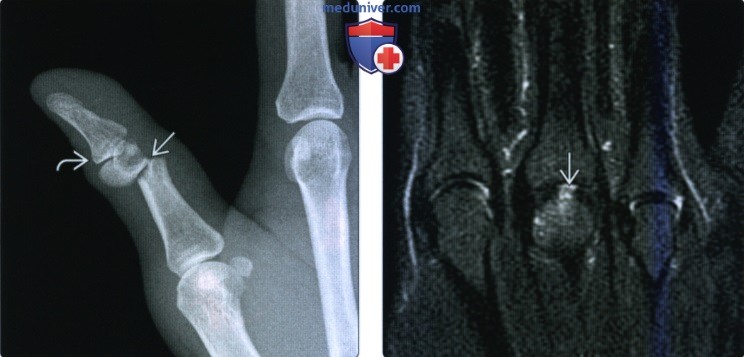
(Слева) На косой рентгенограмме большою пальца определяется субмыщелковый перелом проксимальной фаланги со значительной ротацией мыщелков и дистальной фаланги. Захват суставной поверхности в таких случаях лучше оценивается при КТ. Однако в этом случае КТ не выполнялась.
(Справа) На фронтальной МРТ в режиме STIR определяется острый перелом хряща центральной суставной поверхности головки 3-й пястной кости с подлежащим отеком костною мозга у пациента, который получил травму кисти. Рентгенограммы были нормальными.
г) Патология:
1. Стадирование, градации и классификация перелома и вывиха пальца кисти:
• Классификация отрыва сухожилия глубокого сгибателя пальцев:
о I тип: сухожилие глубокого сгибателя пальцев сокращается в ладонь
о II тип: сухожилие глубокого сгибателя пальцев ± оторванный отломок сокращается в проксимальный межфаланговый сустав
о III тип: сухожилие глубокого сгибателя большого пальца прикрепляется к большому оторванному отломку; сокращается в дистальную часть влагалища проксимальной фаланги
о IV тип: оторванный отломок удерживается во влагалище средней фаланги пальца; сухожилие глубокого сгибателя пальцев оторвано от отломка, сокращается в проксимальном направлении
• Повреждения ладонного апоневроза:
о I тип: переразгибание; отрыв дистального конца ладонного апоневроза; стабильный
о II тип: тыльный вывих; отрыв дистального конца ладонного апоневроза; полное разделение в коллатеральные связки; может быть нестабильный
о III тип: переломовывих; разрыв ладонного апоневроза; коллатеральные связки остаются с ладонным апоневрозом; большой суставной дефект; нестабильный
• Мыщелковые переломы фаланг:
о I тип: стабильный без смещения
о II тип: одномыщелковый, нестабильный
о III тип: двухмыщелковый или оскольчатый
• Одномыщелковые переломы фаланг:
о I класс: косой ладонный
о II класс: длинный сагиттальный
о III класс: тыльный фронтальный
о IV класс: ладонный фронтальный
2. Механизмы повреждения:
• Переломы:
о Кисточковый/оскольчатый: повреждение раздавливанием
о Спиральный/косой перелом: торсионные силы
о Поперечный перелом: прямой удар
о Перелом пилона: осевое давление
о Отрывной перелом: чрезмерное сгибание или разгибание;
± вывих
о Повреждения зоны роста дистального межфалангового сустава:
– Конец сухожилия разгибателя прикрепляется к эпифизу; сухожилие глубокого сгибателя пальцев – к метафизу
– Чрезмерное сгибание приводит к тыльному смещению эпифизарного отломка при сгибании кончика фаланги
о Повреждение зоны роста в проксимальном межфаланговом суставе или пястно-фаланговом суставе:
– Коллатеральные связки проксимальной фаланги прикрепляются только к эпифизу
– Связки средней фаланги прикрепляются к эпифизу и прилежащему метафизу
– Обычно охватывает мизинец с медиальным угловым отклонением
• Вывих:
о Тыльный вывих проксимального межфалангового сустава: переразгибание с продольным сдавливанием (соударение с мячом)
о Ладонный вывих проксимального межфалангового сустава: ротационное продольное сдавливание (захват пальца работающей центрифугой для отжима белья)
о Вывих пястно-фалангового сустава большого пальца: резкое форсированное лучевое отклонение в результате падения на вытянутую руку с отведенным большим пальцем (например, при удерживании лыжной палки)
д) Клинические особенности:
1. Течение и прогноз:
• Многие переломы пальцев ведутся консервативно
• Повреждения могут рассматриваться как незначительные и поэтому ими пренебрегают, что приводит к:
о Деформации и неподвижности:
– Контрактура Вайнштейна: проксимальный межфаланговый сустав согнут при разогнутом дистальном межфаланговом суставе; разрыв центрального пучка разгибателя
– Деформация по типу шеи лебедя: проксимальный межфаланговый сустав разогнут с согнутым дистальным межфаланговым суставом после разрыва глубокого сгибателя пальцев (молоткообразный палец)
• Влияние возраста на исход:
о Внесуставной перелом:
– В возрасте 0-20 лет восстанавливается 88% нормальной подвижности
– В возрасте 60-70 лет восстанавливается <60% нормальной подвижности
• Другие аспекты, отрицательно влияющие на прогноз:
о Внутрисуставные переломы с размером отломка > 2 мм
о Оскольчатые переломы
о Нестабильные переломы со значительной деформацией
о Повреждение муфты из мягких тканей
2. Лечение перелома и вывиха пальца кисти:
• Часто достаточно закрытой репозиции/вправления, наложения шины и смежной фиксации (со смежным пальцем)
• Хирургическое вмешательство при:
о Нерепонируемых или открытых переломах
о Значительном смещении или патологическом вращении
о Спортсмены, которым необходимо вернуться в спорт
• Потенциальные осложнения:
о Несрастание
о Неправильное срастание с укорочением ± угловым отклонением
о Потеря подвижности
о Задержка разгибания проксимального межфалангового сустава
о Инфекция
е) Диагностическая памятка:
1. Следует учесть:
• «Укус борца»: прокалывающее повреждение с разрывом зубами кожи тыльной суставной капсулы пястно-фалангового сустава:
о Может привести к септическому артриту
о Чаще всего 3-й пястно-фаланговый сустав
2. Советы по интерпретации изображений:
• Вывих может быть временным, и частично вправляется при получении изображения
• Определяют источник оторванного отломка
3. Рекомендации по отчетности:
• Оценивают сопоставление: угловое отклонение, смещение, ротацию, длину диафиза
• Внутрисуставные переломы: определяют процент поврежденной суставной поверхности
• Выявляют повреждение ногтевого ложа
ж) Список использованной литературы:
1. Freilich AM: Evaluation and treatment of jersey finger and pulley injuries in athletes. Clin Sports Med. 34(1):151-66, 2015
2. Prucz RB et al: Finger joint injuries. Clin Sports Med. 34(1):99-116, 2015
3. Williams CS 4th: Proximal interphalangeal joint fracture dislocations: stable and unstable. Hand Clin. 28(3):409-16, xi, 2012
4. Lisle DA et al: MR imaging of traumatic and overuse injuries of the wrist and hand in athletes. Magn Reson Imaging Clin N Am. 17(4):639-54, vi, 2009
– Также рекомендуем “Признаки разрыва внутренней связки кисти”
Редактор: Искандер Милевски. Дата публикации: 19.10.2020
Оглавление темы “Лучевая диагностика травм.”:
- Рентгенограмма, КТ, МРТ при переломе и вывихе пальца кисти
- Признаки разрыва внутренней связки кисти
- Рентгенограмма, МРТ, УЗИ при разрыве внутренней связки кисти
- Признаки травмы треугольного фиброзно-хрящевого комплекса кисти
- Рентгенограмма, КТ, МРТ, УЗИ при травме треугольного фиброзно-хрящевого комплекса кисти
- Признаки нестабильности запястья
- Рентгенограмма, МРТ при нестабильности запястья
- Признаки травмы коллатеральной связки пальцев кисти
- Рентгенограмма, МРТ, УЗИ при травме коллатеральной связки пальцев кисти
- Признаки травмы сухожилия сгибателя кисти и пальцев
Источник
