Кт перелом затылочной кости
Лучевая диагностика перелома мыщелка затылочной кости
а) Определения:
• Травматические костные изменения мыщелков затылочной кости
б) Визуализация:
1. Общие характеристики перелома мыщелка затылочной кости:
• Наиболее значимый диагностический признак:
о Линия просветления в области мыщелка затылочной кости на КТ ± смещенный костный фрагмент
• Локализация:
о Один или оба мыщелка затылочной кости
• Морфология:
о Линейный, оскольчатый или отрывной типы переломов
• Анатомия мыщелков затылочной кости:
о Ориентированы косо, в горизонтальной плоскости направлены вперед и внутрь
о Наиболее узкой является центральная часть мыщелков, каудальная часть отличается наклоном в направлении снаружи внутрь
о Атланто-затылочные суставы-это чашеобразные сочленения выпуклых суставных поверхностей мыщелков затылочной кости и вогнутых верхних суставных поверхностей атланта:
– Во фронтальной плоскости суставы характеризуются наклоном суставных поверхностей в нижне-медиальном направлении
о В основании каждого мыщелка затылочной кости находится подъязычный канал (передний мыщелковый канал), содержащий в себе подъязычный нерв (12 пара ЧМН)
о Кнаружи от мыщелка и подъязычного канала и кзади от канала сонной артерии располагается яремное отверстие:
– В нервной части этого отверстия располагается 9 ЧМН и нижний каменистый синус
– Сосудистая часть содержит 10 и 11 ЧМН, луковицу яремной вены
о Сустав заключен в фиброзную капсулу, волокна которой вплетаются в заднюю и переднюю атланто-затылочные мембраны
о Крыловидные связки соединяют верхне-наружные поверхности зубовидного отростка с медиальными поверхностями мыщелков:
– Эти связки отличаются значительной прочностью, поэтому зачастую они отрываются с костными фрагментами, нежели чем рвутся на протяжении
– Они стабилизируют боковое сгибание и ротацию головы, ограничивая соответствующие движения черепа относительно атланта
о Текториальная мембрана прикрепляется к телам С2 и СЗ позвонков, зубовидному отростку и переднему краю большого затылочного отверстия:
– Она представляет собой краниальное продолжение ЗПС
– Ограничивает разгибание, сгибание и вертикальное смещение головы
о Клиническая симптоматика переломов мыщелков затылочной кости определяется взаимоотношением их с многочисленными окружающими сосудисто-нервными образованиями:
– Компрессия или тракционное повреждение корешков
– Прямое повреждение ствола мозга или сосудистых образований
2. Рентгенологические данные перелома мыщелка затылочной кости:
• Рентгенография
о Отличается крайне низкой чувствительностью (согласно данным одного из исследований, переломы мыщелков затылочной кости не были обнаружены рентгенологически ни у одного из 51 пациента с этими переломами), что связано со следующими факторами:
– Прямая проекция → мыщелки экранированы затылочной костью и верхней челюстью
– Боковая проекция → мыщелки экранированы сосцевидными отростками
– Рентгенограмма через открытый рот → сложно выполнить у пациентов, находящихся без сознания, интубированных и пациентов в тяжелом состоянии
о Можно косвенно заподозрить при обнаружении отека превертебральных мягких тканей
3. Флюороскопия:
• Флюороскопия в положении сгибания/разгибания позволяет оценить стабильность атланто-затылочного сочленения и выявить признаки нестабильности:
о Исследование следует проводить только после КТ, что позволит исключить случайное смещение фрагментов недиагностированного перелома при сгибании/разгибании
4. КТ перелома мыщелка затылочной кости:
• Костная КТ:
о Прямая визуализация переломов мыщелков затылочной кости о ± сочетанные переломы основания черепа, атланта и/или осевого позвонка
о ± атланто-затылочный подвывих
• КТ-ангиография:
о Оценка состояния сосудов вертебробазилярного бассейна
5. МРТ:
• STIR:
о Подвывих в атланто-затылочном сочленении, повреждение крыловидных связок, выпот в полости сустава
о Отек костного мозга:
– В острейший период может быть выражен минимально
о Отек превертебральных тканей или выйной связки
о ± отек и кровоизлияния в спинном мозге
о ± экстрадуральные, субдуральные кровоизлияния в области большого затылочного отверстия
• МР-ангиография:
о Оценка состояния сосудов вертебробазилярного бассейна
6. Ангиография:
• Прямая контрастная ангиография используется в тех случаях, когда КТ/МР-ангиография не позволяют исключить повреждение позвоночной артерии
7. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о Мультидетекторная бесконтрастная костная КТ о МРТ для оценки состояния мягких тканей
• Протокол исследования:
о Тонкосрезовые (< 1 мм) аксиальные КТ-изображения в костном режиме с последующей реконструкцией:
– Очень информативны в диагностическом плане сагиттальные и фронтальные КТ-реконструкции
о Протокол МРТ: обязательны сагиттальные и фронтальные МР-сканы в режиме STIR
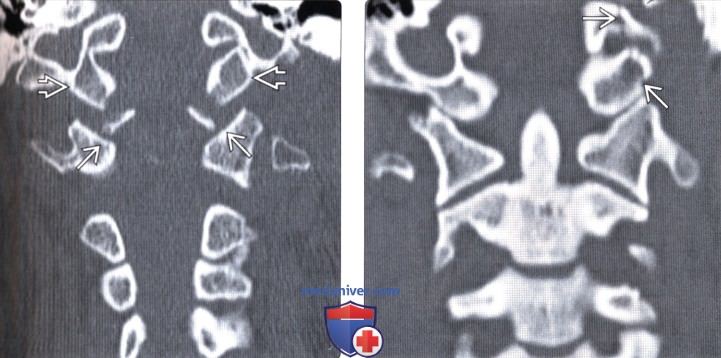
(Слева) КТ, аксиальный срез: отрывной перелом нижнего края правого мыщелка затылочной кости, фрагмент смещен медиально.
(Справа) На фронтальном КТ-срезе у этого же пациента также определяется небольшой отрывной перелом нижнего края правого мыщелка затылочной кости. Также здесь виден косой перелом правой боковой массы С3.
в) Дифференциальная диагностика:
1. Добавочные центры оссификации:
• Располагаются кпереди от мыщелков затылочной кости
• Имеют хорошо выраженные кортикальный слой
2. Патологические изменения костного мозга:
• Инфекционное поражение: остеомиелит
• Опухолевое поражение:
о Метастатические очаги
о Первичные опухоли
• Воспалительные изменения: ревматоидный артрит
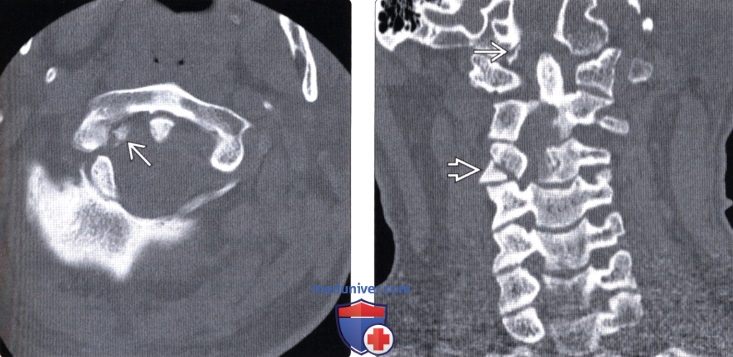
(Слева) КТ, аксиальный срез: отрыв правого мыщелка затылочной кости, фрагмент которого ротирован и смещен вниз и медиально, располагаясь над зубовидным отростком.
(Справа) На фронтальном КТ-срезе у этого же пациента определяется отрыв правого мыщелка затылочной кости, который смещен вниз и медиально и располагается над верхушкой зубовидного отростка.
г) Патология:
1. Общие характеристики перелома мыщелка затылочной кости:
• Этиология:
о Высокоэнергетическая закрытая травма, наиболее часто в результате ДТП
о Травмы КВС часто возникают при срабатывании подушек безопасности автомобиля
• Сочетанные травмы:
о Внутричерепные кровоизлияния, ушибы головного мозга
о Переломы шейного отдела позвоночника (обычно С1 и С2)
о Травмы груди, органов брюшной полости и конечностей
2. Стадирование, степени и классификация перелома мыщелка затылочной кости:
• Классификация Anderson и Montesano (1988):
о Тип I: оскольчатый перелом:
– Возникает вследствие действия аксиальной нагрузки с ипсилатеральным сгибательным компонентом; вдавленный характер перелома:
Оскольчатый перелом мыщелка затылочной кости без смещения фрагментов
– Встречается наиболее редко
о Тип II: является продолжением перелома основания черепа, обычно возникает вследствие прямого удара:
– Интактные крыловидные связки и текториальная мембрана сохраняют стабильность КВС
о Тип III: отрывной перелом фрагмента мыщелка:
– Отрыв нижне-медиального края мыщелка затылочной кости, обычно в результате форсированного сгибания и ротации в противоположную сторону
– Иногда можно увидеть медиальное смещение фрагмента, частичный или полный разрыв текториальной мембраны или противоположной крыловидной связки.
– Может иметь место повреждение нижней части ската
– Встречается наиболее часто (75%)
• Классификация Tulli (1997):
о Тип 1 (наиболее распространенный): перелом без смещения, стабильный
о Тип 2А: перелом со смещением и сохранением целостности связок, стабильный
о Тип 2В: перелом со смещением при наличии любого одного или более рентгенологического критерия нестабильности:
– Аксиальная ротация атланто-затылочного комплекса в ту или иную сторону >8°
– Смещение атланто-затылочного комплекса > 1 мм
– Смещение С1 относительно С2 > 7 мм
– Аксиальная ротация С1 относительно С2 в ту или иную сторону > 45°
– Смещение комплекса С1-С2 >4 мм
– Расстояние между задней поверхностью тела С2 и задней дугой С1 < 13 мм
– Разрыв поперечной связки с МР-признаками ее несостоятельности
• Классификация Hanson (2001):
о Основой является классификация Anderson и Montesano
о III тип перелома дополнительно подразделяется на стабильный и нестабильный

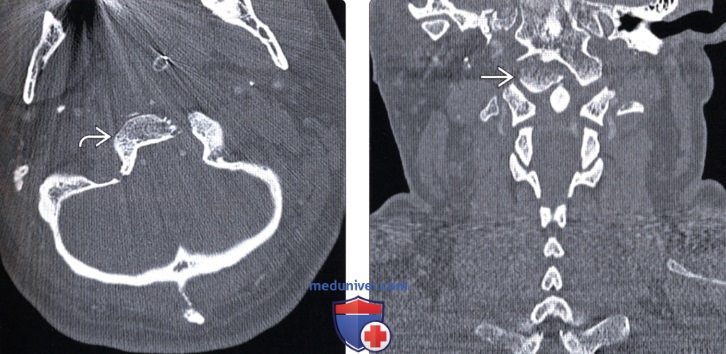
(Слева) КТ фронтальный срез (костный режим): симметричные двусторонние отрывные переломы мыщелков затылочной кости, при этом фрагменты мыщелков располагаются ниже и позади основной части мыщелков. Здесь же отмечается расширение суставной щели атланто-затылочных суставов, что свидетельствует о наличии атланто-затылочной дислокации.
(Справа) На фронтальном КТ-срезе показана часть оскольчатого перелома затылочной кости в той зоне, где он распространяется на край левого мыщелка затылочной кости и подъязычный канал.
д) Клинические особенности:
1. Клиническая картина перелома мыщелка затылочной кости:
• Наиболее распространенные симптомы/признаки:
о Имеющаяся у пациента клиника обычно определяется в первую очередь тяжестью травмы головы
о Клиника поражения черепных нервов (ЧМН) (до 30%):
– Один или более ЧМН (9-12 пара, наиболее часто – 12 пара)
– В 40% случаев неврологический дефицит со стороны ЧМН манифестирует через несколько дней или месяцев после травмы, что возможно связано с миграцией костных фрагментов или формированием костной мозоли
– Синдром Колле-Сикара = тотальный неврологический дефицит со стороны 9-12 пар ЧМН
о Боль в подзатылочной области, ограничение движений головы
• Другие симптомы/признаки:
о Дисфагия вследствие заглоточной гематомы
о Спастическая кривошея на фоне сопутствующего атланто-аксиального ротационного подвывиха
о Геми- или тетрапарез
о Ишемия головного мозга в вертебробазилярном бассейне
• Внешний вид пациента:
о Каких-либо специфических признаков, позволяющих заподозрить у пациента перелом мыщелка затылочной кости, нет
о У большинства пациента отмечается легкое/умеренное угнетение сознания (ШКГ), связанное с черепно-мозговой травмой
2. Демография:
• Пол:
о М:Ж = 3:1
• Эпидемиология:
о Частота переломов мыщелков затылочной кости у пациентов с высокоэнергетической травмой может достигать 19%:
– Истинные цифры, касающиеся частоты этих травмы, до сих пор неизвестны
о В настоящее время наблюдается увеличение частоты публикаций, посвященных этой проблеме, что скорее всего связано с повсеместным распространением КТ и МРТ
3. Течение заболевания и прогноз:
• Функциональные исходы после одностороннего повреждения ЧМН обычно благоприятные
• Основным фактором, определяющим исходы лечения, является травма головы
• Несмотря на хорошую консолидацию перелома, особенно при III типе переломов, у пациентов может сохраняться ограничение и болезненность движений в КВС:
о У детей обычно наступает хорошая консолидация перелома с восстановлением полного объема безболезненных движений в КВС
4. Лечение перелома мыщелка затылочной кости:
• Согласно классификации Anderson и Montesano:
о Типы I и II считаются стабильными (текториальная мембрана и противоположная крыловидная связка интактны):
– Лечение консервативное → жесткий или полужесткий воротник
о Тип III при сопутствующем повреждении связок является потенциально нестабильным повреждением:
– Оценка стабильности повреждения → сгибание/разгибание
– Иммобилизация жестким воротником, гало-аппаратом или хирургическая стабилизация
• Согласно классификации Tulli:
о Тип 1: специального лечения не требуется
о Тип 2А: может быть показана иммобилизация жестким воротником
о Тип 2В: хирургическая стабилизация или иммобилизация гало-аппаратом
• Необходимость хирургического лечения остается спорным вопросом:
о Возможные показания → необходимость декомпрессии сосудисто-нервных образований и/или стабилизации о В качестве метода хирургической стабилизации обычно выбирается задний спондилодез (окципитоатланто-аксиальный спондилодез)
е) Диагностическая памятка. Следует учесть:
• У пациентов, находящихся в тяжелом состоянии, переломы мыщелков затылочной кости легко могут быть пропущены
ж) Список использованной литературы:
1. Theodore N et al: Occipital condyle fractures. Neurosurgery. 72 Suppl 2:106-13, 2013
2. Maddox JJ et al: Non-operative Treatment of Occipital Condyle Fractures: An Outcomes Review of 32 Fractures. Spine (Phila Pa 1976). Epub ahead of print, 2012
3. Malham GM et al: Occipital condyle fractures: incidence and clinical follow-up at a level 1 trauma centre. Emerg Radiol. 16(4):291-7, 2009
4. Maserati MB et al: Occipital condyle fractures: clinical decision rule and surgical management. J Neurosurg Spine. 11 (4):388-95, 2009
5. Momjian S et al: Occipital condyle fractures in children. Case report and review of the literature. Pediatr Neurosurg. 38(5):265-70, 2003
– Также рекомендуем “Рентгенограмма, КТ при переломе первого шейного позвонка (С1) Джефферсона”
Редактор: Искандер Милевски. Дата публикации: 29.7.2019
Источник
Компьютерная томография (КТ) в настоящее время является ведущим в диагностике черепно-мозговой травмы. Возможность прижизненной визуализации мягких тканей, костей, мозговой паренхимы, ликворных пространств, инородных тел и других составляющих черепно-мозговой травмы при КТ открыла новые пути развития нейротравматологии. Широкое распространение получила КТ и в детской нейротравматологии
Ушибы мягких тканейхарактеризуются увеличением объема, сочетанием с участками повышенной плотности в результате пропитывания их кровью. Подапоневротические гематомыотличаются зонами повышенной плотности в ранние сроки после травмы, которые располагаются над костными структурами.
Переломы костей черепавизуализируются при КТ в костном режиме. Линейные переломы представлены в виде полосок просветления, а вдавленные переломы в виде смещения фрагментов кости в полость черепа (Рис.7.22).
Ушибы головного мозгав зависимости от тяжести (выраженности) деструктивных изменений мозговой ткани обычно разделяют на 3 типа. Частота их выявления увеличивается с увеличением срока после травмы. По данным Егуняна М.А., в первые сутки после травмы КТ признаки ушиба мозга обнаруживаются у 23% обследованных детей, кроме того у 18% обнаруживаются признаки отека мозга с сужением субарахноидальных пространств и желудочков мозга. На 2 — 3 сутки ушибы мозга выявляются уже у 33,3% пострадавших, при наличии признаков отека мозга еще у 11,1%. На 4 — 7 сутки эти цифры поднимаются до 66,6% и 33,4%.
Ушибы мозга легкой степени тяжести (ушибы I типа)представлены небольшими зонами пониженной плотности мозгового вещества (18 — 25 ед.Н) или участками изоденсивными мозгу с наличием небольшого объемного эффекта позволяющие говорить об ушибе мозга. Эти ушибы достаточно быстро (2-6 дней) подвергаются обратному развитию и обычно занимают кортикальную зону конвекситальных отделов полушарий мозга, часто сочетаясь с переломами костей и подапоневротическими гематомами.
Ушибы мозга средней степени тяжести (ушибы IIтипа)характеризуются наличием контузионных очагов повышенной плотности (до 60 ед.Н) или зонами пониженной плотности с некомпактными вкраплениями участков повышенной плотности (Рис.7.2, 7.24). Степень сопутствующего отека мозга и объемного эффекта большая. Эти очаги ушиба также достаточно быстро (в течение 10 — 14 дней) подвергаются обратному развитию, что говорит об отсутствии значительной деструкции мозгового вещества, но атрофические изменения в мозге обнаруживаются почти постоянно.
Ушибы мозга тяжелой степени тяжести (ушибы III типа)представлены зонами неравномерно повышенной плотности (65 — 75 ед. Н), которые чередуются с участками пониженной плотности (Рис. 7.25).
Данный вид ушиба мозга соответствует патологоанатомическому определению «очаг размозжения мозга». Они сопровождаются выраженным перифокальным отеком, нередко имеющего тенденцию к генерализации на 3 — 4 сутки. Исчезновение геморрагического компонента очагов ушиба 3 вида происходит на 2 — 3 недели, хотя явления отека сохраняются на более длительный срок.
Корниенко В.Н. с соавт. предложили разделять 4 вида очагов ушиба мозга, при этом выделив ушибы IV вида — внутримозговые гематомы или очами ушибов с превалированием геморрагического компонента над мозговым детритом (Рис. 7.26).
Очень интересны сопоставления типов ушибов мозга и летальности, проведенные LankschW. С соавт. Установлено, что летальность при ушибах I типа не превышает 7% наблюдений, при ушибах II типа она составляет 41% и при ушибах III типа достигают 70% наблюдений.
Диффузные аксональные повреждения мозгана КТ характеризуются общим увеличением объема мозга, как результат диффузного отека или набухания мозга с мелкоточечными очагами геморрагии в мозолистом теле, стволовых или перивентрикулярных структурах.
Субарахноидальные кровоизлияниянаиболее частый вид травматических внутричерепных кровоизлияний, особенно при тяжелой черепно-мозговой травме. КТ признаком субарахноидального кровоизлияния является повышение плотности конвекситальных субарахноидальных пространств, боковых щелей мозга, базальных цистерн (Рис.7.27). Учитывая быстроту резорбции крови из ликворных пространств, КТ диагностика субарахноидальных кровоизлияний наивысшая в первые часы после травмы. В течение первых двух суток частота обнаружения КТ признаков геморрагии снижается на половину.
Эпидуральные гематомыпредставлены обычно зонами повышенной плотности двояковыпуклой формы, прилежащей к костям свода черепа (Рис. 7.28). Зоны распространения эпидуральных гематом обычно ограничены черепными швами.
Степень повышения плотности изображения гематомы соответствует количеству свернувшейся крови, но при наличии несвернувшейся крови и при резорбции гематомы более 14 дней возможно ее изоденсивное с мозгом изображение. В этих случаях только косвенные признаки (смещение твердой мозговой оболочки, смещение мозга) или внутривенное введение контрастного вещества позволяют правильно установить диагноз.
Субдуральные гематомыхарактеризуются серповидной зоной повышенной плотности, захватывающей значительные участки над полушариями мозга (Рис.7.29), сочетаясь с его сдавлением и смещением срединных структур. В результате резорбции крови субдуральные гематомы в течении нескольких недель становятся изоденсивными, что затрудняет их диагностику особенно при двухсторонней локализации. Эта локализация очень часто наблюдается у детей грудного возраста. Именно у них нередко возникает необходимость в дифференциальной диагностике между хроническими субдуральными гематомами и хроническими гидромами в результате атрофических изменений в мозге (Рис.7.30, 7.31). Односторонние хронические субдуральные гематомы в зависимости от сроков существования и степени резорбции крови представлены гипер- , гипо- или изоденсивными экстрацеребральными зонами с выраженным смещением мозга (Рис. 7.32).
Особую группу составляют больные с хроническими оссифицирующимися субдуральными гематомами при огромных размерах которых степень смещения мозговых структур и желудочков мозга может быть самой различной от незначительной (Рис.7.33) до резко выраженной (Рис. 7.34).
Внутримозговые гематомычаще встречаются у детей школьного возраста и на КТ представляют собой очаги гомогенно повышенной плотности округлой, овальной или неправильной формы (65 — 75 ед. Н). Очень быстро вокруг гематомы формируется зона отека, достигающая максимума на 2 — 3 сутки и имеющего тенденцию к генерализации (Рис. 7.35). Резорбция крови и снижение плотности очага кровоизлияния обычно происходит к концу месяца.
Внутрижелудочковые гематомыу детей как изолированная форма внутричерепной посттравматической геморрагии встречается крайне редко. Они наблюдаются при очень тяжелой травме как один из компонентов множественных гематом. Внутрижелудочковые кровоизлияния только в том случае может считаться гематомой, если кровь по объему превысила размеры желудочка и произошла тампонада его кровью. На КТ внутрижелудочковые гематомы представлены высокоинтенсивным сигналом, формирующим слепок расширенного желудочка мозга. Чаще обнаруживаются внутримозговые гематомы с прорывом крови в желудочки мозга разной степени выраженности (Рис. 7.36).
Как уже указывалось, практически только у детей встречаются поднадкостнично-эпидуральные гематомы. Их компьютерная диагностика не представляет больших сложностей, а обнаруживаемые изменения весьма характерны для экстра-интракраниальных объемных поражений, разделенных костной структурой. Гематомы могут располагаться одна над другой, принимая вид шара, мяча, или в виде гантелей со смешением основных масс гематом в сторону (Рис.7.37). При специальных исследованиях удается обнаружить и зону линейного перелома кости.
Значительно расширились возможности КТ с внедрением в практику спиральных рентгеновских компьютеров. Если раньше для получения объемного изображения (трехмерная КТ реконструкция) требовалось много времени и больной получал большую лучевую нагрузку, современные аппараты позволяют провести исследование за несколько минут. Особенно важна трехмерная КТ реконструкция при сложных переломах и дефектах черепа, во многом определяя хирургическую тактику (Рис.7.38).
Рис.7.22. КТ (костный режим) ребенка П., 7 лет. Вдавленный многооскольчатый перелом правой лобной кости.
Рис. 7.23. КТ ребенка З., 3 года.
Ушиб лобной области средней степени тяжести без выраженной дислокации и отека мозга.
Рис.7.24. КТ ребенка Н., 12 лет.
Ушиб лобных долей средней степени тяжести (через неделю после травмы). Выраженный отек лобных долей, начинающаяся атрофия левой лобной доли.
Рис.7.25. КТ ребенка А., 7 лет.
Ушиб левой лобной доли тяжелой степени тяжести. Умеренно выражен дислокационный синдром и отек мозга.
Рис. 7.26. КТ ребенка Р., 5 лет.
Ушиб тяжелой степени тяжести лобных долей, больше справа, с преобладанием геморрагического компонента.
Рис.7.27. КТ ребенка Б., 2 года.
Ушиб мозга средней степени тяжести, субарахноидальная геморрагия с распространением крови в межполушарную щель и субарахноидальные пространства правой лобно-теменной области.
Рис.7.28 КТ ребенка Ф., 6 лет.
Эпидуральная гематома левой височной области без значительного дислокационного синдрома.
Рис.7.29. КТ ребенка Т., 3 года.
Острая субдуральная гематома над правым полушарием, выраженное сдавление мозга.
Рис.7.30. КТ ребенка С., 4 года. Двусторонние хронические субдуральные гематомы.
Рис.7.31. КТ ребенка С., 1 год.
Массивные хронические субдуральные гидромы, гипоксическая атрофия мозга.
Рис.7.32. КТ ребенка Б., 9 месяцев.
Хроническая субдуральная гематома левой лобно-теменно-височной области, выраженный дислокационный синдром.
Рис.7.33. КТ ребенка Е., 8 лет.
Оссифицированная хроническая субдуральная гематома правой лобно-теменной области, состояние через 3 года после ликворошунтирующей операции и год после легкой черепно-мозговой травмы. Дислокационный синдром слабо выражен.
Рис.7.34. КТ ребенка М.., 5 лет.
Оссифицирующаяся хроническая субдуральная гематома левой лобно-теменно-височной области, состояние через год после ликворошунтирующей операции. Дислокационный синдром резко выражен.
Рис. 7.35. КТ ребенка Р., 4 года.
Внутримозговая гематома правой височно-подкорковой области со слабо выраженным
дислокационным синдромом.
Рис. 7.36. КТ ребенка Т., 9 лет.
Внутримозговая гематома правой височной области с прорывом крови в тело и задний рог правого бокового желудочка. Умеренно выражен перифокальный отек.
Рис. 7.37. КТ ребенка О., 2 года.
Поднадкостнично-эпидуральная гематома слева. Эпидуральная гематома затылочно-теменная область, поднадкостничная гематома — теменно-височная область. Умеренно выражен дислокационный синдром. При костной реконструкции видна область линейного перелома затылочной кости слева
с переходом на теменную кость.
Рис.7.38. КТ (А) и трехмерная реконструкция (Б) ребенка З., 2 года.
Растущий перелом затылочной и височной костей справа с формированием арахноидальной
экстра-интракраниальной кисты.
Б
Источник
