Лечение перелома лучевой кости смещением

Перелом лучевой кости со смещением — составляет в медицинской практике около 40% от всех переломов руки. Данная травма развивается в результате перемещения фрагментов сломанной кости и требует грамотного, своевременного лечения.
Причины возникновения и классификация
 Перелом лучевой и локтевой кости с сопутствующим смещением можно получить вследствие падения на вытянутую руку, удара.
Перелом лучевой и локтевой кости с сопутствующим смещением можно получить вследствие падения на вытянутую руку, удара.
Перелом лучевой кости в типичном месте подразделяют на сгибательный (со смещением обломка к тыльной стороне ладони) и разгибательный (с характерным смещением костного фрагмента к лучевой стороне).
Врачи-травматологи классифицируют данного вида травмы следующим образом:
- Закрытый перелом лучевой кости — без сопутствующего повреждения мягких тканей и кожных покровов. Считается наиболее безопасным, поскольку риски развития инфекционных осложнений минимальны.
- Открытая травма — характеризуется наличием раневой поверхности, в которой могут просматриваться костные осколки. Часто сопровождается кровотечением.
- Оскольчатый перелом — возникает в результате компрессии, сдавливания конечности. Травма характеризуется распадением лучевой кости на мелкие костные осколки, зачастую сопровождается повреждением мягких тканей.
- Внутрисуставный — характеризуется локализацией линии перелома в области сустава, что грозит развитием гемартроза и нарушением суставных функций.
Хрупкость костной ткани существенно повышает риски повреждения даже при незначительных нагрузках и силовых воздействиях.
Как проявляется?
Врачи выделяют следующие клинические симптомы, характерные для переломов лучевой кости со смещением:
- Отечность поврежденной конечности;
- Болезненные ощущения с тенденцией к усилению при пальпации или попытках совершения движения;
- Синяки, гематомы, подкожные кровоизлияния;
- Суставные боли;
- Визуальное укорочение конечности;
- Патологическая подвижность.
В большинстве случаев, данная травма сопровождается повреждениями локтевой кости, что провоцирует сильные, нарастающие боли, локализованные в области локтевого сустава, ограничение двигательной функции конечности. Травмированная рука становится бледной и холодной на ощупь, что обусловлено нарушениями процессов кровообращения и кровоснабжения.
В чем опасность?
Нарушение целостности лучевой кости с сопутствующим смещением — травма серьезная. Травматологи выделяют следующие наиболее распространенные осложнения данного вила переломов:
- Неправильное сращивание костных обломков, грозящее деформацией верхней конечности и нарушением ее основных функций;
- Ущемление нерва;
- Неврит (болезнь Зудека-Турнера).
- Костная атрофия;
- Отеопороз;
- Остеомиелит.
Неправильное и несвоевременное лечение способно привести к серьезным последствиям, таким как утрата способности нормально двигать рукой, пальцами кисти. Если были повреждены мышцы, связки или сухожилия, двигательная активность значительно ограничивается и любые движения доставляют пациенту сильнейшую боль.
В дальнейшем вероятны такие неблагоприятные осложнения, как ишемическая контрактура — снижение суставной подвижности, патологические изменения костной структуры, развитие остеомиелита — инфекционного поражения костной ткани, протекающего в хронической форме. Чтобы не допустить столь нежелательных осложнений и свести возможные риски к минимальным показателям, перелом необходимо лечить, причем делать это нужно правильно.
О доврачебной помощи
Скорость оказания первой помощи имеет важное значение для предупреждения возможных осложнений и последующего успешного лечения. Первым делом, травмированную руку необходимо обездвижить. Иммобилизация проводится путем наложения шины или тугой фиксирующей повязки.
Этот пункт имеет особенное значение при оскольчатых переломах. Ведь смещающиеся костные обломки могут повредить сосуды, нервные окончания, мышечные ткани, что существенно усугубит ситуацию.
Если речь идет об открытом переломе, то рану необходимо обработать антисептическим раствором, остановить кровотечение. Наложить стерильную повязку.
К области повреждения на 20–25 минут рекомендуется приложить ледяной компресс, для облегчения состояния больного, предупреждения чрезмерной отечности и появления обширных гематом. После этого больного нужно как можно быстрее доставить в травматологическое отделение, где ему будет оказана профессиональная медицинская помощь.

Особенности лечения
При переломе лучевой кости руки со смещением лечение и срок срастания зависят от вида, степени тяжести повреждения, возрастной категории и индивидуальных особенностей пациента. В большинстве случаев, такого вида переломы срастаются на протяжении 2 месяцев. При этом следует учитывать возраст больного. У ребенка перелом может срастись за 1–1,5 месяца, а лицам старше 60-лет для полноценного восстановления может потребоваться 2,5-3 месяца.
Тактика лечения зависит от типа перелома. При закрытых повреждениях применяют метод аппаратного вправления. Под действием местной анестезии специалист вправляет поврежденные костные фрагменты, после чего используются специальные аппаратные приспособления. После того, как репозиция завершается, на область предплечья пациента накладывают лангетную повязку.
Если была повреждена локтевая кость или же головка лучевой кости, применяется метод закрытой репозиции. Данная операция предполагает сопоставление костных обломков при помощи спиц, которые водятся через кожные покровы. В некоторых, наиболее тяжелых случаях, для фиксации фрагментов кости используют пластины с отверстиями и специальные винты.
По истечении 1–1,5 месяцев, после образования костной мозоли, фиксирующие устройства в обязательном порядке должны быть извлечены!
При наличии множественных смещений, переломах суставной головки, требуется открытая полостная операция — остеосинтез. В процессе хирургического вмешательства, которое проводится под действием общего наркоза, поврежденную кость специалист собирает вручную и фиксирует при помощи специальных титановых пластин. После этого накладываются швы и гипсовая повязка.
Применение методики остеосинтеза позволяет существенно сократить реабилитационный период, в силу обеспечения более быстрого, надежного и качественного срастания кости.
Реабилитационный период и его особенности
Гипс при переломе лучевой кости с сопутствующим смещением накладывают обычно на 4–5 недель. Точные сроки ношения гипса устанавливаются лечащим врачом в индивидуальном порядке. Уже с момента наложения повязки начинается восстановительный период. На начальных этапах больным рекомендуется применение хондропротекторов, препаратов с содержанием кальция, витаминно-минеральных комплексов и иммуномодуляторов.
Спустя неделю-полторы после наложения гипса пациентам уже разрешают поднимать руку, двигать пальцами. С этого момента, предварительно согласованного с доктором, начинаются занятия лечебной физкультурой, направленные на восстановление двигательной активности, работоспособности и функциональности травмированной руки.

Подбирать упражнения должен лечащий врач. Степень допустимой нагрузки и продолжительность занятий регулируется специалистом, по индивидуальной схеме.
Практикуется при восстановлении и диетотерапия. Для скорейшего, успешного восстановления пациенту необходимо включить в свой рацион пищу, богатую белками и кальцием. В ежедневное меню должны входить такие продукты, как яйца, мясо нежирных сортов, рыба, холодец, желе, морепродукты, бобовые.
Для того чтобы полезные вещества лучше усвоились организмом и принесли максимальную пользу, в дневные часы рекомендуется отдавать предпочтение белковой пищи, а вечером употреблять больше продуктов, богатых фосфором и кальцием.
После того, как снимают гипс или лангетную повязку, начинается период активного восстановления. Для того чтобы ускорить этот процесс, доктора рекомендуют пациентам курсы массажа и физиотерапевтические процедуры:
- Электрофорез;
- УВЧ-терапию;
- Магнитную терапию;
- Ультрафиолетовое облучение.
Такие процедуры помогут улучшить обменные процессы, активизировать регенерацию, уменьшить боли и воспалительные проявления, ускорить сращивание костных обломков. Однако, ведущую роль в восстановлении функциональности и подвижности конечности играет лечебная физкультура.
Гимнастические упражнения после снятия гипса рекомендуется выполнять в небольшом тазике, погружая кисти в теплую воду. Хороший эффект дают плавные движения по направлению вверх-вниз, повороты ладонью. Через неделю водной гимнастики можно приступать к сгибательным и разгибательным упражнениям, поворотам ладони. Хороший результат в плане разработки мелкой моторики дают собирание мозаики, пазлов, спичек и т.д.
Перелом со смещением в области лучевой кости требует проведения хирургического вмешательства, ношения гипсовой повязки и последующей комплексной реабилитации. В среднем, этот процесс занимает около 2-3 месяцев — именно столько времени необходимо для сращивания кости и восстановления функций конечности.
Источник
Перелом лучевой кости развивается в том случае, когда человек падает на вытянутую руку. Переломы различаются по направлению и типу перемещения повреждённых фрагментов кости нарушению целостности кожных покровов. Переломы лучевой кости могут быть со смещением и без смещения. В Юсуповской больнице реабилитологи восстанавливают нарушенную функцию верхней конечности после перелома лучевой кости с помощью современных методов реабилитации.
Старший инструктор-методист ЛФК проводит разработку лучезапястного сустава с помощью комплекса гимнастических упражнений. Силу мышц пациенты восстанавливают во время работы на механических и компьютеризированных тренажёрах. Массаж мышц снимает их спазм, способствует восстановлению движений в суставе. Восстановление нарушенной функции конечности проходит быстрее после физиотерапевтических процедур.
Осложнения переломов лучевой кости
Осложнения переломов лучевой кости разделяют на 2 большие группы: непосредственные и отдалённые осложнения травмы. Непосредственные осложнения травмы развиваются из-за влияния повреждений, возникших в результате перелома кости, на нормальное функционирование конечности. Отдалённые последствия травмы представляют осложнения, которые возникли в результате неадекватного лечения или нарушения нормального заживления после травмы.
К непосредственным осложнениям относятся:
- разрывы и травмы нервов, обеспечивающих чувствительность или подвижность конечности;
- травмы сухожилий сгибателей пальцев;
- тугой отёк кисти Турнера;
- повреждение крупных сосудов;
- полный или частный разрыв мышц;
- отрыв мышц от мест крепления к кости;
- острые инфекционные осложнения (при открытых переломах).
К отдалённым последствиям травмы относятся:
- ишемическая контрактура – нарушение подвижности суставов поражённой конечности из-за неверно наложенной гипсовой повязки, которая сдавливает мягкие ткани, нарушая кровоснабжение;
- отдалённые инфекционные осложнения;
- нарушения структуры кости по причине неправильного восстановления костных отломков, не корректно наложенной гипсовой повязки;
- отдалённые последствия гемартроза.
Осложнения перелома лучевой кости усугубляют течение патологического процесса, замедляют образование костной мозоли и восстановление функции верхней конечности. Реабилитологи Юсуповской больницы с первых дней после репозиции костных отломков начинают комплекс лечебной физкультуры и физиотерапевтических процедур, направленных на предотвращение осложнений перелома лучевой кости.
Лечение перелома лучевой кости
Адекватная первая помощь при переломе лучевой кости позволяет избежать осложнений травмы и ускорить восстановление после перелома лучевой кости со смещением. Задачей первой помощи является уменьшение боли, обеспечение покоя пораженной конечности, предотвращение повреждения мягких тканей, которые окружают место перелома. При закрытом переломе конечность фиксируют с помощью лонгеты. Если перелом открытый, останавливают кровотечение и накладывают асептическую повязку на рану, затем выполняют иммобилизации. При переломе лучевой кости со смещением не надо пытаться на месте происшествия восстановить нормальное положение костных отломков, чтобы не повредить окружающие ткани, сосуды и нервы.
В травмпункте пациентам с переломом лучевой кости оказывают первую врачебную помощь. Травматолог проводит оценку состояния пострадавшего с целью определения объёма дальнейшего лечения и предотвращение развития осложнений. После подтверждения факта перелома восстанавливают анатомическую и функциональную целостность травмированной конечности и иммобилизируют руку для того чтобы предотвратить смещения фрагментов сломанной кости.
Травматолог сопоставляет костные фрагменты, фиксирует гипсовой или полимерной повязкой. Врачи при некоторых видах переломов лучевой кости выполняют закрытую или открытую репозицию с последующей фиксацией спицами, накладывают аппарат внешней фиксации. После лечения пациенты нуждаются в восстановлении нарушенной функции верхней конечности.
Реабилитация после перелома лучевой кости
Полное выздоровление после перелома лучевой кости заключается в восстановлении структуры кости, функции конечности (подвижности и чувствительности). Даже при абсолютно адекватном лечении длительное сохранение неподвижности в суставах и мышцах верхней конечности приводит к тому, что пациенту трудно совершать движения, в суставах, которые раньше были ему доступны. Процесс восстановления после травмы занимает длительное время, требует от пациента терпения и желания работать.
Реабилитологи Юсуповской больницы начинают разрабатывать суставы и мышцы при переломе лучевой кости как можно раньше. Сроки начала реабилитационных мероприятий зависят от вида перелома, метода лечения. Если перелом лечат консервативно, то через 3-5 дней, после того, как спадёт отёк, начинают заниматься пальцами кисти.
Вначале выполняют пассивные движения. Берут здоровой рукой палец на сломанной конечности и аккуратно начинают его сгибать во всех суставах. Таким способом разминают по 5-7 минут 3 раза в день все пальцы, кроме большого. Через неделю такой тренировки переходят к активным движениям. Пациент может начинать самостоятельно, без помощи второй руки сгибать пальцы. Очень важно правильно распределять нагрузку. Если в ходе упражнения появилась боль или снова появился отёк, упражнения следует прекратить.
Одновременно с началом пассивных движений в пальцах кисти, приступают к активным движениям в локтевом и плечевом суставах. Пациент поднимает и опускает руку, сгибает её в локте. Делают эти упражнения по 3-5 минут не реже чем 2 раза в сутки, постепенно наращивая нагрузку. Через 3-4 недели, если активные движения пальцами кисти не вызывают боли, начинают увеличивать нагрузку на эти суставы. Нужно взять комок пластилина и разминать его в кулаке. Это упражнение надо делать по возможности часто, в течение недели. После снятия гипса переходить к упражнениям с кистевым эспандером. Заниматься следует не меньше трёх раз в день по 5-7 минут.
Инструктор ЛФК обучает пациента упражнениям на мелкую моторику. К концу четвёртой недели пациент может начинать рисовать или писать поражённой рукой. Можно перебирать по одному зёрнышку рисовую или гречневую крупу. Это позволит сохранить не только силу и подвижность суставов, но и координацию движений пальцев кисти. Можно в качестве упражнения на координацию печатать тексты на клавиатуре компьютера. Если пациент делает упражнения в то время, когда у него установлена гипсовая лангета, то после её снятия, срок реабилитации значительно сократится.
Упражнения должны захватывать все суставные соединения травмированной конечности. Важно регулярно проводить разминку пальцев. Для снятия напряжения в пострадавшей конечности некоторые занятия после снятия гипсовой повязки следует проводить в воде. Продолжительность курса лечебной физкультуры реабилитологи Юсуповской больницы определяют индивидуально. Средняя продолжительность курса лечебной гимнастики составляет 1, 5 месяца.
Реабилитологи обучают пациентов упражнениям, которые можно выполнять дома. Водная гимнастика подразумевает проведение простых упражнений лечебной физкультуры в воде. Занятия можно проводить в ванной. В тёплую воду следует добавить косметическую морскую или пищевую соль. Она упростит процесс проделывания упражнений.
Комплекс состоит из следующих упражнений:
- сгибательные и разгибательные движения ладонями в воде;
- круговые движения кисти;
- повороты в локтевом суставе;
- сжатие и разжимание ладони в кулак.
Продолжительность процедуры от 10 до15 минут. Рекомендуется ежедневно делать 2-3 подхода.
Рекомендованный инструктором комплекс ЛФК пациенты также могут выполнять дома. Следует принять исходное положение «сидя за столом». На столе нужно расположить локти, а под кисти рук подложить тонкую, плоскую подстилку. Кисти необходимо сгибать и разгибать, проделывать вращательные движения. Расположите кисти на столе ребром, а затем наклоняйте руку так, чтобы поверхности стола в начале коснулся мизинец, а затем последовательно все пальцы. Уприте локти о стол, сомкните ладони и наклоняйте их поочерёдно к левому и правому запястью.
ЛФК при переломе лучевой кости
В процессе восстановления функции верхней конечности после перелома лучевой кости важную роль играют тепловые процедуры. Физиотерапевты Юсуповской больницы проводят прогревание самыми разными способами (парафиновыми или озокеритовыми аппликациями). К комплексу гимнастических упражнений добавляют массаж. Для лечения перелома лучевой кости используют следующие процедуры:
- электромагнитное поле ультравысокой частоты (в ходе процедуры ткани поражённой конечности начинают нагреваться, пациент чувствует тепло, ускоряется регенерация, боль слабеет);
- электромагнитного поля низкой частоты – уменьшает отёк, ослабевает дискомфорт и боль;
- ультрафиолетовое облучение способствует увеличению синтеза витамина D, который необходим для всасывания кальция из пищи в пищеварительном тракте;
- электрофорез кальция на область травмы способствует ускорению образования костной мозоли и облегчает восстановление повреждённой костной ткани.
Пройти курс восстановления после перелома лучевой кости по доступной цене можно в клинике реабилитации. Контакт центр работает круглосуточно 7 дней в неделю. Звоните по телефону Юсуповской больницы и запишитесь на примем.
Источник
Если пациент после неудачного падения травмировал руку около запястья, но боль терпимая и пальцами с трудом, но двигать можно, то человек часто решает подождать и не спешит в больницу. Однако это может быть перелом лучевой кости — и если его не лечить, то он может обернуться серьезными последствиями, вплоть до потери трудоспособности.
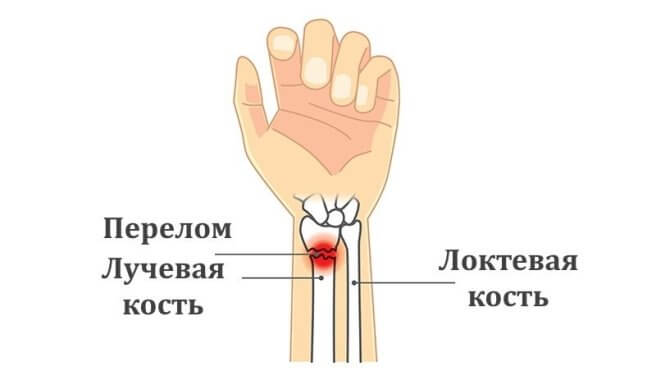
Легкомысленное отношение к этому виду травм довольно распространено, их считают нетяжелыми. Пациенты думают, что гипс — это все, что нужно для лечения, и пренебрегают рекомендациями врача относительно разработки руки упражнениями, тратят время больничного листа на отдых и ничегонеделание. Они не подозревают о последствиях такой, вроде бы легкой травмы.Лучше заранее узнать о том, как проявляется этот перелом, какие методы лечения применяются в современной практике, и как необходимо разрабатывать руку после освобождения ее от гипса.
Травма распространенная, ее доля достигает 16% всех случаев бытового травматизма. Чаще страдают лица с развившимся остеопорозом, в первую очередь женщины в возрасте менопаузы. Именно эта категория населения должна избегать ситуаций с повышенным риском падения.
Немного об анатомии
Лучевая кость входит в состав предплечья, продолжается от локтя до запястья. Верхняя (проксимальная) часть этой кости сочленяется с локтем и является более массивной, чем нижняя (дистальная) часть. Именно поэтому нижняя треть лучевой кости около запястья более хрупкая.
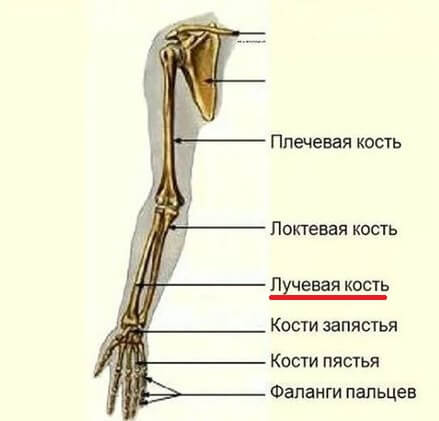
Вместе с лучевой предплечье образует еще одна кость — локтевая. Она более массивная и потому реже подвергается переломам.
Какими бывают переломы
Механизм получения травмы — это падение (в основном с высоты собственного роста) на руки, вытянутые вперед для опоры. Поскольку большинство людей — правши, то при падении они пытаются опереться на правую руку. Следовательно, травм правой лучевой кости регистрируется намного больше, чем левой.
В зависимости от причины такие переломы бывают:
- патологические — в них виновато даже не воздействие механической силы (в ситуации падения), а остеопороз — состояние хрупкости костей, наступающее по мере старения или при некоторых заболеваниях; если человек опирается, падая, на пораженную лучевую кость, перелом практически гарантирован;
- травматические — итог воздействия слишком большой физической нагрузки, удара, скручивания.
При закрытом переломе лучевой кости разъединяется на фрагменты лишь кость, но не мышцы и кожа над ней. Они могут быть отечными или с кровоизлиянием, но не разорваны. При чрезмерном или резком воздействии причинного фактора наступает открытый перелом — к нарушению целостности кости присоединяется разрыв мышц и кожи на ней; получается рана, в которой видны концы кости.
С анатомической точки зрения, подразделение переломов луча выглядит так:
- внутрисуставные — ломается часть, входящая в лучезапястный сустав, а также шиловидный отросток (часть луча, сочленяющаяся с локтевым суставом);
- вне сустава — на протяжении трубчатой части кости.
Тело кости, собственно сама «трубка», в 75% случаев переламывается в нижней трети, почти около кисти. Это классифицируется как перелом лучевой кости в типичном месте. Намного реже луч переламывается в среднем и верхнем сегменте.
Линия разлома может быть разной и давать поперечные, косые, продольные, Т-образные, винтообразные; оскольчатые (более двух фрагментов) переломы. Нередкое явление — вколоченные переломы (обломки лучевой кости как бы заходят друг в друга, «вколачиваются» будто молотком).
Каждому типу травмы может сопутствовать смещение отломков, наступающее вследствие непроизвольных подергиваний мышц конечности.
Перелом лучевой кости в типичном месте
Пациент, падая, инстинктивно пытается смягчить удар о землю и выпрямляет перед собой руку — согнутую в запястье либо разогнутую в нем (то есть опирается на основание ладони). В зависимости от этого нижняя треть лучевой кости получает повреждение по разному типу:
- Сгибательный, носящий название по фамилии травматолога Смита. Наступает при опоре падающего на согнутую кисть, она развернута к тыльной стороне конечности. Тогда образовавшийся костный отломок движется к наружной поверхности предплечья.
- Разгибательный, названный в честь ирландского хирурга Коллиса. Случается, если падающий при падении опирается на ладонь. В итоге рука переразгибается в запястном суставе и обломанный конец отклоняется к тыльной стороне.
Перелом лучевой кости со смещением
Под этим понимают сдвиг обломков, причиной которого становятся сокращения мышц конечности. Смещение острых фрагментов кости наносит дополнительную травму — ранит окружающие сосуды, нервные пучки, кожу.
Сдвигаться отломки могут поперечно и в продольном направлении. В последнем случае они двигаются вдоль и вверх кости. При поперечном смещении один из двух отломков идет либо в правую, либо в левую сторону.
Травма, сопровождаемая смещением отломков, часто соседствует с переломом лучевой кости без смещения.
Перелом лучевой кости без смещения
Поскольку мышцы вблизи запястья слабее, чем те, что работают в сегменте предплечья, то сдвига отломков может не произойти. Тогда перелом луча без смещения ограничивается трещиной в кости, без расхождения отломков — что намного безопаснее для пациента. Трещина располагается на поверхностном участке кости, даже без проникновения в глубину. Это характерно для спортивного типа людей, моложе 40 лет.
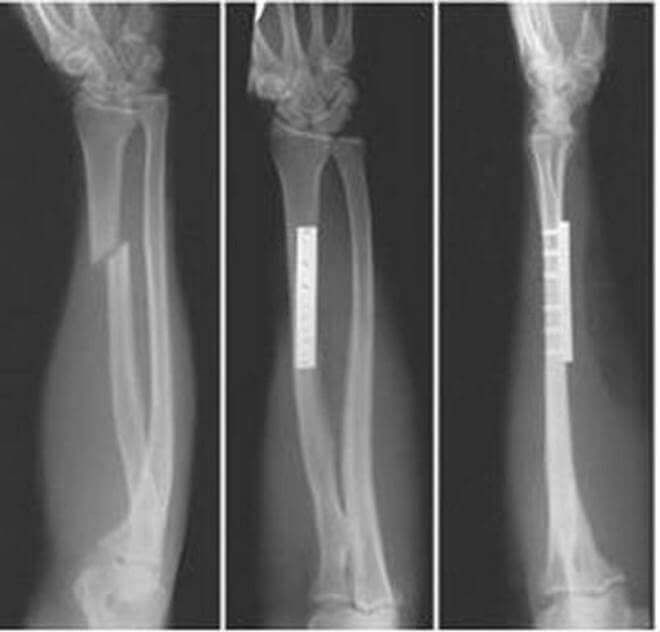
Диагностика
Традиционным способом выявления перелома лучевой кости служит рентген. Не потерял он значения и теперь — признан «золотым стандартом» в диагностической практике подобных травм.
Рентгенографию верхней конечности проводят в двух проекциях. На снимке врач увидит не только наличие перелома, но и сможет установить его характер, количество и состояние отломков. Все эти сведения определяют, какое лечение понадобится больному.
С подозрением на перелом лучше обращаться в травмопункт или крупную больницу. Они в обязательном порядке имеют рентгеновскую установку. Этого не скажешь обо всех частных медицинских центрах: разрешение поставить рентгеновский аппарат выдается далеко не каждой клинике.
В некоторых сложных случаях или для выявления осложнений прибегают к компьютерной томографии или МРТ. Снимки, полученные этими методами, более подробные, поскольку содержат изображения не только костных структур, но и мягких — связок, мышц, сосудов.
Симптомы
Признаки или, как говорят медики, симптомы перелома лучевой кости делятся на две группы.
Относительные признаки — боль, отек, невозможность движения, деформация руки — указывают, скорее, на вероятность перелома, но не являются стопроцентными.
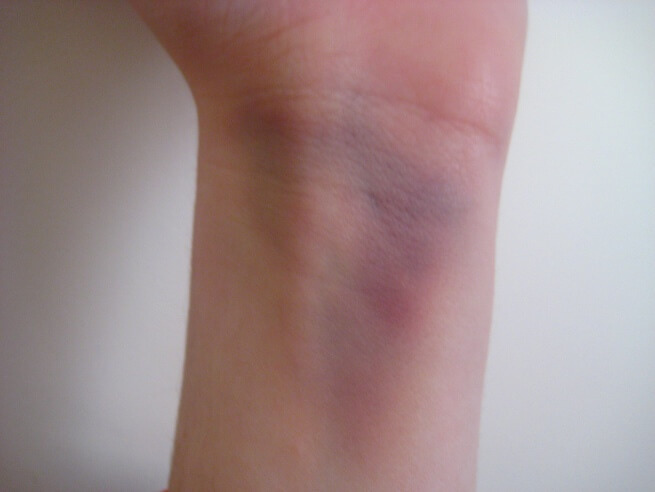
Когда человек ломает лучевую кость, то испытывает сильную боль. Она становится интенсивнее при попытках движения рукой. В случае травмы открытого типа боль особенно остра. Однако люди по-разному переносят боль — у одного малейшее движение вызывает сильный болевой приступ, другой испытывает умеренную болезненность. Ограничение объема движений пальцами и сгибаний, вращений в запястье — тоже признак его травмирования.
Если перелом нижнего конца лучевой кости закрытый, без смещения или вовсе простая трещина, то боль может быть минимальной. Тогда травмированный часто игнорирует необходимость обращаться за медицинской помощью — а это чревато вторичными осложнениями.
Отек в области запястья — еще один относительный признак, результат воспалительной реакции и расширения сосудов в месте травмы. Сюда же относится и гематома — излитие крови из нарушенных сосудов под кожу.
Деформация руки в месте травмы происходит из-за отека и смещения отломков.
Относительные признаки могут наблюдаться не только при переломах, но и при ушибах, растяжении связок в этой области, вывихах.
Абсолютные признаки переломов, или фрактур, — ненормальная подвижность в месте травмы, хруст костных отломков. Такие признаки достоверно указывают на наличие перелома.
Патологическая (ненормальная) подвижность руки в этом месте — это, например, когда рука стала разгибаться в запястье сильнее положенного. Проверять наличие такого признака должен только врач. Неумелая проверка кости на патологическую подвижность способна дополнительно травмировать руку.
Крепитация — попросту хруст отломков. Если человек в момент травмы слышит такой звук, значит, случился перелом. После наступления травмы убеждаться в наличии крепитации имеет право только врач. Это может доставить дополнительные повреждения осколками кости.
Если при травме произошло смещение костных фракций по длине, то можно увидеть, что рука стала короче.
Первая помощь при переломе лучевой кости руки
На месте получения травмы пострадавшему как можно скорее оказывают первую помощь . Важны 3 слагаемых первой помощи: покой, обезболивание, холод.
Покой, то есть ограничение движений в месте травмы (по-научному — иммобилизация) — самое первое, что нужно обеспечить пациенту. Если перелом закрытого типа, то накладывают шину. Вместо шины можно взять доску и любой другой твердый и желательно плоский предмет. Шину прибинтовывают к руке (приматывают подручными средствами — галстуком, шарфом) от середины плеча и до верхней трети ладони.
Если случился открытый перелом, из раны идет кровотечение, то сначала занимают им. Накладывают жгут (подойдет ремень, свернутая ткань). И только после этого обездвиживают руку шиной.
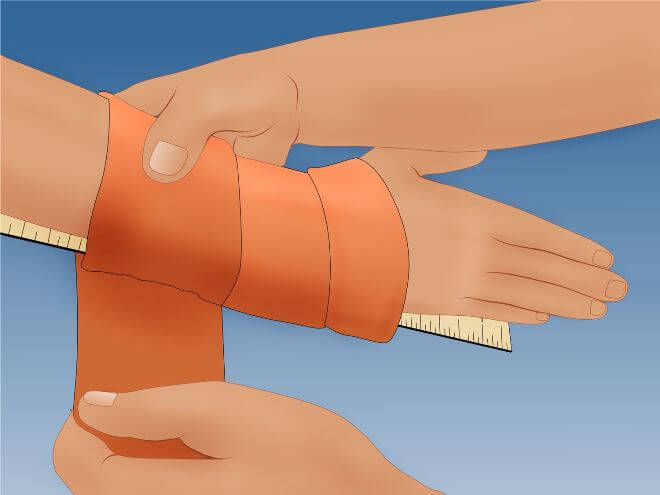
Фиксация руки снижает боль, предотвращает дополнительное перемещение отломков, тем самым снижая травмирование мягких тканей.
При травме рука отекает, поэтому важно позаботиться, чтоб ничто не пережимало нервные пучки и сосуды конечности. Для этого с поврежденной руки снимают все браслеты и часовые ремешки (даже если они не тугие, при появлении отека станут таковыми). Пальцы освобождают от колец.
Для уменьшения боли и недопущения болевого шока (редко развивается при таких переломах) пациенту дает таблетку типа дексалгина, ибупрофена, кетонала. Если есть возможность, лучше ввести их в инъекциях.
Холод (лед, замороженное мясо, грелка со льдом) тоже хорошо снимает боль и, главное, отек. Однако нужно обернуть источник холода в ткань, прежде чем прикладывать. Иначе можно устроить пациенту обморожение мягких тканей.
Чем быстрее и лучше пациенту окажут первую доврачебную помощь, тем благоприятнее пойдет сращение луча.
Лечение переломов лучевой кости
Такие повреждения подлежат как консервативному лечению (гипс), так и оперативному. Конкретные лечебные мероприятия продиктованы исключительно характером перелома.
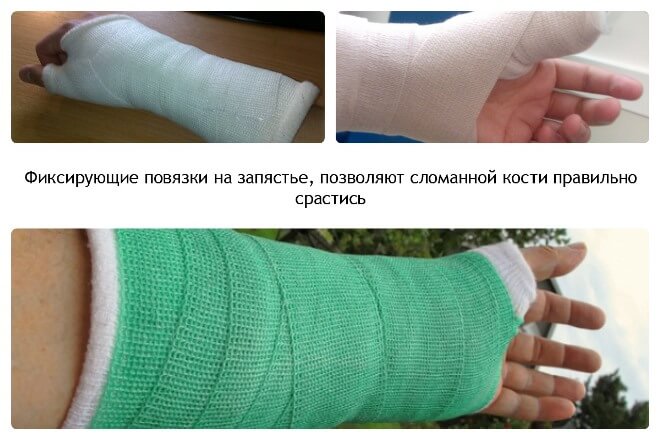
Закрытую травму, не вызвавшую смещения фрагментов, обычно лечат амбулаторно. В травмопункте накладывают гипс или более современный вариант — полимерную повязку, если к этому нет противопоказаний. Наложенная повязка обеспечивает неподвижность руки от нижней трети плеча, на протяжении всего предплечья и до основания пальцев. Из гипса формируют либо спиральную глухую повязку, либо лонгету («незамкнутая» повязка, после спадения отека примерно через 5 дней ее дополнительно стягивают).
Полимерная повязка, во-первых, более легкая, а, во-вторых, с ней не запрещается мыться.
После гипсования пациента отпускают на домашнее лечение. Он должен:
- следить, не нарастает ли отек под гипсом (он может сдавливать руку больше, чем надо, — тогда необходимо исправление повязки);
- на 5–7-е сутки повторно прийти на рентген (примерно в эти сроки спадает первичная отечность и отломки способны снова прийти в движение).
Не поможет консервативное лечение в более тяжелых случаях — при открытом, оскольчатом переломе, вызвавшем смещение отломков. Лечение при переломе лучевой кости со смещением — это оперативное вмешательство.
Суть операции при травме, сопровождаемой смещением, — сопоставление костных фрагментов (репозиция) в нормальном положении и фиксация в нем.
Такая репозиция бывает консервативной манипуляцией, если производится по закрытому типу, то есть без прямого доступа, через кожу. Травматолог вручную составляет обломки, складывает их, как в кубике Рубика. От точности репозиции всех обломков при осколочных переломах зависит их успешное срастание.
Открытая репозиция начинается с разреза и обеспечения доступа к сломанной кости. Далее манипулируют отломками, составляя их в правильном положении. После этого их нужно надежно закрепить.
Фиксаторами отломков лучевой кости выступают:
- спицы (их применение сокращается);
- пластины с винтами;
- изредка дистракционные аппараты.
Осложнения и возможные последствия
Сюда можно отнести инфекционные осложнения операций. Инфекция способна проникнуть через спицы, а также открытый доступ к ране во время вмешательства. Во избежание таких последствий пациентам с профилактической целью назначают курс антибиотиков.
Еще один минус хирургического лечения, например с закреплением обломков спицами, — удлинение периода реабилитации.
Чем опасен перелом лучевой кости в детском возрасте
Они объясняются иным строением и функционированием костной ткани детей. В момент нанесения травмы толстая надкостница детей действует как фиксатор — не дает отломкам разойтись. Перелом получается по типу «зеленой ветки»: кость сломана, а обломки не смещены. Костная ткань ребенка заживет намного скорее, чем у взрослого.
Однако такие переломы, полученные в детском возрасте, несут существенную опасность. Они способны вызвать раннее закрытие ростковой зоны (располагается у трубчатых костей вблизи суставных сочленений). Костная основа прекращает расти и впоследствии руки окажутся разной длины.
Сроки восстановления
Под восстановлением понимают не только сращение луча, но и возвращение полной работоспособности кисти и руки в целом.
Восстановление займет примерно 6–8 недель. На это влияет состояние здоровья пациента, характер перелома, вид операции.
Не стоит нарушать рекомендации врача относительно длительности ношения гипса. Это
