Малые перелом таранной кости
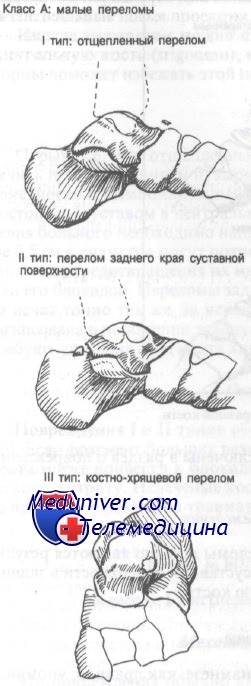
Малые переломы таранной кости. Диагностика и лечение
Таранная кость является второй, наиболее часто подвергающейся переломам костью предплюсны. Она удерживается на месте связками и не имеет мест прикрепления мышц. Кроме того, 60% ее поверхности покрыто суставным хрящом. Сосуды, питающие кость, не проникают через суставной хрящ, а входят через дельтовидную и таранно-пяточную связки, переднюю капсулу и щели в плюсне. Следовательно, кровоснабжение здесь весьма скудно и после переломов со смещением нередко развивается аваскулярный некроз. Переломы таранной кости в проксимальном отделе особенно предрасположены к развитию аваскулярного некроза проксимального фрагмента.
Наиболее типичными переломами таранной кости являются отщепленные (краевые), или отрывные, за которыми по частоте следуют переломы шейки, тела и, наконец, головки таранной кости. Костно-хрящевые переломы таранной кости — нередкое явление. Как правило, они возникают при инверсионном или эверсионном повреждении голеностопного сустава. В этом случае таранная кость вдавливается в наружную или внутреннюю лодыжку, что приводит к перелому хряща. Эти типы повреждений более подробно рассмотрены в разделе о заболеваниях и повреждениях голеностопного сустава.
Нижеприведенная классификация основана на рентгенографических и клинических данных и является модификацией системы, разработанной Coltart:
I. Класс А – малые переломы таранной кости:
– I тип: отщепленные (краевые) переломы таранной кости
– II тип: переломы заднего суставного отростка (суставной поверхности)
– III тип: костно-хрящевые переломы

II. Класс Б большие переломы таранной кости:
– I тип: переломы головки таранной кости
– II тип: переломы шейки таранной кости
– III тип: переломы тела таранной кости
III. Класс В (переломовывихи таранной кости)
Класс А: малые переломы таранной кости
Отщепленные переломы — наиболее часто встречающийся тип переломов таранной кости. Костно-хрящевые переломы не будут рассмотрены в этой статье, поскольку они включены в статью о повреждениях голеностопного сустава.
Отщепленные, или отрывные, переломы обычно являются результатом чрезмерного сгибания с упором суставной поверхности в задний край большеберцовой кости и пяточную кость.
У больных с переломами I типа в анамнезе, как правило, упоминается резкое скручивание голеностопного сустава. Нередко при этом слышен щелчок. У больного отмечают припухлость, болезненность и глубокую боль неопределенной локализации. Боль усиливается при движении и вследствие смещения фрагмента может возникнуть блокада сустава. Болезненность максимальна на тыльной поверхности стопы у края таранной кости. При переломах II типа, как правило, больной ощущает боль по задненаружному краю, отмечается болезненность при пальпации и припухлость.
Переломы класса А на рентгенограммах обычно еле заметны. Иногда можно обнаружить лишь небольшой отрывной костный фрагментнад местом поражения. Для обнаружения фрагмента могут понадобиться специальные косые проекции.
Иногда за перелом можно принять округлую, с гладкими краями треугольную кость (trigonum), но знание ее типичной локализации и формы поможет избежать этой ошибки.
Лечение малых переломов таранной кости
Отрывные, или отщепленные, переломы класса А, I типа следует лечить прикладыванием пузыря со льдом; приподнятым положением конечности и иммобилизацией коротким гипсовым сапожком с голеностопным суставом в нейтральном положении. Для последующего ведения больного необходимо направление к ортопеду. Фрагменты больше 0,5 см в диаметре могут потребовать удаления или внутренней фиксации для предотвращения их миграции в полость сустава с последующей его блокадой. Переломы заднего края суставной поверхности II типа лечат точно так же, за исключением того, что стопа должна быть загипсована в положении эквинуса под углом 15°. Повреждения III типа требуют удаления фрагмента хирургическим путем.
Повреждения I и II типов обычно не имеют отдаленных последствий. Если фрагмент больших размеров, то несращение и миграция фрагмента могут привести к блокаде сустава и впоследствии к травматическому артриту. Нелеченые костно-хрящевые переломы III типа часто приводят к развитию травматического артрита.
Видео анатомии таранной кости стопы
Посетите раздел других видео уроков по анатомии человека.
– Также рекомендуем “Большие переломы таранной кости (голоки, шейки, тела). Диагностика и лечение”
Оглавление темы “Переломы костей голени, стопы”:
- Переломы диафиза большеберцовой и малоберцовой костей. Диагностика и лечение
- Переломы (травмы) голеностопного сустава. Классификация, диагностика и лечение
- Переломы бугра и отростков пяточной кости. Классификация, диагностика и лечение
- Переломы тела пяточной кости. Диагностика и лечение
- Малые переломы таранной кости. Диагностика и лечение
- Большие переломы таранной кости (голоки, шейки, тела). Диагностика и лечение
- Вывихи таранной кости. Диагностика и лечение
- Перелом ладьевидной кости. Классификация, диагностика и лечение
- Перелом кубовидной или клиновидных костей. Диагностика и лечение
- Переломы плюсневых костей. Диагностика и лечение
Источник
На долю таранной кости приходится менее 0,5% от всех зарегистрированных случаев переломов, но специалисты причисляют эту травму к числу очень сложных и грозящих опасными последствиями. К таранной кости прилегают прочие элементы стопы, образуя голеностопный и пяточный суставы, принимающие на себя колоссальные нагрузки при беге или ходьбе.
 Фото 1. Неудачный прыжок может стать причиной опасного перелома. Источник: Flickr (Martin Gommel).
Фото 1. Неудачный прыжок может стать причиной опасного перелома. Источник: Flickr (Martin Gommel).
Локализация и строение таранной кости
Таранная кость размещается непосредственно в голеностопе, в пространстве между тремя более крупными костями: большой и малой берцовых и пяточной. Она сравнительно мала по габаритам и состоит из нескольких частей:
- Головки, прилегающей к ладьевидной кости.
- Блока, который как вилкой охватывается двумя лодыжками, а снизу непосредственно прилегает к пяточной кости.
- Заднего отростка, имеющего медиальный и латеральный бугорки, между которыми находится сухожилие.
Кровоснабжение костной ткани производится посредством тыльной артерии стопы и двух берцовых артерий.
Это интересно! Таранная кость – одна из немногих в человеческом организме, к которой не прикреплена ни единая мышца.
Причины и механизм перелома
В подавляющем большинстве случаев травмы таранной кости бывают вызваны ДТП, либо неудачными падениями у спортсменов или танцоров. Кроме того, причиной может послужить прыжок с большой высоты, резкий тяжелый удар.
При совершении прыжка с высоты кость с определенным усилием зажимается с двух сторон пяточной и большой берцовой костями, что может спровоцировать компрессионный перелом.
Классификация переломов таранной кости
Несмотря на малые размеры кости, ее разлом может иметь множество разновидностей, влияющих на методику лечения, период восстановления и прогнозы дальнейшего правильного функционирования голеностопа пострадавшего.
Перелом со смещением и без
Наличие смещения во многом определяется силой внешнего воздействия. Тот факт, что к таранной кости не прикрепляются мышцы, в данном случае является ее преимуществом, поскольку именно сильные сокращения мускулатуры нередко становятся причиной смещения, в буквальном смысле разводя в стороны отломки.
Кроме того, как и любой другой перелом, травма может носить закрытый, либо открытый характер.
По локализации
- Латеральный отросток. Согласно медицинской статистике, подобные переломы чаще всего фиксируются у любителей скейтборда.
- Задний отросток. Такие переломы фиксируются крайне редко и бывают вызваны аномальным сгибанием ноги в районе голеностопа. Многие обратившиеся за помощью лица – футболисты.
- Тело и шейка. Ломаются чаще всего.
Признаки травмы
Травмирование таранной кости носит характерную для всех переломов симптоматику, проявляющуюся, в первую очередь, в виде сильной отечности и гематом в районе голеностопа.
Если перелом осложняется смещением, может отмечаться заметная деформация и сильные боли при малейшем движении, либо при пальпации.
Обратите внимание! Вывих кости проявляется несколько иначе – основной источник боли при этом смещается в район ахиллова сухожилия.
Еще один важный симптом – болезненные ощущения при сгибании первого пальца. Так происходит, потому что палец напрямую соединен с таранной костью посредством сухожилия.
Характер симптомов во многом определяется конкретным местоположением перелома:
- Если травмирован задний отросток – основные боли проявляются в районе ахиллова сухожилия, значительно возрастая при пальпации или любых попытках движения.
- При повреждении шейки (особенно при переломе со смещением) голеностоп и стопа могут приобрести видимую деформацию.
- Краевые переломы дают не столь выраженные болевые ощущения и нередко принимаются пострадавшими за сильные ушибы. Пренебрежение лечением в таких ситуациях приводит к появлению застарелых переломов, гораздо хуже поддающихся любой терапии.
Первая и доврачебная помощь при переломе
Любая травма голеностопа достаточно сложна в диагностике, особенно в домашних условиях. Определить, имеет ли место перелом, и какая именно кость сломана, без использования специального медицинского оборудования практически невозможно.
Тем не менее, прежде чем пострадавший попадет в руки врачей, нужно оказать ему неотложную доврачебную помощь:
- Больного нужно успокоить и разместить поврежденную конечность таким образом, чтобы сломанная нога испытывала минимальную нагрузку. Наступать на больную ногу ни в коем случае нельзя, поскольку смещение отломков может усилиться. Одновременно с этими действиями необходимо вызвать бригаду скорой помощи.
- Аккуратно снять с ноги носки и обувь. Если это действие будет причинять больному нестерпимую боль – возможно их придется разрезать.
- Пострадавшему нужно поставить инъекцию обезболивающего, либо дать таблетированные препараты (Анальгин, Ибупрофен, Нимесил и т.п.). Закрытый перелом можно дополнительно обезболить кратковременным прикладыванием льда.
- При открытой форме перелома необходимо обработать рану и перевязать ее стерильным бинтом.
- Если больной будет доставлен в медицинское учреждение не на скорой, необходимо обеспечить ему оптимальные условия транспортировки.
Методы диагностики
Чтобы верно диагностировать перелом, травматолог назначит рентген в трех (прямой, косой и боковой) обязательных проекциях и двух (Broden и Canale) по необходимости. Эти меры позволят травматологу получить максимально полную и достоверную картину травмы.
Если результаты рентгена все же оставляют долю сомнений, больному может быть назначена процедура КТ. Выявить аваскулярный некроз или повреждение купола стопы поможет МРТ.
 Фото 2. Для выбора методики лечения потребуется сделать несколько рентген-снимков. Источник: Flickr (Luigi D’Argenzio).
Фото 2. Для выбора методики лечения потребуется сделать несколько рентген-снимков. Источник: Flickr (Luigi D’Argenzio).
Лечение перелома
Выбор тактики лечения определяется врачом на основе характера перелома.
Практикуется применение таких методик:
- Простая иммобилизация.
- Закрытая репозиция отломков.
- Остеосинтез (открытая репозиция).
Иммобилизация
Простой перелом может быть вылечен наложением гипсовой или полимерной повязки с металлической вставкой в подошве. Для предотвращения возможных осложнений пациенту будет рекомендовано как можно чаще держать ногу в возвышенном положении и принимать прописанные врачом обезболивающие препараты.
После снятия гипса и подтверждения срастания кости рентгеновским снимком больному будет разрешено аккуратно нагружать стопу, постепенно увеличивая длительность и интенсивность упражнений.
Закрытая репозиция
Применяется при наличии перелома со смещением, когда существует необходимость сопоставления отломков. Процедура чрезвычайно болезненная и требует внутрикостной анестезии. Суть процедуры заключается в том, что пациент укладывается на живот и сгибает травмированную ногу в колене. Ортопед с силой тянет стопу за пятку, одновременно сгибая ее.
После успешной репозиции пациенту накладывается временный гипс и назначаются обезболивающие средства. Спустя 7-8 недель накладывается новая повязка при положении стопы под прямым углом. Общая иммобилизация длится не менее 4 месяцев.
Открытая репозиция
Может быть показана в таких случаях:
- Отломки смещены на расстояние более 1 см.
- Перелом имеет открытую форму.
- Имеет место невправимый вывих или переломовывих.
- Существует риск осложнений, ведущих к некрозу кости.
Хирургическое вмешательство должно производиться как можно раньше (желательно в первые 6-8 часов после травмирования).
После совмещения отломков поврежденная кость фиксируется при помощи металлических спиц, винтов или пластин. Если кость оказывается раздробленной на мельчайшие несопоставимые осколки, они могут быть полностью удалены, а соседние кости, составляющие сустав, совмещены. После срастания голеностоп такого пациента навсегда останется неподвижным.
Осложнения перелома
Повреждение таранной кости при определенных обстоятельствах может угрожать пациенту серьезными осложнениями:
- Остеомиелитом.
- Повреждением хрящевой ткани, нервных окончаний, кровеносных сосудов.
- Некрозом (отмиранием) кости.
- Выраженным болевым синдромом.
- Неправильным функционированием стопы или голеностопа.
В самых сложных ситуациях подобная травма может привести к длительной нетрудоспособности и инвалидности. По статистике, инвалидами становятся почти 30% пострадавших.
Осложнения могут проявиться вследствие несвоевременного обращения к врачу, неправильно выполненной репозиции отломков, неверно выбранной тактики лечения, либо халатного отношения к проблеме самого больного.
Последствия
Самыми неприятными последствиями, вплоть до некроза, может грозить травмирование кровеносных сосудов, питающих таранную кость. Случиться это может из-за несвоевременного или неверного лечения, либо вследствие передавливания сосудов костными отломками.
Реабилитационный период
Программа реабилитации должна составляться для каждого пациента индивидуально, после тщательного изучения лечащим врачом рентгеновских снимков. В нее могут входить такие мероприятия:
- Самомассаж или курс лечения у массажиста.
- Лечебная физкультура. Отличную эффективность могут показать упражнения в воде.
- Физиопроцедуры: аппликации с парафином, электрофорез и т.п.
Сроки восстановления
При подобных переломах сроки восстановления во многом определяются возрастом больного и тяжестью полученной травмы. В среднем, стандартный перелом таранной кости срастается около 4 недель. Если имеет место смещение, срок этот увеличится как минимум вдвое.
Упражнения и лечебная физкультура
После удаления гипсовой повязки пациенту необходимо будет постепенно восстанавливать утраченные функции голеностопа и пальцев ноги, аккуратно увеличивая нагрузки. Очень важно не перегружать ногу и ежемесячно проходить рентгенографический контроль у лечащего врача.
Профилактика
Применительно к таранной кости профилактические мероприятия будут мало чем отличаться от общих советов врачей-ортопедов:
- Следует правильно питаться и в полной мере обеспечивать организм питательными веществами, необходимыми костным тканям.
- Постараться вести здоровый образ жизни, заменив алкоголь и пристрастие к табаку на ежедневные физические упражнения.
- Избегать падений и прыжков с большой высоты.
- При занятиях экстремальными и контактными видами спорта уделять внимание собственной защите и безопасности.
Источник
Малые перелом таранной кости
Таранная кость является второй, наиболее часто подвергающейся переломам костью предплюсны. Она удерживается на месте связками и не имеет мест прикрепления мышц. Кроме того, 60% ее поверхности покрыто суставным хрящом. Сосуды, питающие кость, не проникают через суставной хрящ, а входят через дельтовидную и таранно-пяточную связки, переднюю капсулу и щели в плюсне. Следовательно, кровоснабжение здесь весьма скудно и после переломов со смещением нередко развивается аваскулярный некроз. Переломы таранной кости в проксимальном отделе особенно предрасположены к развитию аваскулярного некроза проксимального фрагмента.
Наиболее типичными переломами таранной кости являются отщепленные (краевые), или отрывные, за которыми по частоте следуют переломы шейки, тела и, наконец, головки таранной кости. Костно-хрящевые переломы таранной кости — нередкое явление. Как правило, они возникают при инверсионном или эверсионном повреждении голеностопного сустава. В этом случае таранная кость вдавливается в наружную или внутреннюю лодыжку, что приводит к перелому хряща. Эти типы повреждений более подробно рассмотрены в разделе о заболеваниях и повреждениях голеностопного сустава.
Нижеприведенная классификация основана на рентгенографических и клинических данных и является модификацией системы, разработанной Coltart:
I. Класс А — малые переломы таранной кости:
— I тип: отщепленные (краевые) переломы таранной кости
— II тип: переломы заднего суставного отростка (суставной поверхности)
— III тип: костно-хрящевые переломы
II. Класс Б большие переломы таранной кости:
— I тип: переломы головки таранной кости
— II тип: переломы шейки таранной кости
— III тип: переломы тела таранной кости
III. Класс В (переломовывихи таранной кости)
Класс А: малые переломы таранной кости
Отщепленные переломы — наиболее часто встречающийся тип переломов таранной кости. Костно-хрящевые переломы не будут рассмотрены в этой статье, поскольку они включены в статью о повреждениях голеностопного сустава.
Отщепленные, или отрывные, переломы обычно являются результатом чрезмерного сгибания с упором суставной поверхности в задний край большеберцовой кости и пяточную кость.
У больных с переломами I типа в анамнезе, как правило, упоминается резкое скручивание голеностопного сустава. Нередко при этом слышен щелчок. У больного отмечают припухлость, болезненность и глубокую боль неопределенной локализации. Боль усиливается при движении и вследствие смещения фрагмента может возникнуть блокада сустава. Болезненность максимальна на тыльной поверхности стопы у края таранной кости. При переломах II типа, как правило, больной ощущает боль по задненаружному краю, отмечается болезненность при пальпации и припухлость.
Переломы класса А на рентгенограммах обычно еле заметны. Иногда можно обнаружить лишь небольшой отрывной костный фрагментнад местом поражения. Для обнаружения фрагмента могут понадобиться специальные косые проекции.
Иногда за перелом можно принять округлую, с гладкими краями треугольную кость (trigonum), но знание ее типичной локализации и формы поможет избежать этой ошибки.
Лечение малых переломов таранной кости
Отрывные, или отщепленные, переломы класса А, I типа следует лечить прикладыванием пузыря со льдом; приподнятым положением конечности и иммобилизацией коротким гипсовым сапожком с голеностопным суставом в нейтральном положении. Для последующего ведения больного необходимо направление к ортопеду. Фрагменты больше 0,5 см в диаметре могут потребовать удаления или внутренней фиксации для предотвращения их миграции в полость сустава с последующей его блокадой. Переломы заднего края суставной поверхности II типа лечат точно так же, за исключением того, что стопа должна быть загипсована в положении эквинуса под углом 15°. Повреждения III типа требуют удаления фрагмента хирургическим путем.
Повреждения I и II типов обычно не имеют отдаленных последствий. Если фрагмент больших размеров, то несращение и миграция фрагмента могут привести к блокаде сустава и впоследствии к травматическому артриту. Нелеченые костно-хрящевые переломы III типа часто приводят к развитию травматического артрита.
Источник статьи: https://meduniver.com/Medical/travmi/malie_perelomi_tarannoi_kosti.html
Современные хирургические методы излечения перелома таранной кости стопы
Случаи перелома таранной кости составляют менее одной сотой от общей статистики переломов и менее пятой части от числа переломов костей стопы.
Тем не менее, это одна из тяжелейших травм, сложная в диагностике и лечении. Крайне редко наблюдается отдельное травмирование таранной кости, как правило, оно в 65% случаев сочетается с переломами: пяточной кости(10%), медиальной лодыжки (20-29%), других костей бедра и стопы, а также разрывами межберцового синдесмоза.
Анатомия и значение таранной кости
Таранная кость — не из тех костей, которые можно изъять из скелета, пустить на создание, например, Евы и продолжить вполне комфортную жизнь.
Значение этой небольшой, на 70% покрытой хрящевой тканью и не прикреплённой ни к одной мышце косточки, переоценить невозможно.
Располагаясь между берцовыми костями и голеностопом, она практически принимает на себя всю статическую и динамическую нагрузку от тела, перераспределяя её на ступни.
В таранной кости выделяются такие функциональные зоны, как:
Головкой таранная кость входит в контакт с ладьевидной костью, нижняя её часть соединяется с пяточной костью, а тело с двух сторон обхватывают большеберцовая и малоберцовая кости. На заднем отростке выдаются два бугорка — латеральный и медиальный, разделённые сухожилием.
Вопреки мнению некоторых специалистов, таранная кость довольно хорошо снабжается кровью, благодаря трём артериям: задней большеберцовой, передней большеберцовой и малоберцовой.
Механизмы и причины переломов
Причиной такой серьёзной травмы являются чрезмерные резкие нагрузки в области голеностопа, которые провоцируются:
- Неловким движением во время занятий спортом, балетом и подобными упражнениями.
- Падением с высоты;
- Воздействием тяжёлого предмета на нижнюю часть ноги.
Сильный выгиб стопы в подъёме (как в балетной позиции на носках) может привести к перелому шейки, а обратное сгибание, превышающее запас прочности — заднего отростка. Если же такой перегиб сопровождается подворотом, то возможен разлом наружного отростка.
При вертикальном ударе, кость защемляется между берцовыми и пяточной костями, и происходит компрессионный перелом таранной кости с образованием осколков.
Кроме того, резкое тыльное разгибание плюс осевая нагрузка или сильное подошвенное сгибание часто заканчиваются вывихом или смещением тела таранной кости.
Формы и классификация
Независимо от локализации перелома (шейка, тело, головка), выделяют четыре основные их типа:
- Перелом таранной кости без смещения;
- Перелом таранной кости со смещением, с сопутствующим подвывихом в подтаранном суставе;
- Вывих в таранно-ладьевидном суставе;
- Вывих тела таранной кости в голеностопе.
Как и другие переломы, перелом таранной кости бывает закрытой и открытой формы.
Симптомы и другие способы диагностики
Симптоматика переломов таранной кости часто схожа с другими травмами в этой области, например, растяжением связок:
- Отёчность и боль в области голеностопа;
- Сильная боль при попытке встать или движении большого пальца;
- При наличии смещения, визуальная деформация голеностопа;
- Заклинивание и крепитация (хруст) отломков при пальпации.
Если наружный осмотр не дал достоверной картины нарушений внутренних структур кости, необходимо провести рентгенографию в прямой, боковой, косой Broden и Canale проекциях, сделать КТ или МРТ поражённой области для постановки точного диагноза.
Последствия перелома таранной кости стопы
И без того сложная травма тарной кости, зачастую осложняется трещинами костей лодыжки, пяточной кости или разрывом межберцового синдесмоза, что влечёт за собой:
- Повреждение хрящей, нервных волокон и кровеносных сосудов;
- Остеомелит;
- Асептический некроз кости;
- Деформирующий артороз;
- Функциональные нарушения голеностопа;
- Устойчивый болевой синдром.
Первая помощь
Неотложная помощь при подозрении на перелом таранной кости ничем не отличается от таких же мер при любом другом переломе:
- Дать пострадавшему обезболивание: Анальгин, Ибупрофен, Кеторол, Нимесил (таблетированные или в инъекциях).
- Уложить или усадить так, чтобы повреждённая конечность не подвергалась дальнейшей нагрузке.
- Вызвать скорую помощь.
- Если характер травмы позволяет, снять обувь, носки и наложить фиксирующую повязку.
- При обнаружении открытых ран, перед наложением повязки, обработать их антисептиком.
- Прикладывать холод к травмированной области, контролируя время (если это лёд, накрошенный в пластиковый пакет, через каждые 10 минут, снимать на 2-3 минуты), чтобы избежать обморожения.
- При необходимости, самостоятельно, как можно быстрее и бережнее доставить больного в ближайшее медучреждение.
Следует знать, что в случае запоздалого обращения к врачу при переломе таранной кости, последствия могут быть самыми нежелательными от продолжительного лечения и реабилитации, до ампутации части ноги.
Методы лечения
При подозрении на перелом таранной кости, следует незамедлительно обратиться к ортопеду или хирургу.
Он проведёт обследование, поставит диагноз и назначит соответствующее лечение. В зависимости от характера перелома, могут применяться следующие методы лечения:
Иммобилизация
Когда таранная кость стопы получила перелом лёгкой степени, без смещения, в качестве лечения применяется полимерная или гипсовая повязка с супинатором в подошве «сапожка», которая остаётся на ноге пациента минимум 6 недель, без осевой нагрузки, с последующей ЛФК.
При этом необходимо принимать обезболивающие и обеспечивать травмированной ноге приподнятое положение, во избежание развития отёка. Эффективность консервативного лечения составляет 45-50%. По завершении программы реабилитации, полный функционал сустава восстанавливается, начиная с третьего месяца, в зависимости от возраста и других индивидуальных особенностей организма.
Закрытая репозиция
Это врачебная манипуляция сопоставления частей сломанной кости без нарушения мягких тканей окружающих сустав. Процедура очень болезненна и выполняется только после внутрикостной анестезии.
Пострадавшего укладывают на живот. Ортопед сгибает ногу пациента в коленном суставе, одной рукой вытягивая пятку, другой сгибает стопу так, чтобы закрыть смещение, после чего накладывает иммобилизующую повязку. Через семь недель гипсовую повязку меняют на новую при сгибе стопы уже под углом 90º.
Открытая репозиция и остеосинтез
Хирургическое вмешательство с целью обнаружения и устранения травматических изменений костей и мягких тканей.
Открытая репозиция проводится в случаях:
- Открытых переломов;
- Переломовывихов;
- Невправимых вывихов;
- Смещений более 2 мм;
- Закрытых переломов с подозрением на повреждение мягких тканей;
- Риска развития некроза кости, как следствия компартмент-синдрома.
Хирургическую операцию по лечению перелома таранной кости необходимо провести не позднее шести часов после травмы.
Применяя такое радикальное вмешательство (разрезы в зонах доступа не менее 7 см), следует уделять особое внимание сохранению целостности сухожилий, сосудов и нервных волокон окружающих сустав.
В современной медицине широко применяется артроскопия голеностопного сустава. Артроскопические доступы минимально травматичны. Благодаря диаметру в 2,7 мм позволяют воздействовать на весь купол таранной кости, не оставляя больших рубцов и существенно облегчая реабилитацию.
Методики открытой репозиции
- Компрессионно-дистракционный остеосинтез. Хирург фиксирует спицами Киршнера обломки, и накладывает стержневой аппарат, удерживающий всю конструкцию в положении для наилучшего срастания.
- Остеосинтез. Через открытый доступ к кости, врач сопоставляет отломки канюлированными (стягивающими) винтами 2,7-4,5 мм. Когда такой длины недостаточно, используются мини пластины с мини-винтами.
- Артродез. Выполняется при раздроблении (некрозе) большого участка или всей таранной кости на осколки, которые нельзя сопоставить. В ходе операции мелкие фрагменты эвакуируются, а оставшиеся кости сустава фиксируются в неподвижном состоянии.
По окончании операции, конечность фиксируется либо иммобилизующей повязкой, либо стержневым аппаратом в нужном положении.
В постоперационный период пациент принимает антибиотики и обезболивающие препараты. Спустя 1-2 месяца проводится МРТ для исключения аваскулярного некроза.
После недельной обездвиженности конечности, больному показаны небольшие, рассчитанные движения в суставе. Полностью нагружать прооперированную ногу разрешается после трёх месяцев реабилитации.
Восстановительный период
Послеоперационный период может быть отягощён различными осложнениями, развившимися вследствие:
- Некачественного проведения закрытой репозиции;
- Некачественного выполнения остеосинтеза;
- Травмирования систем и тканей в процессе формирования доступа;
- Серьёзных нарушений иннервации и кровообращения внутри сустава;
- Несоответствия нагрузок и несвоевременности восстановительных программ.
Большое лечебное воздействие оказывают:
- Комплексы ЛФК;
- Акватерапия;
- Лечебный массаж;
- Различные процедуры физиотерапии.
Однако индивидуальный комплекс процедур для каждого отдельного случая составляется лечащим врачом с учётом анамнеза, возрастных, гендерных особенностей и прочих нюансов.
В реабилитационный период не следует форсировать увеличение нагрузок, повышая их постепенно в безопасном режиме. Также не стоит забывать о диспансерном учете и контрольных рентгеновских снимках не реже 1 раза в месяц.
Выводы
Перелом таранной кости — очень опасный, хоть и нечастый вид травмы. Даже при малейшем подозрении на это повреждение, следует срочно обратиться в ближайший травмпункт и провести необходимое обследование для подтверждения или исключения перелома.
В зависимости от тяжести травмы, пройти назначенное лечение и программу полной реабилитации, обеспечивающие максимальное восстановление подвижности сустава.
Источник статьи: https://sustavi.guru/perelom-tarannoj-kosti.html
Источник
