Неотложная помощь при ушибах век орбиты
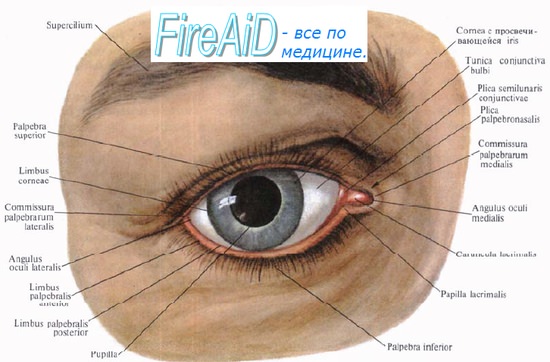
Оглавление темы “Инородные тела конъюнктивы и роговицы. Ранения глаз. Контузии глаз. Ожоги глаз.”:
1. Инородные тела конъюнктивы и роговицы. Инородное тело конъюнктивы. Клиника ( признаки ) инородного тела конъюктивы. Неотложная ( первая ) помощь при инородном теле конъюктивы.
2. Инородные тела роговицы. Клиника ( признаки ) инородного тела роговицы. Неотложная ( первая ) помощь при инородном теле роговицы.
3. Ранения век глаза. Клиника ( признаки ) ранения века. Неотложная ( первая ) помощь при ранении века глаза.
4. Ранения глаз. Непрободные (непроникающие) ранения роговицы и склеры. Клиника ( признаки ) непроникающего ранения роговицы и склеры. Неотложная ( первая ) помощь при непроникающем ранении роговицы и склеры.
5. Прободные ( проникающие ) ранения глазного яблока. Клиника ( признаки ) проникающего ранения глазного яблока. Неотложная ( первая ) помощь при проникающем ранении глазного яблока.
6. Разрушение глаза. Клиника ( признаки ) разрушения глаза. Неотложная ( первая ) помощь при разрушении глаза.
7. Контузии глаз. Прямые и непрямые контузии глаза. Клиника ( признаки ) контузии глаза. Неотложная ( первая ) помощь при контузии глаза.
8. Ожоги глаз. Классификация ожогов глаз. Клиника ( признаки ) ожога глаза.
9. Термические ожоги глаз. Неотложная ( первая ) помощь при термическом ожоге глаза. Химические ожоги глаз. Патогенез, клиника ( признаки ) химического ожога глаз.
10. Антидотная терапия при химическом ожоге глаз. Неотложная помощь при химическом ожоге глаза. Первая помощь при химическом ожоге глаз.
Ранения век глаза. Клиника ( признаки ) ранения века. Неотложная ( первая ) помощь при ранении века глаза.
Ранения век встречаются в виде сквозных или несквозных повреждений, в результате воздействия различных предметов: тупых, режущих, колющих. При сквозном ранении необходимо исключить повреждение глазного яблока (см. далее).
Клиника ( признаки ) ранения века
Пострадавшие при ранении века предъявляют жалобы на боль, кровотечение из пораженного участка. Объективно отмечается наличие раны, кровотечение из нее, отек век, подкожное кровоизлияние. Иногда может наблюдаться травматический отрыв века. Необходимо учитывать, что внешний вид и размер раны века могут не соответствовать тяжести сопутствующего повреждения глубжележащих отделов, поэтому после оказания неотложной помощи больного необходимо срочно доставить в специализированный стационар.

Неотложная ( первая ) помощь при ранении века глаза
Рану необходимо очистить от инородных тел, обработать ее и прилегающие ткани 1% спиртовым раствором бриллиантового зеленого с последующим наложением асептической повязки. Рану нельзя промывать, отрывать или обрезать висящие обрывки века. При условии, что эвакуация больного займет более 2—3 часов, подкожно вводят столбнячный анатоксин и внутримышечно противостолбнячную сыворотку. Больного доставляют в специализированный стационар для первичной хирургической обработки раны и наложения швов.
– Также рекомендуем “Ранения глаз. Непрободные (непроникающие) ранения роговицы и склеры. Клиника ( признаки ) непроникающего ранения роговицы и склеры. Неотложная ( первая ) помощь при непроникающем ранении роговицы и склеры.”
Источник
Неотложная помощь и лечение травмы века глаза
а) Этиология травмы век. Большинство травм век и придаточного аппарата — это травмы в результате несчастного случая, чаще всего бытовые, полученные во время игр или занятий спортом. Нередки травмы в результате укусов собак. Также часто случаются проникающие ранения карандашами или игрушками, когда ребенок несет в руках предмет, спотыкается и падает. Повреждения век включают в себя контузии, ушибленные раны, ссадины, разрывы, колотые раны и ожоги. Часто случаются комбинированные повреждения.
б) Неотложная помощь при травме века глаза. Собирается анамнез, отмечается время получения травмы, характер ранящего предмета (острый или тупой, металлический или растительного происхождения), скорость ранящего предмета (его бросили или выстрелили им), высоту падения и тип поверхности, на которую упал ребенок, факт потери сознания и наличие свидетелей.
Обследование пациента начинается с осмотра всех имеющихся повреждений и оказания соответствующей помощи. После проведения необходимых реанимационных мероприятий выполняется полное обследование пациента по системам; при малейшем подозрении на проникающее ранение черепа пациент направляется на неврологическое обследование. Нередко, когда ребенок спотыкается и падает, находящийся у него в руках длинный узкий предмет, например карандаш, проникает через глазницу в полость черепа.
Выполняется полный офтальмологический осмотр. Оцениваются зрительные функции; по возможности определяется острота зрения. У маленьких детей определяется фиксация и реакция на прикрывание неповрежденного глаза. Определяется реакция зрачков для выявления относительного афферентного дефекта.
Травма оценивается после поиска повреждений, незамеченных сразу. За небольшим сквозным разрывом века могут скрываться обширные повреждения, например проникающее ранение черепа, переломы глазницы, нейрооптикопатия и повреждение глазного яблока. Рваные раны верхнего и нижнего век (например, укусы собак) обычно сопровождаются повреждением слезных канальцев, поскольку это самый слабый участок века, который часто рвется в первую очередь.
Пациента осматривают на предмет наличия неудаленного инородного тела, дефектов ткани и повреждения слезоотводящей системы. При разрывах верхнего века необходимо оценить функцию леватора. При наличии большой гематомы следует подозревать повреждение глазницы и глазного яблока. КТ применяется для диагностики неудаленных инородных тел и переломов костей; МРТ полезна при диагностике неудаленных инородных тел органического происхождения, она позволяет более полно оценить повреждения полости черепа.
Для документирования травмы делаются фотографии любого повреждения. При необходимости вводится столбнячный анатоксин.
На результатах хирургического лечения травматических повреждений век не отражается задержка в 48-72 часов, если эта задержка позволяет получить доступ к более качественной помощи. Однако уже при первичном осмотре рана должна быть очищена и промыта обильным количеством антисептика для профилактики инфекции, внедрения мелких частиц в толщу ткани впоследствии или оставления в ране инородных тел. Рану тщательно осматривают и как можно точнее сопоставляют ткани. Кожу можно ушить рассасывающимися швами, что позволит избежать применения анестезии для удаления швов.
Ткани не следует иссекать или отбраковывать, поскольку область век прекрасно кровоснабжается; нужно сохранять любую перемычку. Обычно нет необходимости рассекать или «освежать» рану. При инфицированных ранах, например, при укусах животных, необходимо в течение одного часа внутривенно ввести антибиотики и продолжить курс пероральными антибиотиками в течение недели.
После первичной обработки обширные вмешательства нужно отложить на 6-9 месяцев. Затем, если у пациента не развиваются не поддающиеся контролю одними любрикантами признаки ксероза роговицы и отсутствует опасность развития амблиопии, выполняется коррекция вторичных дефектов, таких как ретракция века или птоз.
Дефекты края век требуют тщательного сопоставления линии ресниц и серой линии, чтобы избежать возникновения промежутка между ресницами, поворота и других аномалий ресниц. Швы серой линии и ресничного края следует делать погружными, чтобы впоследствии не возникало необходимости их удалять.
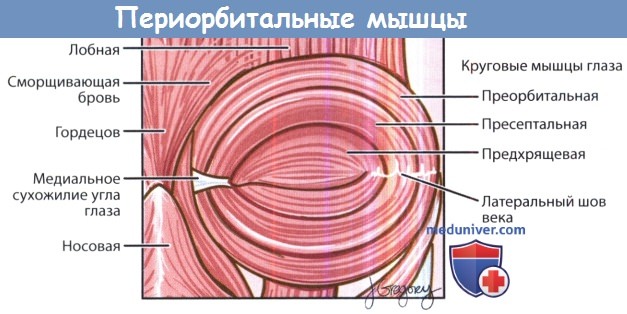
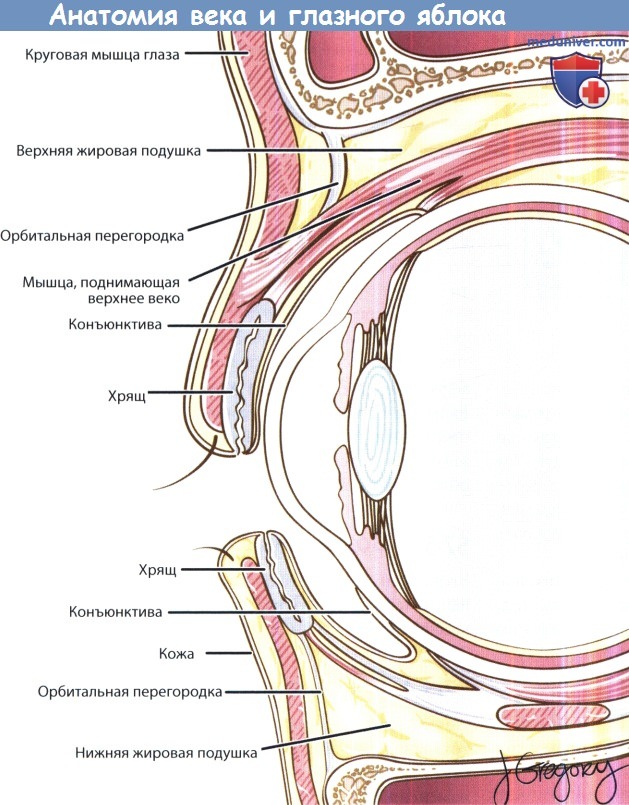
Анатомия века и глазного яблока, сагиттальный срез.
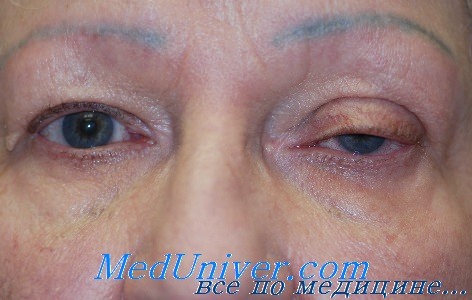
в) Травматический птоз. Травматический птоз вызывается несколькими причинами, среди которых:
1. Прямое повреждение/растяжение апоневроза или мышцы, поднимающей верхнее веко.
2. Утрата содержимого глазницы или субатрофия глазного яблока, снижение высоты опоры комплекса леваторов.
3. Повреждение верхней порции третьего черепного нерва или нарушение симпатической иннервации.
4. Механические ограничения вследствие рубцевания конъюнктивы, век или глубоких тканей глазницы.
Большинство дефектов леватора удается ушить во время первичной обработки; однако мелкие дефекты можно не ушивать, поскольку они, скорее всего, заживут самостоятельно и излишнее хирургическое воздействие может вызвать ретракцию века. Резидуальный птоз можно корректировать и в более поздние сроки, обычно через полгода, либо когда дальнейшее улучшение прекращается. Раннее вмешательство показано при наличии даже минимального риска развития амблиопии. Может потребоваться временная имплантация удаляемого лобного слинга из проленовой или супрамидной нити или силиконового жгута. Вторичная реконструкция выполняется через передний доступ.
При иссечении рубцовой ткани может возникнуть дефект комплекса леваторов, требующий имплантации спэйсера. Для профилактики образования плотных спаек можно использовать кожно-жировой лоскут. Лечение птоза, вызванного повреждением нерва, описано в этой главе выше.
г) Повреждения слезоотводящей системы. Раньше считалось, что нижний слезный каналец имеет большее значение в слезоотведении, чем верхний. Исходя из этого некоторые авторы при разрывах рекомендовали восстанавливать целостность только нижнего канальца. Результаты исследований с применением слезной сцинтиграфии и окклюзией верхней или нижней слезной точки свидетельствуют, что два пути имеют одинаковое значение для слезоотведения; повреждение одного из них является показанием к репаративной операции. Хотя многие пациенты не будут предъявлять жалоб, пока функционирует хотя бы один из двух канальцев, по меньшей мере у 10% пациентов развивается слезотечение при окклюзии хотя бы одной слезной точки. При раздражении глазного яблока факторами окружающей среды это число превышает 50%.
Целостность канальцев восстанавливается сшиванием двух концов разорванного канальца над введенным в каналец силиконовым стентом, который обычно оставляют в канальце на три или четыре месяца. Белый эпителий канальцев обычно хорошо виден через операционную лупу, но может понадобиться операционный микроскоп. Введение подкрашенного флюоресцеином вискоэластика через противоположную точку (или, в случае повреждения обоих канальцев, прямо в слезный мешок) облегчит обнаружение канальца. Вызывает спор целесообразность применения зонда типа поросячьего хвостика для обнаружения оторванного конца канальца путем введения зонда через интактную слезную точку; им можно повредить здоровые ткани (особенно при использовании старых изогнутых инструментов).
При применении операционного микроскопа, качественном гемостазе и хорошем знании анатомии необходимость в этих манипуляциях возникает редко.
При необходимости наложения анастомоза канальцы интубируют долговременным моноканаликулярным или биканаликулярным стентом. Периканаликулярные мягкие ткани ушиваются швами викрил 7-0. Восстанавливается положение заднего отростка сухожилия внутренней спайки, который проходит сразу позади медиальной части канальцев. Это позволяет сохранить прилегание век к глазному яблоку. При восстановлении канальцев нужно проводить швы как можно ближе к канальцу, но не пересекать канальцевый эпителий.
При простом повреждении канальцев восстанавливается их целостность, при сопутствующем ранении слезного мешка выполняется интубация канальцев и дакриоцисториностомия.
При повреждении канальцев вблизи слезной точки выполняется ретроградная дакриоцисториностомия и марсупиализация канальцев в конъюнктивальную полость. Проходимость при блокаде вблизи слезного мешка восстанавливается после иссечения рубцовой ткани и соединения проходимого канальца с мешком. В каждом случае для успешного лечения необходимо, по меньшей мере, 8 мм хотя бы одного канальца.
Травматический птоз
д) Повреждения сухожилия медиальной спайки. Необходимость восстановления переднего отростка медиальной спайки возникает редко; однако при повреждении заднего отростка и восстановлении только переднего отростка веко сместится кпереди. Метод восстановления заднего отростка зависит от наличия точки фиксации. При отсутствии повреждений слезоотводящей системы и наличии твердой подходящей точки фиксации на медиальной стенке, задний отросток и ткани века подшиваются напрямую к медиальной стенке глазницы. Если необходимо вскрыть слезный мешок для дакриоцисториностомии, а ткани позади слезного мешка состоятельны, позади вскрытого слезного мешка можно провести нерассасывающиеся швы и фиксировать ими медиальную спайку и ткани века позади и кнутри от заднего листка слезной фасции.
При отсутствии достаточно надежной точки фиксации к переднему слезному гребню фиксируется Т-образная мпнипластина и сухожилие подшивается к одной из своих точек задней фиксации, либо трансназально проводится проволока, которую используют для репозиции кзади медиальной спайки.
е) Лечение ожога века глаза. В острой стадии лечение ожогов заключается в интенсивном применении любрикантов и наложении окклюзионных повязок для защиты роговицы. Чтобы не допустить развития амблиопии у маленького ребенка на 2-3 часа в день прекращают применение любрикантов или заклеивают парный глаз. В случае тяжелого ксероза может потребоваться конъюнктивальный лоскут для защиты роговицы в хронической стадии. Частой проблемой являются рубцовые контрактуры, и для защиты глазной поверхности требуется выполнение тарзорафии, пластики век лоскутом на питающей ножке, расщепленным кожным лоскутом и наложение швов по Frost.
При прогрессировании контрактуры, которое может длиться несколько месяцев, часто требуется повторное оперативное вмешательство. Реконструкция век выполняется через 30 дней. Может потребоваться пластика расщепленным кожным лоскутом; из-за риска развития амблиопии пластику лоскутом на свободной ножке стараются не применять.
– Также рекомендуем “Периокулярная гемангиома (капиллярная гемангиома глаза) новорожденного ребенка”
Оглавление темы “Новообразования век, бровей и ресниц у детей.”:
- Лечение опухоли века глаза
- Лечение халязиона (кисты мейбомиевой железы)
- Лечение блефарита и трихиаза
- Лечение патологии и болезни глазницы
- Неотложная помощь и лечение травмы века глаза
Источник
- О глазном травматизме
- Виды травм глаза
- Повреждения орбиты (глазницы)
- Повреждения придатков глаза
- Ранения век
- Разрывы слезных канальцев
- Ранения слезного мешка
Вопросы глазного травматизма (профилактика, диагностика и лечение) являются весьма актуальными. Хорошо организованная травматологическая помощь (своевременная и правильная диагностика, профилактика инфицирования раны, транспортировка больного в специализированное лечебно-профилактическое учреждение) имеет весьма существенное значение для судьбы глаза.
Поэтому самостоятельно работающий врач должен хорошо владеть методиками осмотра органа зрения и оказания первой медицинской помощи при различных его повреждениях.
Всякая травма представляет собой большую опасность для глаза. Повреждение органа зрения — причина односторонней слепоты в 50% и двусторонней в 20%. Травмы органа зрения можно разделить на промышленные, сельскохозяйственные, бытовые и детские. Для каждого вида травм характерны свои особенности. Промышленные повреждения — это, как правило, повреждения глаз осколками металла, стружкой, ожоги. В связи с широким внедрением техники в сельское хозяйство сельскохозяйственные травмы приобрели многие черты промышленных, однако встречаются и сугубо специфические травмы (удар рогом коровы, клювом петуха, кнутом и т.д.). Бытовые травмы наносятся различными предметами: швейной иглой, шилом, ножницами, ножом, стеклом, палкой и т.д. Детские травмы чаще всего связаны с шалостями, опасными играми (стрельба из лука, рогатки и пр.).
Виды травм глаза
Различают травмы орбиты, придатков глаза и непосредственно глазного яблока. Целесообразно делить травмы на механические, термические, химические, вибрационные, токсические и др. По тяжести травмы делятся на легкие, средние и тяжелые.
Повреждения орбиты
В последнее время значительно участились случаи повреждений орбиты. Причинами их чаще всего являются автомобильные катастрофы, в меньшей степени — бытовые и производственные травмы.
Глазница (orbita) представляет собой костное вместилище для глаза. Она имеет форму четырехугольной пирамиды, обращенной своим основанием кпереди и кнаружи, вершиной — кзади и кнутри. С 3 сторон орбита граничит с придаточными пазухами носа. Изнутри орбиту выстилает надкостница. Вход в орбиту закрывает тарзоорбитальная фасция, которая препятствует распространению воспалительного процесса. Снаружи глазное яблоко покрыто соединительнотканной перепонкой — теноновой капсулой. Впереди эта капсула вплетается в субконъюнктивальную ткань и как бы делит орбиту на 2 отдела — передний и задний. В переднем отделе располагаются глазное яблоко и окончания мышц, для которых фасция образует влагалище. В заднем отделе орбиты находятся зрительный нерв, мышцы, сосудисто-нервные образования и жировая клетчатка.
Повреждения орбиты могут быть легкими и тяжелыми вплоть до разрушения костных стенок и размозжения глазного яблока. Свежие травмы орбиты сопровождаются кровоизлияниями. Если кровь изливается в задний отдел орбиты, то появляется экзофтальм (выпячивание глаза кпереди), нарушается подвижнось глазного яблока.
При переломах костей орбиты смещение костных отломков в различных направлениях вызывает увеличение или уменьшение ее размеров. Это сопровождается соответственно экзофтальмом или энофтальмом (западением глазного яблока). Выпячивание глазного яблока может быть настолько сильным, что оно ущемляется за веками. Такое состояние называют вывихом глазного яблока. Иногда глазное яблоко может быть полностью вырвано из орбиты.
В некоторых случаях происходит разрушение дна глазницы, повреждение мягких тканей (окологлазничной клетчатки, мышц глаза, теноновой капсулы), что обусловливает смещение глазного яблока, нарушение его подвижности, развитие диплопии (двоения).
При переломах скулоорбитальной области у некоторых больных наблюдается ограничение подвижности нижней челюсти, которое вызывается смещением скуловой кости кнутри и книзу. Эти больные жалуются на затруднения при открывании рта.
Если перелом проходит через нижнеглазничный канал, имеет место онемение кожи подглазничной области, связанное с повреждением подглазничного нерва. Нередко ранения орбиты комбинируются с травмами лицевого черепа и головы. При этом возможно повреждение придаточных пазух носа; признаками его являются эмфизема век и орбиты. Для подкожной эмфиземы век характерна крепитация, для орбитальной эмфиземы — экзофтальм.
При тяжелых комбинированных травмах часто страдает зрительный нерв. Возможны его ущемления в канале, разрыв на разных уровнях, отрыв от глазного яблока. Нарушение целостности зрительного нерва сопровождается полной потерей зрения.
Таким образом, при осмотре пациентов с повреждением орбиты следует обратить внимание на характерные жалобы (двоение, боли при движении глазного яблока, снижение зрения, затруднения при открывании рта, онемение кожи периорбитальной области), на наличие экзофтальма или энофтальма, косметические дефекты.
При поступлении больного с повреждением орбиты в условиях амбулатории следует ограничиться детальным осмотром для установления характера ранения, наложением бинокулярной повязки (после удаления комочков грязи, поверхностных инородных тел, закапывания в конъюнктивальную полость растворов антибиотиков). В случаях нарушения целостности кожных покровов и слизистых оболочек при сочетанных повреждениях орбиты, придатков глаза и глазного яблока следует произвести экстренную профилактику столбняка — подкожно ввести столбнячный анатоксин и противостолбнячную сыворотку по Безредко. Больного необходимо немедленно направить в стационар в горизонтальном положении на удобном транспорте.
Особое внимание в вопросах эффективности лечения переломов орбиты уделяется возможно более раннему оперативному вмешательству. Раннее хирургическое лечение (в первые 10 дней после травмы) имеет большое значение для предотвращения тяжелых осложнений (стойкая травматическая диплопия, поздний травматический энофтальм, травматический дакриоцистит, косметические дефекты окружающих тканей). Раннее хирургическое лечение позволяет сохранить высокую остроту зрения и бинокулярное восприятие, дает хороший косметический эффект, обеспечивает трудовую реабилитацию. В обследовании и лечении больных с повреждениями орбиты должны участвовать офтальмолог, специалист по челюстно-лицевой хирургии, оториноларинголог и нейрохирург.
Основная задача хирурга — восстановление анатомических структур орбиты с целью максимального сохранения органа зрения. При лечении свежих переломов орбиты (до 10 — 14-го дня после травмы) возможны репозиция костных отломков и фиксация костных фрагментов проволочными швами. При обширном разрушении дна глазницы осуществляются освобождение мягких тканей орбиты из области перелома и имплантация гомохряща, что дает удовлетворительный функциональный и косметический эффект.
Через 14 дней после травмы репозиция затрудняется из-за образования фиброзных спаек между костными отломками. В таких случаях места консолидации неправильно сросшегося перелома разъединяются, костные отломки ставятся в правильное положение и фиксируются проволочными швами.
Повреждения придатков глаза
Из придатков глаза наиболее подвержены повреждениям веки и слезные пути.
При тупых повреждениях век наблюдаются подкожные, внутрикожные и подконъюнктивальные кровоизлияния. Легкорастяжимая кожа век и рыхлая клетчатка способствуют распространению крови, поэтому при повреждении одного века кровоизлияние может распространиться и на другое. В связи с тем что подкожные кровоизлияния в область век иногда свидетельствуют о тяжелой травме черепа («симптом очков»), следует тщательно исследовать таких пострадавших, выяснить время получения травмы, ее характер, правильно оценить общее состояние. Необходима рентгенография области глазниц, черепа.
Специального лечения при кровоизлиянии под кожу век не требуется. Можно ограничиться лишь назначением в первые сутки холода (местно).
Ранения век
Ранения век бывают несквозные и сквозные. При несквозных ранениях повреждается кожа века, может травматизироваться также мышечный слой. При сквозном ранении страдают все слои, включая и хрящ. При разрыве века повреждается свободный его край. Возможен и отрыв века. Чаще наблюдается отрыв века у наружного или внутреннего угла глазной щели, полный отрыв века встречается редко. Ранения век могут сопровождаться образованием дефекта.
При ранениях век в целях профилактики столбняка необходимо ввести больному подкожно столбнячный анатоксин, противостолбнячную сыворотку по Безредко. Рану очищают от загрязнения механическим путем, удаляют из нее инородные частицы. В ряде случаев (инфицирование раны и пр.) следует ввести антибиотики (внутримышечно).
Первичная обработка ран век с наложением первичных швов может быть выполнена в условиях амбулатории (при наличии операционной) либо в стационаре. Ранняя хирургическая обработка век с наложением швов (в течение первых суток от момента травмы) очень важна, так как она дает наиболее хороший результат как в функциональном, так и в косметическом отношении. Швы накладывают и в более поздние сроки, если рана не нагноилась и нет гнойных очагов в окружающих тканях.
При комбинированном повреждении глазного яблока, орбиты и века в первую очередь обрабатывают рану глазного яблока, затем — орбиты и на последнем этапе выполняют хирургическую обработку раны века.
Как правило, при обработке век кожу по краям раны не иссекают: необходимо сохранять каждый ее миллиметр, чтобы избежать последующей деформации. Если ранение несквозное, то швы накладывают только на кожу под местной анестезией (1—2 мл 2% раствора новокаина с адреналином). Швы снимают на 5 — 6-й день. При сквозных ранениях век швы накладывают в 2 этапа: сначала на края конъюнктивы и хряща, затем на края кожной раны. Особой герметизации требует интермаргинальный край.
Разрывы слезных канальцев наблюдаются при ранениях и отрывах век в области внутреннего угла глазной щели. При разрывах слезных канальцев, особенно нижнего, если своевременно не сделана надлежащая обработка раны с наложением швов, то, помимо косметического дефекта, возникает слезотечение. Методика хирургической обработки верхнего и нижнего слезных канальцев одинакова и заключается в наложении швов на края разорванного канальца после предварительного сопоставления их с помощью специального зонда Поляка.
Хирургическая обработка производится под микроскопом. Швы снимают на 6—7-й день, после чего зонд извлекают.
Ранения слезного мешка и слезно-носового канала как изолированные повреждения почти не встречаются. Они наблюдаются при ранениях носа, глазницы (ее внутренней стенки), верхней челюсти, придаточных пазух носа (верхнечелюстной, решетчатой). Ранения слезного мешка и слезно-носового канала влекут за собой развитие гнойного дакриоцистита, непроходимости слезно-носового канала из-за Рубцовых изменений. Оказание своевременной помощи квалифицированным специалистом при первичной хирургической обработке позволяет предупредить развитие этого осложнения. Такие повреждения требуют хирургической обработки в условиях стационара с обязательным участием в операции оториноларинголога.
При развившихся явлениях гнойного дакриоцистита выполняют операцию дакриоцисториностомии (образование соустья между слезным мешком и полостью носа) с последующей пластикой орбиты.
Источник
