Неврит после перелома лучевой кости

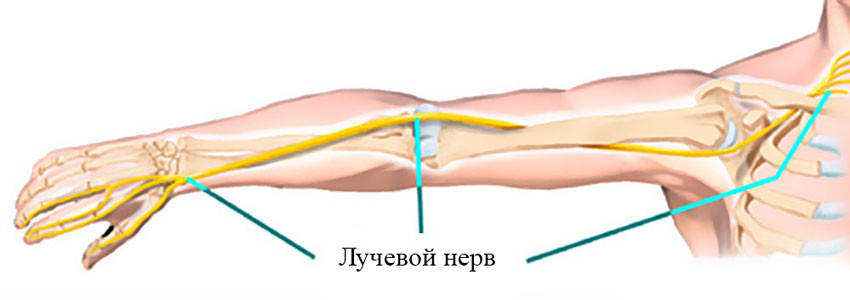
Лучевой нерв проходит по задней поверхности плеча, как бы по спирали, и отдает ветви, которые обеспечивают движения мышц, отвечающих за разгибание предплечья и кисти, вращение предплечья кнаружи, чувствительность кожи задней поверхности плеча и предплечья. Среди прочих нервов руки в нем неврит возникает чаще всего.

Наш эксперт в этой сфере:
Васинкина Инна Юрьевна
Врач-невролог
Позвонить врачу
Почему возникает неврит лучевого нерва?
Обычно это вызвано повреждением нервного ствола в результате длительного сдавления. Это может быть вызвано следующими причинами:
- «Паралич субботнего вечера». Такое интересное название появилось из-за того, что невриты и другие повреждения лучевого нерва часто возникают у людей, которые любят провести выходной с алкоголем, а потом засыпают, положив руку под голову или под туловище.
- «Паралич медового месяца». Возникает после сна в обнимку, когда голова одного человека долго лежит на руке другого.
- «Костыльный паралич» – возникает у некоторых людей, которые постоянно пользуются костылями.
- Перелом плечевой кости. При этом отломки костей могут повредить нервные волокна.
- Инъекции в наружную часть плеча. Чаще всего травмирование лучевого нерва происходит, если он расположен необычно, или если укол делают неправильно.
- Сильное перетягивание руки жгутом на длительное время при попытке остановить кровотечение.
- Инфекции. Более редкая причина. К невриту могут приводить: грипп, пневмония, сыпной тиф и некоторые другие инфекционные заболевания.
- Отравления, например, алкоголем, свинцом.
Лечение неврита лучевого нерва руки
В зависимости от причин, вызвавших заболевание, врач может назначить:
- Противовоспалительные препараты.
- Антибиотики – если патология вызвана инфекцией.
- Препараты, нормализующие обменные процессы в нервной ткани.
- Средства для улучшения кровотока в мелких сосудах, питающих нервные волокна.
- При отравлениях – внутривенные вливания растворов через капельницу для вывода токсичных веществ.
- Физиопроцедуры: магнитотерапию, УВЧ.
Если повреждение нервных волокон вызвано травмой, нужно провести своевременное правильное лечение: вправить вывих, сопоставить обломки сломанной кости и наложить гипс.
При тяжелых повреждениях может быть рассмотрено хирургическое лечение.
Прогноз обычно благоприятный, при своевременном лечении через некоторое время происходит полное восстановление нарушенных функций. Зачастую после таких состояний как «субботний паралич», восстановление происходит самостоятельно без терапии. Если же нарушения сохраняются, лучше показаться врачу-неврологу.
Для эффективного лечения неврита лучевого нерва, которое поможет максимально быстро и полноценно восстановить его функции, обратитесь к неврологу. Не занимайтесь самодиагностикой, особенно если движения и чувствительность в руке нарушены сильно, и эти расстройства сохраняются в течение длительного времени. Записаться к врачу клиники «Медицина 24/7» можно в любое время суток и в любой день недели, позвонив по телефону +7 (495) 230-00-01.
Мы вам перезвоним
Оставьте свой номер телефона
Симптомы неврита лучевого нерва зависят от того, на каком уровне он поврежден:
В области подмышки и в верхней части плеча:
- Большой и указательный палец соединены.
- Сложно разогнуть предплечье и кисть.
- Сложно повернуть предплечье наружу, когда рука разогнута.
- На коже в области большого, указательного и среднего пальцев снижена чувствительность, возникает «ползание мурашек», онемение.
В средней части плеча:
- Разгибание в локтевом суставе не нарушено.
- Чувствительность кожи плеча сохранена.
- Присутствуют все остальные симптомы, которые описаны выше при неврите лучевого нерва в верхней части.
В нижней части плеча и в верхней части предплечья:
- Чувствительность кожи на задней стороне предплечья не нарушена.
- Чувствительность кожи на задней поверхности кисти снижена.
- Сложно разогнуть кисть.
Как выявить симптомы неврита лучевого нерва?
Существуют некоторые простые тесты, которые помогают обнаружить характерные признаки заболевания:
- Встаньте, опустите руки вдоль туловища так, чтобы они находились в разогнутом состоянии. Попробуйте повернуть предплечья наружу, так, чтобы ладошки «смотрели» вперед. При этом у вас возникнут сложности.
- Положите кисти на стол так, чтобы ладони находились сверху. Попробуйте отвести большие пальцы в стороны. При этом возникнут сложности.
- Положите кисти на стол так, чтобы ладони смотрели вниз. Попробуйте приподнять средний палец и положить его на указательный или безымянный. Это не удастся сделать.
- Сложите руки вместе ладонями друг к другу. Попробуйте развести пальцы в стороны. При этом пальцы на больной руке не отведутся в сторону, а, напротив, согнутся и будут скользить по здоровой.
- Встаньте и поднимите руки вперед. При этом кисть на больной стороне свиснет вниз.
Если вы обнаружили у себя похожие симптомы неврита лучевого нерва, и они не проходят достаточно долго – обратитесь к неврологу в клинику.
Как устанавливают диагноз?
Чаще всего врач диагностирует заболевание, оценивая симптомы неврита лучевого нерва во время неврологического осмотра. В некоторых случаях могут потребоваться дополнительные анализы и исследования, консультации других специалистов.
Правильно оценить симптомы и назначить лечение может только врач-невролог. Поэтому самодиагностикой заниматься не стоит. Посетите специалиста: вы можете записаться на консультацию в неврологической клинике «Медицина 24/7», позвонив по телефону +7 (495) 230-00-01
Материал подготовлен врачом-неврологом клиники «Медицина 24/7», кандидатом медицинских наук Лащ Натальей Юрьевной.
Источник
Восстановление лучевого нерва может потребоваться пациенту после перелома плечевой, локтевой или лучевой кости, туннельного синдрома, диабетической ангиопатии и ряда других заболеваний. Слабость мышц верхней конечности, ощущение парестезии и онемения кожных покровов, нарушение моторики 1-3 пальцев руки – все это признаки поражения лучевого нерва.
Поиск и устранение потенциальной причины – это первичный этап терапии. Если действие патогенного фактора не устранено, то начинать проводить курс восстановительной терапии бесполезно. В ближайшее время начнется обострение и пациент вернется с теми же самыми симптомами.
Для восстановления лучевого нерва руки могут применяться разные подходы: медикаментозные, хирургические, мануальные, физиотерапевтический и т.д. В официальной медицине чаще всего применяются препараты, улучшающие питание нервного волокна, купирующие воспалительную реакцию в месте предполагаемой компрессии. Это дает кратковременный результата. При обнаружении серьезных препятствий на пути следования лучевого нерва, восстановление его функциональной способности возможно при проведении хирургического вмешательства. В ходе операции доктор выполняет частичную резекцию тканей. Это могут быть рубцовые деформации, возникшие после перенесенных травм, воспалительных процессов и т.д. Также зачастую нарушение проводимости лучевого нерва связано с ростом опухолей. Фибромы, невриномы, атеромы, липомы – все они подлежат удалению до момента начала восстановительной терапии.
Полноценное лечение и восстановление лучевого нерва руки возможно с применением методик мануальной терапии. Они позволяют не только безопасно и эффективно устранить причину патологических изменений, но и запустить процессы регенерации поврежденных тканей. Если вам требуется провести курс реабилитации, то вы можете записаться на бесплатный прием к неврологу в нашей клинике мануальной терапии. Доктор проведет полноценный осмотр, ознакомиться с вашей медицинской документацией, назначит индивидуальный курс лечения.
Анатомия и физиология лучевого нерва
Анатомия лучевого нерва: он состоит из ветвей корешковых нервов, отходящих от 5 – 8 шейных позвонков. Выходит из плечевого сплетения и проходит через подмышечную впадину, направляется по нижней дорзальной поверхности руки к кисти. В области выхода из подмышечной впадины разделяется на несколько ветвей. Часть из них отвечает за работоспособность мышц плеча и предплечья. Другая обеспечивает сенсорные способности (кожная чувствительность, определение температуры окружающей среды).
Физиология лучевого нерва: он состоит из двух типов аксон. Это двигательные и сенсорные нейроны. Первая группа отвечает за проведение двигательного нервного импульса, исходящего из структур головного мозга, к мышцам. Затем следует сократительная реакция или расслабление миоцитов. Второй тип нейронов – сенсорный или чувствительный. Он собирает данные о взаимодействии с окружающей средой и передает эти сведения в структуры головного мозга для анализа и получения реакции.
Прохождение лучевого нерва по верхней конечности:
- вентральные ветви корешковых нервов СV – СVIII заходят в плечевой нервное сплетение и выходят из него с другой стороны;
- по задней поверхности подмышечной впадины нерв нисходит по подлопаточной и широчайшей мышце спины;
- в передней части подмышечной впадины от него отходит кожный нерв плеча;
- по борозде лучевого нерва в поверхности плечевой кости проходит до локтевого сустава;
- по плечелучевой мышце проходит до выхода на переднюю поверхность предплечья;
- по плечевой мышце проходит к капсуле локтевого сустава и пересекает её по направлению к супинатору;
- происходит деление на поверхностную и глубокую ветви;
- поверхностная ветвь выходит на предплечье и разделяется на пять пальцевых ветвей в области запястного канала;
- глубокая ветвь проходит до лучезапястного сустава и отвечает за работу сгибателя большого пальца кисти.
При поражении на разных уровнях могут возникать соответствующие клинические симптомы. Опытный невролог, хорошо знающий анатомию и физиологию лучевого нерва с легкостью поставит первоначальный диагноз который затем подтвердится при проведении функциональной клинической диагностики.
Причины поражения лучевого нерва
Существуют различные причины поражения лучевого нерва. Чаще всего в молодом возрасте это разного рода травматические воздействия. Чаще всего нерв поражается при растяжении и разрыве мышц плеча. Это может быть следствием привычного вывиха или разрушения суставной губы. Туннельные синдромы стоят на втором месте по распространенности патогенных факторов.
К другим причинам поражения лучевого нерва можно отнести:
- остеохондроз шейного отдела позвоночника и компрессия корешковых нервов, осложнения заболевания, такие как межпозвоночная грыжа диска, протрузия, экструзия;
- нестабильность положения тел позвонков, связанная как с развитие остеохондроза, так и с неправильной работой сухожильного и связочного аппарата;
- подвывих позвонков;
- холка или образование горбика в области 6-7 шейного позвонка;
- спондилез и спондилоартроз;
- болезнь Бехтерева, системная красная волчанка, склеродермия и другие ревматоидные и аутоиммунные процессы в организме человека;
- травмы в области шеи;
- вывихи, переломы, растяжения и разрывы в области верхнего плечевого пояса;
- лимфаденит подмышечной группы лимфатических узлов;
- диабетическая ангиопатия и нейропатия;
- воздействие токсических веществ на организм человека (употребление алкогольных напитков, некоторых лекарственных препаратов, курение, работа с солями тяжелых металлов);
- инфекции, поражающие костную и хрящевую ткань (туберкулез, полиомиелит, сифилис и т.д.).
Среди пациентов пожилого возрасте ведущей причиной поражения лучевого нерва остается деформирующий остеоартроз плечевого, локтевого и лучезапястного сустава. При их разрушении и деформации на нервное волокно оказывается воспалительное, отечное и травматическое воздействие. Поэтому быстро нарушаются моторная и сенсорная функции. Появляются сильные продолжительные боли, которые сменяются мышечной слабостью и отсутствием кожной чувствительности. У женщин в период климактерической менопаузы происходит снижение уровня кальция в крови и деминерализация костной ткани. На фоне тотального остеопороза, отягощенного гормональной недостаточностью развивается поражение лучевого нерва. Но в этом случае нейропатия часто сочетается с повреждением и других нервных волокон, поэтому диагноз поставить достаточно сложно, нужно исключать все возможные заболевания.
Восстановление лучевого нерва после перелома плечевой кости
Начинать восстановление лучевого нерва после перелома нужно после того, как снята гипсовая повязка и на рентгенографическом снимке видно образование полноценной костной мозоли. Курс восстановления лучевого нерва после перелома плечевой кости разрабатывается индивидуально для каждого пациента. Врач должен обратить внимание на возможность формирования значительного количества рубцовой деформированной ткани в области перелома. Также есть опасность образования анкилоза и контрактуры крупных и мелких суставов. В этом случае происходит функциональное уменьшение протяженности нервного волокна. При попытке вернуть утраченные функции возникает острый болевой синдром, который препятствует полноценному восстановлению.
Для прохождения курса восстановления необходимо обращаться к специалистам. В домашних условиях, без постоянного контроля со стороны срача, пройти полный курс реабилитации невозможно. Высока вероятность вторичного повреждения нервного волокна и парализации верхней конечности.
Как проводится восстановление лучевого нерва после травмы?
Восстановление лучевого нерва после травмы начинается с проведения полноценной функциональной диагностики. С помощью специальных тестов опытный невролог определит, насколько поражена структура нерва и на каких участках его прохождения наблюдается компрессия.
Затем будет проведена работа по устранению последствий травмы. Они обычно заключаются в том, что мягкие ткани в области травматического нарушения целостности подвергаются рубцовой деформации. Это плотная, не растяжимая ткань, которая оказывает выраженное давление на проходящие рядом с ней кровеносные сосуды и нервы. В результате компрессии они подвергаются ишемии и утрачивают свои функциональные способности. При устранении рубцовой деформации могут использоваться разные методики: физиотерапия, лазерное воздействие, остеопатия, массаж и рефлексотерапия.
Следующий этап – запуск процесса восстановления поврежденного волокна. Для этого в очаге поражения необходимо усилить микроциркуляцию крови и лимфатической жидкости. Сделать это можно с помощью массажа и остеопатии. Рефлексотерапия позволяет за счет воздействия на биологически активные точки запустить процесс естественной регенерации с использованием скрытых резервов организма человека.
После регенерации следует этап восстановления моторных и сенсорных функций. Он включает в себя использование массажа, остеопатии, физиотерапии и лечебной гимнастики.
Сроки восстановления лучевого нерва
Ответ на вопрос о том, сколько времени занимает восстановление лучевого нерва, зависит от причины поражения нервного волокна и степени запущенности данного процесса. Проще и быстрее всего происходит восстановление после перенесённого перелома. В том случае, если компрессия лучевого нерва продолжается свыше 30 дней, в его структуре начинаются патогенные дегенеративные процессы. Он утрачивает свою способность иннервировать участки верхней конечности. В этом случае сроки восстановления лучевого нерва могут быть значительно больше.
Еще одна группа патологий, при которых восстановление проходит сравнительно быстро – инфекции и последствия аутоиммунных процессов. Для запуска регенерации в таких ситуациях достаточно провести эффективную этиотропную терапию и можно начинать проводить реабилитацию с помощью остеопатии, массажа, лечебной физкультуры и т.д.
Самый длительный срок восстановления подмышечного лучевого нерва при поражении на уровне шейного отдела позвоночника. Здесь важно восстановить нормальную высоту межпозвоночных дисков и исключить риск дальнейшего разрушения корешковых нервов, ветви которых образуют лучевой нерв. Поэтому на первом этапе проводится полноценное лечение шейного остеохондроза. А оно может занимать от 2 до 5 недель. Затем начинается реабилитация с целью восстановления функциональности лучевого нерва.
Реабилитация при парезе лучевого нерва
Самая сложная реабилитация лучевого нерва предстоит при парезе на фоне нарушения иннервации. Это может быть следствием грыжи межпозвоночного диска и инсульта (нарушения мозгового кровообращения с последующей парализацией тела).
Реабилитация при парезе лучевого нерва может потребоваться после перенесенных инфекций: клещевого энцефалита, менингита, полиомиелита, туберкулёза спинного мозга и т.д.
Курс реабилитации разрабатывается индивидуально. Он может включать в себя массаж и остеопатию, лечебную гимнастику и кинезиотерапию, лазерное воздействие, рефлексотерапию и т.д.
Если вам требуется восстановление лучевого нерва, то рекомендуем вам обратиться на бесплатный прием к неврологу в нашу клинику мануальной терапии в Москве. Здесь работают опытные доктора. Они проведут диагностику, назначат лечение, дадут индивидуальные рекомендации каждому пациенту.
Консультация врача бесплатно. Не занимайтесь самолечением, позвоните и мы поможем +7 (495) 505-30-40
Источник
Желание как можно быстрее восстановить функции поврежденной конечности при переломе является естественным для большинства людей. На первый взгляд, чем раньше человек начнет выполнять специальные упражнения, массаж и чем интенсивнее будут занятия, тем меньше времени займет период реабилитации. Данная позиция ошибочна и может привести к неприятным последствиям. Синдром Зудека после перелома лучевой кости руки является наиболее распространенным осложнением. У пациента возникает острая боль в лучезапястном суставе, отечность или даже синюшность кожи. В дальнейшем это приводит к необратимым последствиям: разрушению костей, ограничению движений в суставах.

Что это такое?
Если первая помощь при переломе была оказано своевременно, человек выполнял все рекомендации доктора, кость срастается довольно быстро. При неправильно установленном диагнозе, попытках самолечения, слишком длительной иммобилизации существует риск развития осложнений.
Синдром Зудека характеризуется нарушением работы вегетативной нервной системы. Как результат, запускается цепочка необратимых изменений в очаге поражения. Происходит спазм сосудов, ткани не получают достаточного количества кислорода, возникает гипоксия. Клинически это проявляется болевым синдромом, отеком и синюшностью кожных покровов.
Нарушение иннервации приводит к постепенной атрофии мышц, разрастанию соединительной ткани. Восстановление клеток проходит очень медленно вследствие плохого кровоснабжения. Со временем в процесс вовлекаются кости, возникает остеопороз, суставы теряют былую подвижность.
Заболевание названо в честь немецкого хирурга Зудека, который определил основные рентгенологические признаки, характерные для этого синдрома. На то время данное осложнение ассоциировалось с понятием костной дистрофии. Немного позже стали известны и другие звенья патогенеза, в связи с чем термин костной атрофии был заменен на более подходящий – комплексный регионарный болевой синдром.
Основные причины
 Синдром Зудека после перелома лучезапястья с одинаковой частотой возникает как среди женщин, так и среди мужчин. Предрасполагающие факторы отсутствуют. Осложнение возникает вследствие неправильного или несвоевременного лечения, пренебрежения рекомендациями врача. К наиболее частым причинам костной атрофии относят:
Синдром Зудека после перелома лучезапястья с одинаковой частотой возникает как среди женщин, так и среди мужчин. Предрасполагающие факторы отсутствуют. Осложнение возникает вследствие неправильного или несвоевременного лечения, пренебрежения рекомендациями врача. К наиболее частым причинам костной атрофии относят:
- самолечение. Человек может принять перелом костей за ушиб или трещину, отказаться от госпитализации. В таком случае существует риск неправильного сращения костей, хронического болевого синдрома, ограничения подвижности в суставе;
- если пациенту на протяжении длительного времени не была оказана первая помощь, прогноз неблагоприятный. Вследствие травмы нарушается иннервация и кровоснабжение тканей, клетки умирают. Главная задача врачей – как можно быстрее сопоставить и зафиксировать поврежденную конечность, восстановив кровоток;
- болевой шок. Синдром Зуддека может развиваться на фоне длительного периода болезненных ощущений в месте травмы. Потому адекватное обезболивание является способом предотвращения осложнений;
- неправильно наложенный гипс. Если повязка слишком плотно прилегает к коже, нарушается кровоснабжение, кисть становится синего оттенка, возникают болевые ощущения. Необходимо придерживаться правил наложения гипса, учитывать, что конечность может увеличиться в объеме вследствие отека;
- длительный период иммобилизации. После образования костной мозоли нужно выполнять специальные упражнения, нагружая смежные суставы. Если конечность долго находилась в обездвиженном состоянии, возникают застойные явления, слабость мышц. Адекватная физическая нагрузка – залог успешной реабилитации;
- слишком активные движения поврежденной конечностью могут ухудшить ситуацию. Необходимо следовать рекомендациям врача и нагружать руку только после восстановления целостности костей. Сняв гипс, нужно придерживаться щадящего режима;
- неправильная техника массажа. Прикосновения не должны вызывать болезненных ощущений, ухудшать самочувствие. Массаж проводится только после разрешения лечащего доктора.
Клиническая картина
Заболевание имеет несколько стадий. На первоначальном этапе изменения обратимы, если вовремя начать лечение. Далее в процесс вовлекается костная ткань, полностью восстановить функции конечности проблематично.
Для первой стадии характерны следующие симптомы:
- покраснение кожи возникает вследствие расширения сосудов;
- отек вызван увеличением проницаемости стенки капилляров в месте повреждения и выходом жидкой части крови в межклеточное пространство;
- локальное повышение температуры;
- острая боль. Пациенты могут называть ее жгучей, режущей. Любые движения в лучезапястном суставе приводят к ухудшению состояния.
 Проявления на данном этапе возникают остро, они напоминают естественную реакцию организма на повреждение, но выражены намного сильнее. Появление вышеупомянутых симптомов должно насторожить пациента. Если лечение будет начато на первоначальной стадии, можно избежать серьезных осложнений.
Проявления на данном этапе возникают остро, они напоминают естественную реакцию организма на повреждение, но выражены намного сильнее. Появление вышеупомянутых симптомов должно насторожить пациента. Если лечение будет начато на первоначальной стадии, можно избежать серьезных осложнений.
На втором этапе самочувствие немного улучшается, но в то же время начинают возникать необратимые изменения в тканях. Жалобы пациента будут следующими:
- боль становится тупой, ноющей;
- при пальпации отек более плотный, распространяется на тыльную поверхность кисти;
- кожа приобретает синюшный оттенок;
- возможны подергивания мышц кисти из-за нарушения иннервации, повышенного тонуса;
- кисть становится холодной, вследствие нарушения кровоснабжения могут выпадать волосы или ломаться ногти. В медицинской литературе существует термин мраморная кожа, который наблюдается при данном состоянии;
- атрофия мышц, подкожной клетчатки визуально заметна.
Если не начать лечение, заболевание прогрессирует дальше. На третьей стадии кисть уменьшается в размерах, кожа становится тонкой и гладкой. Мышцы атрофированы. В процесс вовлекается костная ткань, наблюдается снижение ее плотности, необратимые изменения в суставах. Любые движения вызывают острую боль, потому человек старается держать руку неподвижно. Со временем происходит разрастание соединительной ткани, подвижность кисти утрачивается полностью. Характерный вид кисти при синдроме Зудека представлен на фото.
Лечение конечной стадии заболевания является малоэффективным. Все усилия направлены на уменьшение болевых ощущений. Человек остается инвалидом на всю жизнь.
Диагностика
 Чтобы вовремя выявить заболевание, необходимо провести тщательный осмотр человека. Также важную роль играет честность пациента. Нельзя скрывать какие-либо симптомы, приуменьшать силу болевых ощущений.
Чтобы вовремя выявить заболевание, необходимо провести тщательный осмотр человека. Также важную роль играет честность пациента. Нельзя скрывать какие-либо симптомы, приуменьшать силу болевых ощущений.
Основные этапы диагностики:
- расспрос больного. Необходимо установить факт травмы, уточнить, как давно произошел перелом, каким было лечение;
- сбор жалоб;
- осмотр больного. Оценивается состояние кожи, ее цвет, температура, степень отека;
- далее необходимо проверить объем движений в лучезапястном суставе и суставах кисти;
- основным методом диагностики при синдроме Зудека является рентгенологическое исследование. На снимке определяется остеопороз, снижение плотности костной ткани, в тяжелых случаях – анкилозы (неподвижность) суставов;
- для оценки степени тяжести, стадии заболевания применяется специальный прибор – тепловизор. С его помощью удается вымерять температуру на разных участках кожи;
- ультразвуковое исследование необходимо для определения степени проходимости сосудов верхней конечности.
Способы лечения
Тактика ведения больного при синдроме Зудека в большинстве случаев консервативная. Лечение направлено на снятие болевого синдрома, уменьшение отека, предотвращение костной атрофии.
Часто пациенты при возникновении первых симптомов используют средства народной медицины. Это приводит к прогрессированию заболевания, как результат, человек обращается в больницу намного позже, что усложняет лечение. Препараты на основе трав могут назначаться врачом в периоде восстановления только в качестве дополнительной терапии.
Как лечить синдром Зудека и будет ли результат? Все зависит от степени тяжести заболевания. Чем раньше человек обратится в больницу, тем больше шансов полностью восстановить работоспособность.
Консервативное лечение
 Основная жалоба пациентов – выраженный болевой синдром. Потому препаратами выбора являются обезболивающие таблетки. Наиболее эффективными являются следующие средства:
Основная жалоба пациентов – выраженный болевой синдром. Потому препаратами выбора являются обезболивающие таблетки. Наиболее эффективными являются следующие средства:
- Кетанов;
- Анальгин;
- Диклофенак;
- Нимесил;
- Кеторол.
Большинство из вышеуказанных препаратов, кроме обезболивающего действия, обладают выраженным противовоспалительным эффектом, уменьшая отек, покраснение кожи. Суточная доза назначается индивидуально, составляет от 1 до 4 таблеток в зависимости от степени тяжести заболевания. Препараты данной группы лучше принимать после еды, так как они вызывают раздражение слизистой оболочки желудка. Целесообразность назначения лекарств людям с язвенной болезнью, гастритами определяет врач. В таких случаях возможна замена таблеток на более безопасные.
Если боль не уменьшается после применения таблетированных форм, выполняют новокаиновые блокады.
Сосудорасширяющие препараты помогают улучшить кровоток, устранить кислородное голодание тканей. Миорелаксанты устраняют постоянное напряжение мышечных волокон, витамины группы В необходимы для улучшения работы нервной системы. Дополнительно могут назначаться препараты кальция, хондропротекторы.
 В период восстановления показаны следующие процедуры:
В период восстановления показаны следующие процедуры:
- физиотерапия: магнитотерапия, УВЧ, электрофорез;
- рефлексотерапия;
- иглоукалывание;
- массаж;
- физические упражнения.
Комплексный подход к лечению позволяет восстановить работоспособность пациента, если не произошли необратимые изменения в костной ткани и суставах. В противном случае человек остается инвалидом.
Хирургическое лечение
Операция показана в тех случаях, когда консервативное лечение неэффективно. Врачи практикуют введение в нерв обезболивающих препаратов, пересечение нервных волокон. Также выполняют артродез, остеотомию и другие манипуляции.
Прогноз
Если синдром Зудека возник после перелома лучевой кости, период восстановления займет не менее полугода. Прогноз на І и ІІ стадии заболевания относительно благоприятный. Своевременно начатое лечение позволяет восстановить функции конечности.
На ІІІ стадии в большинстве случаев удается лишь уменьшить симптомы, облегчить заболевание.
Профилактика
Поскольку синдром Зудека является осложнением перелома лучевой кости, при возникновении травмы необходимо придерживаться нескольких правил.
- Консультация врача – обязательная процедура при ударах, падениях. Симптомы ушиба и перелома похожи, определить разницу сможет только врач после рентгенологического исследования.
- Адекватное обезболивание позволяет избежать осложнений в дальнейшем.
- Необходимо как можно раньше провести сопоставление и фиксацию костей.
- Правильно наложенный гипс не должен вызывать болезненных ощущений, отека, изменения цвета кожи. Возникновение вышеупомянутых симптомов свидетельствует о нарушении техники наложения повязки.
- Необходимо учитывать срок срастания костей. Слишком раннее снятие гипса или сильная нагрузка может привести к повторному смещению отломков, повреждению нервов, усилению боли.
- После разрешения врача нужно выполнять гимнастику. Если мышцы находятся слишком долго без нагрузки, возникает атрофия.
- Массаж не должен вызывать боли, неприятных ощущений.
Главное правило лечебной физкультуры – постепенность. Начинать следует с небольшой нагрузки, постепенно ее увеличивая.
Источник
