Операция по установке пластины при переломе лучевой кости
Техника операции остеосинтеза пластиной при дистальном переломе лучевой кости
а) Показания для операции остеосинтеза пластиной при дистальном переломе лучевой кости:
– Плановые: переломы при сгибании, переломы тыльного или ладонного суставного края.
– Противопоказания: открытые переломы с повреждением мягких тканей.
– Альтернативные процедуры: внешняя фиксация.
б) Предоперационная подготовка. Предоперационное обследование: исключите повреждение сосудов и нервов (особенно срединного нерва!).
в) Специфические риски, информированное согласие пациента:
– Инфекция
– Повреждение сосудов и нервов
– Возможен забор и использование губчатой кости
– Нарушение репозиции (менее 10% случаев)
– Сниженная амплитуда движений
– Удаление фиксатора
г) Обезболивание. Блокада плечевого сплетения, общее обезболивание.
д) Положение пациента. Лежа на спине, подлокотник, турникет, электронно-оптический усилитель изображения.
е) Оперативный доступ. Ладонный разрез, в локтевую сторону от сухожилия лучевого сгибателя запястья.
ж) Этапы операции:
– Место перелома
– Разрез кожи
– Доступ
– Пересечение квадратного пронатора
– Идентификация места перелома
– Контурирование Т-образной пластины
– Восстановление мышцы
з) Анатомические особенности, серьезные риски, оперативные приемы:
– Предупреждение: избегайте интенсивных и повторных репозиционных действий: рефлекторная симпатическая дистрофия (синдром Зудека).
– Отведите лучевую артерию и сопровождающие ее вены радиально, оставляя срединный нерв и сухожилия сгибателя на локтевой стороне.
– Полностью отделите квадратный пронатор от места его прикрепления на лучевой кости.
– Если срединный нерв сдавлен, возможно пересечение поперечной запястной связки.
и) Меры при специфических осложнениях. Заполните дефекты в области раздробления метафиза губчатой костью.
к) Послеоперационный уход после операции при дистальном переломе лучевой кости:
– Медицинский уход: удалите активный дренаж на 2-й день; удалите пластину через 6-9 месяцев.
– Физиотерапия: ранние упражнения на амплитуду движений, если фиксация перелома устойчива.
– Период нетрудоспособности: 2-8 недель, в зависимости от рода деятельности и стороны повреждения.
л) Этапы и техника операции остеосинтеза пластиной при дистальном переломе лучевой кости:
1. Место перелома
2. Разрез кожи
3. Доступ
4. Пересечение квадратного пронатора
5. Идентификация места перелома
6. Контурирование Т-образной пластины
7. Восстановление мышцы
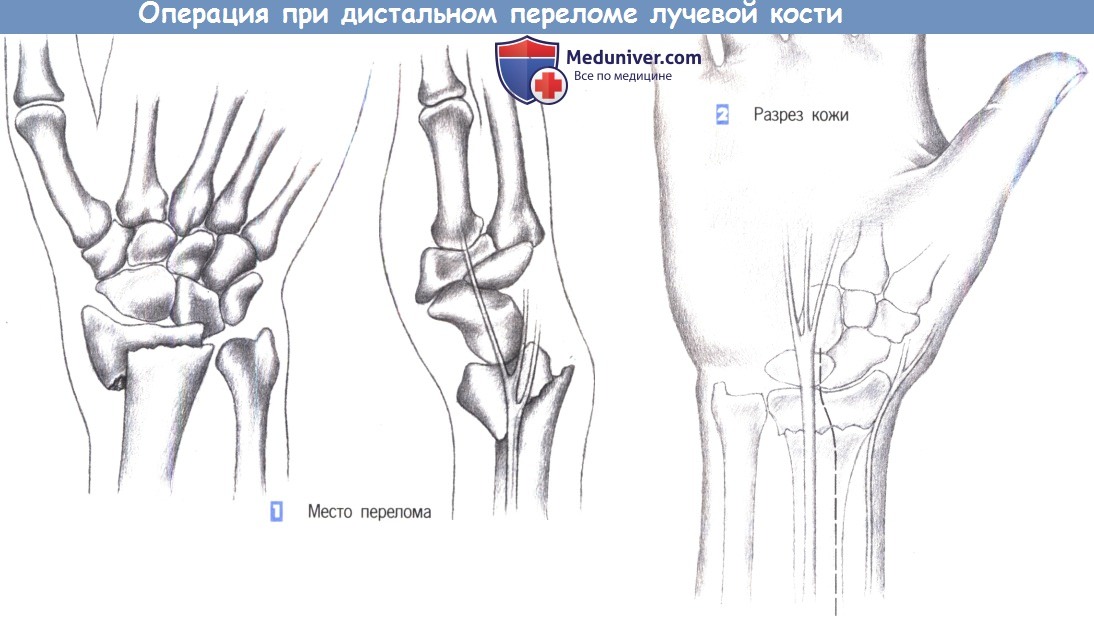
1. Место перелома. Показаниями к операции являются нестабильные переломы лучевой кости, возникающие обычно при избыточным сгибании. Близкое расположение поверхностной ветви лучевого нерва нередко приводит к нарушению чувствительности. Ладонный краевой перелом не поддается консервативному лечению. Эта ситуация – основное показание для фиксации перелома лучевой кости пластиной.
2. Разрез кожи. Разрез кожи для ладонного доступа должен быть ориентирован на ход срединного нерва, который находится в непосредственной близости от длинной ладонной мышцы, являющейся лучшей структурой для ориентации. Нерв проходит между длинной ладонной мышцей и лучевым сгибателем запястья. Разрез кожи немного отклоняется в лучевую сторону от пальпируемого сухожилия длинной ладонной мышцы и продолжается через более глубокие слои. Здесь необходимо избежать повреждения поверхностной ветви лучевого нерва.
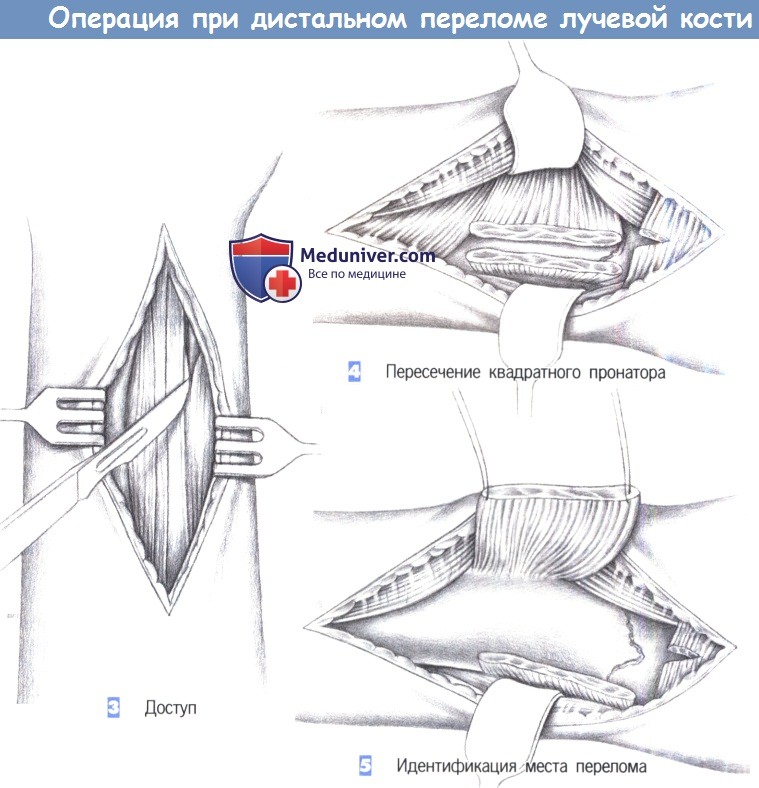
3. Доступ. Как только обнажается межмышечный промежуток, рекомендуется разработать слой между легко пальпируемым сухожилием лучевого сгибателя запястья с одной стороны и сухожилием длинной ладонной мышцы вместе со срединным нервом -другой. В зависимости от протяженности перелома разработка слоя может быть расширена до сухожильного растяжения сгибателя, чтобы полностью обнажить шиловидный отросток лучевой кости.
4. Пересечение квадратного пронатора. После обнаружения квадратный пронатор пересекается по лучевой кости. Срединный нерв и сгибатели пальцев отводятся тупым крючком в локтевую сторону, в то время как лучевая артерия и лучевой сгибатель запястья отводятся в лучевом направлении.
5. Идентификация места перелома. После полного отведения мышцы квадратного пронатора в глубине обнаруживается место перелома. С этой целью сухожильное растяжение сгибателя отделяется настолько дистально, насколько это возможно.
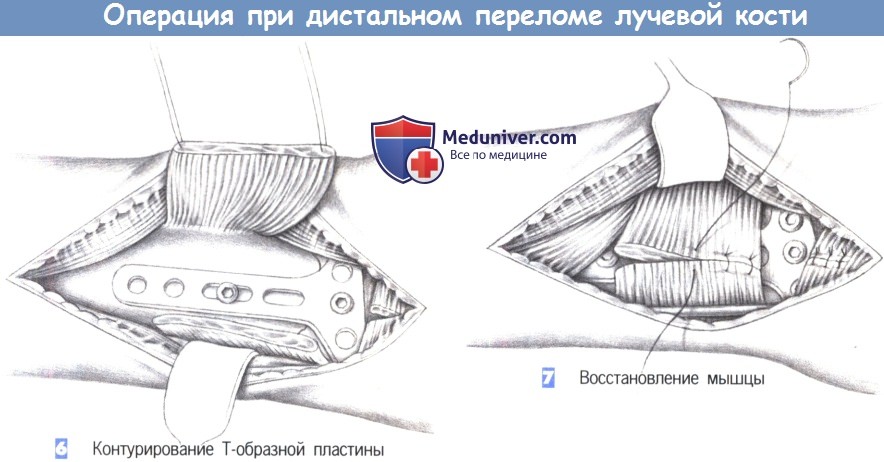
6. Контурирование Т-образной пластины. После обнажения перелома подгоняется Т-образная пластина небольшого размера. Пластина накладывается и устанавливается таким образом, чтобы удержать все фрагменты. После фиксации к шиловидному отростку лучевой кости положение пластины можно подправить с помощью овального отверстия и фиксировать ее в правильном положении остальными винтами.
7. Восстановление мышцы. После рентгенологического подтверждения положения пластины в двух плоскостях, квадратный пронатор восстанавливается отдельными швами (3-0 PGA). Затем устанавливается активный дренаж, и сухожилия возвращаются в их первоначальное положение. Это сопровождается восстановлением сухожильного растяжения сгибателя отдельными швами. Операция заканчивается подкожными и кожными швами, и наложением дорсальной шиной ниже локтя.
Видео урок нормальной анатомии лучевой кости
Другие видео уроки по данной теме находятся: Здесь
– Также рекомендуем “Этапы и техника операции остеосинтеза спицей дистального перелома лучевой кости”
Оглавление темы “Техника операций”:
- Техника операции при чрез- и надмыщелковом переломе плечевой кости
- Этапы и техника операции при переломе локтевого отростка локтевой кости
- Этапы и техника операции при переломе диафиза лучевой кости
- Этапы и техника операции остеосинтеза пластиной при дистальном переломе лучевой кости
- Этапы и техника операции остеосинтеза спицей дистального перелома лучевой кости
- Этапы и техника удаления ладонного апоневроза по Дюпюитрену (фасциоэктомии)
- Этапы и техника восстановления сухожилия сгибателей кисти
- Этапы и техника восстановления сухожилия разгибателей кисти
- Этапы и техника декомпрессии запястного канала при туннельном синдроме
- Этапы и техника наружной фиксации таза
Источник
Перелом лучевой кости – это самый частый перелом у человека, составляющий 25% от всех переломов костей конечностей. Дистальный метаэпифиз – это нижний конец лучевой кости, расположенный рядом с кистью.
Перелом «луча в типичном месте» обычно возникает при прямом падении на вытянутую руку. Помимо резкой боли в руке, может появиться штыкообразная деформация, изменение положения кисти. В процесс перелома бывают вовлечены нервы и сосуды запястья, которые могут быть зажаты отломками, что проявляется онемением в пальцах, похолоданием кисти.
Для уточнения характера перелома и выбора дальнейшей тактики лечения используется рентгенография, в ряде случаев – компьютерная томография. Иногда требуется УЗИ кистевого (лучезапястного) сустава.
Поскольку лучевая кость примыкает к кисти, очень важно восстановить анатомию и объем движений в суставе, чтобы в дальнейшем избежать проблем с ним. Раньше такие переломы лечили только консервативно, в гипсовой повязке, но часто отломки смещались, кость срасталась неправильно, что в дальнейшем сказывалось на функции конечности – рука не сгибалась и/или не разгибалась до конца – формировалась тугоподвижность сустава (контрактура), оставался болевой синдром. К тому же длительное пребывание в гипсе отрицательно сказывалось на кожных покровах.
Длительность больничного листа при переломе дистального метаэпифиза лучевой кости зависит от рода деятельности пациента. К примеру, для офисных работников средний срок нетрудоспособности – 1,5 месяца. Для профессий, связанных с физической нагрузкой, срок нетрудоспособности может быть больше.
Консервативное лечение перелома лучевой кости (гипсовая или пластиковая повязка)
При переломах без смещения можно применять консервативное лечение – в гипсовой повязке или использовать пластиковый гипс, который более комфортен и не боится воды. Средний срок пребывания в гипсе – около 6 недель. Однако, данный метод лечения имеет свои недостатки – после консервативного лечения сустав требует разработки движений, реабилитации. При лечении перелома даже с небольшим смещением отломков, в гипсе может произойти вторичное смещение отломков из-за особенностей анатомии лучевой кости.
Оперативное лечение перелома лучевой кости (остеосинтез)
Практически все переломы лучевой кости со смещением требуют оперативного лечения – сопоставления и фиксирования отломков кости – остеосинтеза. Именно этот метод позволяет восстановить функцию кисти наиболее полноценно и добиться хороших функциональных результатов.
Лучевая кость первично срастается примерно за 6-8 недель, однако полная перестройка кости продолжается до 2 лет после перелома. Спустя этот срок пациент может начинать полноценно пользоваться рукой. Но разрабатывать руку с помощью определенных, рекомендованных врачом, упражнений, благодаря использованию фиксаторов можно уже в первые сутки после вмешательства. Легкие спортивные физические нагрузки можно начинать примерно спустя 3 месяца после операции.
В зависимости от типа перелома (оскольчатый, многооскольчатый, со значительным или незначительным смещением) можно выделить несколько возможных вариантов фиксации –пластиной, фиксированной винтами; аппаратом внешней фиксации; винтами или спицами.
В ряде случаев при выраженном отеке вначале на кисть накладывается аппарат внешней фиксации, а после спадения отека он заменяется на пластину (или другой фиксатор, в зависимости от типа перелома).
Остеосинтез лучевой кости пластиной
При значительном смещении отломков используется остеосинтез лучевой кости металлической пластиной, специально разработанной для данной области. После сопоставления отломков, пластина фиксируется винтами к поврежденной кости. После установки пластины, на кожу накладываются швы, также применяется гипсовая лонгета. После операции назначается лекарственная терапия: обезболивающие препараты, препараты кальция для стимуляции сращения кости, при необходимости – препараты местного действия для уменьшения отека. Средний срок пребывания в стационаре – 7 дней. Швы снимаются в спустя 2 недели, на контрольном приеме у травматолога, тогда же пациент отказывается и от гипсовой повязки. Рука находится в возвышенном положении на косыночной повязке. Необходимости в удалении пластины, как правило, нет.
Аппарат внешней фиксации
В некоторых случаях – в пожилом возрасте, при выраженном отеке кисти и лучезапястного сустава, делать доступ для установки пластины бывает нежелательно в силу различных факторов (отек, состояние кожи). В таких случаях устанавливают аппарат внешней фиксации – он фиксирует отломки с помощью спиц, которые проходят через кожу в кость. Аппарат выступает над кожей небольшим блоком (около 12 см длиной и 3 см высотой). Преимущество этого вида остеосинтеза в том, что нет необходимости делать большие разрезы кожи, однако за аппаратом нужно следить весь срок его ношения – делать перевязки, чтобы спицы не воспалились.
После операции рука 2 недели находится в гипсовой лонгете, затем пациент начинает разрабатывать лучезапястный сустав в аппарате, который этому не препятствует.
Аппарат внешней фиксации удаляется примерно через 6 недель, после проведения рентген-контроля, в условиях стационара. Перевязки необходимо проводить через день, в амбулаторном режиме. Рука носится в возвышенном положении на косыночной повязке.
Фиксация спицами или винтами
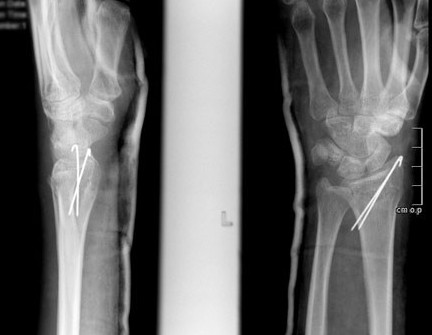
При незначительном смещении отломков лучевая кость фиксируется спицами или винтами через небольшие проколы кожи. По стандартному протоколу, на 2 недели накладывается гипсовая лонгета, затем пациент начинает разрабатывать руку. Спустя 6 недель спицы извлекаются.
В ряде случаев возможно применение саморассасывающихся имплантатов (винтов, спиц), удалять которые не нужно.
Застарелые, неправильно сросшиеся переломы лучевой кости
При застарелых неправильно сросшихся переломах, пациентов могут беспокоить болевые ощущения, присутствовать ограничения движения – тугоподвижность сустава, и другие неприятные последствия (онемение и отечность пальцев кисти). В подобных случаях рекомендовано оперативное лечение, чаще всего – с фиксацией пластиной. Кость разобщается, выставляется в правильное положение и фиксируется. Если есть зона дефекта кости – например, если кость срослась с укорочением, то он заполняется либо собственной костью человека: производится пересадка кости, которая берется, обычно, из гребня подвздошной (тазовой) кости, либо искусственной костью, которая примерно за 2 года перестраивается в собственную костную ткань.
Дальнейшее послеоперационное лечение при застарелых и неправильно сросшихся переломах лучевой кости аналогичны описанным ранее. Однако,может потребоваться более длительная реабилитация.
Анестезия при оперативном лечении перелома дистального метаэпифиза лучевой кости
Для проведения всех вышеописанных операций, как правило, используется проводниковая анестезия – раствор анестетика вводится в зону плечевого сплетения, где проходят нервы, которые отвечают за чувствительность и движения верхней конечности, и рука полностью немеет. Подобная анестезия достаточно легко переносится, длится 4-6 часов. Фактически это разновидность местной анестезии. Кроме того, делается премедикация – успокаивающий укол перед операцией, и во время операции человек спит своим сном. Возможно применение общей анестезии. Окончательный выбор метода анестезии определяется врачом-анестезиологом накануне операции при совместной беседе с пациентом.
Источник
GalinaKuz
23.01.2010, 21:14
Доброго времени суток!
В конце марта прошлого, 2009-го года муж сломал правую руку, лучевую кость в районе лучезапястного сустава, 3 обломка, была произведена операция с установкой пластины фирмы Страйкер. На днях муж обратился в ту же клинику по поводу ее снятия, но врачи, производившие операцию, там уже не работают, а новый доктор не настроен проводить операцию, отговаривает снимать пластину, но мотивирует это только тем что “на Западе многие с пластинами ходят”… хотелось бы узнать “плюсы” и “минусы” обоих вариантов: снятия пластины и ее оставления. Можно ли будет проводить с ней МРТ? Что будет, если рука опять, не дай Бог, сломается по тому же месту? или если начнется разрушение кости в районе крепления винтов?
А также хотелось бы узнать максимально возможный срок ношения пластины (то есть через какое время после операции еще возможно ее удаление)
Sereda Andrey
23.01.2010, 22:56
а новый доктор не настроен проводить операцию, отговаривает снимать пластину, но мотивирует это только тем что “на Западе многие с пластинами ходят”…
Он прав. Если пластина не беспокоит, то удалять ее нет смысла.
хотелось бы узнать “плюсы” и “минусы” обоих вариантов:
После удаления очень высок риск повторного перелома.
Можно ли будет проводить с ней МРТ?
А зачем? Теоретически можно, если пластина титановая. У страйкера как я помню много стальных пластин…
Что будет, если рука опять, не дай Бог, сломается по тому же месту?
ПО тому же месту с пластиной она не сломается, если перелом сросся. Сломаться может по краю пластины.
или если начнется разрушение кости в районе крепления винтов?
После достоверного сращения перелома асептического расшатывания винтов не наступает – пластина перестает трансмиттировать нагрузку.
А также хотелось бы узнать максимально возможный срок ношения пластины (то есть через какое время после операции еще возможно ее удаление)
Спустя где-то года полтора после первичной операции удаление пластины часто может быть весьма травматичным.
В целом на ваш вопрос нет достоверного ответа и обе тактики имеют свои плюсы и минусы.
В целом на ваш вопрос нет достоверного ответа и обе тактики имеют свои плюсы и минусы.
Да! Но если есть желание удалить, лучше не делать “проблему для мозгов”, а оперироваться.
Если пластина не мешает,лучше её не удалять,особенно из труднодоступных мест,не несущих большой нагрузки.На западе давно до этого додумались,поэтому там “многие с пластинами ходят”.Решать,конечно,пциенту,но и доктору-если считает,что металлофиксатор удалять не нужно,может не удалять.
doctor007
24.01.2010, 11:41
Если есть возможность,покажите последние ренгенснимки в 2 проекциях.Конечно если у вас стоит настоящая пластина ф.Страйкер то я думаю,не беспокоит удолять не надо.А вот все наши пластины Рыбинск,Казань итд надо удолять однозначно.
artsoldier
24.01.2010, 12:58
А вот все наши пластины Рыбинск,Казань итд надо удолять однозначно.
Почему же?
doctor007
25.01.2010, 12:37
Не знаю ,но снимал наши пластины через год,2 года,имееться явления металоза,особенно у детей.А вот снимал пластины поставленые за рубежом 3-5 лет металоза не наблюдал,чисто практика.Возможно все же связано все с металлом,его чистотой.
artsoldier
25.01.2010, 13:10
Не знаю ,но снимал наши пластины через год,2 года,имееться явления металоза,особенно у детей.А вот снимал пластины поставленые за рубежом 3-5 лет металоза не наблюдал,чисто практика.Возможно все же связано все с металлом,его чистотой.
Про детей вообще вопрос отдельный. А вот как металлоз, точнее импрегнация мягких тканей металлом влияет на кость и чем вообще угрожает?
doctor007
25.01.2010, 19:04
Импрегнация мягких тканей металлом,может вызвать,асептическое воспаление,наверное остеопароз,остеомиелит самое худшее ,но чесно не встречал ниразу.
Импрегнация мягких тканей металлом,может вызвать,асептическое воспаление,наверное остеопароз,остеомиелит самое худшее ,но чесно не встречал ниразу.
А может так просто кажется?.. 🙂
Остеомиелит кажется бактерии вызывают…
doctor007
26.01.2010, 13:05
Я ведь пишу что,ниразу не встречал,но наши пластины удоляю.А какое ваше мнение.
А какое ваше мнение.
Есть проблема- решаем.
Нет проблемы- живем и радуемся.
doctor007
26.01.2010, 14:02
Понял.
Я ведь пишу что,ниразу не встречал,но наши пластины удоляю.А какое ваше мнение.
А я все удаляю, вот так вот:ad:
doctor007
26.01.2010, 16:57
И наши и импортные.А встречали явления металоза после импортных.
Металлоз – очень “удобный” диагноз, но это не совсем то же самое, что и “черные ткани в местах введения винтов”.
D. G. Dennison. Distal Radius Fractures and Titanium Volar Plates: Should We Take the Plates Out?//J. Hand Surg. – Vol.35A. – January 2010. – P.141-143. – “From the information currently available, it seems that the likelihood of a significant elevation of serum titanium after volar plating of fractures of the distal radius should be low. Hand surgeons might think that an intramedullary nail in the setting of a united fracture
(without any evidence of implant-implant or bone-implant wear) is a reasonable clinical situation in which to evaluate the serum titanium level. Taking into account the larger implant size and intramedullary position of the nail, the intramedullary nail studies may reflect a worst-case scenario of a large surface area being exposed to the patient. With the level of serum titanium remaining within reference ranges, it seems reasonable
to conclude that the titanium nail can be retained with an acceptable level of risk and therefore that a retained titanium volar distal radius plate would have a similar or less risk”.
Источник

