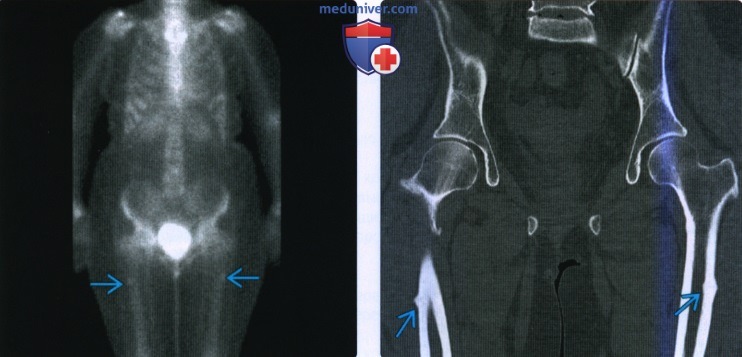
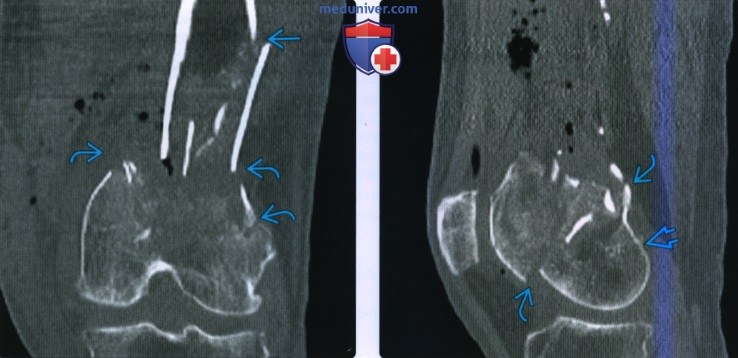
Рентгенограмма, КТ, МРТ при переломе шейки бедренной костиа) Определения:
• Подразделяется на следующие типы в зависимости от локализации перелома:
о Субкапитальный: соединение головки/шейки бедренной кости
о Среднецервикальный (трансцервикальный): средняя порция шейки бедренной кости
о Базисцервикальный: основание шейки бедренной кости
о Вертикально ориентированный: обычно от верхнебокового до нижнемедиального перелома, проходя через все зоны
• Термины варусный и вальгусный используются для описания взаимоотношения головки и шейки, а также шейки и диафиза бедренной кости:
о Ось шейки бедренной кости соотносится с нормальным углом между шейкой и диафизом и составляет 120-135°:
– Варусное отклонение: <120° от угла между шейкой и диафизом
– Вальгусное отклонение: > 135° от угла между шейкой и диафизом
о Головка должна быть расположена в центре шейки бедренной кости:
– Варусное отклонение: головка бедренной кости поворачивается медиально
– Вальгусное отклонение: головка бедренной кости поворачивается латерально б) Визуализация: 1. Общая характеристика:
• Лучший диагностический критерий:
о Очаговое угловая деформация контура шейки бедренной кости:
– Зачастую слабо выраженное, особенно у пациентов с остеопенией 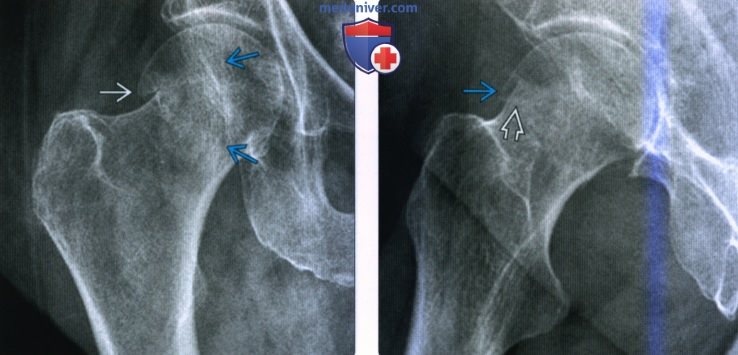
(Слева) Рентгенография тазобедренного сустава в передне-задней проекции: у мужчины 80 лет определяется неполный вальгусный вколоченный (Гарден I) перелом. Контур головки бедренной кости В не конгруэнтен с шейкой. Отмечается изменение направления первичных трабекул от шейки до головки бедренной кости.
(Справа) Рентгенография в боковой проекции: у этого же пациента определяется отступ переднего кортикального слоя и линия склероза вследствие вколачивания трабекул.
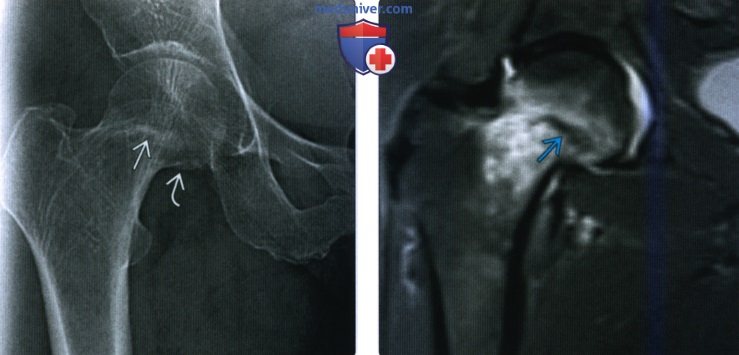
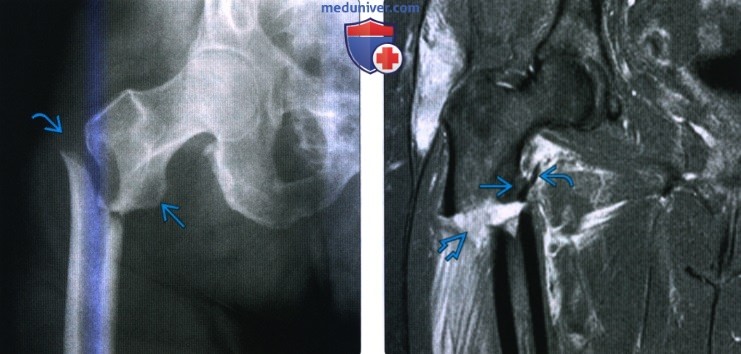
(Слева) Рентгенография в передне-задней проекции: у пожилой женщины определяется нечеткий склеротический пучок, что заставляет заподозрить перелом шейки бедренной кости. Медиальное смещение кортикального слоя может представлять собой вколачивание или остеофит. Показано выполнение МРТ.
(Справа) MPT, STIR, коронарный срез: у этой же пациентки подтвержден острый перелом. Типо-интенсивная линия перелома окружена гиперинтенсивным отеком костного мозга. Этот перелом является II типа по классификации Гардена.
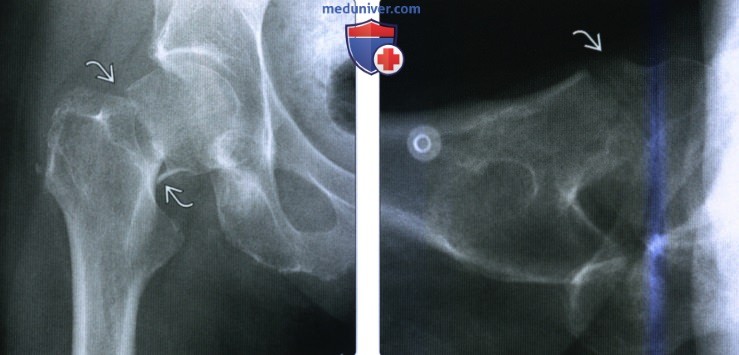
(Слева) Рентгенография в перед не-задней проекции: определяется среднецервикальный перелом шейки бедра Гарднер III.Отмечается варусное отклонение и небольшое латеральное смещение, как и захождение медиального кортикального слоя шейки бедренной кости. Диафиз бедренной кости ротирован кнаружи.
(Справа) Рентгенография в боковой проекции, в положении лежа ничком: у этого же па -циента определяются верхушка передней угловой деформации и разделение осколков перелома кпереди.
2. Рентгенография при переломе шейки бедренной кости:
• Несмещенные осколки могут не визуализироваться при рентгенографии, даже у молодых пациентов:
о У пациентов с остеопорозом и с наличием клинического подозрения рекомендуется выполнение МРТ
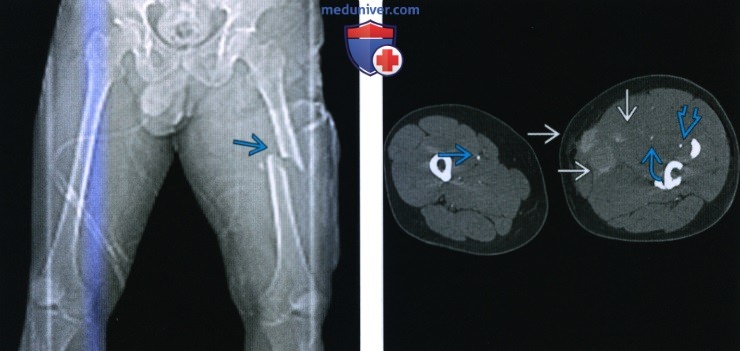
о Пациентам, получившим травму вследствие воздействия силы высокой интенсивности, обычно показано выполнение КТ живота и таза:
– Необходимо включить детальный осмотр шейки бедренной кости в протокол поиска травмы при КТ живота и таза
– Лучше всего визуализируется на коронарных изображениях
• Минимальный смещенный перелом:
о Небольшая неровность кортикального слоя
о Отрывочные изменения направления трабекул кости на стороне перелома
о Линия или нечеткая область склероза вследствие вколачивания
о Изменение контура соединения головки/шейки бедренной кости с округлого на угловатый
о Головка не располагается в центре шейки бедренной кости
о Наличие вальгусного или варусного отклонения в месте соединения головки/шейки
о Угловая деформация при рентгенографии в боковой проекции, в положении пациента лежа ничком
• Перелом со смещением:
о Обычно не является диагностической дилеммой
о Может визуализироваться только в одной проекции 3. КТ при переломе шейки бедренной кости:
• Лучше всего визуализируется на реконструкциях коронарного или сагиттального срезов
• КТ менее чувствительна по сравнению с МРТ для переломов, с отсутствием смещения, у пациентов с остеопенией
• При КТ живота и таза, выполненной для оценки травмы, зачастую определяется неожидаемый перелом шейки бедренной кости 4. МРТ при переломе шейки бедренной кости:
• Т1 ВИ:
о Гипоинтенсивная линия перелома и лентовидный отек костного мозга на коронарных и сагиттальных срезах
• STIR:
о Гипоинтенсивная линия перелома, окруженная гиперинтенсивным отеком костного мозга на последовательностях, чувствительных к жидкостям
о Лентовидный отек позволяет отличить перелом от округлого отека при наличии опухоли
• Сканирование всего таза в последовательностях Т1 и STIR позволяет оценить другие травмы, которые могут имитировать перелом бедра 5. Радионуклидная диагностика:
• Интенсивное накопление радиометки в кости у пациентов с остеопорозом в первые 72 часа 6. Рекомендации по визуализации:
• Лучший метод визуализации:
о Рентгенография является методом первой линии
о При негативной или сомнительной картине рентгенографии и высокой степени клинического предположения показано выполнение МРТ без контрастирования:
– В 27-40% случаев, при наличии клинического подозрения и нормальной картины рентгенографии, при МРТ определяется перелом бедра или таза
– В 50-65% случаев, при наличии клинического подозрения и нормальной картины рентгенографии, при МРТ определяется повреждение мягких тканей или перелом
• Советы по протоколу исследования:
о Сканирование всего таза: STIR в корональном срезе, Т1 и Т2 в режиме подавления сигнала от жира в аксиальном срезе:
– В протокол поиска должен быть включен крестец и запирательные кольца
– По усмотрению, рекомендуется добавить сагиттальный и аксиальный косые срезы в Т2 и в режиме подавления сигнала от жира для лучшего качества изображения 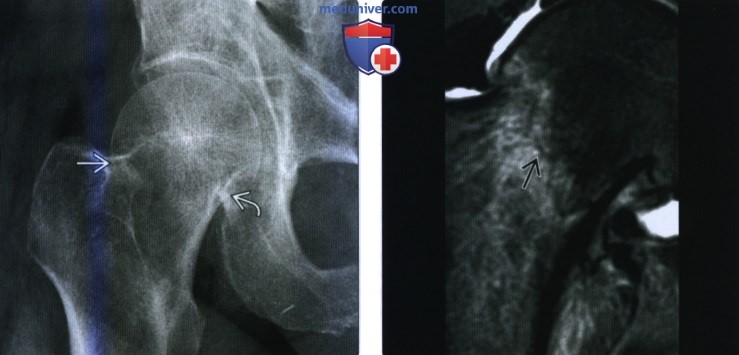
(Слева) Рентгенография тазобедренною сустава в передне-задней проекции: определяется перелом Гарден I. Головка бедренной кости ротирована в вальгусном направлении и лежит над основанием шейки бедренной кости Медиальнее отмечается разрыв кортикального слоя в, а также изменение направления трабекул через место перелома.
(Справа) МРТ, протон-взвешенные изображения, режим подавления сигнала от жира, коронарный срез: у другою пациента определяется гиперинтенсивный отек вызванный острым стрессовым переломом шейки бедренной кости. Направление перелома от верхнебоковой до нижнемедиальной поверхности, как в этом случае, не типично.
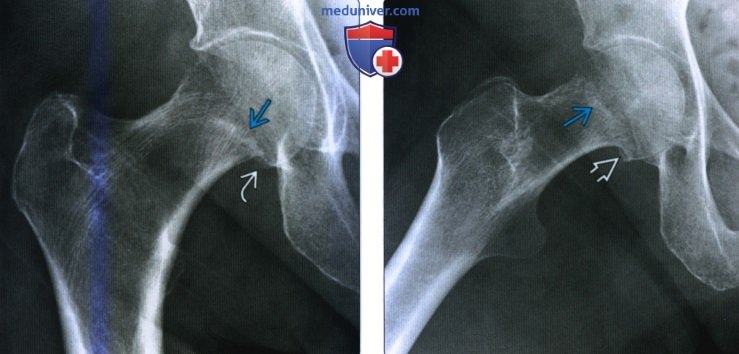
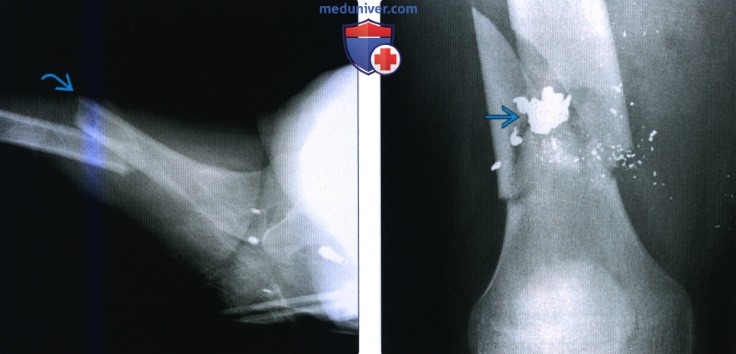
(Слева) Рентгенография тазобедренною сустава в передне-задней проекции: у женщины 74 лет определяется перелом Гарден II, явным признаком которою является зубчатая линия склероза и нависание кортикального слоя. Этот тип минимально вколоченною перелома легко ошибочно принять за кольцевидный остеофит.
(Справа) Конечность этой же пациентки согнута в колене и отведена: определяется несоответствие линии склероза остеофиту. Тем не менее, медиальное вколачивание может указывать на остеофит. Перелом не был выявлен при рентгенографии, и через три дня пациентка поступил вновь с переломом со смещением.
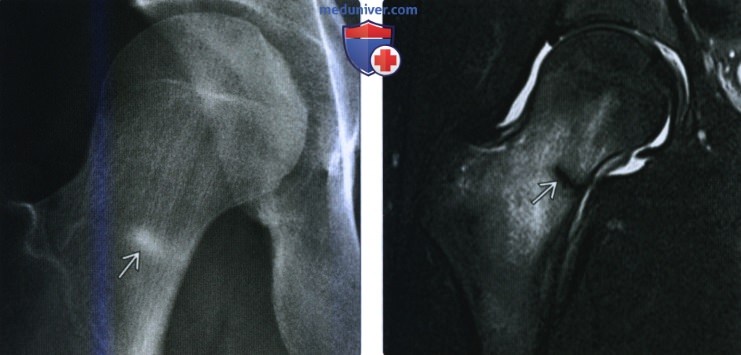
(Слева) Рентгенография тазобедренною сустава в передне-задней проекции: у бегуна 19 лет с болью в бедре определяется небольшая неспецифичная область склероза. В дифференциальный диагноз входит остеоидная остеома, как и стрессовый перелом.
(Справа) МРТ Т2ВИ, режим подавления сигнала от жира: у того же пациента четко идентифицируется область склероза в виде линейною стрессового перелома, окруженною значительным отеком костною мозга. Также отмечается умеренный выпот в полость сустава.
в) Дифференциальная диагностика перелома шейки бедренной кости: 1. Переломы головки бедренной кости:
• Поражается суставная поверхность
• Обычно ассоциированы с вывихом бедра 2. Межвертельный перелом:
• Более каудальное расположение
• Распространяется через межвертельную линию и поражает один или оба вертела 3. Остеоартрит:
• Край кольцевого остеофита головки бедренной кости может вызвать появление линии склероза сквозь шейку бедренной кости при рентгенографии
• Имитирует вколоченный субкапитальный перелом шейки бедренной кости
• Рекомендуется поискать варусную/вальгусную деформацию, изменение направления трабекул для постановки диагноза перелома
• МРТ служит методом постановки диагноза при сомнительной картине на рентгенограммах 4. Транзиторный синдром отека костного мозга:
• На МРТ отек костного мозга головки бедренной кости с отсутствием видимой линии перелома 5. Сращенный перелом:
• Линия склероза может указывать на сросшийся перелом или острый вколоченный перелом
• Наличие отека костного мозга при МРТ позволяет установить диагноз острого или подострого перелома 6. Патологический перелом:
• При рентгенографии поворот головки бедренной кости может создать овоидное просветление, имитирующее нижележащее литическое образование
• На КТ или МРТ определяется гематома; конфигурация гематомы обычно помогает отличить перелом от опухоли 7. Разрыв мышцы:
• Разрывы средней или малой ягодичной мышцы, разрывы подколенных сухожилий могут клинически имитировать перелом шейки бедра при остеопорозе 8. Усталостный перелом таза:
• Усталостный перелом таза может клинически имитировать перелом шейки бедренной кости
• Лучше всего визуализируется при МРТ, лечится консервативно 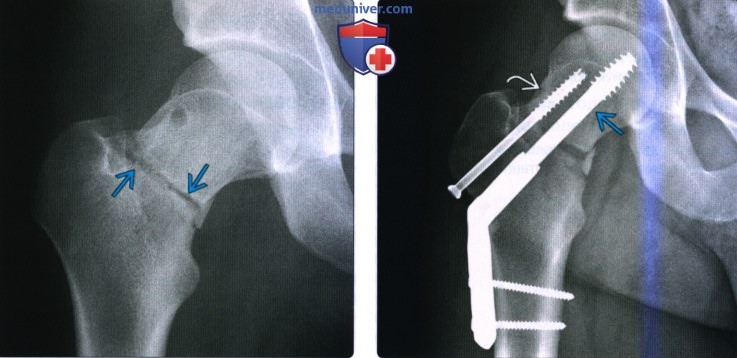
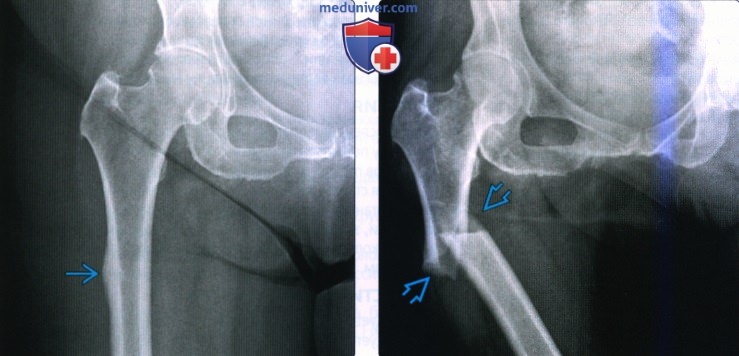
(Слева) Рентгенография правою тазобедренного сустава в передне-задней проекции: у молодого мужчины определяется базис-цервикальный травматический перелом. Такие переломы обладают повышенным риском несращения, даже при отсутствии смещения осколков.
(Справа) Рентгенография тазобедренного сустава в передне-задней проекции: у этою же пациента после фиксации визуализируются динамический винт тазобедренного сустава и деротационный винт. Деротационный винт предотвращает базисцервикальный перелом от вращения вокруг динамичного винта тазобедренного сустава.
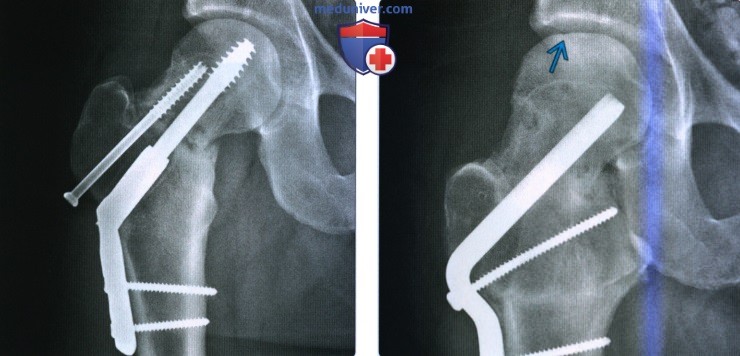
(Слева) Рентгенография в передне-задней проекции: у этого же пациента спустя 10 месяцев определяется минимальная костная мозоль. При сравнении с послеоперационной рентгенограммой, можно отметить, что перелом принял варусную конфигурацию. Наличие зон просветления, окружающих металлоконструкции, позволяет заподозрить смещение. Несращение – клинический диагноз, устанавливаемый спустя 6-12 месяцев, но такую картину можно описать как формирующееся несращение.
(Справа) В передне-задней проекции у этою же пациента через шесть месяцев определяется консолидированный перелом после хирургической ревизии и установки пластины с накладкой. Отмечается остеонекроз ввиду очаювою уплотнения верхнею кортикальною слоя головки бедренной кости.
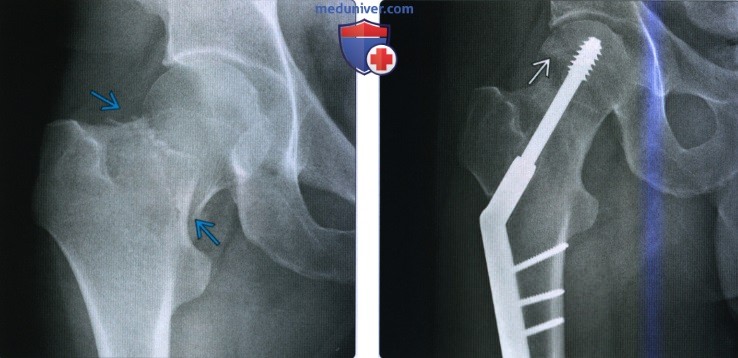
(Слева) Рентгенография в передне-задней проекции: у мужчины 25 лет определяется среднецервикальный перелом шейки бедра вследствие аварии на мотоцикле. Этот перелом обладает повышенным риском несращения и остеонекроза. Классификация Гардена не применяется для молодых пациентов; предпочтение отдается описательным терминам.
(Справа) Рентгенография в передне-задней проекции: у этого же пациента спустя год определяется динамический винт тазобедренного сустава в пластине, фиксированной через консолидированный перелом. Нечеткая область склероза и просветления в головке бедренной кости указывает на остеонекроз. У пациента впоследствии произошел полный разрыв головки бедренной кости.
г) Патология: 1. Общая характеристика:
• Сопутствующие состояния:
о Остеонекроз головки бедренной кости:
– Встречаемость возрастает вместе со смещением при травмах, полученных на высокой скорости
о Пациенты с травмой: перелом диафиза бедренной кости
о Пациенты с остеопорозом: другие усталостные переломы 2. Стадирование, градации и классификация перелома шейки бедренной кости:
• Три отдельные группы пациентов с переломом шейки бедренной кости:
о Пожилые пациенты с остеопорозом:
– Чаще вследствие падения с уровня земли, реже вследствие остеопороза
– Т. е. у пациента уже был перелом и он упал, а не получил перелом при падении
• Стрессовый перелом у высококлассных спортсменов:
о Существенный риск прогрессирования в полный перелом
о Базисцервикальный; обычно начинается на медиальной стороне шейки бедренной кости
• Молодые пациенты, получившие травму при столкновении на высокой скорости:
о Зачастую сочетается с переломом диафиза бедренной кости
о Смещение может отсутствовать или не визуализироваться при рентгенографии
о У пациентов, получивших травму, при неявном на рентгенограммах переломе необходим тщательный анализ КТ живота в коронарной проекции
• Классификация Гардена:
о Гарден I: вальгусное вколачивание:
– Обычно считается неполным вальгусным вколоченным субкапитальным переломом латеральной шейки
– На МРТ зачастую определяется компонент перелома без смещения с распространением в медиальный кортикальный слой
о Гарден II: полный, но с отсутствием смещения
о Гарден III: полный, варусное отклонение с частичным смещением
о Гарден IV: полный и со смещением:
– Диафиз бедренной кости ротирован кнаружи и смещается латерально
о Переломы Гарден I-II имеют низкий риск осложнений
о Переломы Гарден III—IV имеют существенный риск остеонекроза, несращения
о Не согласованность заключений различных исследователей по отношению к дифференциации переломов Гарден III и IV
• Стрессовый перелом:
о Полный или неполный д) Клинические особенности: 1. Проявления:
• Типичные признаки/симптомы:
о Боль в паховой области, передней области бедра или колена, усиливающаяся при осевой нагрузке или перкуссии большого вертела
о Бедро согнуто и ротировано кнаружи
о Пациенты с остеопорозом:
– Внезапное развитие боли
– Невозможность переносить вес
о Молодые пациенты со стрессовым переломом:
– Тупая ноющая боль, локализованная в паховой области
• Другие признаки/симптомы
о Конечность может укорачиваться 2. Демография:
• Возраст:
о Усталостный перелом:
– Обычно возраст >70 лет
– Возрастная группа немного младше чем при межвертельных усталостных переломах
о Травма: все возрасты
о Стрессовый перелом: молодые бегуны
• Пол:
о Перелом у пожилых с остеопорозом: Ж > М
о Стрессовый перелом у военных: М > Ж
о Стрессовый перелом у атлетов: Ж > М (анорексия, аменорея, ранний остеопороз) 3. Течение и прогноз:
• Перелом со смещением: высокий риск несращения, остеонекроза:
о Перелом Гарден IV обладает вероятностью несращения >40%, вероятность остеонекроза 30%
• Базисцервикальный стрессовый перелом: риск полного перелома
• Лечение с запретом нагрузок тяжестями повышает риск других заболеваний (пневмония, легочная эмболия) 4. Лечение:
• Гарден I-II: чрескожный жесткий остеометаллосинтез или динамический посредством бедренных винтов + деротационных винтов
• Гарден III—IV: ОРИФ, гемиартропластика или тотальная артропла-стика тазобедренного сустава
• Стрессовый перелом:
о Неполный перелом может лечиться только покоем, но иногда требуется ОРИФ е) Диагностическая памятка: 1. Следует учесть:
• Визуализация при рентгенографии иногда затруднена, необходимо обоснованное клиническое предположение
• МРТ полезна не только при постановке диагноза перелома с отсутствием смещения, но также для поиска других причин боли в бедре/тазу 2. Советы по интерпретации изображений:
• Болезненное бедро обычно ротировано кнаружи:
о Малый вертел становится более выступающим, чем на передне-задней проекции
• Кольцевые остеофиты могут имитировать субкапитальный перелом 3. Рекомендации по отчетности:
• При сомнительных данных рентгенографии рекомендуется МРТ ж) Список использованной литературы:
1. Hak DJ et al: Ipsilateral femoral neck and shaft fractures: current diagnostic and treatment strategies. Orthopedics. 38(4):247-51, 2015
2. Haubro M et al: Sensitivity and specificity of CT- and MRI-scanning in evaluation of occult fracture of the proximal femur. Injury. 46(8):1557-61,2015
3. Sheehan SE et al: Proximal femoral fractures: what the orthopedic surgeon wants to know. Radiographics. 35(5): 1563-84, 2015
4. Lee YK et al: Trends of surgical treatment in femoral neck fracture: a nationwide study based on claim registry. J Arthroplasty. 28(10): 1839-41,2013 – Также рекомендуем “Признаки вертельного и межвертельного перелома бедренной кости” Редактор: Искандер Милевски. Дата публикации: 22.10.2020 |