Ортез при переломе таранной кости
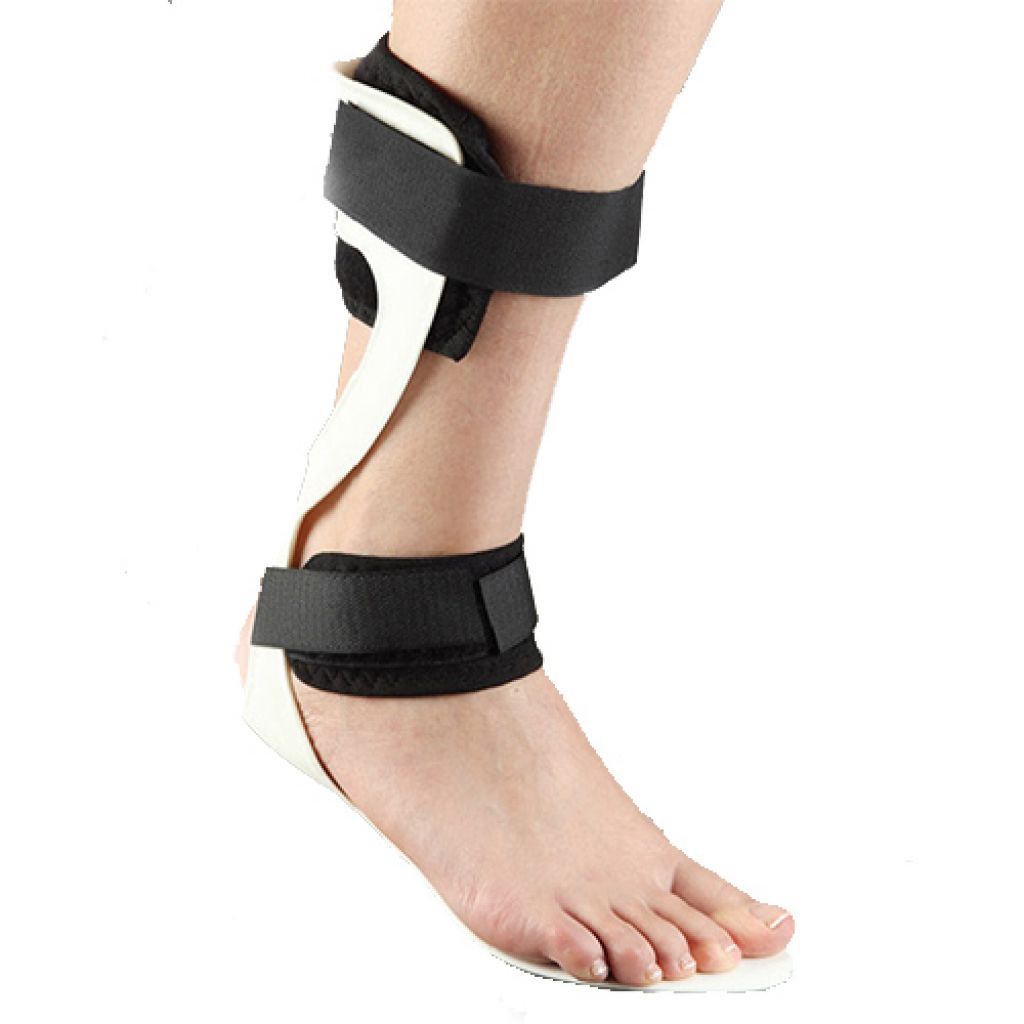
Стопа – один из самых сложных элементов опорно-двигательного аппарата. Она является фундаментом нашего тела и испытывает наибольшую нагрузку. Любые повреждения костей, суставов, связок стопы приводят к дисбалансу вышележащих отделов. Полное восстановление опорной, амортизационной, балансировочной функций стопы после травмы возможны лишь при правильном лечении и реабилитации. Разумное соотношение фиксации суставов и стимуляции собственных мышц обеспечивают надежную поддержку и достаточное кровообращение для быстрого выздоровления. Последние достижения медицины и техники позволили найти легкое, удобное, практичное и эффективное решение для лечения травм стопы – специальные ортезы-фиксаторы.
Содержание
- Строение стопы
- Наиболее частые травмы
- Какие ортезы будут эффективны при различных травмах
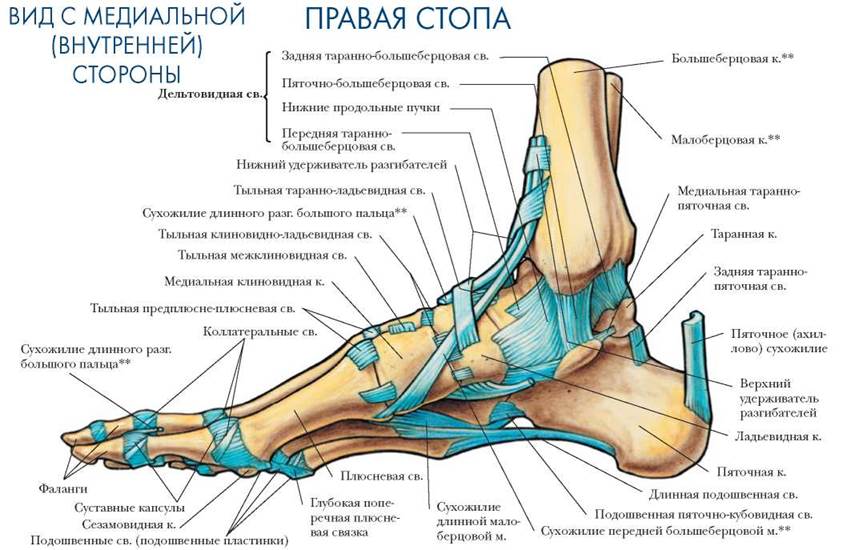
Строение стопы
Каждая стопа состоит из более чем 26 костей, 31 сустава, 19 собственных мышц. Такая сложная структура в норме сочетает жесткость для поддержки всей массы тела и эластичность для эффективного и легкого передвижения.
Любые отклонения положения тела контролируются десятками связок стопы, мышцами стопы и голени. Важнейшую роль играет тонус мышц и чувствительность их рецепторов, так как даже минимальное отклонение костей ног может привести к падению и травме.
Наиболее частые травмы
Для полного понимания сущности травмы, все повреждения стопы можно разделить на группу непрямых и прямых травм. Прямая травма возникает после удара, падения тяжелого предмета на стопу, сдавления тканей. Механизмом непрямой травмы является скручивание, «подворачивание» стопы.
По типу повреждения стопы рационально выделять:
- ушибы
- надрывы и разрывы связок
- переломы и переломовывихи.
Падение на стопу тяжелого предмета может вызвать ушиб, в тяжелых случаях – раздробленный перелом фаланг пальцев, плюсневых костей. Много хлопот доставляют травмы мизинца и большого пальца. Тяжелым последствием прямой травмы стопы является перелом пяточной и таранной костей. Сломать такие прочные кости возможно при падении с высоты или ДТП. Если для сращения пяточной кости требуется более 2-х месяцев, то таранная кость часто не срастается совсем.
Потеря равновесия и баланса, насильственное скручивание стопы могут приводить к разрывам связок или косо-спиральным переломам. Часто страдает шиловидный отросток у основания 5-ой плюсневой кости. Этот выступ располагается по наружной поверхности стопы почти посередине, к нему крепится толстое сухожилие. Это сухожилие часто отрывает кусочек кости при избыточном вращении стопы.

Какие ортезы будут эффективны при различных травмах?
Великолепной заменой тяжелым, жарким и некрасивым гипсовым повязкам являются современные ортезы. Новые фиксаторы из дышащих и легких материалов позволяют намного легче переносить необходимое лечение, чувствовать себя комфортнее и активнее.
Чаще всего при травмах стопы назначаются:
- мягкие ортезы для борьбы с болью и отеком,
- полужесткие фиксаторы для умеренной поддержки,
- жесткие ортезы для стабильной фиксации стопы.
Преимуществами фиксаторов Aurafix является возможность индивидуального подбора изделия. Если после обследования на рентгеновском снимке не было выявлено переломов, речь может идти об ушибе или разрыве связок. Наилучшая профилактика отека и боли при ушибах – мягкие и эластичные ортезы с компрессией.
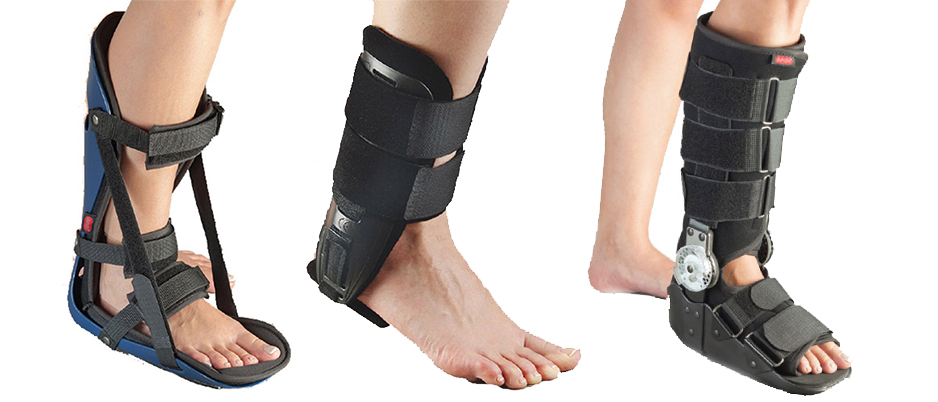
Фиксаторы для голеностопа из дышащей ткани поддерживают стопу и голеностопный сустав, массируют и стимулируют восстановление. Добавочные ребра жесткости могут обеспечивать поддержку при разрывах связок, нестабильности сустава. Максимальную фиксацию при полном разрыве связки обеспечивают ортезы для голеностопа с ремешками, усиленной поддержкой и компрессией. При переломах костей стопы показана стабильная фиксация. При этом переломы плюсневых костей допускают применения коротких пластиковых сапожков, а для лечения травм таранной, пяточной кости необходимы высокие ортезы.
Лечение переломов плюсневых костей разумно проводить в коротком ортопедическом сапоге. Он надежно фиксирует стопу, в то же время позволяя наступать на ногу. Любые травмы таранной кости и, как ни странно, переломы фаланг пальцев, являются показанием для ортопедического сапога стандартной длины (до колена). Полезными будут модели с пневматической компрессией – они надежнее фиксируют суставы и позволяют менять степень контроля по мере нарастания или спадения отека. В них также удобно ходить, делать перевязки, наблюдать и ухаживать за кожей.
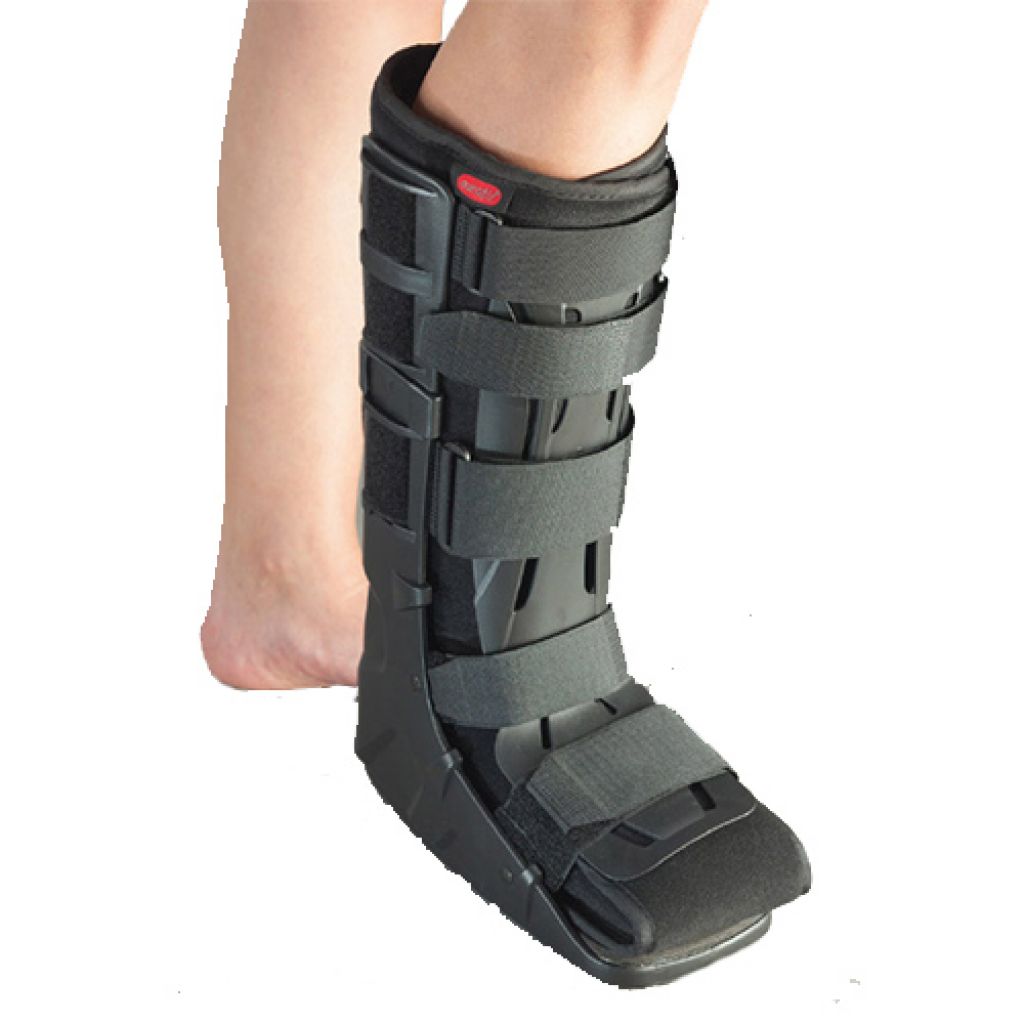
К пяточной кости крепится самое мощное сухожилие. Под тягой трехглавой мышцы голени чаще всего происходит вторичное смещение отломков. Для расслабления мышцы и стабилизации отломков стопу фиксируют в положении подошвенного сгибания. Наиболее разумный вариант – жесткий регулируемый ортез. Переменный угол сгибания позволяет динамично подстраиваться под восстановительные процессы и реабилитацию, активно контролировать степень напряжения ахиллова сухожилия и положение пяточной кости.
Прочность и конструкция ортезов предусматривают возможность активного передвижения (по рекомендации врача), проведения гигиены кожи и перевязок, периодического снятия и фиксации. Большой выбор типов и размеров ортезов позволяют выбрать наиболее подходящий, легкий, эффективный и удобный вариант для любого клиента.

Эдуард Свитич, врач ортопед-травматолог
Источник
Таранная, или надпяточная, кость является предплюсневой и формирует нижнюю часть голеностопного сустава, соединяясь с большой и малой берцовой костью. В нижней части к таранной кости присоединена пяточная кость, в передней – ладьевидная. Благодаря такому устройству таранная кость равномерно распределяет массу тела человека на всю стопу.
Надпяточная кость достаточно крупная по сравнению с другими костными образованиями предплюсны. Она покрыта хрящевой тканью в гораздо большей степени, чем любая другая кость человеческого скелета – на 60%.
Причины и механизм перелома
Таранная кость состоит из головки, блока и заднего отростка. Головка располагается спереди и соединяется с ладьевидной костью. Блок соединен с латеральной и медиальной лодыжкой. Задний отросток имеет два бугорка, которые разделены сухожилием, отвечающим за сгибание первого пальца стопы. У некоторых людей есть только один бугорок и добавочная таранная кость.
Наиболее часто перелом таранной кости происходит при падении с большой высоты на выпрямленные ноги или в результате автомобильной аварии. Несколько реже такую травму можно получить от прямого удара тупым предметом или на спортивной тренировке.
В очень редких случаях встречается монотравма надпяточной кости, чаще всего она сочетается с переломом кости пятки, а также с различными повреждениями ладьевидной, клиновидной и плюсневой костей.
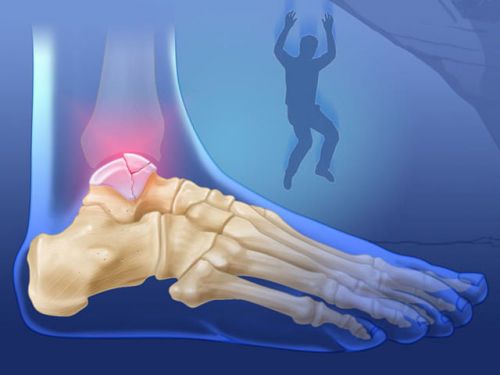
Когда человек падает с высоты, таранная кость оказывается зажатой между пяточной и большой берцовой костью, и в результате происходит компрессионный, или оскольчатый, перелом
Чрезмерное разгибание ступни приводит к тому, что ломается шейка таранной кости. При сильном сгибании нижней конечности в голеностопном суставе линия разлома проходит в области заднего отростка. В случае одновременного тыльного сгибания и подворота стопы регистрируется перелом латерального бугорка.
Механизм получения такой травмы, как перелом таранной кости стопы, можно разделить на два основных типа:
- сочетание осевой нагрузки и стремительного тыльного сгибания приводит к чрезмерно тесному контакту шейки таранной и большой берцовой кости, а при развороте ноги таранная кость смещается;
- чрезмерное сгибание ноги в голеностопе способствует ротации кости, которая не выдерживает давления и ломается.
Классификация и симптомы
Перелом таранной кости бывает открытым и закрытым, без смещения и со смещением. Последний может сопровождаться подвывихом в подтаранном суставе, вывихом в таранно-ладьевидном либо голеностопном суставе.
Целостность заднего отростка нарушается в основном у спортсменов, преимущественно футболистов. Травма латерального отростка характерна для скейтбордистов. Особенно опасны компрессионные (оскольчатые) повреждения, поскольку высока вероятность развития тяжелых осложнений.

Скейтбординг – красивый, но высокотравматичный вид спорта, который не прощает ошибок
Таранная кость участвует в образовании сразу нескольких суставов, поэтому визуально определить характер повреждения не представляется возможным. Признаки перелома неспецифичны, для постановки точного диагноза необходимо сделать рентген.
Симптомы после перелома таранной кости варьируются в зависимости от локализации повреждения, но есть и ряд общих признаков:
- резкий болевой синдром в нижней части голени, нарастающий при движениях первого пальца, а также при попытках встать на больную ногу;
- припухлость, чаще всего на тыле стопы;
- увеличение в размерах и изменение конфигурации голеностопного сустава;
- при пальпации возникает характерный хруст костных отломков.
Стоит отметить, что отечность является первым признаком серьезной травмы. Пораженная область опухает, краснеет, иногда приобретает синюшный оттенок. Если причиной перелома был удар тяжелым предметом, то повреждаются кровеносные сосуды. Из-за этого появляются подкожные кровоизлияния, синяки и гематомы. Спустя несколько часов после травмы кожные покровы становятся горячими на ощупь.
При переломе заднего отростка болевой синдром локализуется в зоне ахиллова сухожилия. Болезненность вызывают не только движения, но и любые прикосновения к травмированному участку.
Перелом шейки таранной кости характеризуется выраженным положением подошвенного сгибания, при смещении заметна деформация голеностопного сустава. Краевые переломы считаются наиболее легкой травмой, симптомы которой имеют сходство с обычным ушибом. Поэтому пациенты не всегда обращаются к врачу, и кости срастаются неправильно. В результате формируется застарелый перелом, гораздо сложнее поддающийся лечению.
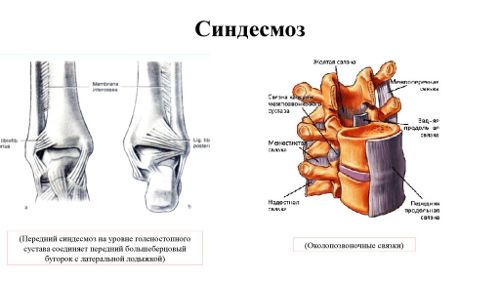
Синдесмоз представляет собой неподвижное сочленение, образованное соединительной тканью. Межкостная мембрана между берцовыми костями повреждается наиболее часто
Больше чем в половине случаев перелом таранной кости сопровождается травмой лодыжки и пяточной кости. Очень редко, но встречается и разрыв синдесмоза, соединяющего мало- и большеберцовую кость.
Возможные осложнения
Отличительной особенностью надпяточной кости является ее недостаточное кровоснабжение, что значительно замедляет восстановительные процессы. Костная ткань недополучает кислород и питание, вследствие чего даже перелом без смещения может осложниться отмиранием клеток.
Возможны и другие негативные последствия:
- стойкий болевой синдром, плохо поддающийся купированию;
- поражения хрящевой ткани, кровеносных сосудов и нервных окончаний;
- нарушение двигательной активности стопы и голеностопа;
- остеомиелит;
- деформирующий артроз;
- асептический некроз.
Асептический, или аваскулярный, некроз возникает при нарушении кровоснабжения головки таранной кости и может быть причиной утраты трудоспособности и инвалидности. Чтобы избежать осложнений, необходимо обязательно обратиться к врачу сразу же после травмы.
Меры первой помощи и диагностика
Неотложная помощь при переломе надпяточной кости осуществляется согласно общим правилам и начинается с обеспечения полной неподвижности пораженной конечности. Любое движение сломанной кости может вызвать болевой шок, потерю сознания и повреждение близлежащих тканей.

Вызвать бригаду скорой помощи необходимо как можно скорее. Ни в коем случае нельзя пытаться самим «двигать» кости, приводя их к правильному положению
Обездвижить конечность можно с помощью шин из подручных материалов. Если это по какой-либо причине невозможно – отсутствует навык подобных манипуляций или мешает страх сделать что-то не так, – нужно усадить пострадавшего так, чтобы голень и пятка лежали на ровной поверхности. Пациент может лежать на кровати с вытянутой ногой или сидеть на одном стуле, а на другой положить ногу.
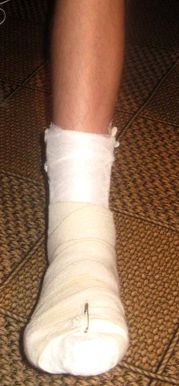
Любой перелом надпяточной кости требует длительной иммобилизации посредством гипсовой повязки
Только после этого можно снимать обувь и носки (чулки, колготки, гольфы) и при необходимости обрабатывать рану. При открытом переломе возможно кровотечение, которое останавливают при помощи жгута. Затем обрабатывают рану антисептиком и накладывают стерильную повязку.
Сильная потеря крови может иметь весьма серьезные последствия, поэтому остановить кровотечение требуется в первую очередь.
Чтобы снизить болевой синдром, пострадавший может принять анальгетик или средство из группы НПВП (нестероидные противовоспалительные препараты). До приезда медиков к травмированной области прикладывают лед или холодный компресс, держа его по 10 минут с перерывами. Постоянно держать лед на ноге нельзя, чтобы не получить обморожения.
Если есть сомнения, какая именно травма случилась – ушиб, вывих или перелом, то неотложную помощь оказывают, как при переломе. При отсутствии возможности вызова «скорой помощи» больного транспортируют в лечебное учреждение максимально щадящим способом.
Для подтверждения диагноза всем пациентам проводится рентгенологическое исследование в нескольких проекциях. По результатам, которые покажут сделанные снимки, оценивается целостность кости, и составляется лечебный план. При сложных травмах с повреждением суставов и связочного аппарата проводится компьютерная томография или МРТ.
Лечение
Приоритетом для врача является восстановление целостности кости, что достигается с помощью следующих методик:
- иммобилизации конечности;
- закрытой репозиции;
- остеосинтеза.
Перелом без смещения и сильного повреждения кожных покровов лечится консервативным методом. Пациенту накладывается гипс или повязка-сапожок с металлическим супинатором. Конечность при этом должна быть согнута под прямым углом в голеностопе. Гипсовая повязка закрывает область от основания пальцев стопы до начала средней трети голени. Это позволяет обездвижить не только травмированное место, но и близлежащие структуры.
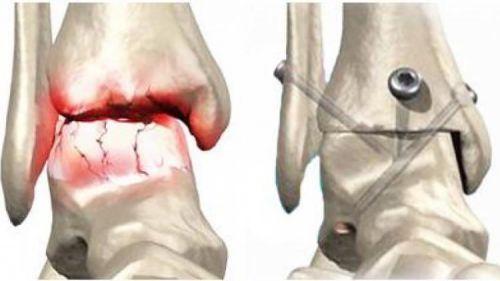
Артродез проводится только в тяжелых случаях, при невозможности сохранения функции кости в полном объеме
Чтобы избежать отечности, пациенту рекомендуется чаще держать ногу на возвышении. В течение как минимум нескольких дней придется принимать обезболивающие или противовоспалительные лекарства.
Продолжительность иммобилизации обычно составляет около месяца, но срок может быть скорректирован в зависимости от возраста, сопутствующих заболеваний и тяжести перелома. При некоторых системных заболеваниях восстановление костной ткани может замедляться.
Когда срастание кости завершается (что подтверждается рентгеновскими снимками), гипс снимают, и начинается реабилитационный период. Нагрузка на стопу увеличивается постепенно, для ускорения восстановительного процесса назначаются физиопроцедуры и массаж. Общая длительность лечения составляет примерно 3 месяца.
Закрытая репозиция проводится только в случае незначительного смещения костей, под внутрикостной анестезией. Пациент ложится на живот и сгибает ногу в коленном суставе. Врач одной рукой оттягивает пятку, а другой рукой сгибает стопу. По достижении необходимого совмещения костей накладывается гипсовая повязка.
Через 1.5 месяца гипс снимают и накладывают новый на такой же срок. После проведения контрольного рентгена врач составляет план реабилитационных процедур.
Хирургическое лечение
Показаниями к оперативному вмешательству являются следующие:
- открытый и компрессионный (многооскольчатый) перелом;
- сдвиг костей более чем на 1 см;
- переломовывихи и вывихи, не подлежащие вправлению закрытым способом;
- тяжелые повреждения связочного аппарата и мягких тканей.
Операция по сопоставлению костей проводится не позднее, чем через 8 часов после получения травмы. В большинстве случаев применяется остеосинтез, исключение составляют мнгогооскольчатые переломы, когда кость сильно раздроблена, а также начавшийся асептический некроз.
Тогда методом выбора становится артродез, в ходе которого отколовшиеся фрагменты удаляются, а голеностопное сочленение замыкается. Минусом артродезирования является полная неподвижность сустава, однако способность к ходьбе сохраняется.
Открытая репозиция костей может проводиться посредством компрессионно-дистракционного аппарата или методом остеосинтеза. В первом случае для фиксации костей применяются спицы Киршнера, во втором – стягивающие винты или небольшие пластины; после операции накладывается гипс.
Перелом таранной кости – это серьезная, хотя и редкая травма. При подозрении на такое повреждение необходимо обязательно посетить травматолога и сделать рентген. Нужно помнить и о мерах первой помощи, неукоснительное выполнение которых способно предотвратить многие осложнения.
Источник
Перелом таранной кости относят к редким видам травмы, так как она надежно защищена благодаря своему расположению между берцовой, малоберцовой и пяточной костями, не соединена с мышечными тканями. Повреждение приводит к ограничению подвижности стопы и временной потере работоспособности.
Характерные симптомы травмы
При патологии развивается такая клиническая картина:
- На участках голеностопного сустава и внутренней лодыжки отекает кожа.
- Проявляется гематома.
- Стопа подвернута внутрь, пятка приподнята.
- Человек жалуется на болезненность в направлении суставной щели. Наиболее сильно выражен признак при травмировании заднего отростка. Если повреждению подверглось тело кости, страдает область ахиллова сухожилия.
- Перелом со смещением отломков приводит к выраженной деформации ступни.
- Становятся невозможными активные движения стопы, даже при пассивных возникает острая боль.
На проблему указывает и патогномоничный признак: болезненность проявляется при сгибании большого пальца, так как на сухожилии его сгибателя и подвешена таранная кость.
Первая помощь
При первом подозрении на травму необходимо вызвать неотложку. До приезда врача желательно облегчить состояние пострадавшего:
- Снять с травмированной конечности обувь.
- Не допускать нагрузки на ногу.
- Дать человеку обезболивающее.
- При наличии раны обработать поверхность антисептическим раствором.
- Разрешено приложить на 10–15 минут к пораженному участку холод, например, лед или смоченную в воде ткань. Это поможет снять отечность.
Медики, приехавшие по вызову, фиксируют конечность и доставляют пациента в стационарное отделение.
Лечебные мероприятия
Для терапии перелома применяют следующие методы:
- консервативный;
- хирургический.
При закрытой травме без смещения рекомендуется прибегать к традиционной медицине. Если присутствуют осложнения, открытая рана, выполняют операцию.
Консервативное лечение
Схема терапии:
- При простом переломе накладывают гипс. Повязка охватывает участок от пальцев ступни до 1/3 голени.
- Фиксация длится 3 недели. По окончании срока проводят диагностику и при положительных результатах разрешают пациенту наступать на ногу. Привычная нагрузка возможна через 3 месяца.
При наличии смещения прибегают к иной программе:
- Вытягивают и резко сгибают ступню. Если отломки встали на место, закрепляют их положение.
- Повязку удаляют через 1 неделю, накладывают ортез.
- При необходимости жесткой фиксации пациент ходит с гипсом до полугода.
Когда выявляются множественные осколки, показана операция.
Хирургическое вмешательство
Чаще прибегают к одному из 3 способов:
- Остеосинтез. В процессе фиксируют осколки, используя спицы Киршнера, стягивающие винты или мини-пластины. Накладывают на участок стержневой аппарат, который удерживает конструкцию в необходимом положении до полного срастания.
- Открытое репозиционирование. Отломки совмещают вручную, выполняя крупный надрез, применяя пластины и винты.
- Артродез. В этом случае обломки измельчают и удаляют. Совмещают соседние кости. Минус процедуры заключается в том, что голеностопный сустав теряет подвижность.
После хирургии проводят антибактериальную терапию, назначают препараты, купирующие боль. Спустя 6 недель выполняют МРТ для оценки состояния травмированной части.
Реабилитация и восстановление
Необходимо учесть, что для полного сращивания таранной кости требуется не меньше 3–4 месяцев. Прибегают к таким процедурам:
- В первые 7 дней нога должна оставаться неподвижной, так как любая нагрузка провоцирует смещение отломков и неправильное срастание. Пострадавший может передвигаться, но только с использованием костылей.
- Как только гипсовую повязку снимут, нужно разработать ногу и восстановить работоспособность мышечных тканей. С этой целью выполняют ЛФК. Лечебная гимнастика практикуется ежедневно с постепенным увеличением нагрузки.
- Применяют массаж, с помощью которого убирают отечность, застой венозной крови, улучшают микроциркуляцию в зоне повреждения. Для усиления эффекта проводят процедуры с использованием эфирных масел.
- Обогащают рацион овощами и фруктами, белковыми компонентами. Особый упор делают на продукты, содержащие кальций. Этот минерал необходим для сращивания, кость заживает быстрее. При дефиците в организме данного компонента врачи рекомендуют БАД или фармакологический препарат.
- Для устранения отечности и боли назначают нестероидные противовоспалительные средства. Популярны специальные гели на их основе, оказывающие местное действие. Достаточно несколько раз в сутки смазывать чистую кожу.
- Проводят лечение ультразвуком, магнитотерапией, электрофорезом.
- Когда человек начинает ходить после травмы, желательно использовать ортез для облегчения нагрузки.
Программа реабилитации и ее сроки носят индивидуальный характер, зависит от возраста и тяжести перелома. Например, у пожилого человека восстановление займет больше времени. Но любому пациенту необходимо оберегать ступню от больших нагрузок до полного восстановления работоспособности сустава.
Возможные осложнения
Травмирование таранной кости может спровоцировать такие последствия:
- Повреждение сосудов, сдавливание осколками либо отекшими тканями. Развивается нарушение кровообращения.
- Неправильное срастание. В этом случае человек испытывает проблемы с ходьбой, так как происходит деформация ступни.
- Обездвиживание голеностопа. Часто провоцируется неправильным сращиванием.
- Повреждение нервных волокон. Оно становится одной из причин неподвижности либо ограниченности движений.
- Остеомиелит. Гнойно-некротический процесс. Через 2–3 месяца после травмы при отсутствии терапии возникает асептический некроз.
Данных проблем легко избежать, если при подозрении на перелом немедленно обратиться к травматологу.
В период лечения необходимо строго соблюдать все предписания врача. В противном случае не исключена неподвижность сустава. По статистике, около 30% пациентов после травмы вынуждены оформлять инвалидность.
Источник
