Остеосинтез при переломе шейки бедра реабилитация после операции


Содержание статьи
- Особенности травмы
- Особенности реабилитации пожилого человека после перелома шейки бедра
- Схемы восстановления после перелома шейки бедра
- Лечебные упражнения
- Основные задачи массажа и ЛФК
- Особенности питания
- Массаж при травме бедренной кости
- Заключение
Реабилитация после перелома шейки бедра после операции – обязательный этап восстановления нормального функционирования пожилого человека. Отказываться от него из-за отсутствия возможности лечения в пансионате для пожилых людей или санатории нельзя. Это чревато потерей нормальной подвижности, а в некоторых случаях делает человека практически лежачим пациентом. Многие процедуры вполне можно проводить в домашних условиях, но занятия должны быть регулярными и основательными.

Особенности травмы
Считается, что эта проблема присуща только людям преклонного возраста, чьи кости с годами потеряли свою крепость. В целом это утверждение можно назвать верным. Дело в том, что шейка бедра сама по себе достаточно узкая, на фоне остального скелета конечностей. Если добавить к этому нарушенное питание тканей, станет достаточно лишь небольшого негативного воздействия, например, простой потери координации на скользком льду, чтобы получить одно из самых тяжелых в реабилитации повреждений.
Большая часть особенностей этой травмы связаны со строением и кровообращением. Сама по себе шейка достаточно подвижна, это обеспечивает нам нормальную активность при движениях. Она окружена сосудами, которые обеспечивают нормальное питание тканей и мышцами, дающими некоторую защиту. Но нагрузки, принимаемые бедренной костью от верхней части туловища, огромны и не уменьшаются с годами. Тогда как количество поступающих витаминов и питательных веществ заметно сокращается. Нередко состояние усугубляет развивающийся остеопороз.
Остались вопросы?
Отправьте заявку и мы с радостью ответим на них
Произошедшая травма чаще всего не просто повреждает костную ткань, но и разрывает мышцы и сосуды. Это практически прекращает кровообращение, лишая конечность возможность самостоятельно восстановиться. И тут на первый план выходит самая неприятная особенность травмы – необходимость хирургического вмешательства. Только оно после перелома шейки бедра способно восстановить работу сосудов, наладить доступ питательных веществ.
Даже такие интенсивные меры не могут спасти пациента от приобретения инвалидности, а без операции способность ходить не возвращается практически никогда. Восстановительный период длится несколько месяцев и на протяжении всего этого срока необходимо заниматься с пострадавшим лечебной физкультурой, проводить физиотерапевтические процедуры, использовать другие методы работы. Ни одна другая травма в преклонном или молодом возрасте не требует столь активного лечения, как разрушение бедренной кости.

Особенности реабилитации пожилого человека после перелома шейки бедра
Не стоит и говорить о том, что дети или молодые спортсмены способны полностью вылечить конечность гораздо быстрее и проще, чем люди преклонного возраста. Отчасти это связано с присутствием у последних одного или нескольких сопутствующих заболеваний, напрямую влияющих на работу сердечно-сосудистой системы, мозговой деятельности, состояние желудочно-кишечного тракта.
Тот же сахарный диабет, заставляющий строго соблюдать диету и нарушающий кровоснабжение, или старческая деменция, мешающая вовремя принимать назначенные лекарства, проводить процедуры, становятся негативными факторами, мешающими восстановить нормальную подвижность. Значительное влияние оказывает и общее состояние организма пациента. В более молодом возрасте все процессы в теле происходят быстрее, он адаптируется к новым условиям жизни, тогда как пожилым часто трудно перестроиться под неприятные изменения.
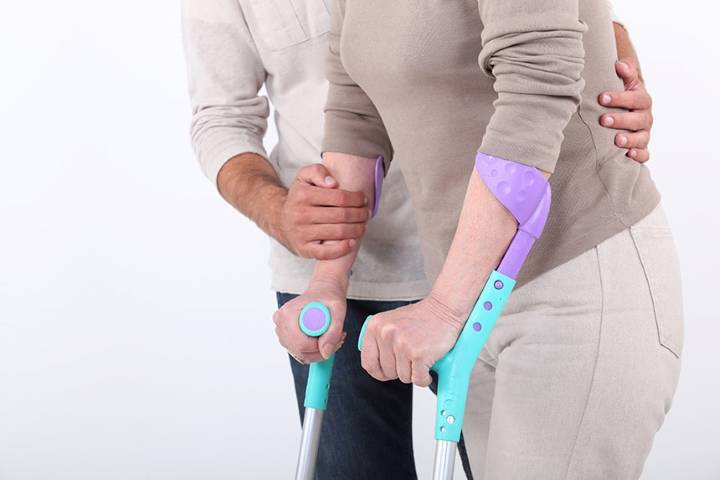
Как уже говорилось ранее, хирургическое вмешательство часто становится единственным методом, помогающим вернуть человеку способность к ходьбе. Однако и он часто невозможен, если состояние костной ткани настолько плохо, что устанавливать укрепляющие конструкции просто некуда. В таком случае единственным лечением человека преклонного возраста становится лечебная физкультура и некоторая физиотерапия. Это увеличивает сроки восстановления после перелома бедра минимум до полугода, если вообще дает достойные результаты.
И, наконец, самая неприятная особенность реабилитации заключается в том, что пациента приходится полностью обездвиживать на несколько месяцев. Передвижения с использованием специальных средств, таких как инвалидная коляска или коляска – исключается. Больному надлежит неподвижно лежать в своей кровати, а значит рядом с ним все время должен быть помощник, способный накормить, провести санитарно-гигиенические процедуры и так далее. В лучшем случае это длится примерно 3 месяца, в худшем – еще дольше.

Схемы восстановления после перелома шейки бедра
Они подбираются индивидуально, в зависимости от характера травмы и того факта, использовалось ли оперативное лечение или нет, но основу в любом случае составляет лечебная физкультура. Комплекс разрабатывается совместно хирургом, ортопедом (или травматологом), реабилитологом, если такая ставка присутствует в лечебном учреждении. Нагрузка в обеих ситуациях возрастает постепенно, но интервал между ее увеличением может составлять всего сутки. Рассмотрим особенности каждого случая более подробно:
Вот как выглядит процесс реабилитации после перелома бедренной кости после операции с использованием поддерживающих конструкций (остеосинтеза):
- Первые дни после хирургического вмешательства, еще в стационаре больницы, пациента обучают дыхательной гимнастике. В некоторых случаях медицинский работник помогает совершить пассивные движения сустава. При этом самостоятельно они на данном этапе не совершаются в принципе.
- Минимум через неделю, а с учетом пожилого возраста гораздо позднее, разрешается ходить с использованием костылей, не наступая на поврежденную конечность.
- Еще через какое-то время, определяемое врачом, больному позволяется аккуратно наступать на ногу, но с применением ходунков или посторонней помощью. Координация движений в этот момент еще довольно плохая, а значит, есть риск получения новой травмы.

Полное восстановление после перелома бедра после операции с остеосинтезом может наступить через 3 месяца или немного больший период времени. Если же используются консервативные средства лечения, схема выглядит иначе:
- Пациента полностью иммобилизуют, позволяя выполнять лишь упражнения дыхательной гимнастики. Особенно полезной она оказывается именно для пожилых людей, у которых из-за длительного лежания может развиться пневмония и другие осложнения в работе дыхательной системы.
- Через пару суток медицинский работник помогает выполнить небольшие движения, но не для работы конечности, а для профилактики пролежней, которые могут дать знать о себе достаточно быстро. Первые назначенные лечебно-профилактические упражнения затрагивают только верхней части тела.
- Примерно через неделю, начинают делать массаж, исключая травмированную область, а еще через несколько дней к нему подключают и другие доступные физиотерапевтические процедуры.
- Нагрузка впервые дается минимум через две недели после того, как произошла травма. Она полностью контролируется медицинским работником.
- Примерно через 3 месяца пациенту разрешается вставать с кровати с использованием костылей.
- В среднем через полгода разрешается наступать на травмированную ногу с помощью ходунков или при поддержке помощника.
Из-за длительного лечебного периода, реабилитация после перелома шейки бедра без операции продолжается в домашних условиях или в специализированном пансионате. Она гораздо более сложная не только физически, но и психологически, причем не только для самого пожилого человека, но и для его близких.

Лечебные упражнения
Для проведения лечебно-физкультурных мероприятий рекомендуется оснастить комнату больного специальной функциональной кроватью. Для выполнения заданий понадобится не только крепкая спинка, но и перекладина, установленная перед ней. На нее крепится петля, за которую можно держаться. В больницах и пансионатах такие конструкции предусмотрены, а вот для реабилитации после перелома бедра в домашних условиях ее придется купить или арендовать.
Если говорить о дыхательной гимнастике, с которой начинается любой восстановительный период, независимо от типа и сложности травмы и применяемых методов ее лечения, простым, но эффективным является упражнение, когда пациента просят надувать воздушный шарик. Количество его повторений все время увеличивается, а через пару дней после начала, зарядка начинает сопровождаться активными движениями предплечьями, туловищем в целом.
Остались вопросы?
Отправьте заявку и мы с радостью ответим на них
Сам же комплекс ЛФК нельзя назвать универсальным. Его подбирают индивидуально для каждого больного, учитывая несколько факторов:
- Возраст и состояние здоровья в целом.
- Тяжесть травмы и ее тип (закрытый, открытый, со смещением и так далее).
- Наличие серьезных сопутствующих заболеваний.
Во многом при переломе шейки бедра сроки восстановление после операции или в его отсутствии зависят именно от того, насколько четко соблюдаются рекомендации в отношении лечебной физкультуры. Количество повторений, их интенсивность, периодичность проведения – все должно соблюдаться строго по предписанию врачей.

Основные задачи массажа и ЛФК
Эти реабилитационные методики призваны решить ряд конкретных первоочередных проблем. Главными среди них можно назвать:
- Нарушение кровообращения. Даже при восстановлении работы сосудов во время операции, их состояние может быть более худшим, чем до получения травмы. А значит, существует риск образования тромбов, застоя крови.
- Атрофия мышечной ткани, причем не только в месте ее разрыва вследствие травмы, но и во всем теле. Полная обездвиженность, особенно в пожилом возрасте, очень быстро приводит к снижению тонуса и потери жизнеспособности.
- Потеря чувства опоры и равновесия.
- Утрата способности к хождению. Таких людей буквально приходится заново обучать передвигаться.

Восстановление после перелома бедренной кости начинается примерно на второй день с массажа и упражнений, не затрагивающих больную конечность, но только тогда, когда общее самочувствие можно назвать удовлетворительным. Это значит, что у пациента должна быть нормальная температура тела, артериальное давление, приемлемые показатели после анализов. Если пожилого человека что-то беспокоит, ЛФК приходится откладывать до стабилизации состояния.
Самым оптимальным можно назвать решение о прохождении реабилитации в условиях оборудованного пансионата. Если это невозможно, первое время обязанность по проведению ЛФК лучше возложить на медицинского работника, например, приходящую медсестру. Простому обывателю трудно соблюдать границы, установленные врачом в отношении нагрузки. Причем отрицательно влияют не только чрезмерное давление, но и недостаточная загрузка мышц.

Особенности питания
Диета для пациента с переломом подбирается таким образом, чтобы обеспечить организм пожилого человека необходимым количеством витаминов, минералов, питательных веществ. При этом следует учитывать, что некоторые из обязательных веществ, в том числе кальций и D3, усваиваются крайне плохо. Специфика также касается работы пищеварительной системы в преклонном возрасте.
Хорошо сбалансированный рацион обязательно включает в себя большое количество кисломолочных продуктов, яйца, морскую рыбу, нежирное мясо с высоким содержанием белка (например, говядину, кролика, индейку). Не обойтись и без большого количества свежих зеленых овощей, таких как цветная капуста, брокколи. Дополнительно в меню можно включить фасоль, какие-то орехи (например, миндаль), сухофрукты.
Блюда должны быть приготовлены в таком виде, чтобы их было легко пережевывать. Обязательно также соблюдение питьевого режима. А вот от соли, специй, соусов лучше отказаться. Они повышают выведением кальция из организма, а этот минерал является ключевым в восстановлении бедра. В целом питание должно быть многоразовым. Оптимальное решение – 5-6 раз в день.
Иногда врачи настаивают на том, чтобы добавить к лечению специальные минерально-витаминные комплексы. Они не станут лишними в такой ситуации, но и не позволят отказаться от соблюдения диеты. Усвоение веществ из таких препаратов гораздо более худшее, чем из продуктов питания.

Массаж при травме бедренной кости
Как уже говорилось ранее, эта физиотерапевтическая методика является одной из первых назначаемых для восстановления после повреждения. Ее можно использовать на фоне приема обезболивающих лекарственных средств, а значит уже через пару дней после перелома. Воздействие на организм может быть разноплановым: от поглаживаний и растираний до активного разминания мышц.
Даже самое незначительное массирование повышает кровообращение на участке, где оно проводится, помогая тканям получить необходимые питательные вещества. Важно отметить, что работа ведется только выше или ниже места повреждения. В противном случае можно сместить сломанную кость, нанеся тем самым непоправимый вред.
Остались вопросы?
Отправьте заявку и мы с радостью ответим на них
Еще одна задача, с которой успешно справляется массаж – профилактика пролежней. В этом случае достаточно легкого растирания тех частей тела, кто они образуются быстрее всего: в крестцовой области, на лопатках, пятках, локтях. Достаточно щадящего воздействия на эти зоны, чтобы исключить появление сопутствующих проблем.
Важно также отметить, что массаж, несмотря на кажущуюся простоту и безобидность, может быть противопоказан в некоторых ситуациях. В том числе при повышении температуры тела или при наличии у пациента онкологических новообразований. Усиленный кровоток способствует переносу вирусов, инфекции, патологических клеток по всему организму, а значит, может навредить гораздо сильнее, чем помочь.

Заключение
Перелом шейки бедра – действительно одна из самых сложных, но вместе с тем легкополучаемых травм. Изменение образа жизни, длительный восстановительный период, почти полная несамостоятельность – все это отрицательно влияет не только на физическое, но и на психологическое состояние. Справиться с проблемой без помощи специалистов и близких родственников практически невозможно, а отказ от реабилитации гарантировано приведет к инвалидности.
В домашних условиях оказывать помощь и поддержку пациенту с переломом бедренной кости очень сложно. Дело даже не в отсутствии специальных устройств и тренажеров, а в том, что это занимает очень большое количество времени. Гораздо эффективнее устроить больного в заведение, где специально обученный персонал возьмет на себя обязанности заботиться о нем. Сеть пансионатов «Забота» предоставляет возможность заключить договор на кратковременное пробное проживание сроком от трех дней. Это позволяет оценить условия жизни и ухода за пожилыми людьми и принять окончательное решение.
Источники:
1 Реабилитация после перелома шейки бедра.
https://med-serdce.ru/reabilitatsiya-posle-pereloma-sheyki-bedra.html

Дата создания статьи:
19 Декабря 2019
Дата обновления статьи:
19 Июня 2020
Остались вопросы?
Отправьте заявку и мы с радостью ответим на них
Источник
Под остеосинтезом подразумевается хирургическое вмешательство, в ходе которого выполняется абсолютно точная репозиция фрагментов бедренной кости с жесткой фиксацией. Сопоставленная зона перелома скрепляется специальными конструкциями. В роли фиксаторов выступают металлические стержневые и резьбовые системы, в том числе устройства с диафизарными пластинами. Их предназначение – плотно удерживать воссозданное положение кости в правильном положении, сохранять неподвижность скрепленных костных отломков до окончательного сращения поврежденной шейки бедра.
Наглядное изображение процедуры.
Сегодня при переломах шейки бедра к остеосинтезу обращаются редко, тем более при наличии травмы у пожилого человека. Методика больше подходит молодым и активным людям, у которых костная ткань хорошо снабжается кровью и располагает высокими способностями к восстановлению природной целостности. Для категории лиц пожилого возраста данная тактика может быть рассмотрена как альтернатива наиболее походящему вмешательству – эндопротезированию сустава. Остеосинтез сопряжен внушительными рисками развития осложнений (10%-60%).
В случае с пациентами старше 60 лет такая операция не дает гарантий, что не нарушится стабильность фиксации и перелом срастется даже при ее сохранности.
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнее
В чем преимущества остеосинтеза?
Оперативное вмешательство имеет мало преимуществ, об этом свидетельствуют клинические наблюдения за прооперированными больными. Одно из немногих достоинств – возможность сохранения тазобедренного сустава без утраты его анатомических компонентов. При успешном лечении естественное сочленение сможет продолжить функционировать. Однако, как показывает опыт, функции сустава конечности не всегда восстанавливаются в полном объеме. Двигательно-опорный потенциал обычно в той или иной мере снижен.
Остеосинтез ТБС на рентгене
В некоторых источниках говорится, что этот метод предусматривает раннюю нагрузку на конечность всем телом уже в первые дни после хирургии, что благоприятствует сращению. Конечно, такой факт неосведомленные люди примут за преимущество. Но авторы упускают очень важный момент: этот подход сопряжен наивысшими рисками нарушения контакта фиксатор-кость из-за динамической нагрузки при передвижении или случайно допущенной перегрузки проблемной ноги. Для удачного сращения костных структур нога требует оберегающего режима, допускается ходьба только на костылях без полноценной нагрузки на ТБС на весь период консолидации перелома. На это требуется минимум 6 месяцев.
К неоспоримым же плюсам можно отнести широкую распространенность метода в России и сравнительно невысокую цену на оказываемую медицинскую помощь. В Москве в зависимости от тяжести травмы и применяемых моделей фиксаторов лечение ПШБ остеосинтезом обойдется в 25-85 тыс. рублей, вместе с реабилитацией – до 2500 долларов. В рамках ВМП, ОМС в пределах РФ у россиян есть возможность пройти процедуру бесплатно или оплатить только стоимость расходных материалов. За рубежом (в Израиле, Германии) остеосинтез выполняется за 5-15 тыс. евро.
Оперироваться целесообразно в течение первых 24-48 часов после случившейся травмы. Позже эффективность метода снижается, а вероятность последствий существенно возрастает.
Показания и противопоказания
В структуре травм проксимальной зоны бедренной кости по типу перелома целых 55% составляют поражения шейки, и происходят они преимущественно на фоне возрастного остеопороза. Для сравнения, примерно в 40% случаев страдает целостность вертельной части и всего в 5% – подвертельная область. ПШБ является внутрисуставным, а потому требует безотлагательного раннего лечения. Он в 99,99% не может зажить самостоятельно, без высокоточной репозиции, что почти всегда служит поводом для оперативного вмешательства. Абсолютными показаниями к операционной репозиции являются:
- выявленные смещения костных отломков бедра, даже незначительные;
- наличие оскольчатого вида перелома (определяется более 2 осколков);
- разлом по вертикальной линии;
- комбинированная форма травмы, например, в сочетании с вывихом;
- неправильное срастание кости, развившийся псевдоартроз после неудачной консервативной или хирургической терапии.
Двухсторонний остеосинтез.
Как и любая ортопедическая операция, остеосинтезирование имеет противопоказания. Это – сложное и травматичное вмешательство, чаще со вскрытием сустава и объемными кровопотерями. Оно противопоказано при таких состояниях, как:
- тяжелое общее самочувствие больного;
- коматозное состояние, шок;
- сахарный диабет тяжелой стадии;
- активная форма туберкулеза;
- острые инфекционные патологии;
- инфекции, нагноения, воспаления кожи, мягких и костных тканей в зоне поражения;
- тяжелые болезни органов дыхания, сердца;
- выраженный тромбофлебит нижних конечностей;
- непереносимость общего наркоза;
- серьезные расстройства психики;
- сильно нарушена функция кроветворной системы, коагулопатия;
- возраст пациента >70 лет (нужно эндопротезирование);
- субкапитальный перелом, то есть поражение локализуется рядом с головкой (аналогично, требуется установка эндопротеза).
Остеосинтез при переломе шейки
При ПШБ в основном проводится внутренний (погружной) остеосинтез. То есть, специальная фиксирующая конструкция соединяется непосредственно с костными структурами после оперативного обнажения места перелома. В ортопедии применяют два вида внутреннего соединения репонированных отломков:
- интрамедуллярный (внутрикостный);
- экстрамедуллярный (накостный).
Виды переломов.
Выбор способа крепежа зависит от характера и сложности повреждения. Иногда в ходе одного оперативного сеанса производят комбинированный остеосинтез. Независимо от применяемой тактики, первостепенная задача каждой из них – обеспечить прочный, тесный и обездвиженный контакт раневых поверхностей, состыкованных в анатомически правильном положении.
Внутренние конструкции изготавливают из специальных коррозионно-стойких, биосовместимых с организмом сплавов металла на основе стали или титана. При производстве соответствующих приспособлений учитывается их сопоставимость с архитектоникой костей тазобедренного сочленения.
Интрамедуллярный метод
При интрамедуллярной технике дистальный и проксимальный отломки соединяются специальными стержнями или штифтами, проведенными через костномозговой канал каждого из них. Сегодня преимущество на стороне эндосистем блокирующего типа. На их противоположных концах имеются уже готовые отверстия для винтов или своеобразные загибы, повышающие степень стабилизации системы. Интрамедуллярными устройствами, которые бывают ригидными или полуэластичными, возможно зафиксировать даже множественные осколки.
Интрамедуллярный.
Введение стержня/штифта в диафиз может быть совершено как после предварительной подготовки канала путем его рассверливания, так и без перфорации. Все внутрикостные конструкции подлежат удалению, что означает проведение еще одного вмешательства после полного костного сращения. Повторная процедура по извлечению фиксаторов в большинстве случаев не сопряжена интра- и послеоперационными трудностями.
Экстрамедуллярный способ
Экстрамедуллярная технология – это наложение пластин с шурупами, серкляжных швов из проволочного материала или колец на кость. Фиксирующий элемент будет располагаться вне костномозгового канала. Модели современных конструкций представлены разнообразным ассортиментом (Г-образные пластинки, пластины с трехлопастным гвоздем и др.). Накостного вида имплантаты, если речь не идет о проволочных швах и установке колец, по большей мере не требуют применения дополнительной внешней фиксации (гипсования) конечности.
Экстрамедуллярный.
Чтобы осуществить экстрамедуллярной пластинкой «связку», сначала обнажается пораженный сегмент. Затем фрагменты шейки выставляют в правильном положении, следя за точным соответствием примыкающих друг к другу концов. После примеряется пластинка, а дальше она укладывается сверху на кость и прижимается костодержателем. Через ее отверстия поочередно в кортикальный слой каждого фрагмента вкручивают винты. Ввинчивание резьбовой детали в конечную точку производится только после проведенной костной компрессии посредством специального приспособления.
Предоперационная подготовка и наркоз
Подготовительный этап перед процедурой включает ряд лабораторно-аппаратных исследований и врачебных консультаций, которые позволят специалисту:
- избрать оптимальную тактику оперирования, определить вид и дозу наркоза;
- диагностировать сопутствующие патологии и параллельно принять все необходимые меры профилактики (при наличии абсолютных противопоказаний больному подбирают другое лечебное пособие);
- заранее продумать стратегию реабилитационного лечения с учетом характера повреждения и выбранной операции, статуса здоровья человека и возрастных особенностей;
- узнать, готов ли пациент психологически к прохождению сложной процедуры и не менее простого послеоперационного восстановления.
Период подготовки при данной патологии должен проходить по ускоренной программе. Прооперировать больного необходимо как можно быстрее, пока травма еще «свежая». Предоперационное обследование:
- рентген зоны поражения в нескольких проекциях (КТ, МРТ требуется в исключительных случаях);
- биохимический анализ крови (в т. ч. на группу и резус-фактор, уровень сахара);
- гемостазиограмма (проверяется свертываемость крови);
- общий клинический анализ мочи, кала;
- пробы на анестезиологические препараты;
- электрокардиография;
- флюорография (если в течение текущего года не делалась);
- цифровая денситометрия (процедура на определение степени остеопороза)
- осмотр у некоторых врачей узкой специализации (терапевта, кардиолога, анестезиолога и пр.).
Перед оперативным сеансом тщательно проводят очищение кишечника, вкалывают антибиотик и везут в операционную. На операционном столе пациента вводят в наркоз. Процедура преимущественно проходит под общей анестезией эндотрахеального вида с применением миорелаксантов и искусственной вентиляции легких. Вполне допустимо использование эпидуральной анестезии, но к ней прибегают редко. Провести катетеризацию эпидурального пространства у пожилых людей, у которых в силу возраста позвоночник изрядно дегенерирован, очень проблематично и небезопасно.
Интраоперационный процесс
Рассмотрим вкратце особенности открытой операции. Весь хирургический сеанс проходит под операционным рентген-контролем в аксиальной и переднезадней проекции.
- На конечность накладывается жгут, чтобы избежать обильной кровопотери. Производится широкая обработка кожи раствором антисептика.
- В проекции травмированного участка выполняется линейный разрез мягкотканых структур скальпелем. Послойно рассекаются кожные покровы и попадающие в поле операционного доступа сухожильно-мышечные ткани. Длина разреза равна примерно 10-15 см.
- Рассеченные мягкие ткани расслаивают и раздвигают, место перелома обнажается. Отломки освобождают и плотно сопоставляют друг с другом в идеально выровненной позиции.
- Следующий этап – корректная установка выбранного фиксатора по запланированной технике внедрения.
- На последней стадии сеанса прооперированное поле тщательно дезинфицируется, рана дренируется и послойно ушивается.
- Если реализованная тактика металлоостеосинтеза предусматривает гипсовую иммобилизацию, на ногу накладывают гипс.
Обязательно сразу после хирургии назначается интенсивный курс антибиотикотерапии, поскольку биологические структуры подвергались масштабной и глубокой инвазии. Также врач назначает лекарственные препараты против боли и для улучшения венозно-сосудистой системы. Активизировать пациента необходимо на самых ранних послеоперационных сроках во избежание развития серьезных застойных и атрофических явлений в организме. Операционные швы снимаются приблизительно спустя 12 суток.
Видео процедуры
Осложнения и реабилитация
Известно, что первый остеосинтез в России был выполнен еще в 1805 году хирургом-ортопедом Е.О. Мухиным. Этот год положил начало для более глубоко изучения метода, совершенствования техники операции, открытия новых изобретений для фиксации, модернизации старых ортопедических конструкций. Многолетние труды не одного поколения специалистов, в том числе настоящего времени, посвящены вопросу повышения эффективности операции и снижения высокого количества неблагополучных исходов.
Однако, к глубокому сожалению, слишком высокий процент неудовлетворительных результатов так до сих пор остается актуальной и серьезной проблемой, как и 200 с лишним лет назад. Наиболее частыми осложнениями остеосинтеза, проведенного на шеечной части бедренной кости, являются:
- несращение костных фрагментов;
- асептический некроз тазобедренной головки;
- инфицирование, абсцесс раневой области;
- нестабильность фиксации, разобщение отломков;
- формирование ложного сустава;
- внутреннее кровоизлияние;
- остеомиелит бедренной кости;
- застойная пневмония, эмболия;
- тромбоз глубоких вен конечности;
- артрит, артроз тазобедренного сустава.
Предельно значимо, чтобы риски опасных для жизни и трудоспособности последствий минимизировать, четко придерживаться плана реабилитации. Программу восстановления назначает хирург и врач по физической реабилитации. Специалисты своим подопечным прописывают:
- лечебную физкультуру, состоящую из пассивных и активных упражнений, занятий на тренажерах для повышения тонуса мышц конечности и всех отделов опорно-двигательного аппарата;
- ортопедический режим (щадящая нагрузка на больную ногу, ограничение определенных видов движений, передвижение на костылях, др.);
- дыхательную гимнастику для нормализации и поддержки легких;
- физиотерапию (электрофорез, ультразвук, магнитотерапию и пр.);
- лечебные ванны на основе рапы, сероводорода, хвои и др.;
- обертывания парафином;
- массаж для улучшения местного кровотока и оттока лимфы, против отеков, пролежней и легочного застоя;
- плавание в бассейне, аквагимнастику и т. д.
На полное восстановление уходит ориентировочно 12 месяцев. Именно к этому времени можно считать процессы регенерации и репарации костной ткани окончательно завершенными.
Источник
