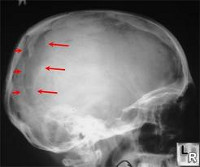
Открытый вдавленный перелом лобной кости

Мы оказываем помощь пациентам с нейрохирургической патологией головного и спинного мозга, осложненными повреждениями и заболеваниями черепа и позвоночника, периферической нервной системы с 1959 года.
Вдавленные переломы свода черепа, лобных пазух
При черепно-мозговой травме с приложением ударной силы к костям черепа достаточно нередко могут возникать переломы – как свода, так и основания черепа.
Виды
Выделяют следующие разновидности таких переломов:
- линейные,
- оскольчатые,
- дырчатые
- и вдавленные.
Классификация
Вдавленные переломы возникают при вдавлении костных отломков в полость черепа. В связи с этим эти переломы подразделяются на:
- импрессионные, когда сохраняется анатомическая связь отломков с прилежащими костями черепа,
- и на депрессионные – когда анатомическая связь теряется.
Степени внедрения
Помимо этого, вдавленные переломы различаются по степени внедрения отломков в полсть черепа.
Если смещение в полость черепа происходит более чем на толщину сломанной кости, то это ведёт к сдавлению подлежащей ткани головного мозга, ранению или сдавлению прилежащих кровеносных сосудов, что вызывает развитие тех или иных неврологических симптомов.
Иногда под областью перелома возникает зона ушиба головного мозга. Кроме того, нужно учитывать, что сразу под костями черепа размещаются мозговые оболочки.
В том случае, если кожные покровы и подлежащие мягкие ткани над поломанной костью являются повреждёнными, то такая черепно-мозговая травма с вдавленным переломом относится к открытой и поэтому вызывает опасение в аспекте проникновения инфекции в полость черепа.
В случае, если повреждённой является твёрдая (дуральная) мозговая оболочка и через рану (или естественные отверстия лицевой зоны) вытекает жидкость, которая в таких случаях представляет собой так называемый ликвор, в норме омывающий головной и спинной мозг, то такая черепно-мозговая травма считается открытой и проникающей. В этом случае, как правило, необходимо хирургическое лечение.
Вдавленный перелом может быть выявлен при хирургической обработке раны, с помощью рентгенографии костей черепа, и лучше всего, при выполнении компьютерной томографии головы.
Оперативное лечение
Вдавленные переломы костей черепа, как правило, требуют оперативного нейрохирургического лечения.
При выполнении операции вдавленные отломки, если это представляется возможным, поднимаются до уровня их нормального анатомического стояния, после чего крепятся в этом положении к окружающим костям с помощью специальных титановых имплантов, шурупов и специального медицинского цемента.
В случае, если твёрдая (дуральная) оболочка мозга является повреждённой, необходимо тщательно ушить её либо же выполнить герметичную её пластику естественными тканями или специальными материалами.
Иногда, при травматических повреждениях лобной кости, может возникать такой вид вдавленного перелома, как перелом наружной и/или внутренней стенок лобной (фронтальной) пазухи. Она располагается в области надбровья, является воздухоносной пазухой, её стенки являются довольно тонкими и достаточно легко ломаются, что проявляется весьма заметным вдавлением в травмированной области, которое воспринимается как серьёзный косметический недостаток.
Реконструктивно-косметические вмешательства
В этом случае хирургическое является одновременно и реконструктивно-косметическим. Особенность лобной пазухи состоит в том, что она является воздухоносной полостью, сообщаясь с другими околоносовыми пазухами, и может содержать патогенные (болезнетворные) бактерии, которые способны вызвать инфекционные осложнения в зоне вдавленного перелома, что, в свою очередь, может привести к развитию внутричерепной инфекции.
Кроме того, важным является тот момент, чтобы оперативное вмешательство было проведено как можно раньше, чтобы не допустить возможности неправильного сращения вдавленных костных отломков.
Во время операции костные фрагменты вдавленного перелома устанавливают на своё место, после чего происходит их фиксация титановыми имплантами и шурупами.
В случае, если поломана задняя стенка лобной пазухи, имеется достаточно высокая вероятность того, что мозговые оболочки могут быть повреждены, ввиду чего возможна ликворея – истечение спинномозговой жидкости из зоны перелома. Тогда необходимо тщательно ушить повреждённую твёрдую (дуральную) мозговую оболочку либо же выполнить герметичную её пластику естественными тканями или специальными материалами.
Показания к консервативному лечению
- смещение отломков в полость черепа не достигает толщины кости,
- не вызывает неврологической симптоматики
- и не сопровождается признаками компрессии мозга,
- а также в случае отказа больного от оперативного лечения.
Особое внимание в курсе консервативной терапии уделяется профилактике внутричерепных инфекционных осложнений.
Статья проверена врачом-нейрохирургом высшей категории АЛЕКСЕЕМ ЛЕОНТЬЕВЫМ, носит общий информационный характер, не заменяет консультацию специалиста. Для рекомендаций по диагностике и лечению необходима консультация врача.
Если у Вас есть признаки или симптомы, указанные в статье, мы рекомендуем записаться на консультацию к специалисту.
Источник
Перелом лобной кости является достаточно тяжелой травмой, которая обычно возникает при прямом воздействии силы и характеризуется нарушением целостности лобной кости.
Этиология перелома лобной кости
- Воздействие на кость тяжелым тупым предметом;
- Падение человека с высоты;
- Дорожно-транспортные происшествия;
- Огнестрельные ранения.
Виды переломов лобной кости
- Линейные;
- Вдавленные;
- Оскольчатые;
- Дырчатые.
При нарушении целостности кровеносных сосудов в результате полученного перелома черепа у больного может наступить внутричерепное кровоизлияние, которое ведет в последующем к сдавлению структур головного мозга.
Основные клинические симптомы перелома лобной кости
- Очаговый или диффузный характер головной боли;
- Выраженная подкожная эмфизема в области лба;
- При вдавленных переломах лобной кости видна ее деформация;
- Головокружение;
- Тошнота, которая у пострадавшего не связана с приемом пищи;
- Рвота, не приносящая облегчения;
- Кратковременная или продолжительная потеря сознания;
- В том случае если линия перелома лобной части черепа проходит через глазницы , у пострадавшего наблюдается нарушение зрения, иногда может возникать двоение в глазах;
- Повреждения лобной кости почти всегда сопровождаются симптомами сотрясения или ушиба головного мозга.
Симптомы:
- Общемозговые;
- Очаговые;
- Дислокационные;
- Оболочечные.
Общемозговая симптоматика
У пострадавшего в результате полученной травмы могут наблюдаться изменения уровня сознания в виде обморока, коллапса или комы. Основными симптомами являются выраженная головная боль, головокружение. Часто наблюдается тошнота и рвота, не связанные с приемом пищи, церебральная астения или адинамия.
Головная боль имеет локализованный характер, степень ее выраженности и продолжительность зависит от тяжести полученной травмы. Если у пострадавшего произошло небольшое субарахнодальное кровоизлияние или гематома, то она приобретает определенную локализацию и интенсивный характер.
Характерным отличием тошноты и рвоты при травме лобной кости является тот факт, что ее появление не связано с приемом пищи и ее наступление не приносит субъективного облегчения для больного.
Симптомы церебральной астении или адинамии проявляются в быстрой истощаемости нервных и рефлекторных процессов и функций, а также в нарушении процессов мышления и памяти. У больного наблюдается перераспределение тонуса мышц практически сразу после травмы лобной кости (гипотония и гипорефлексия).
Симптомы повышенного внутричерепного давления обычно возникают при сдавлении структур головного мозга, а также при размозжении его в результате травматизации лобных долей.
Развитие тяжелых гипоксических изменений головного мозга при травмах иногда связано с окклюзией дыхательных путей рвотными массам, а также слюной на фоне потери сознания.
Очаговая симптоматика
У пострадавшего после травмы появляются очаговые симптомы. Они являются клиническими проявлениями локального поражения определенных зон головного мозга. В остром периоде они обычно «смазаны» и сочетаются с проявлениями общемозговой симптоматики.
К специфическим очаговым симптомам при травматизации лобных долей относят апатико-абулический синдром. У пострадавшего он проявляется как сочетание аспонтанности с периодами безразличия к окружающему.
Аспонтанность – это уменьшение или отсутствие побуждения у человека к двигательной, речевой, психической и другим видам деятельности.
Основной причиной возникновения эпилептических припадков у пациента является гипоксическое повреждение определенных частей головного мозга или повышение внутричерепного давления.
У некоторых больных наблюдается нарушение физиологических зрачковых реакций. При объективном обследовании можно увидеть различный диапазон проявления этого симптома. Вялость реакций зрачков на свет наблюдается при легкой степени сотрясения головного мозга и полностью отсутствует реакция зрачков на свет при тяжелой мозговой травме.
Дислокационный синдром
При переломе лобной кости и свода черепа у некоторых пациентов развивается дислокационный синдром. Он связан со смещением некоторых структур головного мозга на определенное расстояние от первичного патологического очага. Причиной развития этого патологического синдрома может быть возникшая острая внутричерепная гематома. Выраженность клинических проявлений синдрома зависит от темпов смещения части головного мозга и нарастания размеров гематомы, а также от наличия сопутствующей церебральной патологии, например, отека или сосудистых нарушений.
В развитии клинической картины большую роль играет преморбитное состояние организма пострадавшего и наличие у него в анамнезе заболеваний центральной и вегетативной нервной системы.
Оболочечные симптомы
Причиной развития некоторых оболочечных симптомов при переломе лобной кости являются возникшие в результате травмы субарахноидальные кровоизлияния и внутричерепные гематомы.
Сотрясение головного мозга
При этом виде травмы происходит патофизиологические изменения головного мозга на уровне клетки. У пострадавшего в результате травмы выключается сознание на небольшой промежуток времени, как правило, от нескольких секунд до нескольких минут. Может наблюдаться выпадение фрагментов памяти на определенный период времени. Нередко сразу после полученной травмы появляются неприятные симптомы тошноты и рвоты. После того как человек приходит в сознание и начинает говорить, он жалуется на сильную головную боль, головокружение. Частыми симптомами при переломе лобной кости является мышечная и рефлекторная слабость, «мелькание мушек» перед глазами, появляется шум в ушах.
Среди вегетативных проявлений может наблюдаться покраснение лица, потливость, озноб или чувство жара. У некоторых пациентов нарушается сон, он становится прерывистым, мучает бессонница ночью и сонливость днем. При этом виде травмы может отмечаться боль в области глазниц или двоение в глазах при чтении.
Важной особенностью сотрясения головного мозга при переломе лобной кости является тот факт, что у пострадавшего отсутствуют симптомы нарушения витальных функций: сердечно-сосудистой и дыхательной.
При неврологическом обследовании больного отмечается снижение сухожильных рефлексов, мелкоразмашистый тремор пальцев рук и горизонтальный нистагм.
Ушиб головного мозга
Ушиб головного мозга – это повреждение мозгового вещества черепа различной степени в результате кровоизлияния и деструкции. Кроме этого, у больного может наблюдаться субарахноидальные кровоизлияния, перелом свода и основания черепа. Клиническая картина обусловлена выраженным отеком и набуханием его структур.
Клинически выделяют три степени тяжести ушиба головного мозга, у каждой свои особенности проявления клинических симптомов у пострадавшего.
Степени тяжести ушиба головного мозга:
- Легкая степень. Эта травма черепа характеризуется потерей сознания на очень короткий промежуток времени (до 20 минут). После того как больной приходит в сознание, он предъявляет жалобы на сильную головную боль, тошноту. Появляются неприятные симптомы – кратковременная рвота, головокружение, слабость. В некоторых случаях возможна частичная амнезия. Как правило, при этом виде травмы у пострадавшего не нарушается функция сердечно-сосудистой и дыхательной систем. У больного при ушибе мозга может наблюдаться умеренная тахикардия или брадикардия, а также незначительное повышение цифр артериального давления. Патологическая неврологическая симптоматика не выражена. У пострадавшего при объективном осмотре наблюдается умеренная анизокория, появляются некоторые менингиальные симптомы (например, ригидность затылочных мышц и патологические сухожильные рефлексы).
- Средняя степень. В этом случае у пострадавшего наблюдается более длительная по времени потеря сознания (в среднем она составляет 20 минут). После этого он не может ничего вспомнить, какие события предшествовали травме или случились сразу после нее. У некоторых больных наблюдается нарушение психической деятельности и возникает тошнота и многократная спонтанная рвота. При этой степени тяжести ушиба мозга появляется нарушение сердечно-сосудистой и дыхательной систем. У больного наблюдается увеличение частоты сердечных сокращений, нарушение ритма и дыхания. В клинической картине выражены менингиальные симптомы. У пострадавшего появляется и другая патологическая неврологическая симптоматика: нарушение чувствительности и речи, в некоторых случаях происходит развитие парезов и параличей.
- Тяжелая степень. Этот вид травмы имеет ряд клинических особенностей. У больного наблюдается продолжительная потеря сознания. Он может находиться в коматозном состоянии от нескольких часов, иногда несколько недель или месяцев, с течением времени происходит нарастание очаговой симптоматики. У больного в результате травмы мозга может быть выражено двигательное возбуждение и появляются патологические неврологические симптомы в виде нарушения акта дыхания и глотания, плавающих глазных яблок, двухстороннего расширения зрачка или его ссужения. У части больных изменяется мышечный тонус и наблюдается горизонтальный нистагм, а так же развиваются парезы и параличи.
Достаточно редко у пациентов наблюдаются генерализованные эпилептические припадки.
Ушиб головного мозга, как правило, сопровождается обширными субарахноидальными кровоизлияниями.
Диагностика
Диагноз ставится на основании анамнеза, объективного осмотра пациента и данных рентгенологического обследования черепа и КТ, ЯМР. В тяжелых случаях обязательна консультация невролога, травматолога и нейрохирурга.
Первая помощь
При переломе лобной части черепа пострадавшему надо наложить на место повреждения кожных покровов кровоостанавливающую повязку. Врачи скорой помощи должны доставить его на носилках в травматологическое или нейрохирургическое отделение стационара для уточнения диагноза и определения дальнейшего объема лечебных и диагностических мероприятий. Если больной находится в сознании, то транспортировать его необходимо в положении на спине, строго горизонтально, не приподнимая головной конец носилок.
При отсутствии сознания у пострадавшего транспортировка ведется в дренажном положении (голова на бок), чтобы исключить попадание рвотных масс в верхние и нижние дыхательные пути.
Если у пострадавшего отсутствует сознание и имеются симптомы нарушения функций, то его госпитализируют в реанимационное отделение стационара.
При клинически выраженном отеке и набухании головного мозга интенсивная терапия включает в себя следующие реанимационные мероприятия:
- Проведение искусственной вентиляции легких (режим гипервентиляции);
- Коррекция гемодинамических нарушений;
- При массивной кровопотери необходимо произвести восполнение объема циркулирующей крови и на фоне этого назначаются осмотические диуретики;
- На фоне стабильной гемодинамики пациенту назначается 25% сернокислая магнезия;
- При развитии психомоторного возбуждения у больного назначаются седативный средства (0.5% раствор сибазона, 20% раствор натрия оксибутирата).
Если у пострадавшего отсутствуют клинические проявления отека головного мозга, то для оказания первой медицинской помощи необходимо произвести:
- С целью профилактики аспирационного синдрома проводится санация трахеи и бронхов;
- Искусственная вентиляция легких должна обеспечить головной мозг необходимой концентрацией кислорода (режим нормовентиляции);
- Необходимо в первые часы после травмы и кровопотери произвести восполнение объема циркулирующей крови;
- Поддержание оптимальных цифр артериального давления;
- Обезболивание;
- Применение антигипоксантов и антиоксидантов;
- Применение гормональных препаратов (кортикостероиды);
- Нейровегетативная защита головного мозга.
Лечение
При переломе лобной кости показано консервативное и оперативное лечение. Консервативная терапия зависит от тяжести и вида перелома, а также от клинических проявлений отека головного мозга. Врач при выборе метода лечения обязательно должен учитывать преморбитное состояние пациента и его возраст. При сотрясении головного мозга пациент должен обязательно соблюдать постельный режим. Ему назначаются седативные и вегетотропные препараты.
Объем оперативного вмешательства в нейрохирургическом отделении зависит от наличия или отсутствия гематом и повреждений головного мозга осколками костей или другими инородными предметами.
Чем раньше пострадавшему будет оказана медицинская помощь и проведено нейрохирургическое вмешательство, тем больше шансов на его выживание и реабилитацию.
Последствия перелома лобной кости
Изолированный линейный перелом лобной кости при отсутствии клиники повреждения головного мозга лечится консервативно и обычно не имеет в последующем каких-либо осложнений.
При других видах перелома лобной кости с повреждением головного мозга и наличием гематом развиваются следующие осложнения и последствия:
- Энцефалит;
- Менингит;
- Эпилепсия;
- Посттравматическая гидроцефалия;
- Кисты и рубцы головного мозга;
- Кома;
- Летальный исход.
Реабилитация
Медицинская и социальная реабилитация должна быть осуществлена после окончания острого процесса у больного.
Источник
Перелом черепа – это нарушение целостности костей черепа. Чаще его причиной становится тяжелая прямая травма. Патология сопровождается локальной болью в месте повреждения. Остальные симптомы зависят от тяжести травмы, поражения мозговых структур и развития осложнений. Диагностика базируется на жалобах, данных анамнеза и объективного осмотра, результатах рентгенографии, КТ, МРТ и других исследований. Лечение определяется видом перелома и тяжестью черепно-мозговой травмы, может быть как консервативным, так и оперативным.
Общие сведения
Перелом черепа – травматическое нарушение целостности черепа. Обычно сопровождается повреждением мозга и его оболочек, поэтому относится к группе состояний, представляющих опасность для жизни. Тактика лечения зависит от вида перелома черепа и особенностей повреждения мозговых структур и может быть как консервативной, так и оперативной.
Переломы черепа составляют около 10% от всех переломов и около 30% от общего количества тяжелых черепно-мозговых травм и чаще наблюдаются либо у активных людей молодого и среднего возраста, либо у социально неблагополучных граждан (алкоголиков, наркоманов и т. д.). Высокая частота подобных повреждений у первой группы пациентов объясняется их активностью (травмы на производстве, поездки на автомобилях, занятия спортом, в том числе – экстремальным и т. д.). Травмы представителей второй группы чаще связаны с криминалом, либо с несчастными случаями в состоянии алкогольного или наркотического опьянения.
Перелом черепа
Причины
Как правило, перелом черепа возникает в результате тяжелых травм: падений с большой высоты, автомобильных аварий, ударов по голове твердым массивным предметом и пр. Выделяют два механизма перелома черепа:
- Прямой. В этом случае кость ломается непосредственно в месте приложения силы,
- Непрямой. Действие удара передается на поврежденную кость с других отделов черепа или других костей скелета.
Переломы свода черепа обычно формируются в результате прямой травмы. При этом кости черепа прогибаются внутрь, а первой повреждается внутренняя пластинка черепной кости. Однако, возможны и непрямые переломы свода черепа, при которых поврежденная кость выпячивается кнаружи.
Переломы основания черепа чаще развиваются вследствие непрямой травмы, например, в результате падения с высоты на ноги и таз (в этом случае травматическое воздействие передается через позвоночник) или в результате падения на голову (при этом удар передается с костей свода на кости основания черепа).
Классификация
Выделяют переломы мозгового и лицевого черепа. Изучение и лечение переломов лицевого черепа представляет собой отдельный раздел медицины, находящийся в ведении челюстно-лицевых хирургов. Лечением переломов мозгового черепа занимаются врачи-нейрохирурги, а в деревнях и небольших городах, не имеющих собственных нейрохирургических отделений – травматологи или хирурги.
Все переломы мозгового черепа подразделяются на две большие группы: переломы свода и основания. Переломы основания в травматологии и ортопедии встречаются относительно редко и составляют около 4% от общего количества черепно-мозговых травм. По своему характеру переломы свода, в свою очередь, делятся на:
- Линейные переломы. Повреждение кости напоминает тонкую линию. Смещение костных фрагментов отсутствует. Такие переломы сами по себе наименее опасны, однако они могут становиться причиной повреждения оболочечных артерий и образования эпидуральных гематом.
- Вдавленные переломы. Кость вдавливается в черепную коробку. Из-за этого может повреждаться твердая мозговая оболочка, сосуды и мозговое вещество, следствием чего становятся ушибы и размозжения мозга, внутримозговые и субдуральные гематомы.
- Оскольчатые переломы. При повреждении образуется несколько осколков, которые могут повреждать мозг и мозговые оболочки, вызывая те же последствия, что при вдавленных переломах.
Переломы основания черепа подразделяются на переломы передней, средней и задней черепной ямки. Возможно также сочетание переломов свода и основания черепа.

КТ головы (3D-реконструкция). Перелом лицевого черепа (скуловой дуги) и перелом в области лобно-скулового шва.
Симптомы перелома черепа
Перелом свода черепа
При повреждениях свода черепа обнаруживается рана или гематома волосистой части головы. В области перелома могут иметься видимые или выявляемые при ощупывании вдавления. Следует учитывать, что при линейных переломах такие вдавления отсутствуют. Общие симптомы зависят от тяжести травмы и степени повреждения мозговых структур. Возможны любые нарушения сознания, от его кратковременной потери в момент травмы до комы. При поражении мозга и черепных нервов возникают нарушения чувствительности, парезы и параличи. Может развиваться отек мозга, сопровождающийся тошнотой, рвотой, распирающими головными болями, нарушением сознания и появлением очаговой симптоматики. При сдавлении ствола мозга отмечаются нарушения дыхания и кровообращения, а также угнетение реакции зрачков.
Обычно выявляется закономерность: чем тяжелее черепно-мозговая травма, тем сильнее выражено нарушение сознания. Однако из этого правила есть исключение – внутричерепная гематома, для которой характерен период просветления, сменяющийся потерей сознания. Поэтому удовлетворительное состояние больного не стоит расценивать, как свидетельство отсутствия или незначительной тяжести травмы.
Еще один фактор, который необходимо принимать во внимание – пациенты с переломом черепа нередко находятся в состоянии алкогольного опьянения, которое может затруднять диагностику. Поэтому объективные подтверждения травмы головы (ушибы, раны, гематомы) и свидетельства очевидцев в таких случаях должны становиться поводом для направления больного на немедленное обследование в специализированное отделение.
Перелом основания черепа
При переломах основания черепа симптоматика зависит от сопутствующего повреждения мозга. Кроме того, выявляются признаки, характерные для повреждения определенной черепной ямки. О переломе передней черепной ямки свидетельствует симптом «очков» – кровоизлияния в клетчатку вокруг глаз и истечение спинномозговой жидкости с примесью крови из носа. Иногда наблюдается экзофтальм (выпучивание глаз вследствие кровоизлияния в клетчатку, расположенную позади глаза). При повреждении воздухоносных полостей может выявляться подкожная эмфизема.
Перелом средней черепной ямки сопровождается истечением спинномозговой жидкости из слуховых проходов и образованием кровоподтека на задней стенке глотки. Для перелома задней черепной ямки характерны тяжелые расстройства дыхания и кровообращения (свидетельство повреждения ствола мозга) и кровоподтеки в области сосцевидного отростка (костного выступа за ухом). Следует учесть, что симптом «очков» и кровоподтеки в область сосцевидного отростка появляются не сразу, а через 12-24 часов после травмы.
Диагностика
Перелом черепа положено исключать у всех пациентов с черепно-мозговой травмой. Врач опрашивает больного, выясняя обстоятельства травмы, оценивает его общее состояние, проводит неврологическое обследование (оценивает чувствительность и силу мышц, проверяет рефлексы и т. д.). В ходе осмотра он проверяет состояние зрачков (реакция на свет, равномерность, ширина), наличие или отсутствие отклонения языка от средней линии и равномерность оскала зубов, а также измеряет пульс, чтобы выявить брадикардию, характерную для черепно-мозговой травмы.
Обязательно выполняется обзорная рентгенограмма черепа в двух проекциях, а при необходимости – и в специальных укладках. Назначается компьютерная томография черепа и магнитно-резонансная томография (МРТ головного мозга).

На аксиальной КТ в костном окне определяется перелом затылочной кости со смещением отломков
Существует ряд объективных обстоятельств, затрудняющих диагностику переломов черепа, в том числе – тяжелое состояние больного, из-за которого невозможно провести ряд исследований, особенности строения черепа из-за которых на обзорных снимках повреждение костей основания выявляется менее чем у 10% пострадавших и т. д. Поэтому диагноз перелома черепа в ряде случаев выставляется на основании клинической картины и в последующем, после улучшения состояния больного, подтверждается данными объективных исследований.
Лечение перелома черепа
Первая помощь
Всех пациентов с черепно-мозговой травмой необходимо немедленно доставлять в стационар. На этапе первой помощи больного укладывают в горизонтальное положение. Если пострадавший находится в сознании, его кладут на спину. Пациентов в бессознательном состоянии укладывают вполоборота. Для создания такого положения под спину с одной стороны можно подложить небольшие подушки или верхнюю одежду. Голову больного поворачивают в сторону, чтобы при рвоте он не захлебнулся рвотными массами.
Голове создают покой, используя подручные средства: одежду, подушки или валики. Останавливают кровотечение, накладывая на рану давящую повязку. К месту травмы прикладывают холод. Проверяют проходимость дыхательных путей, при необходимости устраняют западение языка, освобождают дыхательные пути от рвотных масс и т. д. По показаниям вводят аналептики (цитизин, диэтиламид никотиновой кислоты) и сердечные гликозиды.
Консервативная терапия
На этапе стационара лечение переломов черепа чаще консервативное, операции проводят по строгим показаниям. Консервативную терапию назначают пациентам с переломами основания черепа, закрытыми переломами свода черепа, субарахноидальными кровоизлияниями, сотрясением и ушибом головного мозга. Всем больным показан постельный режим, длительность которого зависит от тяжести травмы, и гипотермия головы (используются пузыри со льдом). Проводится дегидратационная терапия, назначаются антибиотики и обезболивающие. При переломах основания черепа выполняются повторные люмбальные пункции либо накладывается люмбальный дренаж.
Тактика лечения в каждом конкретном случае определяется тяжестью и особенностями черепно-мозговой травмы. Так, при сотрясениях головного мозга пациентам назначают вазотропные и ноотропные препараты. При ушибах мозга спектр лечебных мероприятий расширяется и включает в себя не только средства для улучшения мозгового кровотока и энергообеспечения мозга, но и метаболическую и противовоспалительную терапию и т. д. В восстановительном периоде применяют ноотропные препараты и лекарственные средства для улучшения мозговой микроциркуляции (циннаризин, винпоцетин).
Хирургическое лечение
Хирургическое лечение может потребоваться при тяжелых переломах черепа, особенно – вдавленных. Под общим наркозом выполняется трепанация, в ходе которой врач создает отверстие в черепе, удаляет из мозга внедрившиеся осколки, инородные тела и разрушенные ткани. Образование внутричерепных гематом в подавляющем большинстве случаев является показанием для срочной операции, в процессе которой хирург удаляет скопившуюся кровь, промывает полость, выявляет и устраняет источник кровотечения.
Показанием к хирургическому вмешательству при переломах основания черепа в остром периоде может стать повреждение лицевого или зрительного нерва, а в отдаленном – продолжающееся истечение спинномозговой жидкости из ушных проходов или носовых ходов. Прогноз при переломах черепа зависит от тяжести черепно-мозговой травмы. Возможно как полное восстановление, так и тяжелые последствия, становящиеся причиной инвалидности больного.
Источник
