Перелом большеберцовой кости штифт
Этапы и техника остеосинтеза большеберцовой кости штифтом
а) Показания для остеосинтеза большеберцовой кости штифтом:
– Относительные показания: переломы средней трети диафиза большеберцовой кости.
– Противопоказания: переломы II и III типов, переломы у детей (повреждение зоны роста), острый или хронический остеомиелит, переломы с вовлечением суставных поверхностей большеберцовой кости.
– Альтернативные мероприятия: консервативное лечение, вытяжение, внешняя фиксация, фиксация пластинами, остеосинтез штифтом без рассверливания канала или остеосинтез с блокирующим стержнем.
б) Предоперационная подготовка. Подготовка пациента: возможна профилактическая периоперационная антибиотикотерапия.
в) Специфические риски, информированное согласие пациента:
– Инфекция (7% случаев)
– Задержка сращения/несращение (менее 5% случаев)
– Неправильное сращение
– Повреждение нервов (чаще малоберцового)
– Развитие синдрома замкнутого пространства
– Удаление фиксаторов
г) Обезболивание. Спинальное, эпидуральное или общее обезболивание.
д) Положение пациента. Лежа на спине, специальный травматологический стол, мобильный рентгеновский аппарат.
е) Доступ. Срединный разрез над сухожилием надколенника.
ж) Этапы операции:
– Расположение пациента
– Разрез кожи
– Вскрытие костномозгового канала
– Введение направляющего стержня
– Рассверливание костномозгового канала
– Установка штифта
– Ушивание кожи, установка дренажа
з) Анатомические особенности, серьезные риски, оперативные приемы:
– При пересечении связки надколенника, особенно с проксимальной стороны, не углубляйте разрез до имеющегося здесь венозного сплетения.
– Предупреждение: не допускайте перфорации полости коленного сустава шилом
– В дистальном отделе кости вводите штифт точно по средней линии, особенно в переднезадней проекции.
– Продвигайте наконечник проводника до конца костномозгового канала, расположенного сразу выше дистальной суставной поверхности большеберцовой кости.
и) Меры при специфических осложнениях. Инфицирование костномозгового канала: удалите штифт, стабилизируйте перелом наружной фиксацией, установите промывной дренаж с системой активной аспирации.
к) Послеоперационный уход после остеосинтеза большеберцовой кости штифтом:
– Медицинский уход: удалите активный дренаж на 2-ой день. Требуется тщательное послеоперационное наблюдение.
– Предупреждение: не пропустите начало развития синдрома замкнутого пространства.
– Частичная весовая нагрузка на конечность разрешается через 5 дней, полная нагрузка – через 10 дней после операции.
– Активизация: сразу же, в первые дни без нагрузки на поврежденную конечность.
– Физиотерапия: постепенное увеличение амплитуды движений в коленном и голеностопном суставах.
– Период нетрудоспособности: 6-10 недель.
л) Этапы и техника остеосинтеза большеберцовой кости штифтом:
1. Расположение пациента
2. Разрез кожи
3. Вскрытие костномозгового канала
4. Введение направляющего стержня
5. Рассверливание костномозгового канала
6. Установка штифта
7. Ушивание кожи, установка дренажа
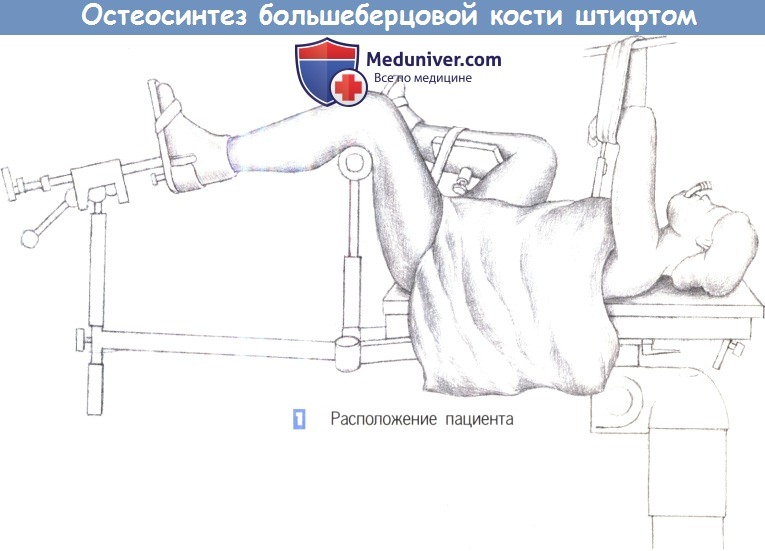
1. Расположение пациента. Пациент находится в положении лежа на спине, с подведенными под согнутые колени опорами. Нижние конечности располагаются таким образом, чтобы не затруднять репозицию и фиксацию перелома.
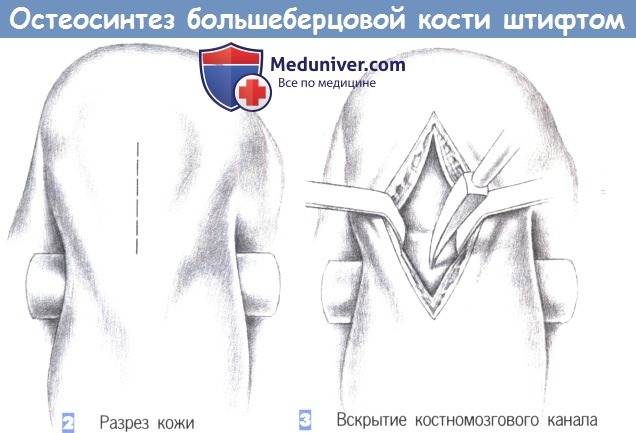
2. Разрез кожи. Кожа рассекается сразу дистальнее нижнего края надколенника, непосредственно над его сухожилием, которое разделяется по ходу волокон тупоконечными ножницами.
3. Вскрытие костномозгового канала. После продольного разделения сухожилия надколенника на две равные части они разводятся в стороны тупоконечными ретракторами. Затем полость костномозгового канала вскрывается шилом, проведенным в области бугристости большеберцовой кости.
Входное отверстие должно располагаться над расширением костномозгового канала (например, немного медиальнее бугристости большеберцовой кости) как можно проксимальнее, без повреждения передней части суставной поверхности большеберцовой кости. Вначале шило вводится под прямым углом, а затем, после прохождения через кортикальный слой, продвигается в косом направлении в полость костномозгового канала.
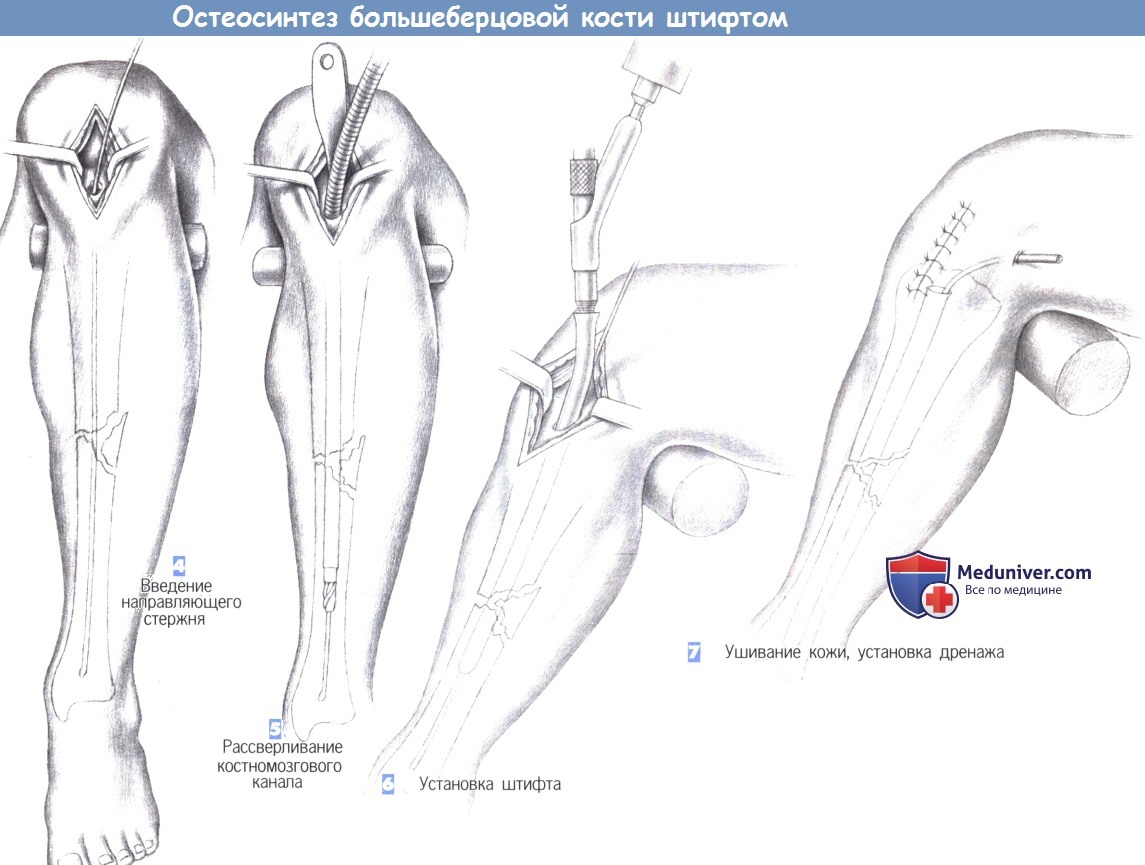
4. Введение направляющего стержня. В полость костномозгового канала вводится 3-мм гибкий стержень с шарообразным изогнутым наконечником, который продвигается в дистальном направлении до дистального эпифиза большеберцовой кости через место перелома под постоянным рентгенологическим контролем. Затем по направляющему стержню вводится гибкий шток со сверлящим наконечником, и полость канала расширяется до 8-10 мм.
5. Рассверливание костномозгового канала. Протяженность расширения полости канала зависит от места перелома. В настоящее время стремление к полной очистке полости костномозгового канала уступает место тенденции к отказу от этого этапа операции.
6. Установка штифта. После расширения полости костномозгового канала в него с помощью специального направителя устанавливается штифт. Длина штифта определяется еще до операции, а его диаметр должен соответствовать диаметру расширенного канала. Введение штифта выполняется вращательными движениями направителя и контролируется по нанесенным на штифт меткам.
Тщательный контроль продвижения штифта позволяет избежать дополнительного смещения костных фрагментов. При нестабильности перелома возможно применение дополнительной фиксации (здесь не показано).
7. Ушивание кожи, установка дренажа. В костномозговой канал может быть установлен активный дренаж. На сухожилие надколенника, подкожные ткани и кожу накладываются отдельные швы. При возникновении послеоперационного кровотечения дренаж, по крайней мере, на некоторое время, отсоединяется от аспирационной системы.
– Также рекомендуем “Этапы и техника остеосинтеза при переломах костей голени”
Оглавление темы “Техника операций при травме”:
- Техника репозиции шейки бедра динамическим бедренным винтом
- Этапы и техника остеосинтеза диафиза бедра штифтом
- Этапы и техника протезирования головки бедренной кости
- Этапы и техника остеосинтеза диафиза бедра пластиной
- Этапы и техника операции при переломе надколенника
- Этапы и техника остеосинтеза большеберцовой кости штифтом
- Этапы и техника остеосинтеза при переломах костей голени
- Этапы и техника операции при переломе медиальной лодыжки
- Этапы и техника операции при переломе латеральной лодыжки
- Этапы и техника операции при разрыве малоберцовой связки
- Этапы и техника операции при разрыве ахиллова сухожилия
Источник
Обычно операция остеосинтеза проводится при сложных переломах голени, когда ломаются обе кости – большеберцовая и малоберцовая. При осложнённых травмах, когда линия перелома затрагивает суставное сочленение голеностопа, или со смещением отломков обязательно проводится интрамедуллярный остеосинтез голени. Это довольно сложная операция, требующая точной и кропотливой работы хирурга. Он проводит репозицию костных отломков, фиксирует их в правильном положении с помощью пластин, винтов, штифтов. Это обездвижит травмированную конечность на срок, необходимый для полного срастания костей.
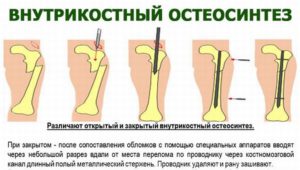
Внутрикостный остеосинтез
Фиксирующие конструкции, использующиеся сегодня в остеосинтезе, помогают врачу срастить отломки в нужном положении. Однако любой металлический предмет – инородное тело, которое необходимо будет удалить. Для этого проводится повторная операция, когда хирург корректно вынимает установленные ранее металлические конструкции.
Изготовленные из биологически инертного материала, такие предметы хорошо себя показывают в деле, не дают осложнений, не вызывают инфекционных процессов. Однако если передержать конструкции в теле человека, они могут обрастать мышечной и соединительной тканью, и тогда удалить пластину после перелома голени будет куда сложнее.
Снятие пластины после перелома голени считается не сложной операцией, но проводить её следует своевременно, чтобы не началось обрастание металлических элементов мягкими тканями.
Основные материалы для фиксации костных отломков:
- штифты;
- спицы;
- проволока;
- гвозди;
- винты;
- шурупы.
Практика лечения нестабильных и внутрисуставных переломов показывает, что применение метода остеосинтеза в таких ситуациях – единственная возможность совмещения отломков.
Кроме мелких элементов крепления используются аппараты сложной конструкции, разработанные известными хирургами – Илизаровым, Ткаченко. Они изучали практику операций остеосинтеза с использованием различных приспособлений и разработали собственные конструкции, которые предполагают чрескостное введение крепежных элементов.
Операции остеосинтеза большеберцовой кости сегодня, как правило, проводятся с использованием специальных аппаратов именитых хирургов. На основании хирургического опыта составлена классификация методов остеосинтеза.
Классификация операций методом остеосинтеза
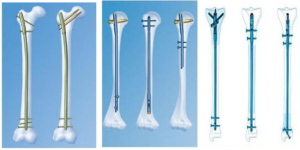
Разновидности остеосинтеза
Прежде всего операции классифицируются по времени проведения – первичная или отсроченная. Затем следует классификация по способу установки фиксаторов, которые могут быть чрескостным или погружным.
Погружные операции, в свою очередь, подразделяются:
- накостные;
- внутрикостные, или интрамедуллярные;
- чрескостные.
Медицинские научные круги предлагают совершенно особенный, инновационный способ соединения отломков костей – ультразвуковой остеосинтез.
С его помощью создаются механические колебания, хирург, наблюдая процесс соединения края косного разлома на экране компьютера, добивается наиболее точного соединения костных фрагментов. На месте соединения под действием ультразвука образуется полимерный конгломерат, прочно соединяющий края разлома костей.
Описание методов остеосинтеза
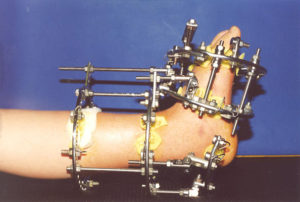
Компрессионно-дистракционный аппарат
Чрескостный остеосинтез считается наиболее сложным. Его называют компрессионно-дистракционным, наружным или внутренним, по способу установки крепления для костных краёв.
Такие операции остеосинтеза выполняются с использованием специальных компрессионно-дистракционных аппаратов, которые позволяют надёжно фиксировать костные фрагменты, не вскрывая мягкие ткани на месте перелома.
Здесь врач видит свои действия на экране рентгеновского аппарата и постепенно добивается точного соединения костных отломков. Фиксирует соединённые кости металлическими спицами или гвоздями, проводя их сквозь кость.
Операция методом погружного остеосинтеза требует от врача точных движений, сильных и уверенных рук, ведь ему приходится проводить элементы крепления в костные фрагменты на месте перелома. Внутрикостный остеосинтез предполагает использование стержней разного вида – гвоздей, штифтов. Это операция остеосинтеза голени штифтом.
Накостный остеосинтез предполагает использование пластинок, которые фиксируются винтами и шурупами. Чрескостный погружной остеосинтез предполагает использование винтов и спиц.
Начиная операцию, хирурги готовят несколько комплектов крепежа, так как в ходе операции может оказаться, что потребуется другой тип крепления, если отломки костей не ровные, а спирально вывернуты и их требуется вернуть в начальное положение, чтобы совместить с отломками кости с другой стороны разлома. Операции такого типа считаются сочетанными для нескольких способов остеосинтеза.
Вторая операция – по снятию пластины на голени – обычно проходит без осложнений, и пациент после неё сразу же встаёт на оперированную ногу. Однако ходить ещё долго приходится с тростью, которая помогает снять двигательное напряжение с больной ноги.
Наиболее часто выполняемые операции

Операция при переломе голеностопа
Выбор типа операции зависит от сложности травмы. Сложный двойной перелом, когда одновременно повреждаются малоберцовая и большеберцовая кости, требует остеосинтеза по интрамедуллярному методу, с рассверливанием костного канала. Если операция обходится без рассверливания каналов, это снижает травматичность хирургического вмешательства.
Метод остеосинтеза с рассверливанием гарантирует наиболее надёжную фиксацию фрагментов. Такая методика используется при формировании ложных суставов.
При открытых переломах используется остеосинтез голени чрескостного типа с применением компрессионно-дистракционных технологий.
Такая методика используется в самых сложных случаях травмирования, когда костные отломки соединяются с трудом, и может потребоваться дополнительная корректировка, которую позволяют делать такие аппараты.
Кроме того, аппараты позволяют фиксировать перелом без использования гипса.
Аппарат наружной фиксации затрудняет ходьбу, тем более что пациент и так может передвигаться только на костылях. Устанавливают такие аппараты обычно на полгода. В процессе срастания делаются контрольные рентгеновские снимки, проверяется скорость заживления костей, формирования костной мозоли.
Контрольные рентгеновские снимки показывают, когда можно удалить пластины после перелома голени, чтобы продолжить лечение травмы.
Если раны заживают благополучно, хирург принимает решение снять аппарат и произвести дополнительно остеосинтез по интрамедуллярной технике.
Это существенно облегчает состояние пациента, повышает шансы на полное выздоровление. Такие техники используются только при осложнённых травмах. Если же перелом не осложнённый, производится накостный остеосинтез.
Медицинская реабилитация голени
Лечебные упражнения для улучшения кровообращения
Важно начать реабилитацию как можно раньше, как только пациент сможет подниматься на ноги и на костылях доходить до физиотерапевтического отделения. Принцип восстановительного периода – реабилитация проводится непрерывно и в комплексе.
Основа реабилитации – специальная гимнастика. Специальные упражнения улучшают кровообращение, это ускоряет срастание костей, восстановление двигательного объёма суставов. Надо предупреждать гиподинамию, на фоне которой развиваются контрактуры: пневмония, тромбоэмболия и др.
Также пациентам назначают:
- воздействие слабыми токами;
- аппликации с парафином, лечебными грязями;
- массаж.
После выздоровления, в ходе периода реабилитации, пациенту проводятся контрольные снимки для оценки качества сращивания костей. В крупных клиниках проводится сцинтиграфия, наиболее точное исследование с использованием радиофармпрепарата. Даже через год остатки вещества в кости свидетельствует о том, что процесс регенерации ещё не закончен, наоборот, перестройка и формирование новой костной ткани активно продолжается.
Эти данные показывают, что реабилитацию прекращать еще рано.
Пациенту нужно продолжать проходить сеансы физиотерапии, ЛФК. Тогда в течение года лечащий врач определит совпадение клинических и рентгенологических данных и констатирует заживление перелома.
Источник
Çäðàâñòâóéòå. Ïðåæäå, ÷åì ïèñàòü ïîñò î ïîìîùè, ÿ îáîøåë îãðîìíîå êîëè÷åñòâî âðà÷åé (8 óðîëîãîâ, 2 íåâðîëîãîâ, ðåâìàòîëîã è íà äíÿõ áóäåò åùå èíôåêöèîíèñò), ïðî÷èòàë ìàññó ñòàòåé, âñ¸ ÷òî íàøåë â èíòåðíåòå, òàê æå èñêàë ïîìîùè íà ôîðóìå äëÿ ïîäîáíûõ çàáîëåâàíèé. Áîëåþ óæå 1 ãîä è 8 ìåñÿöåâ, ïîòðàòèë î÷åíü ìíîãî äåíåã è ñèë, à òî÷íûé äèàãíîç äëÿ íàçíà÷åíèÿ àäåêâàòíîãî ëå÷åíèÿ – íèêòî òàê è íå ïîñòàâèë. Íà ìîìåíò íà÷àëà áîëåçíè íåäàâíî èñïîëíèëîñü 29 ëåò, ñêîðî óæå 31 ãîä. Èçâèíÿþñü, ÷òî ïîñò ïîëó÷èëñÿ îãðîìíûé.
Áîëèò ÿéöî, ëåâîå. Çàáîëåëî â ôåâðàëå 2019ã, áûëà íåáîëüøàÿ áîëü. Èç-çà ÷åãî – íå çíàþ, ïðîñòî çàáîëåëî (ïûòàëñÿ íåîäíîêðàòíî âñïîìíèòü ïîåçäêè, îòðàâëåíèÿ, ïåðåîõëàæäåíèÿ, à äëÿ àêòèâèðîâàíèÿ âîñïîìèíàíèé ÷èòàë ñâîè ïåðåïèñêè â âê çà ìåñÿöû, ÷òîáû ïîíÿòü ïðè÷èíó). Ïîñòîÿííàÿ íîþùàÿ áîëü, èíîãäà óñèëèâàåòñÿ, èíîãäà óìåíüøàåòñÿ. Íàïèøó õðîíîëîãèþ ñîáûòèé ñ êëþ÷åâûìè ìîìåíòàìè è ðåçóëüòàòàìè:
Ôåâðàëü 2019: Ñèæó æäó, ïîêà áîëü ïðîéäåò. Íå äëÿ ìóæèêà îáðàùàòüñÿ ê âðà÷ó (íåò!). Âåñ 110 êã ïðè ðîñòå 190 ñì (âàæíî äëÿ äàëüíåéøåãî ïîâåñòâîâàíèÿ).
Ìàðò 2019: Îáðàùåíèå ê óðîëîãó ¹1 â áåñïëàòíîé êëèíèêå. Ïîùóïàë, ñêàçàë, íè÷åãî ïîäîçðèòåëüíîãî íå âèäèò, íåáîëüøàÿ âîäÿíêà ñëåâà, îòïðàâëÿåò íà ÓÇÈ. Íà ÓÇÈ âåíû ñëåâà 2,5 ìì, âîäÿíêà 80 ìë (êàê äàâíî îíà ó ìåíÿ – íå çíàþ), êèñòà 0,4 ìì. Ïî ÓÇÈ ãîâîðèò, ÷òî âñ¸ äàæå õîðîøî, çàíèìàéñÿ ñïîðòîì, ïîïåé íèìåñèë è ïðîéäåò.
Àïðåëü 2019: Íèìåñèë ïüþ, ñïîðòîì íå çàíèìàþñü. Íè÷åãî íå ïðîøëî.
Ìàé 2019: Èäó â äðóãóþ êëèíèêó, ñïåöèàëèçèðóþùóþñÿ íà ìóæñêèõ áîëÿ÷êàõ. Óðîëîã ¹2 îòïðàâëÿåò íà ÓÇÈ, íà ÓÇÈ âåíû 2,7 ìì, âîäÿíêà 60 ìë, ñêàçàëè, âàðèêîöåëå.
Èþíü 2019: Îïåðàöèÿ ìåòîäîì Ìàðìàðà ïîä ìåñòíîé àíåñòåçèåé (îé êàê ïîæàëåë, ÷òî âûáðàë å¸). Áîëèò âñ¸, âñ¸ â ñèíÿêàõ, ëåæó äîìà àõðåíåâàþ.
Èþëü 2019: Ëåæó, ñèæó, èíîãäà õîæó, íî áîëü íå ïðîõîäèò.
Àâãóñò 2019: Åäó â êëèíèêó, ãäå äåëàëè îïåðàöèþ, óðîëîã ¹2 ãîâîðèò, ÷òî íàäî ïîïèòü àíòèáèîòèê Ëåâîôëîêñàöèí, ïîõîæå íà ýïèäèäèìèò, ñêîðî ïðîéäåò. Îò ïðè¸ìà Ëåâîôëîêñàöèíà ëîìèëî âñ¸ òåëî, òåìïåðàòóðà 37,5-38, íî êóðñ 10 äíåé ïî 500 ìã äîïèë.
Ñåíòÿáðü 2019: Âñ¸ åùå áîëèò. ×åðåç ñâÿçè ïîïàäàþ ê Óðîëîãó ¹3 â êðàåâîé áîëüíèöå, îí îòïðàâëÿåò ñäàòü òåñò íà òóáåðêóë¸ç è ê Óðîëîãó ¹4 â òîé æå áîëüíèöå. Ðåçóëüòàò – îòðèöàòåëüíî, ¹4 îòïðàâëÿåò ê ¹3, êîòîðûé îòïðàâëÿåò ìåíÿ ê Óðîëîãó ¹5 – ãëàâíûé óðîëîã ïî êðàþ. ¹5 îòïðàâëÿåò ñäàòü òåñò íà áðóöåëë¸ç, òîæå îòðèöàòåëüíî, à åãî ïîëíîìî÷èÿ – âñ¸, ýòî íåâðàëãèÿ.
Îêòÿáðü 2019: Åäó â ëàáîðàòîðèþ ê ñëó÷àéíîìó Óðîëîãó ¹6, ñêàçàë, ÷òî íåâðàëãèÿ. Åäó ê äðóãîìó Óðîëîãó ¹7, êîòîðûé îòïðàâëÿåò ñäàòü âñå àíàëèçû íà ÇÏÏÏ è êàê ìîæíî ñêîðåå, ò.ê. ïåðåä îïåðàöèåé ïðîâåðÿëè ÑÏÈÄ, ãåïàòèòû è ïðî÷åå, ÷òî ìîæåò íàâðåäèòü âðà÷ó ïðè êîíòàêòå ñ êðîâüþ, à ÇÏÏÏ íå ïðîâåðÿëè. Ñäàþ. Âñ¸ îòðèöàòåëüíî. Ñäàþ òàê æå àíàëèç íà óñëîâíî-ïàòîãåííóþ ôëîðó, ãäå âûñåèâàåòñÿ enterococcus faecalis â 3 ñòåïåíè ñ îòñóòñòâèåì ðåçèñòà ê äîêñèöèêëèíó. Ïüþ òàáëåòêè 2 ðàçà â äåíü ïî 100 ìã 20 äíåé, äàæå ïîä òàáëåòêàìè áîëü íå óõîäèò. ÒÐÓÇÈ – âñ¸ ÷èñòî, íè÷åãî íå óâåëè÷åíî, â ïî÷êàõ ìàëåíüêèé ïåñîê, âîäÿíêà 40 ìë.
Íîÿáðü 2019: Áîëü íå óøëà. Ýíòåðîêîêê íå âûñåÿëñÿ, íèêòî äðóãîé â ïîñåâå íå âûðîñ. Íåâåðîÿòíûå áîëè â æèâîòå, â ïðàâîì ïîäðåáåðüå, ïàðó ðàç äóìàë àïïåíäèöèò, óåçæàë íà ñêîðîé, ãäå äåëàëè ÓÇÈ áðþøèíû è ãîâîðèëè, ÷òî âçäóòèå òàêîå, ÷òî íè÷åãî íå âèäíî. Æðó òîííàìè ñèìåòèêîí, ñ æèâîòîì ñòàëî ÷óòü ïðîùå. Åñòü ïî÷òè íå ìîã, ïîòîìó ÷òî ïîåë = áîëü â áðþõå, íî ñî ñòóëîì âñ¸ áûëî áåç ïðîáëåì è ïî ðàñïèñàíèþ. Åäó ê Óðîëîãó ¹8. Ñ íèì îáñóæäàåì ïëàí äåéñòâèé äî ñèõ ïîð, äàæå äàë íîìåð òåëåôîíà, ÷òîáû íå íà ïðè¸ì õîäèòü, à íåêîòîðûå äåéñòâèÿ îáñóæäàòü òàê. Äåéñòâèòåëüíî ïîìîã, ïîãîâîðèë, âûñëóøàë, äåëàë áåñïëàòíûå òåñòû. Îòïðàâèë ê íåâðîëîãó ìåæäó äåëîì, ó êîòîðîãî ñäåëàë òåñòû ïóäåíòàëüíîãî íåðâà è ñ íèì âñ¸ îòëè÷íî.
Äåêàáðü 2019: Íè÷åãî íå ïðîõîäèò, îïóñêàþ ðóêè, äåíåã íåò. Êóøàòü áîëüíî.
ßíâàðü 2020: Âñ¸ ïî-ïðåæíåìó áîëèò. Âåñ 95 êã.
Ôåâðàëü 2020: Áîëèò. Ïîäñîáðàë äåíåã, ñäåëàë ÌÐÒ ìîøîíêè, íà êîòîðîì âñ¸ ÷èñòî, çà èñêëþ÷åíèåì âîäÿíêè 40 ìë, ìèêðîêàëüöèíàòîâ, êèñòà ñëåâà 0,4 ìì.
Ìàðò 2020: Áîëèò. Êàðàíòèí. Óçíàë, ÷òî ñõåìà ìîåãî ïèòàíèÿ íàçûâàåòñÿ “êåòî-äèåòà”. Ïîïàñòü íåðåàëüíî ê âðà÷àì, ÷èòàþ ãóãë, ÷èòàþ ôîðóì ïðî ïðîñòàòèòû è òä. Àõðåíåâàþ îò âñåé èíôîðìàöèè, êàê ìíîãî ëþäåé ñ ïðîáëåìàìè è ÷òî ÿ åùå íå ñàìûé íåóäà÷íûé.
Àïðåëü 2020: Áîëèò. Êàðàíòèí. Ïî ïîâîäó æèâîòà äåëàþ âñåâîçìîæíûå àíàëèçû, ãäå íàõîäÿò ëåãêèé äèñáèîç è îòñóòñòâèå êàêèõ-ëèáî ïàðàçèòîâ è âûñîêîãî êîëè÷åñòâà ÓÏÌ. Îïûòíûì ïóò¸ì âûÿñíèë, ÷òî ðåàêöèÿ áðþõà íà óãëåâîäû. Ñòàë åñòü îâîùè, ìÿñî, ÷òî-íèáóäü æèðíîå, ÷òîá áûëè õîòü êàêèå-òî ñèëû.
Ìàé 2020: Áîëèò. Óçíàë, ÷òî ñõåìà ìîåãî ïèòàíèÿ íàçûâàåòñÿ “êåòî-äèåòà”. Óãëóáèëñÿ â ýòó òåìó, ïîíðàâèëîñü, ñïàñèáî þòóáó è îäíîìó çàðóáåæíîìó âðà÷ó-áëîãåðó. Æèâîò áîëèò íà 1/10, â ñðàâíåíèè ñ íîÿáð¸ì.
Èþíü 2020: Áîëèò. Íà ôîíå ïîäúåìà ñèë íà÷àë âåñòè àêòèâíûé îáðàç æèçíè, íî äî òî÷êè “áîëèò ïïö”.
Èþëü 2020: Áîëèò. Íàáðàëñÿ çíàíèé èç èíòåðíåòà, ñàìîñòîÿòåëüíî ñäàë êó÷ó àíàëèçîâ: òåñòîñòåðîí (íîðìàëüíûé ðåçóëüòàò), àíäðîôëîð (äèñáèîç, enterobacteriaceae â 4 ñòåïåíè), ïîñåâ íà ÓÏÌ – Klebsiella oxytoca âî 2 ñòåïåíè (ñëèøêîì ìàëî), õëàìèäèè, óðåàïëàçìà, ãîíîðåÿ, ìèêîïëàçìà – êðîâü íà àíòèòåëà, âñ¸ ÷èñòî (õëàìèäèè ñ òåïëîâûì øîêîì).
Àâãóñò 2020: Áîëèò. Âåñ 82 êã. Âîçâðàùàþñü ê Óðîëîãó ¹8, îòïðàâëÿåò ê íåâðîëîãó, ò.ê. ÿ èñêëþ÷èë âñ¸ ÷òî òîëüêî ìîæíî áûëî. Ïîñëå íåâðîëîãà äåëàþ ÌÐÒ ïîÿñíèöû, ìåäèàííàÿ ýêñòðóçèÿ L4-L5 7,0ìì, óìåðåííî ñäàâëèâàþùàÿ äóðàëüíûé ìåøîê. Âðîäå áû – áèíãî, âîò îíî! Íî, áîëüøèå ïîäîçðåíèÿ. Íà âñÿêèé ñëó÷àé äåëàþ ÌÐÒ îðãàíîâ ìàëîãî òàçà – íèêàêîé ïàòîëîãèè íåò, íåìíîãî óâåëè÷åíû ñåìåííûå ïóçûðüêè (òóò âàæíî ñêàçàòü, ÷òî íà ñëåäóþùèé äåíü ïîñëå ñ***à áîëè áûëè â íåñêîëüêî ðàç ñèëüíåå, ïîýòîìó ïðåäïî÷èòàë âîçäåðæèâàòüñÿ, ÷òîáû áûëà õîòü êàêàÿ-òî àêòèâíîñòü â æèçíè). Êàëüöèíàòîâ, ôèáðîçîâ è êàêèõ-ëèáî èçìåíåíèé íåò, ïðîñòàòà 13 ìë.  ïîñåâå íåò ëåéêîöèòîâ (0,1 ìë, ïðè äîïóñêå 2,0 ìë), çíà÷èò âîñïàëåíèÿ íåò.
Ñåíòÿáðü 2020: ÍÅ ÁÎËÈÒ, òàê êàê ïüþ öåëåêîêñèá è ïî ñâîåé òóïîñòè è “íà âñÿêèé ñëó÷àé” òåòðàöèêëèí ñ íèñòàòèíîì ïî 100 ìã 1 ðàç â äåíü, ÷òîáû ÷óòü ïî÷èñòèòü êèøå÷íóþ ôëîðó. Èçó÷àÿ ãðûæè è âñ¸ ÷òî ñ ýòèì ñâÿçàíî, ïðèõîæó ê òîìó, ÷òî ñïèíà åñëè áîëåëà, òî î÷åíü ðåäêî, ïîñëå ïîäúåìà òÿæåñòåé íåïðàâèëüíûì ñïîñîáîì. Àêòèâíîñòü âñåãî ïîçâîíî÷íèêà áåç ïðîáëåì, áåç êàêèõ-ëèáî îãðàíè÷åíèé ñãèáàþñü ïîïîëàì è çàêèäûâàþ íîãó íà øåþ (äåëàë óïðàæíåíèÿ è ðàñòÿæêó âî âðåìÿ êàðàíòèíà). Ïðèõîæó ê âûâîäó, ÷òî ïðîáëåìà ìîæåò áûòü ñ êðåñòöîì, ò.ê. îí ìîæåò äàâàòü áîëè â òå÷åíèè î÷åíü äëèòåëüíîãî ïåðèîäà, â ò.÷. ïðîÿâëÿòüñÿ â ïàõîâîé îáëàñòè è äàæå â ïðàâîì ïîäðåáåðüå. Åäó ê ðåâìàòîëîãó, îíà ïîäòâåðæäàåò, ÷òî êðåñòåö áîëüíîé (íàäàâëèâàëà îñîáûì îáðàçîì, áûëî áîëüíî). Ïîìèìî ýòîãî, ùóïàåò ñóñòàâû ñòîï, êîëåíè, ëîêòè.  îáùåì, âñå ñóñòàâû íèæå ïîÿñà â ïëà÷åâíîì ñîñòîÿíèè, ìåñòàìè ìÿãêèå, îò íàäàâëèâàíèÿ áîëüíî. Ïîñëå öåëåêîêñèáà è òåòðàöèêëèíà ÷åðåç 5 äíåé âîçâðàùàåòñÿ áîëü. Äàæå íå òàê, à òàê – ÁÎËÜ. Òåïåðü åùå è â ïðàâîì ÿè÷êå. Ñïàòü òÿæåëî. Ñäàë îáùèé àíàëèç êðîâè (÷åðåç 12 äíåé ïîñëå îêîí÷àíèÿ ïðè¸ìà òåòðàöèêëèíà), ãäå ëèìôîöèòû âûøå íîðìû, íåéòðîôèëû ñèëüíî ïîíèæåíû. Êóïèë öåëåêîêñèá (îí äåéñòâóåò íà ñóñòàâû êàê îáåçáîë), ýôôåêòà íèêàêîãî, çíà÷èò áîëü ñíÿë òåòðàöèêëèí. Ïîñëå ðÿäà âîïðîñîâ îò ðåâìàòîëîãà, òàêèõ êàê ïðîáëåìû ñ æèâîòîì, ïðîáëåìà ñ ñóñòàâîì, ïðîñûïàþñü ëè ÿ îò áîëè íî÷üþ – ñêàçàëà, ÷òî äëÿ ãîðîäà ýòî ðåäêàÿ áîëåçíü, äà åùå â òàêîé õðîíè÷åñêîé ôîðìå, à ÷òîá å¸ ïîäöåïèòü, íàäî óìóäðèòüñÿ èèè… èìåòü êîíòàêò ñ ãðûçóíàìè. Ó ìåíÿ èõ ñåé÷àñ 5: 2 êðîëèêà è 3 êðûñû. Ïðî êðîëü÷èõó äàæå äåëàë ïîñò Êàê ìû êðîëü÷èõó èç çîîïàðêà óòàùèëè Ñåé÷àñ æäó àíàëèç íà àíòèòåëà ê Yersinia (ðîä enterobacteriaceae), ê äâóì áðàòüÿì ñ Yersinia pestis (âîçáóäèòåëü áóáîííîé ÷óìû).
Ñåé÷àñ, îñíîâíûå ïóòè ðàçâèòèÿ ëå÷åíèÿ, êàêèå ìîãó âûäåëèòü ñàì:
1. Ñêðûòàÿ èíôåêöèÿ, êîòîðóþ ïîäáèë òåòðàöèêëèíîì.
2. Ïðîáëåìû ñ êðåñòöîì.
3. Óìåðåííîå ñóæåíèå äóðàëüíîé êàìåðû èç-çà ýêñòðóçèè.
4. Yersinia.
5. Ñèíäðîì Ìåÿ-Òåðíåðà.
Ïîñò ïèñàë ñ îãðîìíîé íàäåæäîé, ÷òî ïèêàáó ïîìîæåò. Óæå íå çíàþ êóäà äåâàòüñÿ è ê êîìó îáðàùàòüñÿ. Äëÿ âñåõ áóìàæåê ñ àíàëèçàìè è ïîñåùåíèé âðà÷åé ñäåëàë îòäåëüíóþ ïàïêó, êîòîðàÿ äîñòèãëà óæå âíóøèòåëüíûõ ðàçìåðîâ. ×òîáû ñîêðàòèòü ïîñò, íåêîòîðûå àíàëèçû íå ñòàë îïèñûâàòü, îïèñàë òîëüêî êëþ÷åâûå.
Источник
