Перелом човноподібної кістки руки
Травматологія 29 Березня 2018 2157 Коментарі Вимкнено до Перелом човноподібної кістки кисті: лікування і терміни відновлення руки
Зміст статті:
- Анатомічні особливості човноподібної кістки
- Причини і механізм травми
- Види переломів човноподібної кістки
- Симптоми перелому човноподібної кістки руки
- Методи діагностики
- Перша допомога потерпілому
- Лікування перелому човноподібної кістки кисті
- Лікування травми без зміщення
- Лікування травми зі зміщенням
- Реабілітація після перелому човноподібної кістки руки
- Фізіотерапевтичне лікування
- Масаж
- Вправи ЛФК в період реабілітації
- Можливі наслідки перелому човноподібної кістки кисті
Перелом човноподібної кістки при травмах кисті виникає найчастіше, і виною тому її анатомічні особливості.
Вони ж є причиною і поганого зрощення перелому і розвитку ускладнень.
Це створює певні складності при лікуванні переломів човноподібної кістки, збільшує термін іммобілізації та період відновного лікування.
Анатомічні особливості човноподібної кістки
До складу кисті входять 27 кісток, у тому числі 8 кісток зап’ястя (частина кисті, розташована між променезап’ясткових суглобів і довгими п’ястно кістками, з якими з’єднуються пальці).
Кістки ж зап’ястя – це короткі губчасті кістки, мають більш пухке будову, ніж трубчасті, до того ж вони не мають щільного зовнішнього покриття – окістя.
Човноподібна кістка частіше травмується не тільки з-за крихкості, але і з-за особливостей розташування: вона займає крайнє положення в 1-му ряду зап’ястя і часто при травмі буває затиснута між променевою кісткою передпліччя з одного боку і головчатой і багатокутної кістками – з іншого боку.
Причини і механізм травми
Причиною перелому човноподібної кістки може бути падіння на долоню, сильний удар по кисті, удар кулаком, а також цей вид перелому може супроводжувати вивих півмісяцевої кістки, коли вона здавлює ладьевидную, при різкому розгинанні кисті.
Механізм перелому найчастіше непрямий, тобто без безпосереднього удару в кисть. Наприклад, при різкому перерозгинанні кисті човноподібна кістка притиснута до променевої кістки, інша її половина піддається різкому тиску головчатой кістки, у результаті кістка розламується.
Другим за частотою є відрив горбистості човноподібної кістки, що виникає в момент різкого приведення кисті в ліктьову сторону, за рахунок сильної тяги з боку прикріплюється до цієї горбистості зв’язки.
Види переломів човноподібної кістки
Розрізняють кілька видів:
- За наявності пошкодження шкірних покривів:
- Закритий – без порушення цілісності шкіри;
- Відкритий – з наявністю рани на шкірі.
- За характером пошкодження кістки:
- Без зміщення відламків – перелом-тріщина;
- Зі зміщенням – осколки кістки віддалені один від одного;
- Каздробленный – з безліччю осколків;
- Компресійний – здавлення тіла кістки, зменшення його товщини.
- За анатомічною рівня:
- Перелом тіла кістки;
- Перелом полюса кістки;
- Відрив горбистості (горбика), до якої прикріплюються зв’язки.
- Крайовий перелом – відрив крайового фрагмента.
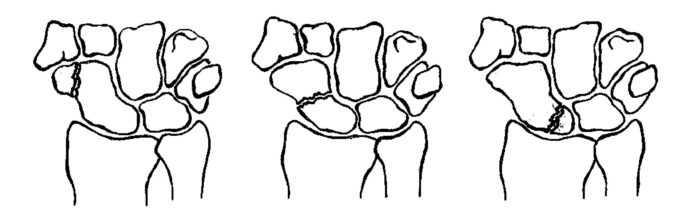
Всі перераховані переломи човноподібної кістки є внутрішньосуглобових, сполученими з порожниною променево-зап’ясткового суглоба або суглобів зап’ястя, за винятком відриву горбка.
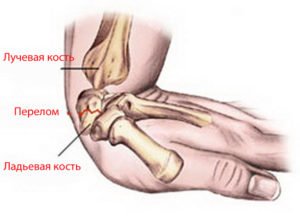
Симптоми перелому човноподібної кістки руки
Основними проявами перелому є:
-
 Біль;
Біль; - Крепітація (хруст);
- Припухлість;
- Обмеження рухів;
- Підшкірний крововилив.
Біль визначається дещо вище підстави 1-го пальця кисті, посилюється при рухах. Тут же визначається хрускіт відламків при пальпації, набряклість тканин. Згинання і розгинання пальця і всієї кисті обмежені.
Підшкірний крововилив розповсюджується по тильній поверхні кисті. Типовим симптомом перелом човноподібної кістки є різке посилення болю при натисканні на 1-й палець уздовж його осі.
Методи діагностики
Більшість переломів човноподібної кістки кисті добре видно на звичайній рентгенограмі, але не завжди. Якщо присутні явні симптоми перелому, а на знімку він не видно, призначають більш точне дослідження:
- Комп’ютерну томографію;
- МРТ (магнітно-резонансну томографію).
Ці дослідження проводяться в 3D-форматі, тобто зображення виходить 3-мірне. У дітей молодшого віку застосовують ультразвукове сканування. Характерним рентгенологічним ознакою перелому є наявність лінії просвітлення в кістки, це і є лінія перелому.
Перша допомога потерпілому
Людині, яка одержала травму кисті, необхідно надати першу допомогу. Її завданням є зменшення болю, набряку та попередження зміщення відламків, яке може статися під час рухів. Потерпілому потрібно дати знеболюючий препарат із серії аналгетиків (анальгін, баралгін, пенталгін) або нестероїдних протизапальних засобів (ібупрофен, диклофенак, індометацин та аналоги).
Іммобілізацію кисті потрібно накласти так, щоб знерухомити променевозап’ястний суглоб: руку треба підвісити в зручному зігнутому положенні, охопивши хусткою або шарфом шию. Для зменшення травматичного набряку на область зап’ястя треба покласти холод: міхур або пакет з льодом, грілку з холодною водою. Якщо поруч є аптека, можна купити ампулу хлоретилу і обробити область травми з обох сторін
Якщо рука деформована, не можна намагатися вправити її. Достатньо фіксувати руку в такому положенні, яке сформувалося в результаті травми.
Лікування перелому човноподібної кістки кисті
Лікувальна тактика залежить від характеру перелому, точніше – від стану уламків кістки.
Лікування травми без зміщення
 Якщо немає зсуву, лікування перелому човноподібної кістки проводиться консервативно, воно включає 2 періоду:
Якщо немає зсуву, лікування перелому човноподібної кістки проводиться консервативно, воно включає 2 періоду:- Іммобілізацію;
- Відновне лікування.
Для іммобілізації накладається гіпсова шина. При цьому вона повинна фіксувати 1-й палець повністю, інші пальці залишаються вільними.
Верхня межа пов’язки повинна доходити до ліктьового суглоба, але залишати його вільним. Кисть встановлюється в стан легкого розгинання (до 30°) і легкого відхилення в ліктьову сторону.
Так створюються кращі умови для стояння відламків і кровообігу кисті. Іммобілізація триває не менше 2 місяців. Через 10 тижнів пов’язку обережно знімають і роблять контрольний знімок. Залежно від стану щілини перелому, фіксація може тривати до 3 місяців, критерієм знову-таки є рентгенологічний контроль.
За зняття пов’язки призначається комплекс реабілітаційного лікування.
Лікування травми зі зміщенням
Якщо є зміщення відламків, навіть незначне, розраховувати на їх зрощення не можна із-за поганого кровообігу човноподібної кістки. Тому виконується операція остеосинтезу. Остеосинтез при переломі човноподібної кістки може виконуватися в 2-х варіантах:
- З’єднання відламків металевими спицями;
- З’єднання трансплантата – невеликої ділянки кістки, взятого, наприклад, з гомілки.
При крайових переломах просто видаляють відірвалися ділянки кістки, щоб вони не викликали в подальшому болі і порушення функції. Після операції накладають гіпсову шину на термін 2-3 місяця, потім роблять контрольний знімок. Якщо наступило зрощення перелому, призначають відновне лікування.
Реабілітація після перелому човноподібної кістки руки
В комплекс відновлювального лікування входять:
- Фізіотерапевтичні процедури;
- Масаж;
- Лікувальна фізкультура.
Відновлення після перелому човноподібної кістки кисті включає в себе правильне харчування, докладніше тут.
Фізіотерапевтичне лікування
Його призначають вже з перших днів після травми для розсмоктування набряку, поліпшення кровообігу і стимуляції відновлення кістки.
Застосовують процедури УВЧ, магнітотерапію, поздовжній іонофорез з хлоридом кальцію, пелоидином на руку, при цьому один електрод розташовується біля нижнього краю гіпсової шини, інший – біля верхнього. Таким чином іони кальцію проникають вглиб руки.
Після зняття пов’язки застосовують аплікації парафіну чи озокериту на область кисті і передпліччя, стимулюючу лазеротерапію.
Масаж
Призначення масажу – поліпшити приплив крові до руки, зняти спазм м’язів і попередити їх атрофію. Вже через тиждень після травми можна робити масаж руки, починаючи від ліктьового суглоба і до плечового поясу. Після зняття гіпсу призначають масаж всієї кінцівки, починаючи від пальців і закінчуючи надплечьем.
Масаж слід довіряти тільки фахівцеві. Неправильна його техніка, викликає больові відчуття, може призвести до погіршення.
Вправи ЛФК в період реабілітації
Як розробити руку після перелому човноподібної кістки? Найпростіші вправи ЛФК при переломі човноподібної кістки кисті призначають вже на 3-й день після травми: рухи пальців кисті, рухи в ліктьовому і плечовому суглобах. Це необхідно для поліпшення притоку крові до руки.
Після зняття гіпсу приступають до розробки кисті з допомогою спеціальних вправ:
- Стиснення кисті в кулак і розтиснення, при цьому пензель добре покласти шматок пластиліну. Розминання його при стисненні розробляє всі пальці;
- Крутити в долонях кульки;
- Бічний жим 1-м пальцем: натискати кінцем великого пальця на пластиліновий кулю, затиснутий у кулаці, прагнучи продавити більш глибоку ямку;
- Згинання і розгинання кисті по черзі з прямими та із зігнутими пальцями;
- Протиставлення великого пальця: почергово торкатися їм подушечок кожного пальця – від мізинця до вказівного і назад;
- Вправи з кистьовим еспандером – їх потрібно виконувати в різних положеннях руки: витягнутої вперед, піднятою вгору, зігнутою в лікті, відведеної убік.
Застосовується і безліч інших вправ, спеціальні електронні еспандери. Найкраще розробку проводити під контролем спеціаліста ЛФК.
У перші тижні реабілітації для ЛФК кисті добре робити теплу ванну з морською сіллю або хвойним екстрактом, багато вправи можна виконувати у воді.
Можливі наслідки перелому човноподібної кістки кисті
Ускладнення після травми можуть бути викликані 2 причинами:
- Поганим кровопостачанням кістки;
- Тривалим терміном іммобілізації;
- Неякісної реабілітацією.
В результаті поганого кровопостачання кістки і невеликої кількості кровоносних судин процеси відновлення уповільнені, досить часто розвивається незрощення перелому і утворення несправжнього суглобу. Ця патологія лікується тільки оперативно, накладається металоостеосинтез.
Тривала іммобілізація призводить до розвитку контрактури (тугоподвижности) променево-зап’ясткового суглоба, і навіть до повної нерухомості (анкілозу). Тому дуже важливо починати відновне лікування вже в перші дні після травми, а після зняття гіпсу воно повинно проводитися в повному обсязі, з поступовим збільшенням навантаження.
Лікування перелому човноподібної кістки тривале. Професіоналізм фахівця плюс завзятість пацієнта під час проведення реабілітації – гарантія відсутності ускладнень та відновлення функції кисті.
-
Источник
Перелом ладьевидной кости. Диагностика и лечение
Среди всех костей запястья чаще всего подвергается переломам ладьевидная кость. Причиной этого является размер и расположение нормальной ладьевидной кости. Ладьевидную кость относят к проксимальному ряду костей запястья. Однако анатомически она вклинивается в дистальный ряд. Лучевая девиация или тыльное сгибание кисти в норме ограничено упором лучевой в ладьевидную кость. В этом месте часто возникают стрессовые переломы.
Кровеносные сосуды, питающие ладьевидную кость, в норме проникают через кортикальный слой на дорсальной поверхности близ бугорка в области средней трети. Следовательно, в проксимальной порции кости нет прямого кровоснабжения. Недостаточное кровоснабжение при переломе ладьевидной кости может обусловить замедленное сращение или привести к аваскулярному некрозу.
Аксиома: чем проксимальнее расположена линия перелома ладьевидной кости, тем выше вероятность развития аваскулярного некроза.
Врачу очень важно знать, что больной, обратившийся с жалобами на «растяжение запястья», может иметь скрытый перелом ладьевидной кости. Часто это повреждение может быть исключено на основании физикального обследования. Как будет показано дальше, нормальная рентгенограмма не исключает этого перелома.
Аксиома: у больных, поступивших с симптомами растяжения лучезапястното сустава, следует подозревать перелом ладьевидной кости.
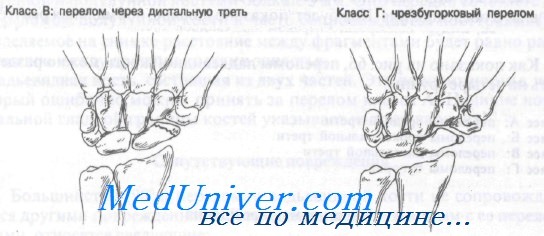
Как показано на рисунке, переломы ладьевидной кости можно разделить на четыре группы.
Класс А: переломы средней трети
Класс Б: переломы проксимальной трети
Класс В: переломы дистальной трети
Класс Г: переломы бугорка
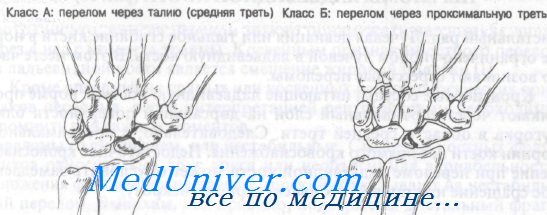
Обычно переломы ладьевидной кости возникают при насильственном переразгибании лучезапястного сустава. Тип перелома зависит от положения предплечья в момент травмы. Считается, что переломы класса А происходят в результате лучевого отведения с переразгибанием, что приводит к сдавлению средней трети ладьевидной кости шиловидным отростком лучевой кости.
При осмотре обычно обнаруживают максимальную болезненность на дне анатомической табакерки. Кроме того, лучевое отведение запястья или давление по оси большого пальца усиливают боль.
Рутинные рентгенограммы, включающие переднезаднюю, боковую и косую проекции, могут не выявить перелома. Если врач подозревает перелом на основании клиники, то для его подтверждения могут потребоваться правая и левая косые проекции, а также томограммы. Несмотря на это, иногда перелом можно обнаружить на снимках лишь через 4 нед с момента травмы. Косвенным признаком острого перелома ладьевидной кости является смещение жировой полоски.
Кроме определения прямых или косвенных рентгенологических признаков перелома, перед интерпретацией рентгенограмм необходимо вспомнить ряд важных моментов.
Переломы со смещением, или нестабильные. Смещение костных фрагментов относительно друг друга или необъяснимая вариабельность положения фрагментов на разных проекциях указывают на нестабильный перелом. Вывихам, как правило, подвержены дистальный фрагмент и кости запястья, которые смещаются в дорсальном направлении. Проксимальный фрагмент и полулунная кость в целом сохраняют нормальные соотношения с лучевой костью.
Ротационный подвывих ладьевидной кости. Это непростое для обнаружения осложнение можно заподозрить, если расстояние между ладьевидной и полулунной костями больше 3 мм. Оно нередко сочетается с переломом полулунной кости и часто сопровождается посттравматическим артритом.
Старые переломы ладьевидной кости. Рентгенологический признак этих повреждений – склерозированные края фрагментов. Кроме того, определяемое на снимке расстояние между фрагментами будет равно расстоянию между другими костями запястья.
Ладьевидная кость, состоящая из двух частей. Это вариант нормы, который ошибочно можно принять за перелом класса А. Наличие нормальной гладкой границы костей указывает на этот вариант.
Большинство (90%) переломов ладьевидной кости не сопровождается другими повреждениями. К повреждениям, связанным с ее переломами, относятся следующие:
1. Вывих в лечезапястном суставе.
2. Вывих костей запястья проксимального или дистального ряда.
3. Перелом дистального отдела лучевой кости.
4. Переломовывих I пальца типа Беннетта.
5. Перелом или вывих полулунной кости.
6. Разъединение ладьевидно-полулунного сочленения.
Лечение переломов ладьевидной кости
Лечение переломов ладьевидной кости спорно и, к сожалению, чревато осложнениями. В целом переломы ее дистального отдела, как и поперечные переломы, заживают с меньшим числом осложнений, чем переломы проксимального отдела или косые переломы. Рекомендуется гипсовая иммобилизация, однако относительно положения большого пальца и предплечья, как и продолжительности гипсовой иммобилизации, существуют разногласия. Авторы рекомендуют переломы проксимальной трети иммобилизовать на срок 12 нед, переломы средней или дистальной трети – минимум на 8 нед. Как и при иммобилизации других видов переломов, важными элементами первой помощи при лечении переломов ладьевидной кости будут лед и приподнятое положение конечности.
Клинически заподозренные, но рентгенологически не выявляемые переломы ладьевидной кости. Больного следует вести, как и при переломах ладьевидной кости без смещения. Предплечье помещают в гипсовую повязку для I пальца. Большой палец должен занимать положение захвата, предплечье – физиологическое положение, а лучезапястный сустав должен быть в положении 25° разгибания. Гипсовая повязка начинается с межфалангового сустава I пальца и заканчивается на середине предплечья. Через 2 нед следует провести повторные клиническое и рентгенологическое обследования. Если определяют перелом, заново накладывают гипс минимум на 6 нед. Если перелом не обнаруживают, но данные обследования позволяют клинически подозревать перелом, гипс накладывают вновь и больного повторно осматривают через 2 нед.
Переломы ладьевидной кости без смещения. Накладывают длинную гипсовую повязку для I пальца протяженностью до межфалангового сустава I пальца. Предплечью и I пальцу придают положение, указанное в предыдущем разделе. Через 6 нед повязку можно заменить на короткую для I пальца на остальное время иммобилизации, которая длится в целом 8-12 нед.
Переломы ладьевидной кости со смещением. Больному накладывают ладонную лонгету и направляют к опытному хирургу для попытки закрытой репозиции. Если попытка окажется безуспешной, показана открытая репозиция.
Некоторые авторы рекомендуют для переломов без смещения иные методы лечения, включающие короткую гипсовую повязку для I пальца при положении лучезапястного сустава в легком тыльном сгибании и предплечья – в нейтральном. Наряду с этим некоторые авторы рекомендуют полностью покрывать I палец гипсовой повязкой.
Осложнения переломов ладьевидной кости
Осложнения при переломах ладьевидной кости могут развиться, несмотря на оптимальное лечение.
1. Аваскулярный некроз нередко сопутствует переломам проксимальной трети, неадекватно репонированным переломам со смещением, оскольчатым или неадекватно иммобилизованным переломам.
2. Переломы, леченные запоздало или неадекватно, часто осложняются замедленной консолидацией или несращением.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
– Также рекомендуем “Перелом трехгранной кости. Диагностика и лечение”
Оглавление темы “Переломы костей запястья, предплечья”:
- Перелом ладьевидной кости. Диагностика и лечение
- Перелом трехгранной кости. Диагностика и лечение
- Перелом головчатой кости. Диагностика и лечение
- Перелом крючковидной кости. Диагностика и лечение
- Перелом кости трапеции. Диагностика и лечение
- Перелом гороховидной кости. Диагностика и лечение
- Классификация переломов лучевой и локтевой костей
- Перелом локтевого отростка. Диагностика и лечение
- Переломы головки и шейки лучевой кости. Диагностика и лечение
- Переломы венечного отростка. Диагностика и лечение
Источник
