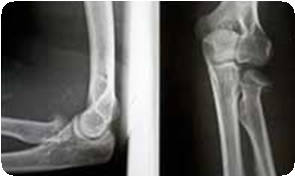
Перелом головки лучевой кости со смещением у ребенка

В проксимальной части лучевой кости у детей наблюдаются в основном эпифизеолизы и переломы на уровне шейки. Переломы эпифиза встречаются очень редко и только у детей старшего возраста. Переломы являются следствием непрямого механизма травмы и возникают при падении на прямую или слегка согнутую в локтевом суставе руку. При этом предплечье находится в положении отведения и супинации. Переломы верхнего конца лучевой кости нередко сочетаются с переломами локтевой кости и вывихами в плечелучевом сочленении.
Клиническая и рентгенологическая картина
Отмечается умеренная припухлость локтевого сустава, движения в нем болезненны, особенно супинация и пронация предплечья. Давление на головку лучевой кости также болезненно. Отчетливо обнаруживается гемартроз. Диагноз подтверждается рентгенологическим исследованием локтевого сустава в двух плоскостях. Трудности при интерпретации рентгенограмм могут возникнуть при эпифизеолизах головки лучевой кости без смещения и у маленьких детей, у которых в эпифизе не появилось еще ядро окостенения. Как показывает практика, диагностические ошибки встречаются при полном смещении эпифиза головки лучевой кости кзади, когда тень его наслаивается на локтевую кость. Такие повреждения встречаются только у детей 13-14 лет. Но при внимательном изучении рентгенограмм этой ошибки удается избежать. У большинства пострадавших наблюдается характерное смещение головки лучевой кости кнаружи и кпереди. Она также наклонена в эти стороны. В силу анатомического строения локтевого сустава под головкой лучевой кости определяется, как правило, спрессованное костное вещество в виде интенсивной тени. При остеоэпифизеолизе смещается метафизарный фрагмент. Нередко встречается и полное смещение головки лучевой кости кпереди, кнаружи или кзади. Иногда головка лучевой кости определяется в подкожной клетчатке области локтевого сустава.
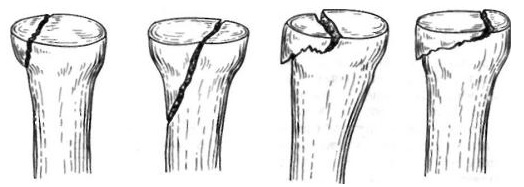
Лечение
При отсутствии смещения отломков лечение заключается в иммобилизации травмированной руки задней гипсовой лонгетой до 3 недель. Опыт показал, что смещение до 60° обычно удается устранить закрытым методом. При большем смещении определяют показания для оперативного вмешательства. Существуют много способов закрытой репозиции, но их можно разделить на два направления. При одном – вправление производят в положении супинации предплечья. При другом – в положении пронации. Второе направление более обоснованно, так как учитывает механизм возникновения травмы. При открытой репозиции отмечается, что в положении пронации дистальный отломок подходит к раневой поверхности головки лучевой кости.
Техника репозиции заключается в том, что при тяге и противотяге и полном разгибании в локтевом суставе попеременно производят крайнюю супинацию и пронацию предплечья. Одновременно хирург давлением пальцев стремится сместить головку лучевой кости до полного сопоставления. Этот прием важен потому, что отломки часто сцеплены между собой. Делают несколько указанных ротационных движений предплечья и завершают крайней пронацией. В этом положении накладывают заднюю гипсовую лонгету от оснований пальцев до верхней трети плеча. Иммобилизацию продолжают не менее 3 недель.
При безуспешности закрытой репозиции и при больших смещениях отломков показано оперативное лечение. Принято считать, что при данных переломах оно дает плохие результаты. Однако детальное изучение этого вопроса показывает, что неудовлетворительные результаты операций объясняются не только большим смещением отломков, тяжестью травмы, но и ошибками, допущенными в ходе вмешательств. Как показывает опыт, при данных переломах, даже при значительных смещениях, сохраняется мягкотканная связь между отломками. Через нее продолжает осуществляться кровоснабжение центрального отломка. Опыт также показывает, что при вправлении головки лучевой кости хирург часто испытывает определенные трудности. Вследствие этого он нередко нарушает мягкотканную связь между отломками, что приводит к нежелательным последствиям.
Открытую репозицию осуществляют через заднелатеральный доступ. Вскрывают капсулу сустава, удаляют сгустки крови. Оценивают положение лучевой кости, величину смещения, характер мягкотканной связи между отломками. Отклоняют предплечье кнутри, тем самым открывают латеральную часть локтевого сустава. Давлением на головку лучевой кости пытаются сместить ее в суставную щель. Если костное вещество шейки лучевой кости спрессовано, то головка лучевой кости не удерживается в правильном положении, а наклоняется в сторону деформации шейки лучевой кости, и ее фиксируют спицей. Если головку лучевой кости не удается приподнять и вправить, не повредив связь между отломками, то в качестве элеватора используют шило, которое проводят через перемычку между отломками. Если головка лучевой кости полностью свободна, то ее вправляют, при этом не допускают ротации головки вокруг продольной оси шейки. Рану зашивают послойно. Руку фиксируют под углом 100-110°, в среднем положении предплечья.
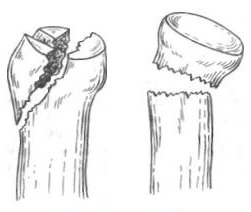
Срок иммобилизации зависит от степени нарушения кровоснабжения головки лучевой кости. При сохранении мягкотканной перемычки между отломками иммобилизацию осуществляют в течение 4-5 недель, при полном разъединении отломков продолжительность ее увеличивают до 7 недель. В первые дни применяют поле УВЧ, которое оказывает благоприятное влияние на процесс заживления перелома, способствует более быстрому рассасыванию отека и кровоизлияний. После прекращения иммобилизации начинают постепенную разработку движений в локтевом суставе по принятым правилам, обращая особое внимание на восстановление супинации и пронации предплечья. В большинстве случаев достигают полного выздоровления. Однако наблюдается и резкое нарушение функции локтевого сустава при значительном или полном нарушении кровоснабжения головки лучевой кости. В ней происходят дегенеративно-дистрофические процессы. Возникает реваскуляризация головки и, как следствие, образуются оссификаты, которые, естественно, отрицательно влияют на функцию локтевого сустава, особенно страдает ротация предплечья. Это естественный процесс. На рентгенограммах наблюдается характерная картина, появляется тень оссификата в виде серпа, идущего между головкой и метафизом лучевой кости. Контрактура в локтевом суставе трудно поддается лечению. Иногда возникает радиоульнарный синостоз. Такое осложнение возникает обычно у детей старшей возрастной группы.
Потому в тех случаях, при которых прогнозируют тяжелые контрактуры в локтевом суставе, в последние годы у детей старшего возраста прибегают к удалению головки лучевой кости с хорошим функциональным результатом. У детей младшего возраста удаление головки является калечащей операцией, приводящей к значительной деформации верхней конечности, вальгусному отклонению предплечья. Реваскуляризация головки у них идет более активно, и функция локтевого сустава страдает меньше.
Переломы проксимальной части лучевой кости в сочетании с переломами локтевой кости
Одним из типичных сочетаний повреждений локтевого сустава является перелом головки и шейки лучевой кости с одновременным переломом локтевой кости. Это повреждение встречается сравнительно редко. Преимущественный возраст пострадавших – 7-12 лет.
Клиническая картина и диагностика
Клиническая картина имеет некоторые особенности, присущие этим повреждениям. Отмечается равномерная припухлость локтевого сустава. Нередко имеется вальгусное отклонение предплечья. Пальпация выявляет локальную болезненность в области головки лучевой кости и на том или ином уровне проксимальной части локтевой кости. Решающее диагностическое значение имеет рентгенологическое исследование.
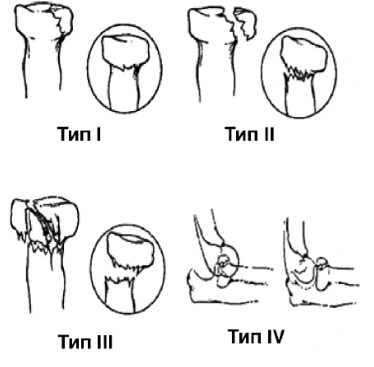
Подробное изучение механизма возникновения травмы, клинических и рентгенологических признаков убеждает в практической целесообразности выделения двух главных видов этих повреждений:
отводящего;
разгибательного.
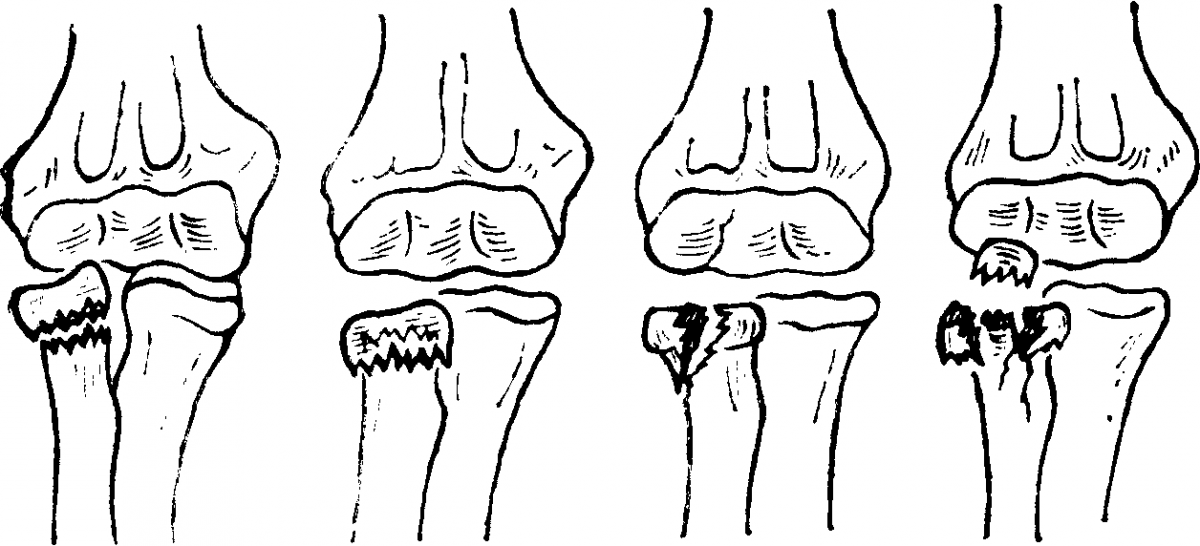
Отводящие переломы возникают при падении с упором на разогнутую руку при условии форсированного наружного отклонения предплечья. При этом возникает перелом шейки лучевой кости или остеоэпифизеолиз ее головки, а также перелом локтевой кости в проксимальной части. Смещение отломков лучевой кости обычно бывает значительным: под углом 60-90° и по ширине более половины поперечника кости. Однако контакт между отломками, как правило, сохраняется. Перелом локтевой кости возникает на различных уровнях. Характерно, что перелом в проксимальной трети возникает у детей младшего возраста. Смещение отломков бывает в основном только под углом, открытом кнаружи, и не превышает 20-30°. Чаще наблюдается перелом локтевого отростка. Значительного расхождения отломков не наблюдается.
Лечение
Техника репозиции при отводящем переломе заключается в стремлении одновременно устранить смещение отломков лучевой и локтевой костей. Ассистент фиксирует плечо в дистальной части и осуществляет противотягу. Хирург одной рукой захватывает дистальную часть предплечья, пронирует его, полностью разгибает конечность в локтевом суставе и осуществляет тракцию по оси конечности. Другой рукой он захватывает проксимальную часть предплечья так, что I палец располагается по латеральной поверхности локтевого сустава в области головки лучевой кости и препятствует ее смещению при выполнении давящих приемов репозиции. Одновременно с этим второй рукой он отклоняет предплечье кнутри, тем самым устраняет угловое смещение локтевой кости, а также смещение отломков лучевой кости. Этот прием не всегда приводит к желаемому результату. Поэтому в таких случаях хирург производит более значительное приведение предплечья. Оно возможно из-за имеющегося перелома лучевой кости. При таком отклонении предплечья раневая поверхность периферического отломка лучевой кости оказывается направленной навстречу раневой поверхности центрального отломка, что позволяет произвести стыковку их. Это осуществляет хирург I пальцем. Далее он несколько отводит предплечье и восстанавливает правильное соотношение в плечелучевом сочленении и ось локтевой кости. Предплечье сгибают до 170° и руку иммобилизуют гипсовой лонгетой.
Перелом шейки лучевой кости
Разгибательные переломы происходят от насильственного переразгибания в локтевом суставе или прямого удара по задней поверхности верхней части предплечья. У всех пострадавших рентгенологическая картина практически одинакова. Это остеоэпифизеолиз головки лучевой кости и перелом локтевой кости на границе проксимальной и средней третей со смещением под углом, открытым кзади. Такая рентгенологическая картина напоминает переломовывих Монтеджи, но при данном повреждении нет вывиха головки лучевой кости, а имеется остеоэпифизеолиз со смещением дистального отломка кпереди. Описанные переломы встречаются только у детей 12-14 лет.
Методика вправления разгибательных переломов также продиктована особенностями механизма возникновения травмы и смещения отломков. Оба перелома устраняют одновременно. Хирург захватывает одной рукой дистальную часть предплечья и осуществляет тракцию по оси при разогнутой в локтевом суставе конечности. Второй рукой захватывает предплечье у локтевого сустава так, что I палец его располагается по передней поверхности предплечья. Им он давит на центральный конец периферического отломка лучевой кости и смещает его кзади, приближая к раневой поверхности головки лучевой кости. В этот момент хирург сгибает конечность в локтевом суставе до острого угла. В этом положении накладывают заднюю гипсовую лонгету.
Определяя оптимальный срок иммобилизации, принимают во внимание возраст пострадавшего, уровни перелома локтевой кости и др. В среднем он составляет 4-5 недель.
Переломы шейки лучевой кости в сочетании с вывихом в плечелоктевом сочленении.
Переломы шейки лучевой кости с одновременным вывихом в плечелоктевом суставе составляют 1,8% от числа всех переломов шейки лучевой кости. Характерен узкий возрастной диапазон пострадавших – 9-14 лет. Травмы наиболее часто возникают при падении с упором на кисть разогнутой руки.
Клинико-рентгенологическая характеристика
На основании только клинических признаков правильный диагноз установить трудно. Отмечаются припухлость локтевого сустава, деформация его, отчетливое пружинистое сопротивление при попытках движений в локтевом суставе, резкая болезненность при давлении на область головки лучевой кости. Изучение рентгенологической картины позволяет различить два вида повреждений: с задним и передним вывихом в плечелоктевом сочленении. Последнее бывает крайне редко.
При переломе шейки лучевой кости с задним вывихом в плечелоктевом суставе периферический отломок лучевой кости смещен кзади и кверху вместе с локтевой костью, а также ротирован кнаружи. Смещение этого отломка кзади, как правило, полное. Сохраняется контакт между головкой мыщелка плеча и головкой лучевой кости. Но встречаются подвывихи и даже вывихи головки лучевой кости.
Лечение
Руководствуясь особенностями механизма травмы и характера смещения фрагментов, перелом и вывих стремятся выправить одновременно. При заднем вывихе методика вправления заключается в следующем. Ассистент фиксирует плечо больного, осуществляет противотягу и производит давление на локтевой отросток, способствуя тем самым смещению его в дистальном направлении и вправлению вывиха локтевой кости. Хирург одной рукой захватывает дистальную часть предплечья, пронируя его, устраняя ротацию дистального отломка лучевой кости наружу, и осуществляет тракцию. Другой рукой он захватывает проксимальную часть предплечья так, что I пальцем давит спереди на головку лучевой кости, тем самым ограничивает подвижность и препятствует смещению ее кпереди в момент вправления. Далее, не прекращая тяги за предплечье, сгибает конечность в локтевом суставе. При этом возникает щелчок, что свидетельствует о вправлении вывиха. При этом происходит также сопоставление отломков лучевой кости, так как при этом периферический отломок ее смещается кпереди и подходит к центральному. Если сопоставление отломков оказывается неполным и сохраняется определенное смещение, то его устраняют способом, который заключается в том, что при тяге за предлечье и давлении на головку лучевой кости поочередно производят супинацию и пронацию предплечья. В положении пронации, в котором завершают вправление и фиксируют руку, раневая поверхность дистального отломка лучевой кости подходит к раневой
поверхности головки лучевой кости и наступает их сопоставление. Предплечье сгибают до 170° и накладывают заднюю гипсовую лонгету. При таком положении локтевого сустава не происходит вторичного вывиха и смещения отломков.
Если сопоставление отломков лучевой кости не приводит к успеху, то прибегают к оперативному лечению. Головку лучевой кости фиксируют чрессуставно, при помощи спицы.
При переднем вывихе локтевой кости периферический отломок лучевой кости вместе с вывихнутой локтевой костью смещен кпереди. Головка лучевой кости находится впереди головки мыщелка плечевой кости, правильно контактирует с последней и находится в том положении, когда конечность сгибают в локтевом суставе до 90°. Иными словами, соотношения в плечелоктевом суставе не нарушены. Наблюдается отрыв верхушки локтевого отростка с большим смещением.
При переднем вывихе закрытое вправление также производят одномоментно. Оно заключается в тракции за предплечье, давлением пальцами на головку мыщелка плечевой кости с последующим сгибанием предплечья в локтевом суставе до 170°.
Принципиальным является вопрос об определении оптимальных сроков иммобилизации. Они зависят не только от возраста пострадавшего, но и от степени адаптации отломков и нарушения кровоснабжения головки лучевой кости. В среднем иммобилизация длится 4-5 недель. При полном разъединении отломков ее увеличивают до 8 недель. Как показал опыт, при достаточном периоде покоя локтевого сустава течение повреждения является более благоприятным.
Необходимо подчеркнуть, что при одномоментном и целенаправленном закрытом вправлении переломовывихов часто удается достигнуть желаемого результата даже при значительных смещениях отломков лучевой кости.
При переломах шейки лучевой кости, сросшихся при удовлетворительном положении отломков, и отсутствии нарушения гемодинамики восстановление функции локтевого сустава происходит без осложнений. Однако не устранение смещения, нарушение васкуляризации головки лучевой кости приводят к организации сгустков крови, минерализации мягких тканей в области перелома. На рентгенограммах выявляются дегенеративно-дистрофические изменения. Происходят реваскуляризация головки лучевой кости, образование оссификатов. Клинически это проявляется нарушением сгибания и разгибания в локтевом суставе. Особенно страдают ротационные движения предплечья, поэтому восстановлению их уделяют особое внимание. В таких случаях восстановление функции локтевого сустава требует длительного времени, особенно у старших детей, требует большого врачебного искусства и терпения. Самым хорошим лекарством в таких случаях является время. Пассивные, насильственные движения, движения, вызывающие боль, применять нельзя, так же как и парафин, озокерит, массаж области локтевого сустава.
Техника ЛФК проста. Плечо и предплечье укладывают на стол. Локтевой сустав должен быть фиксированным, прижатым к плоскости стола. В таком положении производят дозированные сгибания и разгибания в локтевом суставе, а также одновременные ротационные движения предплечья в различных его положениях. В дальнейшем подключают электрофорез лидазы, калия йодидом и другими препаратами.
Источник

Дети особенно подвержены риску переломов костей из-за своей активности
В статье говорится об особенностях переломов лучевой кости (radius) у детей, о причинах их возникновения. Также описываются симптомы перелома со смещением и методы диагностики. Рассматриваются различные способы лечения.
Дети являются самой активной и подвижной частью населения. И неудивительно, что во время своих игр они нередко получают травмы различной степени тяжести. У ребенка перелом лучевой кости со смещением также не является исключением.
Это одна из наиболее распространенных травм в детском возрасте. Такие переломы опасны тем, что при них наблюдается движение костей и отломки могут повреждать крупные кровеносные сосуды и нервные структуры.
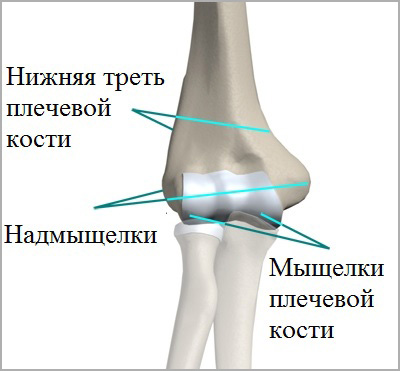
Анатомические особенности radius
Radius состоит из тела (диафиза) и дистального и проксимального концов и вместе с локтевой образуют предплечье. Дистальный (нижний) конец кости более массивный, на нем располагается головка кости, которая соединяется с лучезапястным суставом.
Проксимальный (верхний) конец в области локтевого сустава имеет мыщелок. Следует заметить, что кости ребенка значительно отличаются от костей взрослых. В детских костях содержится больше органических веществ, костная оболочка плотнее и лучше снабжается кровью. У детей существуют зоны роста костной ткани. Все это определяет специфику детских травм.

Особенности строения
У детей часто наблюдается перелом по типу «зеленой ветви», то есть при переломе кость выглядит так, будто ее надломили и затем согнули. При этом наблюдается незначительное смещение отломков, так как перелом происходит только на одной стороне, а вторую сторону защищает плотная надкостница. Но иногда перелом может принести тяжелые последствия в будущем.
Возле суставов располагается зона роста соединительной ткани. И повреждение этой области может привести к ее преждевременному закрытию и укорочению или искривлению поврежденной руки.

«Зеленая ветвь»
Причины травм
Такой перелом возникает у детей достаточно часто. Этому способствуют активные, подвижные игры или занятия спортом.
Перелом со смещением развивается вследствие:
- падения с высоты на руку;
- активных игр дома или на улице;
- занятий спортом без соблюдения техники безопасности;
- удара по руке тяжелым предметом;
- ДТП.
Самым частым видом травмы является перелом нижней 1/3 radius, так называемый перелом в типичном месте. Чаще всего это является результатом падения на согнутую кисть вытянутой руки.

Чаще всего дети получают травмы во время подвижных игр
Симптомы
Распознать перелом у ребенка несложно. В этом состоянии ребенок обычно напуган, возбужден, кричит и плачет.
Типичные симптомы:
- сильная боль — основной симптом перелома;
- отек, покраснение, гематома в области перелома;
- деформация руки или сустава;
- рана с торчащими костными отломками при открытом переломе, кровотечение;
- необычное положение или свободное провисание руки;
- крепитация при ощупывании конечности;
- нарушение двигательной функции руки.
Перелом головки radius встречается довольно редко, чаще у подростков. Такая травма обычно сочетается с повреждением плечевой кости и вывихом локтевого сустава. Для данного вида переломов характерны деформация сустава, гемартроз, отек и ограничение движений. Особенно резкое ограничение наблюдается при попытке вращения предплечьем.
Следует обратить внимание на температуру руки ребенка. Если конечность холодная, то высока вероятность повреждения кровеносных сосудов отломками.
Что можно сделать до приезда специалистов
До приезда бригады скорой помощи нужно успокоить ребенка и оказать ему первую помощь:
- Обездвижить руку с помощью подручных материалов. Для этого пригодятся любые ровные жесткие предметы — дощечка, линейка, плотный картон. Фиксировать нужно не только место предполагаемого перелома, но и соседние суставы — лучезапястный и локтевой.
- Детям тяжело переносить боль. Поэтому нужно дать ребенку обезболивающее средство в дозировке, соответствующей возрасту ребенка. Рассчитать дозу поможет инструкция, находящаяся в лекарственной упаковке.
- При открытых переломах велика вероятность инфицирования. Рану необходимо обработать антисептиком и прикрыть стерильной салфеткой.
- Если присутствует массивное кровотечение, кровь необходимо остановить. Жгут накладывается выше раны при артериальном кровотечении (кровь алого цвета, выходит пульсирующими толчками), и ниже раны при венозном (темная кровь сочится струйкой).
При переломе со смещением предплечье ребенка может быть неестественной формы. Нельзя пытаться самостоятельно выровнять конечность. Такие действия причинят малышу сильную боль и только усугубят ситуацию.
Диагностика
Диагностику проводит врач-травматолог. Осмотр позволяет выявить отечность руки, гематомы, деформацию конечности, повреждение кожи и мягких тканей при открытом переломе, болезненность, нарушение движений.
Опытный специалист может поставить диагноз на основании клинических исследований. Но в случае перелома у ребенка велика вероятность ошибок. Выраженная подкожная клетчатка затрудняет пальпацию.
В случае надлома кости сохраняется подвижность конечности. Иногда такие переломы диагностируются, как ушибы и тогда лечение будет неверным и приведет к нарушению функций руки.
Для установления точного диагноза необходимо рентгенологическое исследование. Проводится рентгенография в двух проекциях, с помощью которой можно установить локализацию и линию перелома, наличие отломков и смещения, характер перелома (фото).
В тяжелых случаях может понадобиться МРТ или КТ — цена которой достаточно высока. Чтобы исключить заражение крови при открытых переломах или наличие осложнений, ребенок может быть направлен на лабораторное исследование крови. Только после установления окончательного диагноза назначается соответствующее лечение.
Каким будет лечение
Лечение зависит от характера и степени тяжести перелома, степени смещения, количества отломков. Оно может быть консервативным или хирургическим. При любом методе лечения проводится медикаментозная терапия. Назначают обезболивающие и противовоспалительные средства, иммуномодуляторы, препараты, содержащие кальций и хондроитин, витамины.
Консервативное лечение
Консервативная терапия проводится при незначительных смещениях. В этом случае выполняется закрытая репозиция. Процедура довольно болезненна, поэтому выполняется местное обезболивание.
Врач и родители должны успокоить ребенка и объяснить, для чего необходима эта процедура. Иммобилизация проводится через несколько дней, после завершения процесса нарастания отека. Длительность ношения гипсовой повязки от 3 до 10 недель. На 10 и 20 день со дня травмирования проводится рентгенологический контроль.
Хирургическое лечение
Оперативное вмешательство проводится в случаях открытого перелома, невозможности закрытой репозиции костей. Суть операции остеосинтеза при переломе со смещением — правильное сопоставление отломков и фиксация с помощью металлических винтов или пластин. Подробнее об этой операции расскажет специалист в видео в этой статье.
Реабилитация после перелома
У детей кости срастаются значительно быстрее, чем у взрослых. Но период иммобилизации все равно достаточно длительный. За это время суставы утрачивают свою гибкость, начинается атрофия мышц. Могут быть непроходящие, продолжительные боли и отеки в поврежденныой руке. В
се это доставляет подвижным малышам массу неудобств. Чтобы ребенок быстрее вернулся к привычному образу жизни, разработаны программы по реабилитации после переломов.
Чаще всего они включают в себя:
- ЛФК и массаж;
- физиопроцедуры;
- особую диету.
Таблица. Реабилитационные меры:
| Меры реабилитации | Описание |
| ЛФК и массаж.
Эти несложные действия помогут в короткое время восстановить двигательные функции и мелкую моторику поврежденной руки | При таких переломах врачи разрабатывают индивидуальные комплексы упражнений в зависимости от особенностей клинического случая. Сначала инструктор дает минимальную нагрузку, чтобы не произошло повторное смещение. Ребенку разрабатывают суставы пальцев пораженной конечности. Одновременно с пассивными упражнениями ребенок может производить активные движения локтевым и плечевым суставами. Сгибать и разгибать руку в локте, поднимать и опускать ее. Когда минует угроза смещения и начнет формироваться костная мозоль можно приступать к более активным упражнениям — сжимать и разжимать небольшой мячик, рисовать, лепить из мягкого пластилина. После снятия гипса инструктор постепенно увеличивает нагрузку на больную руку. Хорошо, если упражнения выполняются в игровой форме, в сопровождении веселой музыки. Тогда дети намного охотнее выполняют необходимый комплекс упражнений. После занятий физкультурой полезно провести сеанс массажа, который устраняет отечность и боль, улучшает кровообращение и питание костной ткани. |
| Физиотерапия
Физиолечение способствует ускорению срастания костей | Физиопроцедуры назначаются на третий день после травмы. Они способствуют улучшению микроциркуляции в тканях, уменьшению боли и отеков, являются профилактикой спаек, атрофии мышц, тугоподвижности суставов. Для купирования боли и воспаления на первом этапе назначают УВЧ и ультразвук. Далее приходит очередь процедур, способствующих скорейшему восстановлению костных тканей — электрофорез кальция, магнитотерапия, лазеротерапия, облучение ультрафиолетовыми лучами, солевые и жемчужные ванночки. |
| Диета
Продукты, содержащие кальций | При переломах костей питание ребенка должно быть полноценным и включать в себя все необходимые витамины и минералы. Особое внимание стоит обратить на продукты богатые кальцием, фосфором, магнием. Они способствуют скорейшему срастанию костей. В ежедневном меню ребенка должны быть молоко и молочные продукты, сыр, нежирное мясо, рыба и морепродукты. Следует употреблять больше свежих овощей и фруктов, зелени, орехов, гречневые и овсяные каши, цельнозерновой хлеб. |
Когда происходит у ребенка перелом лучевой кости со смещением, при правильно выбранной тактике лечения осложнения развиваются редко. Кость срастется быстро и правильно, если была оказана адекватная первая помощь и ребенок был вовремя доставлен в медицинское учреждение. Но все-таки родителям необходимо беседовать с детьми о правилах поведения при играх и занятиях спортом.
Источник


