Перелом лучевой и локтевой кости со смещением поставлена пластина

Сочетанные переломы лучевой и локтевой костей. Диагностика и лечение
Сочетание переломов лучевой и локтевой костей чаще всего встречаются у детей. Будут рассмотрены только два вида переломов — поднадкостничный и переломы по типу «зеленой ветки», поскольку остальные переломы этого типа требуют неотложного направления к хирургу-ортопеду для репозиции под общей анестезией.
Переломы диафиза предплечья возникают под действием двух травмирующих механизмов. Прямой удар, например при автодорожной травме, — наиболее часто встречающийся механизм. Непрямой механизм — падение с развитием продольной компрессии — может привести к сочетанному перелому костей предплечья.
Обычно отмечают боль, опухание и потерю функции кости и предплечья. Иногда наблюдают парезы лучевого, срединного и локтевого нервов, которые нужно обязательно исключить путем тщательного физикального обследования с документированием.
Для определения положения костных фрагментов обычно достаточно переднезадней и боковой проекций. Снимки делают с захватом лучезапястного и локтевого суставов, чтобы подключить такие внутрисуставные повреждения, как вывих или подвывих.
Для закрытых переломов костей предплечья повреждение сосудисто-нервного пучка нетипично. Тем не менее документирование их функции является неотъемлемой частью обследования при всех переломах костей предплечья.
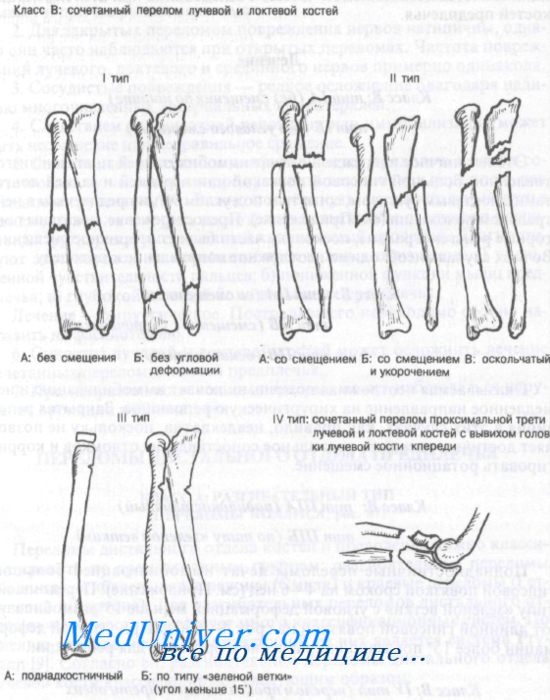
Лечение сочетанных переломов лучевой и локтевой костей
Класс В: тип IA (без смещения по ширине), тип IБ (без углового смещения). Это нетипичное повреждение лечат иммобилизацией тщательно изготовленной большой гипсовой повязкой или передней и задней лонгетами с локтевым суставом, согнутым под углом 90°, и предплечьем в нейтральном положении (см. Приложение). Предостережение: показаны повторные рентгенограммы, поскольку часто бывает вторичное смещение. Во всех случаях необходимо неотложное направление к ортопеду.
Класс В: тип IIА (со смещением), тип IIБ (смещение с укорочением), тип IIB (оскольчатый). Оказываемая неотложная помощь включает иммобилизацию и немедленное направление на хирургическую репозицию. Закрытая репозиция в этих случаях, как правило, неадекватна, поскольку не позволяет достичь и удержать правильное сопоставление отломков и корригировать ротационное смещение.
Класс В: тип IIIА (поднадкостничный), тип IIIБ (по типу «зеленой ветки»). Поднадкостничные переломы лечат иммобилизацией большой гипсовой повязкой сроком на 4—6 нед. Переломы по типу «зеленой ветки» с угловой деформацией меньше 15° иммобилизуют длинной гипсовой повязкой на срок 4—6 нед. При угловой деформации более 15° показано направление к ортопеду для репозиции.
Класс В: IV тип (перелом проксимальной трети обеих костей предплечья в сочетании с передним вывихом головки лучевой кости). Эти переломы требуют открытой репозиции и внутренней фиксации.
Аксиома: комбинированный перелом проксимальной трети лучевой и локтевой костей обычно сочетается с передним вывихом головки лучевой кости.
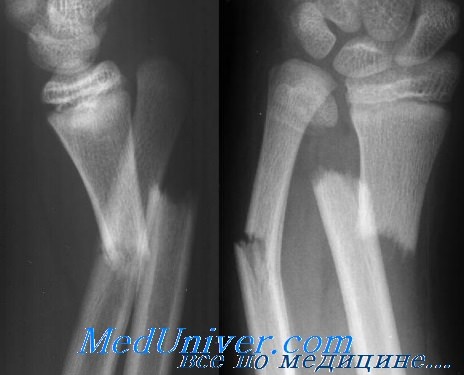
Осложнения сочетанных переломов лучевой и локтевой костей
Сочетанные переломы лучевой и локтевой костей имеют множество осложнений.
1. При открытых переломах часто встречается инфекция, но она бывает и при закрытых переломах.
2. Для закрытых переломом повреждения нервов нетипичны, однако они часто наблюдаются при открытых переломах. Частота повреждений лучевого, локтевого и срединного нервов примерно одинакова.
3. Сосудистые повреждения — редкое осложнение благодаря наличию многочисленных артериальных коллатералей,
4. Следствием неадекватной репозиции или иммобилизации может быть несращение или неправильное сращение.
5. Сочетанным переломам диафизов костей предплечья может сопутствовать туннельный синдром, захватывающий как переднюю, так и заднюю группы мышц. Важно подчеркнуть, что дистальный пульс может оставаться в норме, несмотря на повышенное давление в фасциальных футлярах и уменьшенный капиллярный кровоток. Диагностируют этот перелом на основании трех важных признаков: а) уменьшенной чувствительности пальцев; б) пониженной функции мышц предплечья; в) глубокой ноющей боли в мышцах предплечья.
Лечение — хирургическое. Пострадавшего необходимо срочно направить на фасциотомию.
6. Синостоз лучевой и локтевой костей может осложнить лечение сочетанных переломов костей предплечья.
7. При неправильно леченном переломе может наблюдаться нарушение пронации и супинации.
– Также рекомендуем “Разгибательные переломы костей предплечья Коллиса. Диагностика и лечение”
Оглавление темы “Переломы костей предплечья, плеча”:
- Перелом диафиза лучевой кости. Диагностика и лечение
- Переломы диафиза локтевой кости. Диагностика и лечение
- Перелом локтевой кости III типа – переломы Монтеджи. Диагностика и лечение
- Сочетанные переломы лучевой и локтевой костей. Диагностика и лечение
- Разгибательные переломы костей предплечья Коллиса. Диагностика и лечение
- Переломы дистального отдела лучевой кости у детей: эпифизеолиз и перелом Смита. Диагностика и лечение
- Краевые переломы лучевой кости I типа – переломы Бартона. Диагностика и лечение
- Переломы дистального отдела плечевой кости. Классификация, диагностика и лечение
- Надмыщелковые разгибательные переломы плечевой кости. Диагностика и лечение
- Надмыщелковые сгибательные переломы плечевой кости. Диагностика и лечение
Источник
Техника операции остеосинтеза пластиной при дистальном переломе лучевой кости
а) Показания для операции остеосинтеза пластиной при дистальном переломе лучевой кости:
– Плановые: переломы при сгибании, переломы тыльного или ладонного суставного края.
– Противопоказания: открытые переломы с повреждением мягких тканей.
– Альтернативные процедуры: внешняя фиксация.
б) Предоперационная подготовка. Предоперационное обследование: исключите повреждение сосудов и нервов (особенно срединного нерва!).
в) Специфические риски, информированное согласие пациента:
– Инфекция
– Повреждение сосудов и нервов
– Возможен забор и использование губчатой кости
– Нарушение репозиции (менее 10% случаев)
– Сниженная амплитуда движений
– Удаление фиксатора
г) Обезболивание. Блокада плечевого сплетения, общее обезболивание.
д) Положение пациента. Лежа на спине, подлокотник, турникет, электронно-оптический усилитель изображения.
е) Оперативный доступ. Ладонный разрез, в локтевую сторону от сухожилия лучевого сгибателя запястья.
ж) Этапы операции:
– Место перелома
– Разрез кожи
– Доступ
– Пересечение квадратного пронатора
– Идентификация места перелома
– Контурирование Т-образной пластины
– Восстановление мышцы
з) Анатомические особенности, серьезные риски, оперативные приемы:
– Предупреждение: избегайте интенсивных и повторных репозиционных действий: рефлекторная симпатическая дистрофия (синдром Зудека).
– Отведите лучевую артерию и сопровождающие ее вены радиально, оставляя срединный нерв и сухожилия сгибателя на локтевой стороне.
– Полностью отделите квадратный пронатор от места его прикрепления на лучевой кости.
– Если срединный нерв сдавлен, возможно пересечение поперечной запястной связки.
и) Меры при специфических осложнениях. Заполните дефекты в области раздробления метафиза губчатой костью.
к) Послеоперационный уход после операции при дистальном переломе лучевой кости:
– Медицинский уход: удалите активный дренаж на 2-й день; удалите пластину через 6-9 месяцев.
– Физиотерапия: ранние упражнения на амплитуду движений, если фиксация перелома устойчива.
– Период нетрудоспособности: 2-8 недель, в зависимости от рода деятельности и стороны повреждения.
л) Этапы и техника операции остеосинтеза пластиной при дистальном переломе лучевой кости:
1. Место перелома
2. Разрез кожи
3. Доступ
4. Пересечение квадратного пронатора
5. Идентификация места перелома
6. Контурирование Т-образной пластины
7. Восстановление мышцы
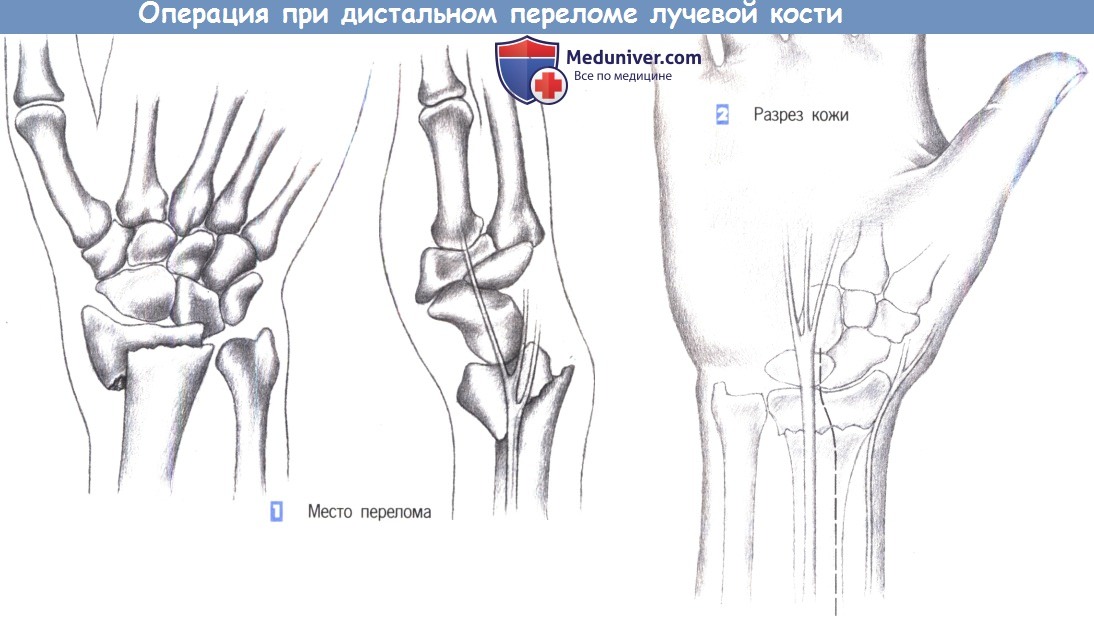
1. Место перелома. Показаниями к операции являются нестабильные переломы лучевой кости, возникающие обычно при избыточным сгибании. Близкое расположение поверхностной ветви лучевого нерва нередко приводит к нарушению чувствительности. Ладонный краевой перелом не поддается консервативному лечению. Эта ситуация – основное показание для фиксации перелома лучевой кости пластиной.
2. Разрез кожи. Разрез кожи для ладонного доступа должен быть ориентирован на ход срединного нерва, который находится в непосредственной близости от длинной ладонной мышцы, являющейся лучшей структурой для ориентации. Нерв проходит между длинной ладонной мышцей и лучевым сгибателем запястья. Разрез кожи немного отклоняется в лучевую сторону от пальпируемого сухожилия длинной ладонной мышцы и продолжается через более глубокие слои. Здесь необходимо избежать повреждения поверхностной ветви лучевого нерва.
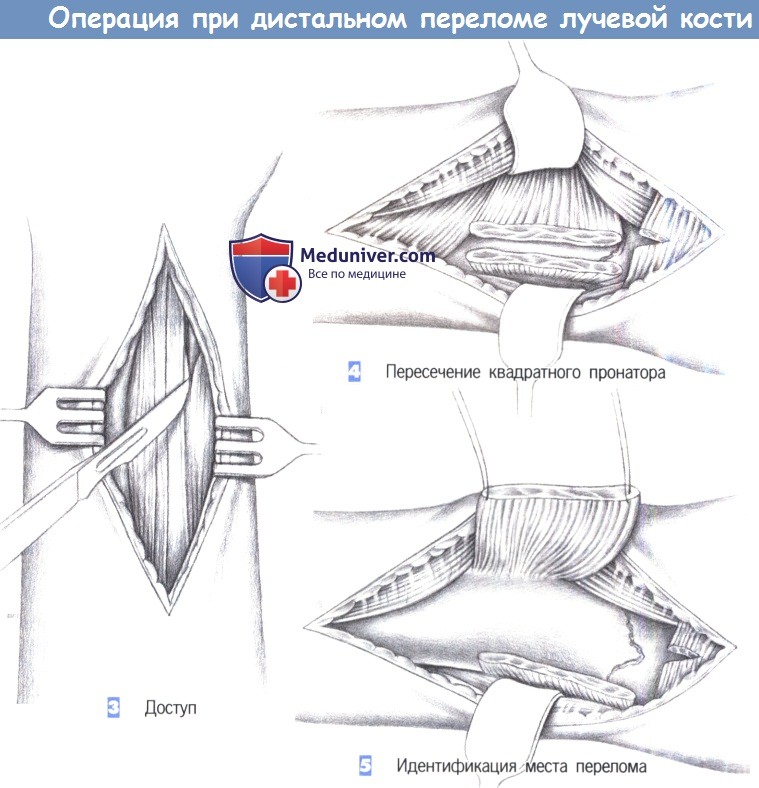
3. Доступ. Как только обнажается межмышечный промежуток, рекомендуется разработать слой между легко пальпируемым сухожилием лучевого сгибателя запястья с одной стороны и сухожилием длинной ладонной мышцы вместе со срединным нервом -другой. В зависимости от протяженности перелома разработка слоя может быть расширена до сухожильного растяжения сгибателя, чтобы полностью обнажить шиловидный отросток лучевой кости.
4. Пересечение квадратного пронатора. После обнаружения квадратный пронатор пересекается по лучевой кости. Срединный нерв и сгибатели пальцев отводятся тупым крючком в локтевую сторону, в то время как лучевая артерия и лучевой сгибатель запястья отводятся в лучевом направлении.
5. Идентификация места перелома. После полного отведения мышцы квадратного пронатора в глубине обнаруживается место перелома. С этой целью сухожильное растяжение сгибателя отделяется настолько дистально, насколько это возможно.
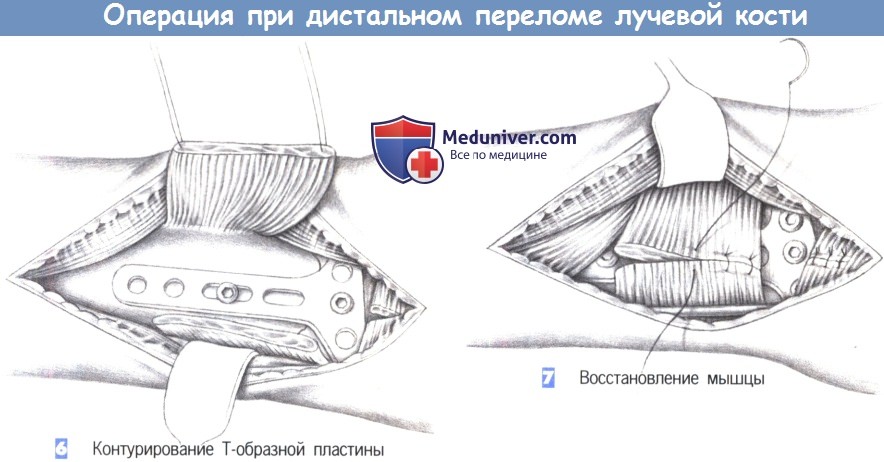
6. Контурирование Т-образной пластины. После обнажения перелома подгоняется Т-образная пластина небольшого размера. Пластина накладывается и устанавливается таким образом, чтобы удержать все фрагменты. После фиксации к шиловидному отростку лучевой кости положение пластины можно подправить с помощью овального отверстия и фиксировать ее в правильном положении остальными винтами.
7. Восстановление мышцы. После рентгенологического подтверждения положения пластины в двух плоскостях, квадратный пронатор восстанавливается отдельными швами (3-0 PGA). Затем устанавливается активный дренаж, и сухожилия возвращаются в их первоначальное положение. Это сопровождается восстановлением сухожильного растяжения сгибателя отдельными швами. Операция заканчивается подкожными и кожными швами, и наложением дорсальной шиной ниже локтя.
Видео урок нормальной анатомии лучевой кости
Другие видео уроки по данной теме находятся: Здесь
– Также рекомендуем “Этапы и техника операции остеосинтеза спицей дистального перелома лучевой кости”
Оглавление темы “Техника операций”:
- Техника операции при чрез- и надмыщелковом переломе плечевой кости
- Этапы и техника операции при переломе локтевого отростка локтевой кости
- Этапы и техника операции при переломе диафиза лучевой кости
- Этапы и техника операции остеосинтеза пластиной при дистальном переломе лучевой кости
- Этапы и техника операции остеосинтеза спицей дистального перелома лучевой кости
- Этапы и техника удаления ладонного апоневроза по Дюпюитрену (фасциоэктомии)
- Этапы и техника восстановления сухожилия сгибателей кисти
- Этапы и техника восстановления сухожилия разгибателей кисти
- Этапы и техника декомпрессии запястного канала при туннельном синдроме
- Этапы и техника наружной фиксации таза
Источник
3361 просмотр
11 августа 2017
Здравствуйте! У моей 18-ти летней дочери в декабре 2016г. был закрытый перелом левой лучевой кости в средней трети и открытый перелом левой локтевой кости в средней трети. Выполнен остеосинтез переломов обеих костей пластинами. Восстановительный процесс прошел без осложнений. Травматолог рекомендовал удаление пластин через 5 месяцев, но прошло 9 месяцев лучевая кость не срастается, принимает кальций Д3 никомед и остеогенон 5 месяцев изменений нет. Пластины мешают движениям руки, периодически рука болит. Рекомендуйте лечение.
На сервисе СпросиВрача доступна консультация травматолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Терапевт
Мумие Феникс+ электромагнитная терапия аппаратом ДеВита Ритм.Звоните.помогу.
Ортопед, Травматолог
По факту имеем сросшийся перелом локтевой кости и ложный сустав лучевой кости в с3 диафиза.
Лучевая кость без операции не срастется. Никакие аппараты, препараты, мумиё и прочая ерунда здесь не помогут.
Это однозначно, не подлежит сомнению и обсуждению.
Операция должна заключаться в следующем:
1. Удаление металлоконструкций с обеих костей.
2. Освежение концов отломков лучевой кости с выполнением одного из видов костной аутопластики (например, “вязанки хвороста”, “вращеп” или др.).
3. Внеочаговая фиксация лучевой кости спицевым, стержневым или спице-стержневым аппаратом. Я представитель школы аппарата Илизарова, но и другие аппараты то же работают.
Вам лучше всего обратиться в свою Республиканскую клиническую больницу.
Ибо операция не простая, и не везде ее делают успешно.
Ольга, 11 августа 2017
Клиент
Константин, врачи категорически отказываются снимать металлоконструкцию, говорят, что должно срастись, якобы сначала одна кость срастается, затем вторая, но металл мешает. Назначают интраназальный спрей миакальцик. Ссылаются на молодой организм, говоря, что она растет и кость не успевает нарасти за организмом. Еще очень переживаем, можно ли ей танцевать, т.к. она учится на хореографа . Как нам быть?
Педиатр, Терапевт, Массажист
Добрый день. Согласна с коллегой- молодой организм. Если за такое время не срослась тоненькая косточка, значит сделано конкретно-” не то”!!! Нужно однозначно переделывать.
Мануальный терапевт, Травматолог
Добрый вечер . Здесь выход только один – оперировать и все собирать на аппарат илизарова . Вопрос в другом почему вам по месту обращения не сделали операцию я так понимаю уже 9 месяцев вы ходите к одним и тем же врачам а они надеются что срастется?
Ольга, 11 августа 2017
Клиент
Александр, подскажите к какому специалисту обратиться. Наши травматологи в один голос говорят: кость не сраслась, металл снимать не будет, принимайте миакальцик до конца осени. А что дальше ник то не знает. Как нам быть?
Невролог
Здравствуйте, Ольга! Раз в течение такого длительного периода кость не срослась, придется Вам обращаться за помощью к другим специалистам для оперативного вмешательства.
Мануальный терапевт, Травматолог
Если у вас в городе не могут провести такую операцию то надо обращаться в областную. Или как самый лучший вариант ехать в курган . только это решение должны были принять ещё пол года назад. Посмотрите какая из клиник илизарова находится ближе к вам и туда обратитесь( рекомендую в городе курган так как не первый год сотрудничаем с ними ) . Если будет нужно напишите в личные сообщения дам их контакты.
Терапевт
Добрый день проверьте кальциевого фосфорный обмен гормоны щитовидной и паращитовидных желез и действительно скорее всего необходима операция. Аппараты и биодобавки пустая трата времени и денег.
Ортопед, Травматолог
Как нам быть?
Ну, поскольку Вы сами подсознательно все-таки надеетесь, что срастется без операции, рекомендую съездить на консультацию в Москву в ЦИТО. Получить заключение, убедиться самому, что ждать нечего и разговаривать со своими травматологами, имея на руках заключение ЦИТО. Консультация в ЦИТО стоит не дорого. Вот только дорога…
По всем канонам травматологии и ортопедии там ложный сустав, который не может срастись даже теоретически.
Еще раз Вам объясняю, что никакие таблетки это состояние изменить не могут.
И миакальцик бесполезен в том числе.
Ортопед, Травматолог
Кстати, да.
Если не Москва, то Курган. Он ближе.
Но указ ли Курган Вашим травматологам – это вопрос….
Ольга, 11 августа 2017
Клиент
Константин, спасибо за консультацию. Очень волнует вопрос, может ли моя дочь после заниматься танцами, она – хореограф. И какой период восстановления руки.
Ольга, 11 августа 2017
Клиент
Константин, и конечно же я буду иметь разговор с нашими травматологами и не очень приятный для них. Я надеясь от них получить адекватный ответ. И направление в квалифицированную клинику.
Уролог, Венеролог, Сексолог, Андролог
Образовался ложный сустав лучевой кости. Иногда такое бывает. Естественно нужна новая операция. Все равно придется убирать предыдущие конструкции, заодно и проведут одну из операций по соединению освеженных отломков лучевой кости..
Невролог, Психолог
Добрый вечер, Ольга. Переломы лучевой кости в таком возрасте, как у Вашей дочери срастаются примерно за месяц, прошло уже 9. Как Вам уже объяснили ранее, образовался ложный сустав лучевой кости, и без повторной операции он не срастется. Поскольку травматологи Вашей больницы оказались некомпетентны, нужно обратиться к другим специалистам. А пластины в любом случае придется снимать поскольку есть АБСОЛЮТНЫЕ показания для повторного оперативного вмешательства, а также титановые пластины являются инородным телом для организма человека и со временем могут отторгаться, на месте пластин вокруг винтов у некоторых больных могут образовываться костные наросты – кисты. В Вашей ситуации замедленная консолидация может быть связана с наличием диастаза (расхождения) между отломками из-за неправильно установленной пластины. Также длительное несращение перелома может говорить о наличии остеопороза, хотя в таком молодом возрасте, маловероятно. Но проверить можно, для этого проводится такой метод исследования как денситометрия. При подтверждении диагноза – наблюдение у эндокринолога для корректировки рекомендаций по кальциевому обмену. Я бы рекомендовала не терять больше время с Вашими «суперспециалистами», которые верят в чудо будто бы срастется само как-нибудь. Чудо не произошло, а времени потеряли много. Девченка совсем молодая, будущая профессия обязывает наличие крепких костей, поэтому везите в другую клинику. Коллеги рекомендуют Курган и я с ними абсолютно согласна, поскольку там работают высококлассные специалисты и не боятся работы. (Восстановительная травматология и ортопедия им. академика Г.А. Илизарова; г. Курган, Марии Ульяновой, 6; телефоны: +7(3522)45‒41‒71 и +7 (3522) 45‒33‒57; сайт: www.ilizarov.ru. Крепкого здоровья Вам и Вашей дочери, скорейшего ей выздоровления.
Ортопед, Травматолог
По поводу танцев.
После костной пластики обе кости срастутся и ограничений по бывшим переломам нет.
Ограничения могут возникнуть из-за контрактур локтевого иили лучезапястного суставов.
Кстати, есть ли они сейчас? Если есть – можно не спеша их разработать до операции.
Это облегчит восстановительный процесс в будущем.
К сожалению, аппараты внешней фиксации (типа Илизарова) приводят к контрактурам, которые потом приходится разрабатывать. Примерно по срокам:
После операции аппарат будет стоять около 4-6 мес в зависимости от вида пластики и некоторых других моментов. Разработка контрактур еще примерно 2 мес и можно танцевать.
Если Ваша дочь официально работает, то на период лечения (1 год) ей целесообразно оформить группу инвалидности. Дадут 2. Не отказывайтесь – это бесплатный санаторий при восстановлении, бесплатные средства реабилитации, сохранение рабочего места, стажа и т.д. А если решит выйти на работу раньше, чем через год – никаких ограничений нет.
P.S. Если я смог ответить на вопрос – примите ответ, пжлст.
Ольга, 12 августа 2017
Клиент
Константин, спасибо за ответ. Скажите еще, можно ли отложить данную операцию на более длительный срок, т.к. она учиться в институте на хореографа, остался последний год и отставать от группы ей не хочется. Сейчас рука у ней рабочая, конечно металл создает дискомфорт (мешает полной выворотностью кисти). Снова выйти из “строя” практически на пол года для нее огромный стресс. Опасаюсь , что она просто не окончит учебу.
Мануальный терапевт, Травматолог
Ольга если не сложно добавьте рентген. снимки с первичного приёма . Может быть выписки какие то есть. Я посмотрел у вас работают опытные травматологи , надо понять как это произошло
Ортопед, Травматолог
отложить можно, но чем больше пройдет времени, тем сложнее будет операция.
с другой стороны, у меня в институте, когда я учился, был профессор, который вообще, не оперировал свой ложный сустав, а пользовался бандажом. При этом профессор оперировал по урологии сложнейшие операции.
Поэтому решайте сами, исходя из вашей жизненной ситуации.
Оцените, насколько были полезны ответы врачей
Проголосовал 1 человек,
средняя оценка 5
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – получите свою 03 онлайн консультацию от врача эксперта.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
