Перелом надмыщелка плечевой кости

Перелом медиального надмыщелка плечевой кости. Диагностика и лечение
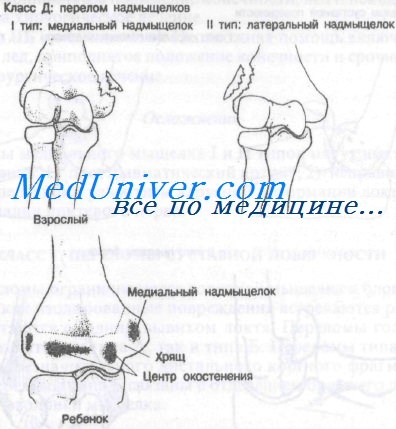
Переломы надмыщелков плечевой кости обычно встречаются у детей. Медиальный надмыщелок повреждается чаще латерального. Центр окостенения медиального надмыщелка появляется в возрасте 5—7 лет и сливается с дистальным отделом плечевой кости приблизительно в возрасте 20 лет. Смещение медиального надмыщелка как изолированное повреждение нетипично. Чаще наблюдается пальпируемый отрывной перелом в сочетании с задним вывихом предплечья.
Класс Д: I тип – перелом медиального надмыщелка плечевой кости
Существуют три механизма, приводящих к переломам надмыщелка:
1. Наиболее типичный отрывной перелом у детей и подростков сочетается с задними вывихами. В возрасте старше 20 лет этот перелом редко связан с задними вывихами.
2. Сухожилие пронатора прикреплено к центру окостенения внутреннего надмыщелка. Повторное стрессовое напряжение, действующее в вальгусном направлении, может привести к перелому с дистальным смещением фрагмента. Как правило, это повреждение встречается у игроков в бейсбол в подростковом возрасте.
3. Изолированный перелом медиального надмыщелка у взрослых обычно является следствием прямого удара.
Если этот перелом сочетается с задним вывихом, локоть находится в положении сгибания и происходит выступание локтевого отростка. При изолированном переломе отмечается боль над медиальным надмыщелком, усиливающаяся при сгибании локтевого сустава или кисти и при пронации предплечья.
Предостережение: при обследовании больного с переломом этого типа врач должен исследовать и документировать функцию локтевого нерва до начала лечения.
У детей и подростков необходимы снимки в сравнительных проекциях. Сместившиеся фрагменты могут мигрировать в полость сустава. Предостережение: если на рентгенограмме отмечается миграция фрагмента к линии суставной щели, перелом следует рассматривать как внутрисуставной.
Лечение перелома медиального надмыщелка плечевой кости
Класс Д: I тип (вывих). Делают репозицию вывиха и оценивают положение костных фрагментов.
Если надмыщелок переместился в полость сустава, показана открытая репозиция.
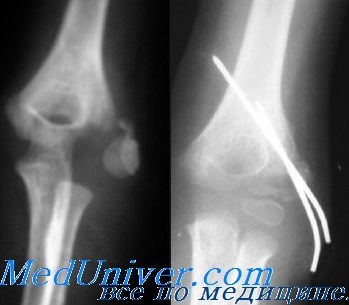
Класс Д: I тип (без смещения). Фрагменты, смещенные менее чем на 4 мм, что определяется измерением расстояния между фрагментом и костью, могут быть иммобилизованы длинной задней лонгетой. Локтевой и лучезапястный суставы фиксируют в согнутом положении, предплечье — в положении пронации. Лонгету накладывают на 7—10 дней.
Осложнения перелома медиального надмыщелка плечевой кости
Переломам медиального надмыщелка класса Д сопутствуют два основных осложнения.
1. Сдавление локтевого нерва вследствие продолжающегося смещения.
2. Осложнения характерные для вывиха в локтевом суставе (осложнения при переломовывихах).
Класс Д: II тип – перелом наружного надмыщелка плечевой кости чрезвычайно редкое осложнение, обычно являющееся результатом прямого удара. Гораздо чаще встречаются переломы не надмыщелков, а мыщелков. Большинство переломов не имеют смещения и могут лечиться так же, как и переломы наружных мыщелков.
– Также рекомендуем “Перелом диафиза плечевой кости. Классификация, диагностика и лечение”
Оглавление темы “Переломы плечевой кости”:
- Чрезмыщелковый перелом плечевой кости Посадаса. Диагностика и лечение
- Межмыщелковые переломы плечевой кости. Диагностика и лечение
- Перелом латерального мыщелка плечевой кости. Диагностика и лечение
- Перелом медиального мыщелка плечевой кости. Диагностика и лечение
- Перелом головки мыщелка плечевой кости. Диагностика и лечение
- Перелом медиального надмыщелка плечевой кости. Диагностика и лечение
- Перелом диафиза плечевой кости. Классификация, диагностика и лечение
- Переломы проксимального отдела плечевой кости. Классификация, диагностика и лечение
- Переломы хирургической шейки плечевой кости. Классификация, диагностика и лечение
- Перелом анатомической шейки плечевой кости. Диагностика и лечение
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Код по МКБ-10
S42.4. Перелом нижнего конца плечевой кости.
К надмыщелковым переломам относят переломы с линией излома, проходящей дистальнее тела плечевой кости, но без нарушения внутрисуставной части мыщелка.
Что вызывает надмыщелковый перелом?
Сгибательный перелом возникает при падении на согнутую в локтевом суставе руку.
Разгибательный перелом происходит при падении на разогнутую в локтевом суставе руку.
Симптомы надмыщелкового перелома
Вслед за травмой появляются боль и нарушение функций конечности.
Классификация надмыщелкового перелома
По механизму травмы различают сгибательный и разгибательный переломы.
[1], [2], [3], [4], [5]
Диагностика надмыщелкового перелома
Анамнез
В анамнезе – соответствующая травма.
Осмотр и физикальное обследование
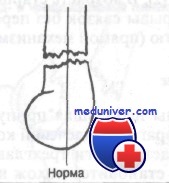
При попытке активных и пассивных движений возможна крепитация, ощущаемая пациентом или исследующим. Локтевой сустав деформирован, значительно отёчен. Треугольник и линия Гютера сохранены. Нарушен признак Маркса – изменён угол между средней продольной осью плечевой кости и горизонтальной линией, соединяющей оба надмыщелка. В норме угол составляет 90°.
Лабораторные и инструментальные исследования
Сгибательный перелом. На рентгенограммах дистального конца плеча в двух проекциях определяют перелом. Линия излома идёт над мыщелком косо снизу и сзади, кпереди и кверху. Центральный отломок смещён кзади и кнутри, периферический – кпереди и кнаружи. Угол между отломками открыт кпереди и кнутри.
Разгибательный перелом. На рентгенограмме, при одинаковом уровне повреждения, смещение отломков будет иным. Периферический отломок смещается кзади и кнаружи, центральный – кпереди и кнутри. Линия излома идёт спереди и снизу – кверху и кзади. Сгибатели предплечья прижимают периферический отломок к центральному. Мышцы плеча смещают отломки по длине.
[6], [7], [8], [9], [10], [11], [12], [13], [14]
Лечение надмыщелкового перелома
Консервативное лечение надмыщелкового перелома
Лечение сгибательного надмыщелкового перелома плеча заключается в местном или общем обезболивании и закрытой ручной репозиции. Производят тракцию по продольной оси конечности, периферический отломок смещают кзади и кнутри. Репозицию выполняют на разогнутой в локтевом суставе конечности. После сопоставления отломков предплечье сгибают под углом 90-100° и фиксируют лонгетой по Турнеру на 6-8 нед, затем лонгету делают съёмной и оставляют ещё на 3-4 нед.
Разгибателъный перелом. После обезболивания выполняют ручную репозицию. Конечность сгибают в локтевом суставе под прямым углом для расслабления мышц и производят тракцию по продольной оси. Периферический отломок смещают кпереди и кнутри. Накладывают лонгету по Турнеру на согнутую в локтевом суставе руку под углом в 60-70°. Производят контрольную рентгенографию. Срок иммобилизации такой же, как и при сгибательном переломе.
При неудачной репозиции применяют скелетное вытяжение за локтевой отросток на отводящей шине в течение 3-4 нед. Затем накладывают гипсовую лонгету. Следует помнить, что в период вытяжения конечность должна быть согнута в локтевом суставе под углом 90-100° при сгибательном переломе, под углом 60-70° – при разгибательном.
Вместо скелетного вытяжения для этапной репозиции и последующего удержания отломков можно использовать аппарат внешней фиксации.
Хирургическое лечение надмыщелкового перелома
Оперативное лечение надмыщелковых переломов проводят в случаях, когда все попытки сопоставления отломков оказались безуспешными. Открытую репозицию завершают скреплением отломков с помощью пластин, болтов и других приспособлений. Накладывают гипсовую лонгету на 6 нед, затем назначают съёмную иммобилизацию ещё на 2-3 нед.
Приблизительный срок нетрудоспособности
Трудоспособность после консервативного и оперативного лечения надмыщелковых переломов плеча восстанавливается через 10-12 нед.
[15]
Источник
Надмыщелковые разгибательные переломы плечевой кости. Диагностика и лечение
Горизонтальные переломы дистального отдела плечевой кости можно разделить на две категории: надмыщелковые и чрезмыщелковые. В свою очередь надмыщелковые переломы подразделяют в зависимости от положения дистального фрагмента плечевой кости на разгибательные I типа (заднее смещение) и сгибательные II типа (переднее смещение). Чрезмыщелковые переломы расположены внутрикапсульно и могут быть как сгибательного, так и разгибательного типа.
Как правило, надмыщелковые переломы являются внесуставными и чаще всего встречаются у детей в возрасте 3—11 лет. Подавляющее большинство (95%) надмыщелковых переломов со смещением — разгибательного типа; 20—30% надмыщелковых переломов со смещением — разгибательного типа; 20—30% надмыщелковых переломов составляют переломы с незначительным смещением или без него. У детей 25% надмыщелковых переломов приходится на переломы типа «зеленой ветки». В этих случаях рентгенологическая диагностика может оказаться чрезвычайно затруднительной.
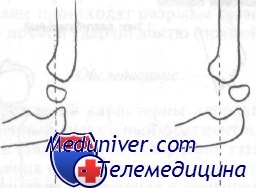
Передняя плечевая линия
Единственными рентгенологическими признаками могут быть незначительные изменения, такие как наличие признака задней жировой подушки или измененная передняя плечевая линия. Передней плечевой линией называют линию, проведенную на боковой рентгенограмме вдоль передней поверхности плечевой кости через область локтевого сустава. В норме эта линия пересекает среднюю часть головчатого возвышения. При надмыщелковом разгибательном переломе эта линия либо пересекает переднюю треть головчатого возвышения, либо полностью проходит впереди от него.
Другим диагностическим тестом при оценке рентгенограмм у детей с подозрением на надмыщелковый перелом является определение несущего угла. Как изображено на рисунке, пересечение линии, проведенной через центральную ось диафиза плечевой кости, и аналогичной линии, проведенной через диафиз локтевой кости, на снимке в передней проекции в положении разгибания образует несущий угол. В норме несущий угол составляет от 0 до 12°. Несущий угол больше 12° часто обусловлен переломом.
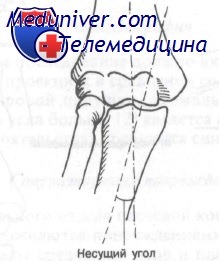
Несущий угол образован линиями, проведенными через середину диафиза локтевой и плечевой костей
Класс А: I тип – надмыщелковые разгибательные переломы
Наиболее часто встречающийся механизм — падение на вытянутую, разогнутую в локте руку (непрямой механизм). У детей окружающая суставная капсула и связки крепче кости, поэтому, как правило, происходит перелом, а не разрыв связок. В возрасте старше двадцати лет, наоборот, чаще происходят разрывы связок без перелома. Второй механизм — прямой удар по локтю (прямой механизм).
Для свежих повреждений характерны небольшая припухлость и сильная боль. Смещенный дистальный фрагмент плечевой кости можно пропальпировать сзади и выше вследствие тяги трехглавой мышцы. По мере увеличения отека перелом становится похож на задний вывих локтевой кости из-за выступания локтевого отростка и наличия углубления на задней поверхности локтевого сустава. Кроме того, предплечье травмированной руки может казаться короче по сравнению со здоровой.
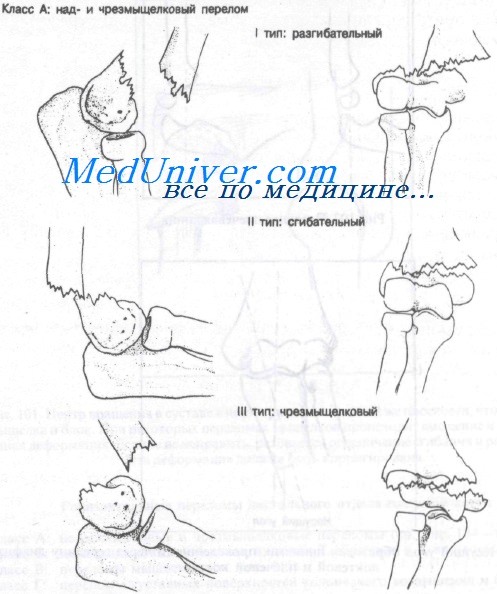
Горизонтальные переломы дистального отдела плечевой кости
У детей рутинное обследование должно включать снимки в переднезадней и боковой проекциях в сравнении со здоровой конечностью. Наличие задней жировой подушки, аномальной передней плечевой линии или несущего угла больше 12° является признаком скрытого перелома. В этих обстоятельствах требуются снимки в косых проекциях.
Перелома дистального отдела плечевой кости даже при отсутствии смещения часто осложняются повреждениями нервов и сосудов. Наиболее часто страдают срединный нерв и плечевая артерия. Прежде всего врач должен обследовать и документировать наличие и степень наполнения пульса на лучевой, локтевой и плечевой артериях. Однако наличие пульса не всегда исключает повреждение артерии, которое может проявиться в трех вариантах: ушиб артериальной стенки, разрыв интимы и надрыв или разрыв артерии.
Задняя угловая деформация меньше 20 градусов при надмыщелковом переломе без смещени
Кроме того, врачу надлежит обследовать и документировать функции двигательных и чувствительных компонентов лучевого, локтевого и срединного нервов. Есть три типа повреждения нерва: ушиб, частичный разрыв и полный разрыв.
Предостережение: врач всегда должен предполагать возможность повреждения сосудисто-нервных образований, пока это не исключено обследованием. Последующие манипуляции могут привести к тяжелым повреждениям сосудов и нервов.

Задняя угловая деформация больше 20 градусов при надмыщелковом переломе без смещения
Лечение надмыщелковых разгибательных переломов плечевой кости
Все переломы типа А требуют срочной консультации опытного хирурга-ортопеда. В некоторых случаях репозиции могут быть трудно выполнимыми и чреватыми осложнениями. Срочная репозиция врачом центра неотложной помощи показана только тогда, когда перелом со смещением осложнен сосудистыми нарушениями, угрожающими жизнеспособности конечности. Надмыщелковые переломы со смещением или без него требуют госпитализации. После этих переломов часто отмечают длительный отек с последующей нейроциркуляторной недостаточностью.
Класс А: I тип (переломы без смещения с углом меньше 20°, открытым кзади):
1. Конечность должна быть иммобилизована задней лонгетой от подмышечной впадины до места, находящегося несколько проксимальнее головок пястных костей. Лонгета должна охватывать три четверти окружности конечности (см. Приложение).
2. Локтевой сустав должен быть согнут под углом более 90°. Необходимо проверить пульс на дистальных артериях; при его отсутствии локтевой сустав разгибают на 5—15° или до появления пульса.
3. Руку подвешивают на перевязь, для уменьшения отека прикладывают пузырь со льдом.
4. В связи с необходимостью повторного частого контроля состояния нервов и сосудов больного следует госпитализировать.

Накожное вытяжение по методу Dunlop, применяемое при надмыщелковых переломах
Аксиома: при любом надмыщелковом переломе никогда не следует сначала накладывать круговую гипсовую повязку.
Класс А: I тип (переломы без смещения с углом более 20°, открытым кзади). Неотложная помощь включает иммобилизацию гипсовой лонгетой (такой же, как в предыдущем случае), лед, приподнятое положение конечности и безотлагательное направление к специалисту для репозиции под общей или местной анестезией. Значительный отек может затруднить закрытую репозицию, в этом случае временно накладывают накожное вытяжение по методу Dunlop.
Класс А: I тип (заднее смещение). При интактном состоянии нервно-сосудистых образований репозиция этого вида перелома должна выполняться опытным хирургом-ортопедом. Переломы с угрожающим жизнеспособности конечности повреждением сосудов, если невозможна немедленная консультация ортопеда, должны быть репонированы врачом центра неотложной помощи.
1. Начальный этап — блокада плечевого сплетения в сочетании с миорелаксантами или общей анестезией (последнее предпочтительнее у детей).
2. Пока ассистент удерживает руку проксимальнее места перелома, врач, взявшись за запястье, производит тракцию по оси до тех пор, пока длина конечности не приблизится к нормальной.
3. Затем врач слегка переразгибает локоть, чтобы расклинить костные фрагменты, одновременно смещая вперед дистальныи отломок. В этот момент корригируют медиальное или латеральное угловое смещение. В то же время ассистент слегка давит на проксимальный фрагмент плечевой кости, стараясь сместить его назад.
4. По завершении репозиции для сохранения оси конечности локоть сгибают и дистальный фрагмент смещают в переднем направлении, оказывая давление сзади. Локтевой сустав следует согнуть до исчезновения пульса, затем разогнуть на 5—15°. Вновь контролируют и документируют пульс.
5. Конечность иммобилизуют длинной задней лонгетой. О положении предплечья существуют разные мнения. У детей, если дистальный фрагмент смещен медиально, иммобилизацию проводят в положении пронации. При латеральном смещении предплечье иммобилизуют в положении супинации. У взрослых иммобилизацию, как правило, осуществляют в нейтральном положении или в положении неполной пронации.
6. Руку помещают на перевязь, для уменьшения отека прикладывают пузырь со льдом.
7. После репозиции требуется контрольная рентгенография.
8. Обязательна госпитализация для тщательного наблюдения за состоянием сосудов и нервов.
9. Через 7 дней для контроля правильности стояния дистального фрагмента необходимо провести рентгенографическое исследование. Предостережение: из-за близости расположения сосудисто-нервного пучка и возможности его повреждения при попытках повторной репозиции последнюю следует делать только однократно.
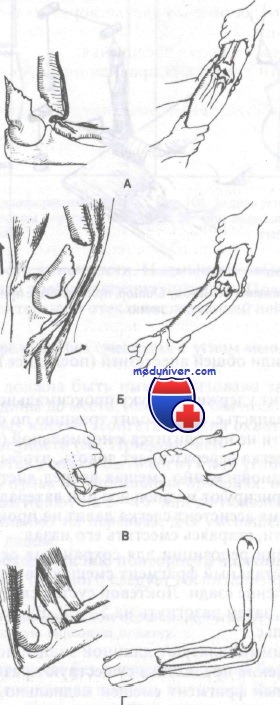
Репозиция надмыщелкового перелома
Применимы альтернативные методы лечения, такие как открытая репозиция с внутренней фиксацией или скелетное вытяжение за локтевой отросток. Последний метод показан в следующих случаях:
1) неудача закрытой репозиции;
2) выраженный отек с вторичным нарушением кровообращения;
3) невозможность сохранить правильное стояние отломков;
4) сопутствующие повреждения, включая открытые переломы, параличи нервов или дополнительные оскольчатые переломы.
Открытая репозиция с внутренней фиксацией показана при:
1) невозможности достижения удовлетворительных результатов при закрытой репозиции;
2) сопутствующем переломе предплечья;
3) невозможности удержания правильного стояния отломков при закрытом методе;
4) повреждении сосуда, требующем хирургического восстановления.
Осложнения надмыщелковых разгибательных переломов плечевой кости
Надмыщелковым переломам класса А, I типа сопутствует несколько осложнений.
1. Признаки повреждения сосудов или нервов могут проявиться остро или через некоторый период времени. Во всех случаях подозрения на повреждение сосуда с консультирующим хирургом-ортопедом необходимо обсудить возможность проведения экстренной артериогра-фии. Поздними осложнениями являются ишемическая контрактура Фолькмана или паралич локтевого нерва.
2. У детей обычно наблюдаются варусные и вальгусные деформации локтевого сустава. Основная причина — неправильное положение дистального фрагмента плечевой кости.
3. Тугоподвижность и потеря движений в локтевом суставе вследствие длительной иммобилизации — обычные осложнения у взрослых. По достижении устойчивой репозиции пронационно-супинационные упражнения начинают через 2—3 дня. Через 2—3 нед можно удалить заднюю лонгету и начать выполнять сгибательно-разгибательные упражнения. При нестабильной репозиции, как указано выше, лучше применить скелетное вытяжение за локтевой отросток.
– Также рекомендуем “Надмыщелковые сгибательные переломы плечевой кости. Диагностика и лечение”
Оглавление темы “Переломы костей предплечья, плеча”:
- Перелом диафиза лучевой кости. Диагностика и лечение
- Переломы диафиза локтевой кости. Диагностика и лечение
- Перелом локтевой кости III типа – переломы Монтеджи. Диагностика и лечение
- Сочетанные переломы лучевой и локтевой костей. Диагностика и лечение
- Разгибательные переломы костей предплечья Коллиса. Диагностика и лечение
- Переломы дистального отдела лучевой кости у детей: эпифизеолиз и перелом Смита. Диагностика и лечение
- Краевые переломы лучевой кости I типа – переломы Бартона. Диагностика и лечение
- Переломы дистального отдела плечевой кости. Классификация, диагностика и лечение
- Надмыщелковые разгибательные переломы плечевой кости. Диагностика и лечение
- Надмыщелковые сгибательные переломы плечевой кости. Диагностика и лечение
Источник
