Перелом нижней трети лучевой кости у ребенка
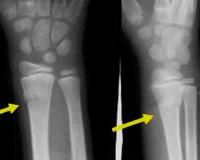
Перелом лучевой кости у детей – это нарушение целостности нижней, реже средней или верхней трети одной из двух костей предплечья, расположенной со стороны большого пальца. Сопровождается болью, отеком, ограничением движений. Деформация и патологическая подвижность присутствуют не всегда, клиническая картина может быть сглаженной, напоминать ушиб. Диагноз выставляется на основании анамнеза, данных внешнего осмотра, результатов рентгенографии, УЗИ. В сомнительных случаях назначаются КТ, МРТ. Лечение чаще консервативное: репозиция, фиксация гипсовой повязкой. При невозможности вправления или удержания отломков производятся операции.
Общие сведения
Перелом лучевой кости у детей – один из самых распространенных переломов детского возраста. Встречаемость травматических поражений предплечья (включая повреждения локтевой кости и обеих костей), по различным данным, составляет от 25 до 53% от общего количества травм костей конечностей. Мальчики страдают чаще девочек. При своевременном обращении травмы хорошо поддаются лечению, функция конечности полностью восстанавливается. В неблагоприятном исходе возможны остаточные деформации, ограничения движений.

Перелом лучевой кости у детей
Причины
У маленьких детей основной причиной являются бытовые травмы. Дети среднего и старшего возраста чаще травмируются на улице – падают на руку во время подвижных игр, бега, катания на велосипеде, обычных или роликовых коньках. В отдельных случаях причиной становятся автодорожные происшествия, падения с высоты, драки между детьми, семейное насилие. Уровень перелома луча определяется характером травматического воздействия:
- Нижняя треть. Основная причина – падение с упором на ладонь, реже на тыльную поверхность кисти, иногда травма провоцируется ударом по дорсальной поверхности запястья.
- Средняя треть. Кость ломается при ударе по лучевой стороне предплечья.
- Верхняя треть. В качестве причины рассматривают падение на вытянутую и слегка отведенную руку.
Патогенез
Нарушение целостности кости происходит в случае, когда сила воздействия превышает ее прочностные характеристики. В классическом варианте кость ломается полностью. У детей, наряду с классическими переломами, возможны травмы, при которых кость повреждается, но надкостница остается целой. Еще одной разновидностью детского перелома является эпифизеолиз – нарушение целостности хряща в ростковой зоне. Эпифизеолиз может наблюдаться только вблизи от суставных концов кости, рядом с запястьем либо локтевым суставом.
Классификация
С учетом уровня и типа травмы у детей можно выделить следующие повреждения лучевой кости:
- В нижней трети: перелом луча в типичном месте, поднадкостничный перелом, эпифизеолиз, остеоэпифизеолиз (повреждение ростковой зоны с переходом на кость). Наиболее распространенная разновидность травм.
- В средней трети: обычный и поднадкостничный перелом. Встречается редко, что обусловлено неудобством нанесения удара по этой зоне, рефлекторным защитным сгибанием предплечья при драках и несчастных случаях.
- В верхней трети: остеоэпизифеолиз, эпифизеолиз головки, перелом шейки луча. Составляет 20-50% от общего числа переломов луча, нередко сочетается с вывихом, повреждениями других структур локтевого сустава.
Перелом Галеацци может возникать в нижней либо средней трети сегмента, характеризуется нарушением целостности луча в сочетании с вывихом головки локтевой кости в области запястья. Все переломы могут быть закрытыми или открытыми, сопровождаться либо не сопровождаться смещением костных фрагментов.
Симптомы
Переломы нижней трети лучевой кости
Чаще всего у детей наблюдается эпифизеолиз лучевой кости – поражение зоны роста, располагающейся непосредственно рядом с суставом. Возможны изолированные повреждения, сочетание с эпифизеолизом локтевой кости, отрывом шиловидного отростка. Клинические проявления зачастую сглажены. Ребенок жалуется на незначительную или умеренную болезненность, при осмотре обнаруживается локальная припухлость со стороны 1 пальца.
При сочетании с другими травмами дистального отдела предплечья отечность распространяется на весь сустав. Из-за неяркой симптоматики родители нередко рассматривают травму, как ушиб, обращаются к специалистам через несколько дней, когда становится понятно, что проявления слишком стабильные, не уменьшаются с течением времени. При выраженном смещении признаки соответствуют перелому, наблюдаются резкий болевой синдром, деформация, прогрессирующая разлитая отечность.
Поднадкостничные переломы луча располагаются чуть выше эпифизеолизов – по линии метафиза. Симптоматика скудная, боли незначительные, отечность умеренная. Важным признаком, позволяющим отличить перелом от ушиба, является болезненность при осевой нагрузке. При достаточном угловом смещении определяется видимая деформация. Обычные переломы чаще наблюдаются у детей старшего возраста. Проявления аналогичны переломам у взрослых.
Повреждение Галеацци
Ребенка одновременно беспокоит боль в средней либо нижней трети предплечья и болезненность в лучезапястном суставе со стороны мизинца. В обоих местах выявляются кровоизлияния, отек мягких тканей, деформации. Нарастающая отечность обуславливает высокую вероятность развития осложнений.
Диафизарные переломы лучевой кости
Клиническая картина неяркая. Присутствуют жалобы на боль, усиливающуюся при движениях, особенно вращении кисти. При поднадкостничных повреждениях может быть заметна угловая деформация, при полных переломах в зоне травмы может прощупываться «ступенька». Патологическая подвижность и костный хруст обнаруживаются крайне редко, поскольку костные фрагменты удерживаются в фиксированном положении за счет межкостной мембраны и неповрежденной локтевой кости.
Переломы шейки и головки лучевой кости
Возможны поражения на всем протяжении от головки до шейки, но в клинической практике преобладают переломы на границе этих анатомических образований. Из-за внутрисуставного расположения клиника выражена достаточно ярко. Дети жалуются на боль в суставе, преимущественно в зоне локтевой ямки. Сустав отечный, его контуры сглажены, все виды движений ограничены. Наибольшее ограничение отмечается при попытке развернуть руку ладонью кверху. Крепитация отсутствует.
Осложнения
К числу ранних осложнений относятся сдавление нервов и сосудов, развитие компартмент-синдрома из-за нарастающего отека конечности. Негативные последствия чаще наблюдаются при переломе Галеацци, но могут встречаться и при других повреждениях, особенно сопровождающихся значительным смещением. Настораживающими признаками являются нарушения чувствительности и движений, ослабление или исчезновение пульса, прогрессирующие мучительные боли в дистальных отделах конечности.
Поздние осложнения включают уменьшение объема движений, остаточные деформации, замедление роста лучевой кости с развитием лучевой косорукости. Серьезным осложнением, ограничивающим трудоспособность, является контрактура Фолькмана, возникающая на фоне длительно сохраняющегося компартмент-синдрома.
Диагностика
Постановка диагноза осуществляется детским врачом-травматологом. Определение характера травмы базируется на жалобах, данных объективного осмотра, дополнительных исследований. При стертой клинической симптоматике повышается значимость визуализационных методик. Для подтверждения диагноза назначаются:
- Рентгенография. Является базовым исследованием, позволяет обнаруживать обычные и поднадкостничные переломы, но может быть малоинформативной при эпифизеолизе. В зависимости от уровня повреждения производится рентгенография костей предплечья, лучезапястного либо локтевого сустава в двух проекциях.
- Ультрасонография. УЗИ сустава – доступный и информативный метод исследования при подозрении на эпифизеолиз. Позволяет оценивать состояние хрящевой ткани, которая плохо просматривается на рентгеновских снимках. Дополнительным преимуществом метода является его функциональность – возможность оценить состояние зоны поражения при различных положениях конечности.
- КТ и МРТ. Методики назначаются на заключительном этапе обследования при недостаточной информативности базовых исследований. Дают возможность изучить область повреждения в различных плоскостях, создать трехмерную модель пораженной зоны.
Лечение перелома лучевой кости у детей
Помощь на догоспитальном этапе
Руку фиксируют с помощью косыночной повязки. При тяжелых травмах диафиза и верхней части производят иммобилизацию шиной с захватом двух соседних сегментов: кисти и плеча. При наличии ран и ссадин накладывают асептическую повязку. К зоне поражения прикладывают холод: пакет со льдом, завернутый в полотенце, грелку с холодной водой.
Мочить область перелома (прикладывать мокрые салфетки, полотенца) не рекомендуется, это плохо влияет на состояние кожи. При сильных болях дают анальгетик в дозе, соответствующей возрасту. Ребенка немедленно доставляют в специализированное медицинское учреждение.
Консервативная терапия
Лечение чаще амбулаторное. Госпитализация требуется при открытых повреждениях, признаках сдавления сосудов и нервов, значительном отеке, сочетании с иными травмами, неэффективности репозиции, невозможности удержания костных фрагментов в правильном положении. При переломах без смещения накладывают гипсовую повязку. При наличии смещения осуществляют репозицию.
В сложных случаях для предупреждения повторного смещения производят чрескожную фиксацию отломков. Детям старшего возраста манипуляцию выполняют под местной анестезией, у пациентов младшей возрастной группы применяют общий наркоз. Последующее консервативное лечение проводят с использованием следующих методов:
- Охранительный режим. Рекомендуют сохранять возвышенное положение конечности, исключить нагрузку на руку. Продолжительность иммобилизации зависит от вида перелома, в большинстве случаев составляет от 2 до 4 недель.
- Обезболивание. Требуется в первые дни после травмы. Чаще производится с помощью пероральных анальгетиков. При стационарном лечении тяжелых повреждений, после операций на лучевой кости возможно внутримышечное введение.
- Физиотерапия. На начальном этапе назначают УВЧ для уменьшения отека и воспаления. Затем применяют парафин, озокерит. Тепловые процедуры дополняют комплексами ЛФК.
Хирургическое лечение
При переломах луча у детей хирургические вмешательства требуются нечасто. Проводятся:
- Диафизарные переломы. Операция показана при сохраняющемся смещении по ширине более 1/3 диаметра кости, угловом смещении свыше 10 градусов. Металлоостеосинтез выполняется редко, фрагменты чаще фиксируют кетгутовой нитью либо внедряют один отломок в другой. Иногда используют дополнительную чрескожную фиксацию спицей.
- Переломы верхней части луча. Традиционная фиксация головки или шейки луча спицей почти в половине случаев влечет за собой ограничения движений в отдаленном периоде. Хорошие результаты отмечаются при использовании эластичных титановых гвоздей, биодеградируемых спиц и винтов.
- Переломы нижней части луча. В качестве показаний рассматриваются смещение по ширине на треть, угловое смещение 15-20 градусов. Фиксация осуществляется с использованием тех же способов, что при диафизарных переломах.
Прогноз
Прогноз в подавляющем большинстве случаев благоприятный. Переломы луча хорошо срастаются, образование ложных суставов нехарактерно. Небольшие угловые смещения у детей устраняются самостоятельно по мере роста кости. Деформации, ограничения функции конечности, другие последствия возможны при отсутствии репозиции, позднем обращении за медицинской помощью, развитии осложнений.
Профилактика
Основной профилактической мерой является исключение причин травмы путем создания безопасной среды, обучения детей основам правильного поведения дома и на улице. Родителям рекомендуют проявлять повышенную настороженность при жалобах детей на боли в типичных областях, даже если эти жалобы не соответствуют классической картине перелома.
Источник
Перелом руки у ребенка – это нарушение целостности плечевой кости, костей предплечья или кисти. Проявляется болью, отеком, костным хрустом, патологической подвижностью. При надломах, поднадкостничных повреждениях и поражениях зоны роста часть перечисленных симптомов отсутствует. Диагноз устанавливается на основании жалоб, данных осмотра, рентгенологического исследования, УЗИ, других визуализационных методик. Осуществляется репозиция, иммобилизация гипсовой либо пластиковой повязкой, реже показано вытяжение. При невозможности сопоставления или удержания фрагментов необходима операция.
Общие сведения
Переломы руки являются наиболее распространенным повреждением костных структур у детей, составляют 84% от общего количества переломов костей конечностей. Первое место по частоте занимают травмы костей предплечья, второе – плечевой кости. Пик заболеваемости приходится на средний и старший детский возраст. Наибольшие диагностические трудности из-за незначительной выраженности симптомов и недостаточной информативности рентгенограмм представляют переломы рук у детей первых лет жизни.
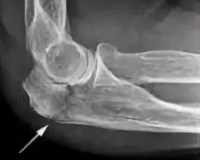
Перелом руки у ребенка
Причины
Маленькие дети чаще травмируются в быту. Дети школьного и старшего дошкольного возраста получают переломы во время прогулок, активных игр, падений с качелей, деревьев, велосипедов, занятий различными видами спорта. Вид повреждения руки определяется характером травматического воздействия:
- Плечевая кость. Нарушения целостности верхней части возникают в результате падения на плечевой сустав, средней – прямого удара, нижней – удара по локтю, падения на локоть.
- Кости предплечья. Верхняя часть луча повреждается вследствие падения на вытянутую руку, локтевой отросток и средняя часть предплечья страдают при прямом ударе. Причиной травмирования нижней трети становится падение на ладонь.
- Кости кисти. Мелкие кости запястья, пясти, пальцев ломаются после прямых ударов, падения тяжелых предметов, придавливания дверью. Травмы костей пясти могут быть получены в драке.
Патогенез
Разнообразие механизмов переломов руки у детей обусловлено наличием эластичной надкостницы и широких полосок хряща (ростковых зон) между эпифизом и метафизом. Наряду с обычными полными переломами у пациентов детского возраста встречаются надломы, повреждения по типу «зеленой ветки», при которых отломки удерживаются целой надкостницей, не смещаются, а располагаются под углом друг к другу.
Возможны также поднадкостничные переломы, при которых надкостница остается целой, угловое смещение костных фрагментов отсутствует. При эпифизеолизе ломается не кость, а ростковый хрящ, расположенный вблизи сустава. Все это обуславливает большое количество травм со сглаженными клиническими проявлениями, затрудняющими диагностику.
Классификация
С учетом локализации различают следующие типы переломов руки:
1. Плечо:
- Проксимальная часть: хирургической шейки, чрезбугорковые, надбугорковые.
- Диафиз: косые, поперечные, оскольчатые, винтообразные.
- Дистальная часть: чрезмыщелковые, надмыщелковые, блока, головчатого возвышения, надмыщелковых возвышений.
2. Предплечье:
- Проксимальная часть: шейки и головки луча, локтевого отростка.
- Диафиз: изолированные лучевой либо локтевой кости, обеих костей предплечья, Монтеджи.
- Дистальная часть: луча в типичном месте (с преобладанием эпифизеолизов).
3. Кисть: запястья, пястных костей, костей пальцев.
Переломы руки могут быть со смещением, без смещения, открытыми, закрытыми. Выделяют две разновидности открытых поражений: первично и вторично открытые. В первом случае в результате травматического воздействия возникает рана, сочетающаяся с переломом. Во втором кожа повреждается изнутри смещенным острым отломком.
Симптомы
Классическая клиническая картина включает боль, усиливающуюся при движениях, нарушения функции руки, припухлость, деформацию, патологическую подвижность, костный хруст. При первично открытых повреждениях на руке видна рана, через которую иногда просматривается кость. Вторично открытые поражения характеризуются небольшим дефектом кожи, в который может выстоять конец костного фрагмента.
Хруст, подвижность отломков нередко не выявляются, болевой синдром у детей выражен нерезко. При отсутствии смещения либо незначительном смещении деформация визуально не определяется. Все перечисленное становится причиной недооценки тяжести поражения. Постоянным признаком перелома является усиление болезненности при надавливании по оси, но этот признак рекомендуется проверять крайне осторожно, чтобы не усугубить тяжесть травмы.
Переломы плеча
При повреждении верхних отделов плеча пациент жалуется на боль в плечевом суставе. Рука ребенка свисает вдоль туловища, отведение ограничено или невозможно. Верхняя часть плеча отечна, дельтовидная мышца напряжена. При движении, ощупывании иногда определяется крепитация, однако, проверка этого симптома должна проводиться с осторожностью из-за риска повреждения нервов и сосудов.
Диафизарные переломы сопровождаются укорочением, деформацией руки, подвижностью, костным хрустом, резкой болезненностью, усиливающейся при малейших движениях. Поражения средней трети кости чреваты сдавлением либо разрывом лучевого нерва, поэтому у детей тщательно исследуют движения и чувствительность в области иннервации нервного ствола.
Травмы дистального отдела плеча бывают вне- либо внутрисуставными. При внесуставных повреждениях ребенок жалуется на боли. Визуально выявляются припухлость, ограничение движений, при выраженном смещении – деформация в виде нарушения оси конечности. Внутрисуставные поражения проявляются резкой болью, значительным прогрессирующим отеком, полной или практически полной утратой движений в суставе.
Переломы предплечья
Переломы головки и шейки луча характеризуются умеренным отеком, болями в проекции локтевого сгиба, ограничением вращения рукой при достаточной сохранности сгибательных и разгибательных движений. При травмах локтевого отростка наблюдаются отек, боль в локте, усиливающаяся при сгибании руки.
Поражения диафиза часто неполные или поднадкостничные, сопровождаются умеренной болью, незначительным отеком. Типичное смещение – к тылу сегмента, с образованием угла, открытого к разгибательной поверхности предплечья. Полные переломы обеих костей проявляются смещением отломков, резкой болью, патологической подвижностью, крепитацией. При переломах одной кости симптоматика сглаженная.
Перелом Монтеджи – повреждение локтевой кости в сочетании с вывихом головки луча. Боль в предплечье, как правило, выражена сильнее, чем в локтевой ямке. Среди травм дистальной трети преобладают эпифизеолизы. Симптоматика включает припухлость, незначительную либо умеренную болезненность, усиливающуюся при ощупывании. Хруст, патологическая подвижность отсутствуют. Визуально нередко обнаруживается штыкообразная деформация.
Переломы кисти
Среди костей запястья страдает ладьевидная, реже – полулунная. Наблюдаются припухлость, болезненность преимущественно по тылу кисти, ограничение движений. Травмы пястных костей проявляются локальной болезненностью, которая усиливается при осевой нагрузке на соответствующий палец. Наряду с отеком может наблюдаться угловая деформация. Верхушка угла направлена к тылу, расположена в дистальной части кисти. Переломы и эпифизеолизы фаланг сопровождаются отеком, умеренной болью, ограничением функции кисти, иногда – деформацией пальца.
Осложнения
Отсутствие репозиции становится причиной вальгусного либо варусного искривления оси конечности, укорочения сегмента. Излишнее воздействие на срастающуюся кость в ходе реабилитационных мероприятий может провоцировать оссифицирующий миозит. После внутрисуставных повреждений в ряде случаев наблюдаются ограничения движений различной степени выраженности, нестабильность сустава. В отдаленном периоде внутрисуставные травмы чреваты развитием посттравматического артроза.
Диагностика
Определением характера поражения занимаются детские травматологи. В процессе диагностики используются жалобы, информация об обстоятельствах травмы, данные объективного осмотра, дополнительных исследований. Из-за невозможности уточнить анамнез, отсутствия смещения, хорошо выраженной подкожной клетчатки, затрудняющей пальпацию, трудности в ходе диагностического поиска чаще возникают при обследовании детей младшего возраста.
По мере взросления клиническая картина все больше напоминает переломы руки у взрослых, количество диагностических ошибок уменьшается. Пациентам могут назначаться следующие визуализационные методы:
- Рентгенография. Является базовым исследованием, производится в двух проекциях. По рентгеновским снимкам определяют уровень и вид перелома, наличие смещения отломков. Методика нередко малоинформативна при эпифизеолизах.
- УЗИ. Дает возможность распознавать повреждения зоны роста при эпифизеолизе. В отличие от рентгенографии, предполагающей наличие малого количества статических проекций, предусматривает изучение области повреждения с различных точек, при разных положениях конечности.
- КТ и МРТ. Применяются при неоднозначных данных рентгенографии и ультрасонографии, в период подготовки к хирургическому вмешательству. Область поражения изучается в различных плоскостях. Создание объемной модели позволяет точно установить направление и выраженность смещения, подобрать оптимальную оперативную методику.
Переломы рук у детей чаще всего приходится дифференцировать с ушибами. Из-за повышения температуры тела, которое нередко наблюдается у пациентов младшей возрастной группы, может потребоваться исключение гематогенного остеомиелита.
Лечение переломов руки у детей
Помощь на догоспитальном этапе
Раны закрывают стерильной салфеткой, выполняют перевязку. При отсутствии патологической подвижности руку фиксируют косыночной повязкой. При подвижности костных фрагментов требуется иммобилизация шиной. К области поражения прикладывают холод – грелку с холодной водой либо полиэтиленовый пакет, завернутый в полотенце. При выраженном болевом синдроме дают обезболивающее средство. Ребенка срочно доставляют в травмпункт или травматологическое отделение.
Консервативная терапия
Лечение чаще консервативное. Госпитализация показана при открытых поражениях, диафизарных переломах, переломовывихах, смещении, требующем постоянного наблюдения или проведения хирургического вмешательства, значительном отеке с угрозой возникновения компартмент-синдрома, повреждении сосудов и нервов. Пациентам с открытыми травмами выполняют ПХО. Для коррекции положения отломков и фиксации фрагментов используют следующие методы:
- Репозиция. Производится под наркозом, у детей старшего возраста применяется местная анестезия. Показания к манипуляции определяются в соответствии с клиническими рекомендациями, учитывающими как способность детских костей к самостоятельной коррекции остаточных деформаций, так и риск развития осложнений при недостаточно точном сопоставлении отломков.
- Иммобилизация гипсовой повязкой. Вначале на руку накладывают лонгету с захватом 2 соседних суставов. После спадания отека (через 5-8 дней) осуществляют циркуляцию. При увеличении отека, появлении нарастающих болей, онемения пальцев лонгету ослабляют для восстановления кровообращения.
- Вытяжение. Клеевое либо скелетное вытяжение используют при травмах плечевой кости, которые плохо удерживаются с помощью гипса. Методика применяется у детей старше 4-5 лет, позволяет постепенно устранить смещение, фиксировать фрагменты в нужном положении. После образования первичной мозоли вытяжение снимают, руку фиксируют гипсом.
Детям назначают анальгетики, физиотерапию, ЛФК, витаминизированную диету. При ранах проводят антибиотикотерапию. Сроки иммобилизации определяют с учетом расположения перелома, возраста ребенка. Продолжительность фиксации при травмах руки у детей не превышает 1,5 месяцев, в среднем составляет около 3 недель. После снятия гипса продолжают ЛФК, физиотерапевтическое лечение. Массаж выполняют осторожно, без воздействия на область перелома, чтобы не допустить избыточной оссификации.
Хирургическое лечение
Показаниями к оперативному вмешательству являются две или три безуспешных попытки репозиции, интерпозиция мягких тканей между костными фрагментами, обширные открытые повреждения, неправильно сросшиеся переломы с угрозой развития деформации, тугоподвижности сустава. Пластины и другие массивные металлоконструкции у детей используют редко. Предпочтительными способами фиксации являются:
- внедрение одного отломка в другой;
- прошивание капроном, шелком или кетгутом;
- металлоостеосинтез проволокой, спицей Киршнера или внутрикостным штифтом;
- остеосинтез с использованием костного штифта из собственной кости больного, гомо- или гетерокости.
Чаще всего операции требуются при переломах диафиза плеча и предплечья со значительным смещением отломков, внутрисуставных и околосуставных травмах нижней части плеча. В послеоперационном периоде осуществляются те же реабилитационные мероприятия, что при консервативном ведении.
Прогноз
Исход обычно благоприятный. Кости хорошо срастаются, псевдоартрозы образуются крайне редко. Остаточные деформации со временем компенсируются, особенно в младшем возрасте. Объем лечения увеличивается при позднем обращении – отломки у детей очень быстро консолидируются, на второй неделе и позже для устранения смещения может потребоваться операция. Прогноз ухудшается при переломовывихах, внутрисуставных переломах со смещением, повреждении сосудисто-нервного пучка.
Профилактика
В основе профилактики лежат мероприятия по снижению уровня травматизма. Важными задачами являются создание безопасной среды, контроль техники безопасности при занятиях спортом, обучение правилам поведения, снижающим вероятность травм. Родителям необходимо внимательно относиться к жалобам детей на боли и другие симптомы после травмы, обращаться за специализированной помощью при малейшем подозрении на перелом.
Источник
