Перелом пояснично крестцового отдела позвоночника мкб 10
Содержание
- Описание
- Дополнительные факты
- Классификация
- Симптомы
- Диагностика
- Лечение
Другие названия и синонимы
Перелом поясничного позвонка.
Названия
Название: Перелом поясничного отдела позвоночника.
Перелом поясничного отдела позвоночника
Описание
Перелом поясничного отдела позвоночника. Нарушение целостности одного или нескольких поясничных позвонков в результате травмы. Причиной обычно становится чрезмерное насильственное сгибание позвоночника при падении пациента на ноги или на ягодицы либо падение тяжелого груза на согнутую спину. Проявляется болью, ограничением движений, напряжением мышц и локальным отеком. При повреждении спинного мозга наблюдаются параличи, парезы, нарушение функций тазовых органов. Для уточнения диагноза назначают рентгенографию, КТ, МРТ и другие исследования. Лечение неосложненных переломов чаще консервативное, осложненных – оперативное.
Дополнительные факты
Перелом поясничного отдела позвоночника – повреждение поясничных позвонков вследствие травмы. Как правило, страдает верхняя малоподвижная часть поясничного отдела – I-III поясничные позвонки. Обычно повреждение образуется вследствие чрезмерного насильственного сгибания позвоночника, разгибательные переломы наблюдаются крайне редко. В зависимости от направления воздействующей силы может возникать несколько видов повреждений, наиболее распространенным из них является компрессионный перелом позвонков.
Возможен изолированный перелом тела, перелом позвонка с повреждением дисков, спинного мозга и нервных корешков и сочетания с повреждениями других анатомических отделов: переломами верхнегрудных позвонков, переломами таза, переломами костей конечностей, ЧМТ, разрывом мочевого пузыря, тупой травмой живота и повреждением почки. Лечение переломов позвонков без повреждения спинного мозга осуществляют травматологи, с повреждением спинного мозга – нейрохирурги.
 Перелом поясничного отдела позвоночника
Перелом поясничного отдела позвоночника
Классификация
С учетом особенностей повреждения выделяют три типа переломов поясничных позвонков:
• Компрессионный перелом. Сопровождается сдавлением, раздроблением и клиновидным сплющиванием переднего отдела позвонка. Выделяют три степени компрессии: 1 степень – уменьшение высоты тела на 1/3 или менее, 2 степень – уменьшение высоты тела на 1/3-1/2, 3 степень – уменьшение высоты тела на 1/2 или более. Чаще страдает один позвонок, реже наблюдается повреждение нескольких соседних позвонков. Дужки, суставные отростки и межпозвонковые диски при таких переломах не страдают. Подобные повреждения часто возникают при падениях с высоты, при падении на ноги возможно сочетание с переломом пяточных костей, при падении на ягодицы – с переломом таза.
• Раздробленный (оскольчатый) перелом. Сопровождается вклиниванием переднего края вышележащего позвонка в тело нижележащего. Межпозвонковый диск разрушается, краевой отломок позвонка выдвигается кпереди. Иногда фрагмент тела смещается кзади, вызывая повреждение спинного мозга.
• Переломовывих. Сопровождается смещением верхних отделов позвоночника кпереди. Сочетается со сдвигом межсуставных поверхностей или с повреждением суставных отростков и дужек. Осложняется ушибом, сдавлением или разрывом нервных корешков и спинного мозга.
В зависимости от состояния нервных структур переломы позвоночника делят на неосложненные (без повреждения нервных структур) и осложненные (со сдавлением или разрушением нервных структур). Нужно учитывать, что в первые дни после травмы нерезко выраженная неврологическая симптоматика может выявляться даже при неосложненных переломах позвоночника.
С учетом особенностей поврежденного позвонка различают травматические и патологические переломы. Травматические повреждения образуются в неизмененном позвонке в результате интенсивного травматического воздействия. Патологические переломы возникают в позвонке, пораженном каким-либо патологическим процессом (опухолью, туберкулезом, остеопорозом) и являются результатом незначительной, порой незаметной травмы.
Симптомы
В анамнезе выявляется воздействие по оси позвоночника в сочетании с его сгибанием (падение на спину тяжелого предмета, падение с большой высоты, реже – падение с высоты человеческого роста на ягодицы). В момент травмы часто отмечается задержка дыхания. Пациент жалуется на боли в области поражения и отмечает усиление боли при сгибании и поворотах туловища. Движения ограничены. Выявляется напряжение мышц спины, локальный отек и выстояние остистого отростка позвонка. Пальпация области повреждения и постукивание по остистому отростку болезненны.
У некоторых пациентов (как с повреждением, так и без повреждения спинного мозга) сразу после травмы возникает клиника паралитической непроходимости кишечника, проявляющаяся отсутствием стула и газов, вздутием живота, тошнотой и рвотой. При повреждении нервных корешков и спинного мозга выявляется неврологическая симптоматика различной степени выраженности – от локальной гипестезии, снижения или повышения отдельных рефлексов и слабости некоторых мышц до полной потери чувствительности и паралича ниже места повреждения. Может наблюдаться нарушение дефекации и мочеиспускания.
Отличительной особенностью патологических компрессионных переломов является стертая клиническая симптоматика. Интенсивное травматическое воздействие в анамнезе отсутствует, задержка дыхания в момент травмы не выявляется, боли незначительны. Иногда из-за слабо выраженного болевого синдрома пациенты с патологическими переломами подолгу не обращаются за медицинской помощью и оказываются на приеме у врача уже после сращения позвонка. При обследовании пациентов с остеопорозом могут выявляться множественные сросшиеся переломы, обуславливающие образование старческого горба.
Симптоматика при оскольчатых переломах напоминает клинические проявления травматических компрессионных переломов, однако все признаки повреждения позвоночника проявляются более ярко. В большинстве случаев выявляются неврологические нарушения различной степени выраженности. Часто наблюдается парез кишечника и задержка мочеиспускания. У некоторых пациентов развивается травматический шок.
Ассоциированные симптомы: Рвота. Тошнота.
Диагностика
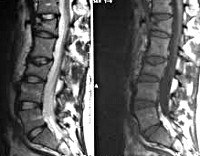
Всем больным с переломами позвонков назначают рентгенографию поясничного отдела позвоночника в двух проекциях. Наиболее информативен боковой снимок, на котором выявляется снижение высоты передних отделов позвонка. Для оценки состояния нервных структур пациентов направляют на консультацию к нейрохирургу или неврологу. Используют МРТ позвоночника, позволяющее выявить наличие или отсутствие и степень повреждения нервных структур. При необходимости проводят КТ позвоночника, электрофизиологические исследования, миелографию и ликвородинамические пробы.
Лечение
Лечение осуществляют в условиях отделения травматологии или нейрохирургии. Лечебную тактику определяют в зависимости от типа перелома и степени компрессии. Всем больным выполняют паравертебральную блокаду. Пациентам с 1 степенью компрессии позвонка назначают постельный режим сроком на 8 недель. Под матрас подкладывают щит, по поясницу – небольшой валик. С первых дней проводят ЛФК, с 10 дня начинают легкий массаж и тепловые процедуры.
При тяжелой компрессии осуществляют постепенную реклинацию, используя кровать со щитом и подкладывая под поясничную область валики, постепенно увеличивающиеся в объеме, а затем накладывают пластиковый или гипсовый корсет. Такой способ лечения переносится легче, чем одномоментная форсированная реклинация, и реже провоцирует парез кишечника. При паралитической непроходимости кишок назначают гипертонические и сифонные клизмы, проводят повторные промывания желудка, внутривенно вводят глюкозу и физраствор.
При переломовывихах и оскольчатых переломах без повреждения спинного мозга осуществляют скелетное вытяжение, после вправления вывиха производят этапную реклинацию, а затем накладывают корсет. Всем больным с переломовывихами, оскольчатыми и компрессионными повреждениями назначают ЛФК и делают повторные рентгенограммы для оценки состояния поврежденных позвонков и степени консолидации перелома.
Хирургическое вмешательство показано при компрессии нервных структур и нестабильности позвоночника. В ходе операции проводят декомпрессию спинного мозга и нервных корешков, при необходимости удаляют мелкие отломки и осуществляют один из видов остеосинтеза: транспедикулярную фиксацию, фиксацию пластинами, межпозвонковую фиксацию кейджами или межтеловой спондилодез. В послеоперационном периоде назначают антибиотики, анальгетики, ЛФК и физиотерапию.
Источник
Диагностические критерии травмы:
– боль в области повреждения;
– боль при движении головой, конечностями;
– потеря чувствительности (болевой и/или тактильной) в зависимости от уровня повреждения спинного мозга;
– нарушения функций позвоночника, преимущественно сгибания;
– парезы/параличи;
– характерная поза больного – стремление распрямить и вытянуть позвоночник, из-за чего фигура становится неестественно прямолинейной («как аршин проглотил»). Попытка сесть вызывает боль в спине, поэтому пациент, упираясь руками в кушетку, старается распрямить позвоночник и приподнять таз. Таким образом, опора туловища не на седалищные бугры, а на руки больного (поза Томпсона);
– при пальпации болезненность при надавливании на остистые отростки позвонков в зоне перелома. Следует отметить, что болезненность никогда не бывает локальной, а охватывает 3-4 позвонка, поскольку развивается сочетанное повреждение позвонка, межпозвонковых дисков и связок.
Критерии стабильности травмы:
– больной в сознании;
– не жалуется на боль в позвоночнике;
– отсутствует неврологическая симптоматика;
– нет ригидности мышц спины;
– больной подвижен.
Критерии нестабильности травмы:
– отсутствие сознания;
– боль хотя бы в одном из отделов позвоночника;
– ригидность мышц спины;
– снижение болевой и/или тактильной чувствительности;
– наличие параличей и/или парезов;
– расстройство функции тазовых органов.
Признаки поперечного повреждения спинного мозга:
– обездвиженность, потеря чувствительности и тонуса конечности;
– отсутствие защитных реакций даже при воздействии очень сильных болевых раздражителей;
– в некоторых случаях нарушение сознания, непроизвольное мочеиспускание или дефекация;
– снижение артериального давления.
– кифотическая деформация (с выстоянием остистого отростка неповрежденного и западением отростка поврежденного позвонка);
– напряжение длинных мышц спины;
– локальная болезненность в зоне перелома, совпадающая с болью при нагрузке по оси позвоночника, при подъеме головы или ног, кашле, попытке сесть;
– вынужденное (на спине) положение в постели.
Переломы дужек и отростков (поперечных, суставных, остистых):
1. Ограничение движений.
2. Локальная болезненность и припухлость в зоне перелома – по средней линии (острый отросток) или паравертебрально (перелом дужек, отростков):
– при переломах остистых отростков – усиление болей при сгибании и ослабление при разгибании позвоночника;
– при переломах поперечных отростков – усиление болей при сгибании или повороте в здоровую сторону, иногда сколиоз с выпячиванием в поврежденную сторону;
– при переломах суставных отростков – сколиоз с выпуклостью в поврежденную сторону;
– при переломах дужек – гематома в зоне перелома и болезненность при движениях.
Диагностические критерии при переломах костей таза:
– боль в области крестца и промежности;
– надавливание на лонное сочленение и гребни подвздошных костей болезненно;
– вынужденное положение в постели на спине с разведением полусогнутых ног (положение «лягушки»);
– невозможность поднять ногу (симптом «прилипшей пятки»), сесть, а тем более ходить или стоять;
– гематома, отечность, резкая болезненность в зоне перелома, совпадающая с болью при попытке сближения или разведения крыльев таза.
Перечень основных и дополнительных диагностических мероприятий:
1. Оценка уровня сознания по шкале комы Глазго. Максимальная оценка по шкале Глазго – 15 баллов (сознание не изменено), минимальная – 3 балла (смерть мозга).
2. Оценка состояния жизненно важных функций организма.
3. Проведение неврологического осмотра – оценка сенсорной и моторной функции конечностей, нормальных и патологических рефлексов.
Источник
Рубрика МКБ-10: S32.8
МКБ-10 / S00-T98 КЛАСС XIX Травмы, отравления и некоторые другие последствия воздействия внешних причин / S30-S39 Травмы живота, нижней части спины, поясничного отдела позвоночника и таза / S32 Перелом пояснично-крестцового отдела позвоночника и костей таза
Определение и общие сведения[править]
Травмы таза
Повреждения костей таза относятся к группе тяжелых травм, которые чаще всего сопровождаются:
• шоком, обусловленным раздражением богатой рефлексогенной зоны и массивным кровотечением в ткани из губчатых костей (более 2 л);
• обширной забрюшинной гематомой, поднимающейся до околопочечной клетчатки, которая может обусловить напряжение мышц живота и симптомы раздражения брюшины.
Классификация
Среди множества разнообразных сочетаний переломов костей, разрывов сочленений, переломовывихов в области крестцово-подвздошного и тазобедренного суставов выделены следующие виды переломов таза:
1. Краевые переломы отделов таза, участвующих в образовании тазового кольца:
а) отрывы передневерхней и передненижней ости подвздошной кости;
б) продольные и поперечные переломы крыла подвздошной кости;
в) переломы крестца ниже крестцово-подвздошного сочленения;
г) переломы копчика.
2. Переломы костей тазового кольца без нарушения непрерывности его:
а) односторонний или двусторонний перелом одной и той же ветви лобковой кости;
б) односторонний или двусторонний перелом седалищной кости;
в) перелом лобковой ветви, с одной стороны, и седалищной – с другой.
3. Переломы костей тазового кольца с нарушением непрерывности его и разрывы сочленений:
А. Переднего отдела:
а) односторонний и двусторонний переломы обеих ветвей лобковой кости;
б) односторонний и двусторонний переломы лобковой и седалищной костей (в форме бабочки);
в) разрывы симфиза.
Б. Заднего отдела:
а) продольный перелом подвздошной кости (изолированный перелом наблюдается редко, обычно перелом бывает комбинированный);
б) разрыв крестцово-подвздошного сочленения (как правило, в сочетании с переломом крестца или подвздошной кости).
4. Комбинированные переломы переднего и заднего отделов:
а) односторонний и двусторонний вертикальные переломы типа Мальгеня;
б) диагональный перелом;
в) различные сочетания переломов костей и разрывов синостозов переднего и заднего отделов таза.
5. Переломы вертлужной впадины:
а) перелом края вертлужной впадины с вывихом и без вывиха бедра;
б) изолированный перелом дна вертлужной впадины и У-образного хряща у детей;
в) перелом вертлужной впадины в сочетании с переломом других отделов таза:
1) без центрального подвывиха или вывиха бедра;
2) с центральным подвывихом или вывихом бедра (Каплан А.В.).
Все перечисленные переломы могут быть со смещением и без смещения отломков.
Этиология и патогенез[править]
Наиболее типичны следующие механизмы повреждения костей таза и их комбинации:
1. Прямой задний удар – приводит к наружной ротации крыльев подвздошных костей, разрыву симфиза, передних крестцово-подвздошных связок. Феномен «открытой книги».
2. Прямой передний удар – двусторонний перелом лобковых и седалищных костей, передне-задняя компрессия
3. Латеральная компрессия, компрессионный перелом боковых масс крестца, разрыв задних крестцово-подвздошных связок, перелом переднего полукольца, однако связки тазового дна могут быть интактны. При форсированной латеральной компрессии происходит внутренняя ротация контактной половины таза с вертикальным ротационным смещением ацетабулярной зоны и переднего полукольца с укорочением конечности и наружной ротацией контралатеральной половины таза.
4. Сочетание наружной ротации и отведения становится причиной сверхтяжелой травмы – отрыва половины таза.
5. Вертикальная компрессия – срезающее смещение костей таза при падении с высоты
Клинические проявления[править]
Переломы тазового кольца без нарушения его непрерывности
Механизм этих нарушений обычно прямой. Больные жалуются на боли в зоне лонных костей (при переломе лонных костей) или в промежности (при травме седалищных костей) на стороне повреждения. Боль усиливается при попытке движения ногой. Характерным является симптом Габая – при повороте со спины на бок больной поддерживает ногу поврежденной стороны таза голенью или стопой здоровой ноги, при повороте из бокового положения на спину больной сохраняет это фиксированное положение обеих ног. Сдавление таза в боковых и передне-заднем направлениях, а также пальпация лобка или седалищных бугров вызывают боль в зоне перелома. В ряде случаев может определяться положительный симптом «прилипшей пятки». Переломы костей таза с нарушением непрерывности тазового кольца Механизм повреждений, как правило, непрямой. Разрывы симфиза, кроме того, могут быть результатом родовой травмы.
• При повреждении переднего полукольца больные жалуются на боль в тазовой области и промежности. Движение ногами вызывает усиление болей; положение вынужденное. При переломе верхней ветви лобковой и седалищной костей ноги слегка согнуты в тазобедренных и коленных суставах, бедра разведены – положение «лягушки» (симптом Волковича). При переломе вблизи симфиза и его разрывах бедра сведены и слегка согнуты; попытка развести их вызывает резкую боль. Симптом «прилипшей пятки» резко положителен. Пальпация в области лобка и седалищных бугров болезненная. Передне-заднее и боковое сдавление таза усиливает боли в зоне перелома. Резкое усиление болей отмечается и при попытке раздвинуть половины таза за передневерхние ости подвздошных костей.
• Изолированные повреждения заднего полукольца. При осмотре этого повреждения выявляется следующее: таз больного несколько повернут таким образом, что больной практически лежит на здоровом боку. Активные движения ноги на стороне повреждения ограничены и болезненны. При пальпации отмечается болезненность в области повреждения.
Повреждения с одновременным нарушением переднего и заднего полуколец (перелом типа Мальгеня)
Механизм повреждения всегда прямой. Кроме болей в зоне травмы, отмечается резкое нарушение функции нижних конечностей. Смещение половин таза вверх определяется сравнением расстояний от мечевидного отростка до передневерхних остей с обеих сторон.
Переломы других и неуточненных частей пояснично-крестцового отдела позвоночника и костей таза: Диагностика[править]
У каждого больного с переломом таза необходимо прежде всего исключить повреждение органов брюшной полости, почек, селезенки, мочевого пузыря и мочеиспускательного канала. Эти повреждения чаще встречаются при множественных переломах таза, однако и при относительно несложных переломах таза могут наблюдаться травмы внутренних органов.
Краевые переломы, как правило, возникают при прямом механизме травмы, кроме того, переломы крыла подвздошной кости возможны при непродолжительном сдавлении таза; переломы передневерхней ости могут быть отрывными при резком напряжении мышц (например, во время беговых упражнений, игровых видов спорта и др.). Переломы крестца ниже крестцово-подвздошного сочленения и копчика часто возникают при падении на ягодицы.
• При отрыве передневерхней ости отмечаются болезненность в области повреждения, локальная припухлость. Под действием портняжной мышцы и мышцы, натягивающей широкую фасцию бедра, отломок смещается книзу и кнаружи, благодаря чему создается ложное впечатление укорочения конечности. В ряде случаев может быть выражен симптом «заднего хода» Лозинского, состоящий в следующем: при попытке согнуть ногу в тазобедренном суставе во время шага вперед возникает резкая боль в области перелома вследствие напряжения прикрепляющихся к ости мышц. В то же время движение ногой назад вызывает значительно меньшую боль, поэтому больной предпочитает «ходить спиной вперед».
• Переломы подвздошной кости с повреждением верхнего отдела вертлужной впадины (перелом Дювернея) вызывают боль в области крыла подвздошной кости, усиливающуюся при напряжении косых мышц живота, а также ограничение движений в тазобедренном суставе на стороне повреждения. Давление на крыло подвздошной кости сопровождается значительной болью, при этом иногда выявляется ее подвижность и костная крепитация. Под действием тяги мышц крыло может смещаться вверх, что определяется укорочением расстояния от мечевидного отростка до передневерхней ости.
Дифференциальный диагноз[править]
Переломы других и неуточненных частей пояснично-крестцового отдела позвоночника и костей таза: Лечение[править]
Лечение повреждений костей таза сводится к обезболиванию зоны поражения и разгрузке этой области. После внутритазовой анестезии больным, если нет противопоказаний (например, повреждение мочевого пузыря, забрюшинная гематома и др.), следует наложить скелетное вытяжение. Такое вытяжение, как иммобилизирующий фактор, на этом этапе также служит важным противошоковым мероприятием. Помимо этого, чрезвычайно важно одновременно производить переливание крови, целью которого, наряду с борьбой с шоком, является определение степени восстановления потерянной крови. Борьба с шоком у больных должна начинаться как можно раньше и проводиться комплексно.
• При переломах и отрывах передней верхней ости после обезболивания для расслабления мышц, прикрепляющихся к ости, пораженную ногу больного укладывают на стандартную шину в положении легкого отведения. Срок иммобилизации – 2 нед.
• При повреждении тазового кольца без нарушения его непрерывности (перелом лобковой или седалищной кости) больного укладывают на жесткую постель с несколько разведенными и полусогнутыми ногами (поза Волковича), под которые подводится ватно-марлевый валик (для лучшего расслабления мышц). Срок постельного режима – 4-5 нед.
• Перелом подвздошной кости с повреждением верхнего отдела вертлуж-ной впадины (перелом Дювернея). Под действием тяги мышц крыло подвздошной кости может смещаться вверх. Для расслабления мышц, прикрепляющихся к крылу, и создания покоя в области перелома ногу укладывают на шину Белера. В случае значительного смещения крыла подвздошной кости кнаружи добавляют положение больного на гамаке, подведенном под таз больного от нижних ребер до средней трети бедра. Гамак сдавливает таз в боковом направлении, тем самым достигается постепенная репозиция перелома. Срок постельного режима – 3 нед.
• Переломы костей таза с нарушением непрерывности тазового кольца:
а) при переломах переднего полукольца без смещения больного укладывают на жесткую постель в положение по Волковичу (постельный режим в течение 5-6 нед);
б) при разрыве симфиза наиболее распространенным является метод лечения на гамаке, концы которого перебрасываются через рамы и заканчиваются грузом, который подбирается с таким расчетом, чтобы обеспечить сближение половин таза
• Переломы костей таза с одновременным нарушением переднего и заднего полуколец (перелом Мальгеня):
а) при переломах без смещения больного укладывают на гамачок без перекрестной тяги, проводят скелетное или клеевое вытяжение за оба бедра на стандартных шинах грузом 4-5 кг на каждую ногу;
б) при смещении половины таза вверх и кнутри груз скелетного вытяжения за ногу на стороне смещения увеличивают до 10-14 кг. Вытяжение за эту ногу проводится в положении отведения. Гамачок в этом случае применяется только после низведения смещенной половины таза.
При отсутствии противопоказаний с первых дней после повреждений таза назначают восстановительное лечение, которое подразделяется на два-три периода. Длительность каждого лечебного периода определяется локализацией и характером перелома, состоянием больного, а также методом лечения и динамикой восстановительного процесса. Средства ЛФК применяют в зависимости от общего состояния больного (ориентировочно со 2-5-го дня после травмы).
Задачи средств восстановительной терапии на этапах лечения:
• Профилактика возможных осложнений со стороны внутренних органов.
• Профилактика явлений гиподинамии (гипотрофии мышц, тугоподвижности в суставах и др.).
• Тренировка мышц тазового пояса и нижних конечностей.
• Повышение психоэмоционального тонуса больного.
• Восстановление опороспособности нижних конечностей.
• Восстановление оптимального двигательного стереотипа.
Профилактика[править]
Прочее[править]
Источники (ссылки)[править]
“Реабилитация в травматологии [Электронный ресурс] : руководство / Епифанов В.А., Епифанов А.В. – М. : ГЭОТАР-Медиа, 2010. – (Серия “Библиотека врача-специалиста”).” – https://old.rosmedlib.ru/book/ISBN9785970416853.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
