Перелом шиловидных отростков височной кости

Симптомы перелома височной кости и его лечение
Переломы височной кости при травмах головы встречаются достаточно часто. У взрослых более чем в 90% случаев перелом височной кости сочетается с другими внутричерепными повреждениями и в 9% случаев с повреждениями шейного отдела позвоночника. Дорожно-транспортные происшествия являются причиной 31% переломов височной кости, среди других причин физическое насилие, падения, аварии мотоциклов и велосипедов, травмы пешеходов, огнестрельные раны. Используется две классификации переломов, но чаще всего они являются смешанными и косыми, не попадая полностью ни под одну из них.
Причины перелома височной кости:
• Продольные переломы составляют более 80% всех переломов височной кости. В большинстве случаев они вызваны воздействием поперечной силы на сосцевидный отросток или чешую височной кости. Слуховая капсула в большинстве случаев не страдает, а линия перелома проходит спереди и сбоку от нее.
• Поперечные переломы составляют около 20% всех переломов височной кости. Чаще всего они вызваны ударом в область лба или темени, но причиной может стать и удар в затылок. Часто страдает слуховая капсула, что приводит к повреждению улитки и полукружных каналов.
Диагностика:
• Анамнез:
– Причина травмы
– Направление силы
– Время травмы
– Сопутствующие симптомы (звон в ушах, головокружение, потеря слуха)
• Осмотр:
– Шкала комы Глазго
– Сопутствующие повреждения
– Симптом Бэттла
– Кровянистая или чистая оторея
– Парез/паралич черепных нервов
– Перфорация барабанной перепонки
• Дополнительное обследование:
– КТ височной кости высокого разрешения, оценка места перелома
– Аудиограмма (при возможности)
– Видеонистагмография/электронейрография (если выполнимы)
– Электромиграфия/тест на возбудимость лицевого нерва/электронейрография при повреждении лицевого нерва
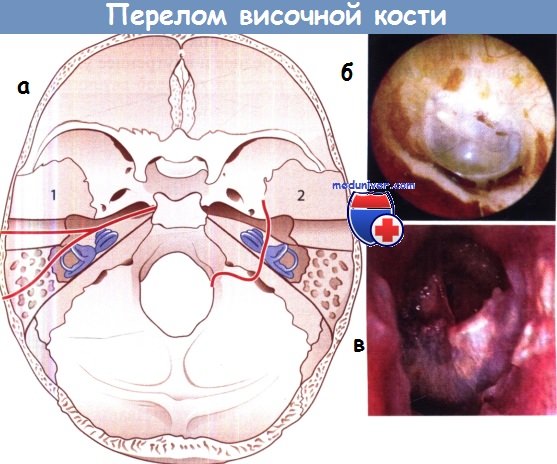
а – Переломы височной кости: 1 – продольные переломы; 2 – поперечный перелом.
б – Цереброспинальная жидкость (ЦСЖ) в барабанной полости после перелома височной кости.
в – Травматическая перфорация барабанной перепонки.
Классификация перелома височной кости
• Продольные переломы (80%):
– Кондуктивная тугоухость вследствие разрыва цепи слуховых косточек в области наковальне-стременного сустава. Возможны гемотимпанум и перелом наружного слухового прохода. Примерно у 20% пациентов развивается отсроченное поражение лицевого нерва, чаще в горизонтальном сегменте,
– Ушная ликворея встречается часто, но обычно является временной
– Часто встречаются разрывы барабанной перепонки
– Головокружение менее интенсивное
• Поперечные переломы (20%):
– Выраженная сенсоневральная тугоухость
– Часто встречается выраженное головокружение
– Повреждение лицевого нерва, которое в 50% случаев развивается моментально и является выраженным и постоянным
– Возможна отоликворея
– Разрывы барабанной перепонки встречаются редко
Лечение перелома височной кости
• Консервативное: пациент с отсроченным развитием паралича лицевого нерва ведется консервативно с использованием системных кортикостероидов на 10-14 дней (при отсутствии медицинских противопоказаний).
• Хирургическое: зависит от состояния лицевого нерва:
– Пациент с внезапным полным параличом лицевого нерва первоначально обследуется при помощи стимулятора лицевого нерва по Higler через 3-7 дней после травмы. Если возбудимость нерва сохранена, пациент остается под наблюдением.
– Если возможность возбуждения нерва утеряна в течение первой недели после травмы или при проведении электронейрографии в течение 2-3 недель отмечается поражение более 90%, пациенту предлагается оперативное лечение — декомпрессия лицевого нерва.
– Хирургическое вмешательство также может быть показано при наличии отоликвореи, которая не разрешается на фоне консервативного лечения более 14 дней.
Видео урок нормальной анатомии височной кости черепа
– Также рекомендуем “Симптомы инородного тела дыхательных путей у ребенка и его лечение”
Оглавление темы “Неотложные состояния у детей”:
- Симптомы перелома височной кости и его лечение
- Симптомы инородного тела дыхательных путей у ребенка и его удаление
- Симптомы инородного тела пищевода у ребенка и его удаление
- Симптомы крупа у ребенка и его лечение
- Симптомы эпиглоттита у ребенка и его лечение
- Симптомы стридора у ребенка и его лечение
- Остановка кровотечения изо рта и глотки у ребенка
- Симптомы заглоточного абсцесса у ребенка и его лечение
- Симптомы ранения неба у ребенка и его лечение
- Симптомы перелома костей лица и его лечение
Источник
Височная кость, расположенная между основанием и сводом черепа, выполняет жизненно важные функции и имеет сложное строение ‒ состоит из каменистой (пирамиды) и чешуйчатой части, пронизана многочисленными каналами и бороздами. Перелом височной кости, возникающий вследствие сильного удара, может привести к серьезным, порой необратимым последствиям.
Виды травмы
По характеру повреждения выделяют три вида переломов височной кости (фото можно посмотреть ниже).
- Поперечные. Диагностируются чаще всего, возникают при ударе в область виска или затылка. Линия перелома проходит по каменистой части всей длины кости, затрагивает все расположенные в ней структуры.
- Продольные. Как правило, становятся следствием прямого удара в теменную или затылочную области. Линия перелома затрагивает каменистую часть кости, а именно ‒ верхний край пирамиды, слуховую трубу (верхнюю часть), барабанную полость и наружное ухо.
- Атипичные (частичные). Линия перелома проходит через самые тонкие участки, а именно ‒ чешуйчатую часть костной структуры. Возможны микроскопические трещины костей и повреждения тканей головного мозга.

Симптомы
Повреждение височной кости, как и других структур опорно-двигательного аппарата, сопровождается общими симптомами: болью, отеком, кровотечением. Через костную структуру проходят крупные венозные узлы и внутренняя сонная артерия, поэтому потеря крови может быть значительной.
Перелом пирамиды височной кости сопровождается очаговой неврологической симптоматикой, а также ухудшением слуха и нарушением координации движений, поскольку кость анатомически связана с наружным и внутренним ухом, системой вестибулярного аппарата.
Основными клиническими проявлениями травмы выступают:
- кровотечение из уха;
- образование гематом и появление темных синяков на коже, крупное кровоизлияние под кожу в области уха;
- вытекание цереброспинальной мозговой жидкости из уха;
- частичный или полный паралич лицевых мышц;
- выраженное нарушение остроты слуха;
- нарушение равновесия и координации движений (функций вестибулярного аппарата).
 По степени тяжести повреждение классифицируют на 3 группы:
По степени тяжести повреждение классифицируют на 3 группы:
- первая ‒ пациент в сознании, работа головного и спинного мозга не нарушена, расстройства неврологического характера отсутствуют;
- вторая ‒ отмечаются неврологические расстройства, пострадавший от нескольких часов до двух суток может находиться в бессознательном состоянии;
- третья ‒ пострадавший находится в коме, отмечаются тяжелые неврологические расстройства.
Клинические проявления перелома также могут отличаться в зависимости от вида травмы.
Поперечный
Поперечный перелом височной кости ‒ самая тяжелая травма, после которой пострадавший, как правило, находится без сознания несколько часов или суток.
Травма сопровождается:
- поражением лицевого и отводящего нерва (паралич лицевых мышц, косоглазие и прочие проявления пареза развиваются через несколько часов после повреждения и выявляются даже у человека, находящегося без сознания);
- возникновением гематотимпанума (скопление геморрагического экссудата в барабанной полости);
- вытеканием спинномозговой жидкости из уха и носа;
- ухудшением (тугоухость) или полной утратой слуха (может быть неполное, полное и необратимое, зависит от тяжести травмы);
- нарушением функций вестибулярного аппарата (пациент падает, не может стоять или идти);
- головокружением, иллюзией вращения окружающих предметов, тошнотой и рвотой (не связаны с приемом пищи).
Продольный
 Продольный перелом правой височной кости или левой сопровождается менее выраженными клиническими проявлениями по сравнению с поперечной травмой. При таком переломе не смещаются костные отломки, что отличает повреждение от других видов травм.
Продольный перелом правой височной кости или левой сопровождается менее выраженными клиническими проявлениями по сравнению с поперечной травмой. При таком переломе не смещаются костные отломки, что отличает повреждение от других видов травм.
Чаще всего продольный перелом сопровождается повреждением барабанной перепонки. Если же перепонка не повреждается, она приобретает синюшно-бордовый оттенок из-за скапливающихся внутри кровяных сгустков. У некоторых пациентов возникает кровотечение из уха. При тяжелой травме повреждается твердая мозговая оболочка, что проявляется вытеканием спинномозговой жидкости.
Атипичный
У пациента могут отмечаться:
- симптомы периферического паралича лицевого нерва;
- кровотечение из наружного слухового хода;
- тугоухость;
- периодические головокружения (в основном при резких поворотах головы в стороны).
Вестибулярная функция при атипичных переломах, как правило, не нарушается.
Сопутствующие осложнения
Любой вид перелома может осложняться:
- сотрясением головного мозга;
- кровоизлиянием в среднюю либо заднюю черепную ямку;
- повреждением структур среднего и внутреннего уха, барабанной перепонки.
В отличие от других травм, перелом височной кости обычно сопровождается тяжелым сотрясением головного мозга. У пациента могут отмечаться спутанность сознания, расстройства речи, нарушение глазодвигательной функции, разная ширина зрачков.
 Кровоизлияние в среднюю черепную ямку вызывает паралич практически всех черепных нервов, нарушение зрения и слуха, кровотечение из уха, носа, ротоглотки.
Кровоизлияние в среднюю черепную ямку вызывает паралич практически всех черепных нервов, нарушение зрения и слуха, кровотечение из уха, носа, ротоглотки.
Кровоизлияние в задней черепной ямке сопровождается расстройством сердечной и дыхательной деятельности. В этом случае высок риск летального исхода, пострадавший может не прийти в сознание.
Повреждение структур внутреннего и среднего уха, нарушение целостности барабанной перепонки сопровождаются кровотечением из наружного слухового прохода, утратой слуха.
Диагностика
Для постановки точного диагноза проводится визуальный осмотр и рентгенография. Если на рентгене линия перелома не видна, пациенту делают дополнительные снимки кости в медиальной, косой и боковой проекциях. Также может потребоваться проведение компьютерной томографии, консультация невролога и оториноларинголога.
Лечение
При повреждении височной кости пострадавшему нужно оказать первую помощь: наложить стерильную повязку на голову и срочно доставить человека в ближайшее стационарное отделение (реанимационное или нейрохирургическое).
При травме с признаками повреждения наружного слухового прохода запрещено промывать ухо или закапывать в него какие-либо растворы.
При открытой черепно-мозговой травме и наличии гематомы в полости черепа проводится хирургическое лечение ‒ удаление костных обломков и инородных тел, вскрытие и откачивание гематом.
Если у пациента в момент получения травмы был гнойный отит или заболевание развилось в посттравматическом периоде, также показано хирургическое вмешательство ‒ расширенная мастоидотомия. Операция осуществляется в профилактических целях, поскольку инфицированное среднее ухо может стать причиной развития гнойного воспаления головного мозга (менингита).
 Если повреждены структуры внутреннего уха или барабанная перепонка, операция проводится только после стабилизации всех функций организма, устранения симптомов сотрясения или ушиба головного мозга.
Если повреждены структуры внутреннего уха или барабанная перепонка, операция проводится только после стабилизации всех функций организма, устранения симптомов сотрясения или ушиба головного мозга.
При выраженном косметическом дефекте оптимальный срок для проведения операции ‒ 3-6 месяцев после получения травмы. В более поздние сроки проведение операции будет более сложным из-за сформировавшихся грубых шрамов и костных выростов.
Если показания к операции отсутствуют, проводится консервативное лечение. Медикаментозная терапия включает назначение:
- Наркотических и ненаркотических анальгетиков ‒ для купирования болевого синдрома.
- Осмотических диуретиков ‒ для профилактики отека головного мозга.
- Антибиотиков ‒ с целью предотвращения вторичных инфекционных осложнений.
- Нейропротекторов, витаминов группы В, ноотропных средств ‒ для устранения неврологической симптоматики.
- Противорвотных препаратов центрального действия ‒ для купирования приступов тошноты и рвоты.
- Транквилизаторов либо снотворных препаратов ‒ если у пациента отмечается повышенная возбудимость.
Сколько лечить пациента, решает доктор с учетом степени тяжести повреждений и ответа организма пострадавшего на проводимую терапию.
Последствия
Последствия и исход перелома не всегда предсказуемы и зависят от многих факторов, включая тяжесть и характер травмы, скорость обращения за медицинской помощью и правильность проводимой терапии, индивидуальные особенности пациента (возраст, наличие сопутствующих патологий).
При удачном исходе у пациента восстанавливаются основные функции, возможны остаточные явления, проявляющиеся незначительными нарушениями работы вестибулярного аппарата.
 При сильном повреждении костной структуры возможны более тяжелые последствия:
При сильном повреждении костной структуры возможны более тяжелые последствия:
- нарушение или утрата (при повреждении внутреннего уха) слуха;
- выраженное нарушение функций вестибулярного аппарата, проявляющееся частой тошнотой, рвотой, головокружениями;
- развитие гнойного менингита в случае вторичного инфицирования;
- ранние и поздние неврологические нарушения, связанные с поражением слуховых и лицевых нервов, органическими поражениями структур головного мозга (расстройства памяти, психики);
- реактивный менингит при просачивании крови в структуры головного мозга, протекающий тяжело и стремительно, нередко с летальным исходом;
- кровоизлияние в полость черепа, приводящее к летальному исходу при отсутствии своевременного хирургического лечения.
Особенности у детей
Черепно-мозговые травмы у детей встречаются значительно чаще. Перелом височной кости у ребенка особенно опасен. Дело в том, что после повреждения височной кости при отите среднего уха инфекция легко распространяется на головной мозг, что приводит к развитию менингита.
Поскольку дети более подвержены инфекционным болезням ЛОР-органов, в том числе отитам, всегда существует риск гнойного воспаления мозга. Именно поэтому важно регулярно проходить профилактические осмотры у оториноларинголога и немедленно обращаться к доктору, если ребенок жалуется на болезненные ощущения в ухе.
В некоторых случаях для предотвращения инфицирования проводится постановка специального трансплантата, замещающего поврежденные костные структуры.
Перелом височной кости может стать причиной глухоты, привести к летальному исходу при инфекционных осложнениях и развитии реактивного менингита. Принимая во внимание тяжелые последствия, которые могут возникнуть после травмы, пострадавший с переломом или подозрением на него должен быть немедленно госпитализирован.
Источник
Шилоподъязычный синдром – это симптомокомплекс, развивающийся при аномалиях размеров/расположения шиловидного отростка либо кальцификации шилоподъязычной связки. Клинически проявляется болью в шее с иррадиацией в горло, ухо, ВНЧС, подбородок, дисфагией. Возможны пароксизмальные цефалгии, головокружение, обмороки. Критериями диагностики являются данные пальпации, КТ шиловидного отростка, УЗИ и КТ-ангиографии сосудов шеи. Консервативная тактика включает инъекционные блокады, прием НПВС, проведение фонофореза. При неэффективности осуществляется хирургическое иссечение измененного отростка или связки.
Общие сведения
Шилоподъязычный синдром (синдром удлиненного шиловидного отростка) был подробно изучен и описан в 1937 г. американским отоларингологом У. Иглом, поэтому также носит его имя – синдром Игла. Анатомические изменения шиловидного отростка встречаются у 18–30% взрослых людей, однако клинические проявления развиваются только у 1–5%. Чаще с этим заболеванием сталкиваются женщины, средний возраст обращения составляет 50-60 лет. Шилоподъязычный синдром относится к мультидисциплинарным проблемам, объединяющим неврологию, стоматологию, отоларингологию.

Шилоподъязычный синдром
Причины
Синдром Игла развивается вследствие изменения структур шилоподъязычного комплекса (ШПК), а именно − шиловидного отростка височной кости (ШОВК), шилоподъязычной связки (ШС) или подъязычной кости. Аномалии ШОВК связаны с его удлинением или неправильным расположением – отклонением, искривлением. Патологические изменения связки обусловлены ее обызвествлением (неполным/полным, одно- или двусторонним). Анатомические дефекты подъязычной кости представлены увеличением боковых отростков – рогов.
Провоцировать развитие шилоподъязычного синдрома могут:
- перелом шиловидного отростка;
- травмы глотки;
- дисфункция прикрепленных к отростку мышц;
- тонзиллэктомия;
- болезнь Форестье.
Патогенез
Шиловидный отросток отходит от нижнего полюса височной кости, направлен вниз и кпереди. Он расположен в тесной анатомической близости к стенке глотки, внутренней и наружной сонным артериям, яремной вене, черепным нервам (подъязычному, языкоглоточному, добавочному).
У детей ШОВК представляет собой хрящевое образование, которое с возрастом подвергается оссификации. В случае задержки процесса окостенения, под действием тяги прикрепленных к шиловидному отростку мышц он вытягивается в длину или отклоняется в какую-либо сторону. Окостенение связки может быть обусловлено наличием в ней элементов эмбрионального хряща, который со временем подвергается кальцификации. Если оссификация одновременно охватывает ШОВК и ШС, то образуется гипертрофированный костный конгломерат – мегастилоид.
Гипертрофия или деформация ШОВК приводит к контакту костного образования с сосудисто-нервным пучком. Его раздражение или компрессия способствует возникновению упорного болевого синдрома в области шеи и ротоглотки, нарушений глотания, расстройств кровообращения в каротидном бассейне. Возникает шилоподъязычный синдром.
Классификация
Клиническая симптоматика синдрома Игла зависят от того, какие анатомические образования подвергаются раздражению гипертрофированным шилоподъязычным комплексом. Выделяют 2 варианта синдрома:
- шиловидно-глоточный (классический) – связан с раздражением ветвей языкоглоточного нерва, характеризуется упорными болевыми ощущениями;
- шиловидно-каротидный (синдром сонной артерии) – развивается при вовлечении в патологический процесс сонных артерий, сопровождается цереброваскулярными проявлениями.
Симптомы
Шиловидно-глоточный синдром
Ведущей жалобой пациентов с данной разновидностью шилоподъязычного синдрома служат постоянные болевые ощущения, которые имеют разнообразный характер и локализацию. Чаще боль тупая, односторонняя, первично возникает в подчелюстной области, иррадиирует в корень языка, ВНЧС, ухо. Обычно боль нарастает постепенно, со временем принимая разлитой характер. Возможно острое возникновение болевого синдрома, которое пациенты связывают со значительным физическим усилием, переохлаждением. При кашле, поворотах головы боль становится резкой, колющей.
Значительная часть пациентов с шилоподъязычным синдромом отмечают затруднения глотания, ощущение инородного тела (чувство застрявшей косточки, комка в горле), боль при глотании. В редких случаях возникают парестезии языка, гиперсаливация, изменения голоса.
Шиловидно-каротидный синдром
При заинтересованности сонной артерии беспокоит боль в шее, цефалгия (в темени, висках, затылке, окологлазничной области). Боли усугубляются при поворотах шеи, наклонах головы, в неудобной позе во время сна. На фоне шейно-лицевых болей периодически возникают приступы головокружения, потемнения в глазах, синкопальные состояния. Возможны эпизоды сердцебиения, тошнота. Иногда пациенты сами нащупывают болезненный вырост в области небной миндалины.
Осложнения
Практически все больные отмечают снижение работоспособности, упадок сил и настроения, нарушение сна. Наиболее грозными осложнениями шило-каротидного синдрома являются транзиторные ишемические атаки и ОНМК по ишемическому типу. Их причиной зачастую становится диссекция внутренней сонной артерии с образованием интрамуральной гематомы, окклюзирующей просвет сосуда. Компрессия внутренней яремной вены провоцирует внутричерепную гипертензию. В отдельных случаях может наступить внезапная смерть вследствие вагусной аритмии или миокардиальной депрессии.
Диагностика
К моменту постановки диагноза большинство больных с шилоподъязычным синдромом уже успевают обследоваться у ряда специалистов: отоларинголога, невролога, стоматолога и даже получить лечение по поводу других предполагаемых заболеваний, приносящее незначительное и кратковременное облегчение. Грамотному распознаванию болезни способствует:
- Клинический осмотр. На синдром Игла указывают характерные жалобы на боль, чувство инородного тела, приступы головокружения. Пальпаторно внутри- и внеротовым доступом обнаруживается удлинение верхушки ШОВК, наиболее болезненные точки, усиление и типичная иррадиация боли при надавливании на отросток. Симптомы быстро купируются введением раствора анестетика в шилоподъязычную связку.
- Рентгенодиагностика. Объективное подтверждение аномального строения шиловидного отростка получают с помощью рентгенологического обследования. Выполняется ортопантомография, рентгенография мягких тканей шеи, КЛКТ или МСКТ височной кости с 3D-реконструкций, по данным которых обнаруживается удлиненный либо искривленный шиловидный отросток, кальцифицированная шиломандибулярная связка.
- Исследование сосудов шеи. При шило-каротидном типе синдрома обязательно проведение УЗИ брахиоцефальных сосудов, КТ/МР-ангиографии с контрастированием артерий шеи. Эти исследования позволяют выявить компрессию и диссекцию магистральных сосудов.
Дифференциальная диагностика
В клинической практике шилоподъязычный синдром часто принимается за другую патологию, из-за чего больным назначается неправильное и неэффективное лечение. В ходе дифдиагностики должны быть исключены следующие диагнозы:
- невралгия тройничного и языкоглоточного нерва;
- мигрень;
- миофасциальная прозопалгия;
- дисфункция ВНЧС;
- ЛОР-патологии (тонзиллит, хронический фарингит, отит);
- стоматологические заболевания.
Лечение шилоподъязычного синдрома
Консервативная терапия
Обычно используется у пациентов с шиловидно-глоточным синдромом. Рекомендуется прием НПВС, седативных препаратов. Проводятся курсы ультрафонофореза с гидрокортизоном. Эффективны блокады с анестетиком и кортикостероидами в область окологлоточного пространства. При неэффективности консервативных мероприятий рассматриваются показания к резекции шиловидного отростка.
Хирургическое лечение
При развитии шило-каротидного синдрома выбирается хирургическая тактика, которая заключается в резекции верхушки шиловидного отростка – проведении частичной стилоидэктомии. Существуют 2 принципиальных подхода к выполнению оперативного вмешательства:
- Внутренний. Доступ осуществляется через переднюю небную дужку либо тонзиллярную нишу после удаления миндалин. Сопровождается лучшим косметическим результатом, однако связан с повышенным риском интраоперационного повреждения сосудисто-нервного пучка.
- Наружный. Разрез производится в заушной или зачелюстной зоне по линии первой шейной складки. Операция более травматична, вместе с тем, дает лучший обзор операционного поля и визуальный контроль. Возможно пересечение ветвей лицевого нерва и околоушной слюнной железы.
Иссечение ШОВК является наиболее радикальным способом избавления от шилоподъязычного синдрома. Болевые ощущения, как правило, исчезают через несколько дней (иногда – в течение месяца) после операции по мере рассасывания рубцов и восстановления тканей. Пациентов перестают беспокоить цереброваскулярные проявления, купируется риск возникновения инсульта.
Прогноз и профилактика
Шилоподъязычный синдром принадлежит к заболеваниям, которые существенно снижают качество жизни и трудоспособность пациентов, а в ряде случаев могут приводить к инвалидизирующим последствиям. Быстрая и точная диагностика, основанная на клинических и объективных признаках, позволяет выбрать правильную (консервативную, хирургическую) тактику и избавить пациента от страданий.
В плане профилактики шилоподъязычного синдрома рекомендуется избегать травм глотки и ШОВК, при выраженном болевом синдроме в шейно-лицевой зоне незамедлительно обращаться к специалистам. Необходима большая информированность и настороженность врачей в отношении синдрома Игла, что позволит избежать его гиподиагностики и неправильного лечения.
Источник
