Перелом таранной кости голени

Случаи перелома таранной кости составляют менее одной сотой от общей статистики переломов и менее пятой части от числа переломов костей стопы.
Тем не менее, это одна из тяжелейших травм, сложная в диагностике и лечении. Крайне редко наблюдается отдельное травмирование таранной кости, как правило, оно в 65% случаев сочетается с переломами: пяточной кости(10%), медиальной лодыжки (20-29%), других костей бедра и стопы, а также разрывами межберцового синдесмоза.
Анатомия и значение таранной кости

Таранная кость — не из тех костей, которые можно изъять из скелета, пустить на создание, например, Евы и продолжить вполне комфортную жизнь.
Значение этой небольшой, на 70% покрытой хрящевой тканью и не прикреплённой ни к одной мышце косточки, переоценить невозможно.
Располагаясь между берцовыми костями и голеностопом, она практически принимает на себя всю статическую и динамическую нагрузку от тела, перераспределяя её на ступни.
В таранной кости выделяются такие функциональные зоны, как:
- Тело;
- Головка;
- Шейка;
- Задний отросток.
Чаще других диагностируется перелом шейки или тела, значительно реже случается перелом заднего отростка таранной кости.
Головкой таранная кость входит в контакт с ладьевидной костью, нижняя её часть соединяется с пяточной костью, а тело с двух сторон обхватывают большеберцовая и малоберцовая кости. На заднем отростке выдаются два бугорка — латеральный и медиальный, разделённые сухожилием.
Вопреки мнению некоторых специалистов, таранная кость довольно хорошо снабжается кровью, благодаря трём артериям: задней большеберцовой, передней большеберцовой и малоберцовой.
Механизмы и причины переломов

Причиной такой серьёзной травмы являются чрезмерные резкие нагрузки в области голеностопа, которые провоцируются:
- Неловким движением во время занятий спортом, балетом и подобными упражнениями.
- Падением с высоты;
- Воздействием тяжёлого предмета на нижнюю часть ноги.
Сильный выгиб стопы в подъёме (как в балетной позиции на носках) может привести к перелому шейки, а обратное сгибание, превышающее запас прочности — заднего отростка. Если же такой перегиб сопровождается подворотом, то возможен разлом наружного отростка.
При вертикальном ударе, кость защемляется между берцовыми и пяточной костями, и происходит компрессионный перелом таранной кости с образованием осколков.
Кроме того, резкое тыльное разгибание плюс осевая нагрузка или сильное подошвенное сгибание часто заканчиваются вывихом или смещением тела таранной кости.
Формы и классификация
Независимо от локализации перелома (шейка, тело, головка), выделяют четыре основные их типа:
- Перелом таранной кости без смещения;
- Перелом таранной кости со смещением, с сопутствующим подвывихом в подтаранном суставе;
- Вывих в таранно-ладьевидном суставе;
- Вывих тела таранной кости в голеностопе.

Как и другие переломы, перелом таранной кости бывает закрытой и открытой формы.
Симптомы и другие способы диагностики
Симптоматика переломов таранной кости часто схожа с другими травмами в этой области, например, растяжением связок:
- Отёчность и боль в области голеностопа;
- Сильная боль при попытке встать или движении большого пальца;
- При наличии смещения, визуальная деформация голеностопа;
- Заклинивание и крепитация (хруст) отломков при пальпации.

Если наружный осмотр не дал достоверной картины нарушений внутренних структур кости, необходимо провести рентгенографию в прямой, боковой, косой Broden и Canale проекциях, сделать КТ или МРТ поражённой области для постановки точного диагноза.
Последствия перелома таранной кости стопы
И без того сложная травма тарной кости, зачастую осложняется трещинами костей лодыжки, пяточной кости или разрывом межберцового синдесмоза, что влечёт за собой:
- Повреждение хрящей, нервных волокон и кровеносных сосудов;
- Остеомелит;
- Асептический некроз кости;
- Деформирующий артороз;
- Функциональные нарушения голеностопа;
- Устойчивый болевой синдром.
Впоследствии такие травмы могут привести к утрате трудоспособности и полной инвалидизации.
Первая помощь
Неотложная помощь при подозрении на перелом таранной кости ничем не отличается от таких же мер при любом другом переломе:
- Дать пострадавшему обезболивание: Анальгин, Ибупрофен, Кеторол, Нимесил (таблетированные или в инъекциях).
- Уложить или усадить так, чтобы повреждённая конечность не подвергалась дальнейшей нагрузке.
- Вызвать скорую помощь.
- Если характер травмы позволяет, снять обувь, носки и наложить фиксирующую повязку.
- При обнаружении открытых ран, перед наложением повязки, обработать их антисептиком.
- Прикладывать холод к травмированной области, контролируя время (если это лёд, накрошенный в пластиковый пакет, через каждые 10 минут, снимать на 2-3 минуты), чтобы избежать обморожения.
- При необходимости, самостоятельно, как можно быстрее и бережнее доставить больного в ближайшее медучреждение.
Следует знать, что в случае запоздалого обращения к врачу при переломе таранной кости, последствия могут быть самыми нежелательными от продолжительного лечения и реабилитации, до ампутации части ноги.
Методы лечения
При подозрении на перелом таранной кости, следует незамедлительно обратиться к ортопеду или хирургу.
Он проведёт обследование, поставит диагноз и назначит соответствующее лечение. В зависимости от характера перелома, могут применяться следующие методы лечения:
Иммобилизация
Когда таранная кость стопы получила перелом лёгкой степени, без смещения, в качестве лечения применяется полимерная или гипсовая повязка с супинатором в подошве «сапожка», которая остаётся на ноге пациента минимум 6 недель, без осевой нагрузки, с последующей ЛФК.
При этом необходимо принимать обезболивающие и обеспечивать травмированной ноге приподнятое положение, во избежание развития отёка. Эффективность консервативного лечения составляет 45-50%. По завершении программы реабилитации, полный функционал сустава восстанавливается, начиная с третьего месяца, в зависимости от возраста и других индивидуальных особенностей организма.
Закрытая репозиция
Это врачебная манипуляция сопоставления частей сломанной кости без нарушения мягких тканей окружающих сустав. Процедура очень болезненна и выполняется только после внутрикостной анестезии.
Пострадавшего укладывают на живот. Ортопед сгибает ногу пациента в коленном суставе, одной рукой вытягивая пятку, другой сгибает стопу так, чтобы закрыть смещение, после чего накладывает иммобилизующую повязку. Через семь недель гипсовую повязку меняют на новую при сгибе стопы уже под углом 90º.
Пациент носит повязку до четырёх месяцев со дня наложения. После этого срока гипс снимают, и при удовлетворительных контрольных снимках, назначают программу реабилитации.
Открытая репозиция и остеосинтез
Хирургическое вмешательство с целью обнаружения и устранения травматических изменений костей и мягких тканей.
Открытая репозиция проводится в случаях:
- Открытых переломов;
- Переломовывихов;
- Невправимых вывихов;
- Смещений более 2 мм;
- Закрытых переломов с подозрением на повреждение мягких тканей;
- Риска развития некроза кости, как следствия компартмент-синдрома.

Хирургическую операцию по лечению перелома таранной кости необходимо провести не позднее шести часов после травмы.
Применяя такое радикальное вмешательство (разрезы в зонах доступа не менее 7 см), следует уделять особое внимание сохранению целостности сухожилий, сосудов и нервных волокон окружающих сустав.
Удачным решением может стать одновременное использование двух доступов – постеромедиального и антеромедиального, чтобы избежать остеотомии внутренней лодыжки и визуализировать до 80% купола таранной кости.
В современной медицине широко применяется артроскопия голеностопного сустава. Артроскопические доступы минимально травматичны. Благодаря диаметру в 2,7 мм позволяют воздействовать на весь купол таранной кости, не оставляя больших рубцов и существенно облегчая реабилитацию.
Методики открытой репозиции
- Компрессионно-дистракционный остеосинтез. Хирург фиксирует спицами Киршнера обломки, и накладывает стержневой аппарат, удерживающий всю конструкцию в положении для наилучшего срастания.
- Остеосинтез. Через открытый доступ к кости, врач сопоставляет отломки канюлированными (стягивающими) винтами 2,7-4,5 мм. Когда такой длины недостаточно, используются мини пластины с мини-винтами.
- Артродез. Выполняется при раздроблении (некрозе) большого участка или всей таранной кости на осколки, которые нельзя сопоставить. В ходе операции мелкие фрагменты эвакуируются, а оставшиеся кости сустава фиксируются в неподвижном состоянии.

По окончании операции, конечность фиксируется либо иммобилизующей повязкой, либо стержневым аппаратом в нужном положении.
В постоперационный период пациент принимает антибиотики и обезболивающие препараты. Спустя 1-2 месяца проводится МРТ для исключения аваскулярного некроза.
После недельной обездвиженности конечности, больному показаны небольшие, рассчитанные движения в суставе. Полностью нагружать прооперированную ногу разрешается после трёх месяцев реабилитации.
Восстановительный период
Послеоперационный период может быть отягощён различными осложнениями, развившимися вследствие:
- Некачественного проведения закрытой репозиции;
- Некачественного выполнения остеосинтеза;
- Травмирования систем и тканей в процессе формирования доступа;
- Серьёзных нарушений иннервации и кровообращения внутри сустава;
- Несоответствия нагрузок и несвоевременности восстановительных программ.

Большое лечебное воздействие оказывают:
- Комплексы ЛФК;
- Акватерапия;
- Лечебный массаж;
- Различные процедуры физиотерапии.
Однако индивидуальный комплекс процедур для каждого отдельного случая составляется лечащим врачом с учётом анамнеза, возрастных, гендерных особенностей и прочих нюансов.
В реабилитационный период не следует форсировать увеличение нагрузок, повышая их постепенно в безопасном режиме. Также не стоит забывать о диспансерном учете и контрольных рентгеновских снимках не реже 1 раза в месяц.
Выводы
Перелом таранной кости — очень опасный, хоть и нечастый вид травмы. Даже при малейшем подозрении на это повреждение, следует срочно обратиться в ближайший травмпункт и провести необходимое обследование для подтверждения или исключения перелома.
В зависимости от тяжести травмы, пройти назначенное лечение и программу полной реабилитации, обеспечивающие максимальное восстановление подвижности сустава.
Источник
Большие переломы таранной кости (голоки, шейки, тела). Диагностика и лечение
Класс Б: I тип – перелом головки таранной кости. Эти повреждения обычно являются результатом прямого вколачивания, например при падении на полностью разогнутую стопу. При этом сила передается с переднего отдела стопы на таранную кость, которая внедряется в передний край большеберцовой кости.
У больного обычно отмечают боль, припухлость, кровоизлияния и болезненность при пальпации над областью головки таранной кости и в таранно-ладьевидном сочленении. Движения в голеностопном суставе сохранены в нормальном объеме, хотя инверсия стопы усиливает боль над таранно-ладьевидным суставом.
Для выявления этого перелома достаточно снимков в обычных проекциях.
Лечение перелома головки таранной кости
Неотложная помощь при этих переломах включает лед, приподнятое положение конечности, иммобилизацию толстой тугой повязкой и направление больного на срочную консультацию. Некоторые хирурги-ортопеды предпочитают раннюю частичную нагрузку по мере переносимости, в то время как другие рекомендуют короткий гипсовый сапожок на 6—8 нед с последующим ношением супинатора в течение 12 нед. Некоторые хирурги в качестве метода лечения рекомендуют гипсовую повязку с разгрузкой конечности на 6—8 нед.
Переломы головки таранной кости могут осложниться развитием таранно-ладьевидного остеоартроза или хондромаляции.

Класс Б: II тип – перелом шейки таранной кости
Как правило, переломы возникают при остром переразгибании стопы и голеностопного сустава и часто имеют место при автомобильных авариях или падении с высоты. При переразгибании шейка таранной кости вколачивается в передний край большеберцовой кости. Продолжение действия этой силы может привести к разрыву связок, смещению фрагментов, подтаранному вывиху или вывиху тела таранной кости.
В анамнезе у больного отмечают резкое переразгибание стопы с последующей болью, появлением припухлости и сильной болезненности при легкой пальпации или движении.
Этот перелом лучше всего определяется на обычном снимке в боковой проекции. Косые проекции могут быть полезными при легких подвывихах или вывихах.
Переломы шейки таранной кости часто сочетаются со смещениями и деформацией сухожилий малоберцовых мышц.
Лечение перелома шейки таранной кости
Неотложная помощь при этих переломах включает лед, приподнятое положение конечности, анальгетики, иммобилизацию и направление на срочную консультацию. Переломы без смещения можно лечить короткой гипсовой повязкой с разгрузкой конечности на 6 нед с последующей частичной нагрузкой конечности в течение 3 нед. Переломы со смещением или в сочетании с вывихами требуют обследования состояния сосудисто-нервных образований с последующим неотложным направлением к ортопеду для анатомически точной репозиции открытым или закрытым методом.
Лечение переломов шейки таранной кости может осложниться развитием нескольких нарушений:
1) смещения и деформации сухожилий малоберцовых мышц;
2) аваскулярного некроза таранной кости, особенно предрасполагают к развитию этого осложнения переломовывихи;
3) замедленной консолидации.
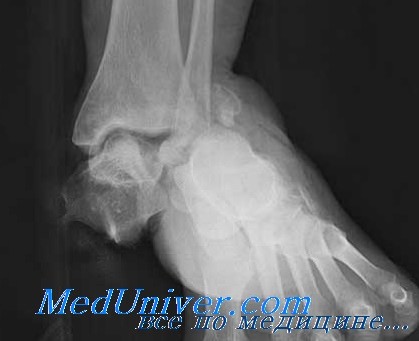
Класс Б: III тип – перелом тела таранной кости
Перелом тела таранной кости без смещения может возникать в результате резкого переразгибания. Оскольчатый или смещенный перелом, как правило, является результатом компрессии по оси с переразгибанием.
У больного в анамнезе переразгибание. При исследовании выявляют интенсивную диффузную болезненность в области голеностопного сустава, напряжение при пальпации и припухлость.
Лечение перелома тела таранной кости
Неотложное лечение перелома тела таранной кости без смещения должно включать лед, приподнятое положение конечности, анальгетики и короткую гипсовую повязку на голень на 6—8 нед. Прогноз при этих повреждениях очень хороший. Смещенные или оскольчатые переломы требуют анатомически точной репозиции. Настоятельно рекомендуется срочная консультация ортопеда.
Смещенные или оскольчатые переломы тела часто осложняются развитием аваскулярного некроза.
Видео анатомии таранной кости стопы
Посетите раздел других видео уроков по анатомии человека.
– Также рекомендуем “Вывихи таранной кости. Диагностика и лечение”
Оглавление темы “Переломы костей голени, стопы”:
- Переломы диафиза большеберцовой и малоберцовой костей. Диагностика и лечение
- Переломы (травмы) голеностопного сустава. Классификация, диагностика и лечение
- Переломы бугра и отростков пяточной кости. Классификация, диагностика и лечение
- Переломы тела пяточной кости. Диагностика и лечение
- Малые переломы таранной кости. Диагностика и лечение
- Большие переломы таранной кости (голоки, шейки, тела). Диагностика и лечение
- Вывихи таранной кости. Диагностика и лечение
- Перелом ладьевидной кости. Классификация, диагностика и лечение
- Перелом кубовидной или клиновидных костей. Диагностика и лечение
- Переломы плюсневых костей. Диагностика и лечение
Источник
Перелом таранной кости встречается достаточно редко, однако является серьезным повреждением.

Таранная кость располагается между малоберцовой, берцовой и пяточной костями. По размерам она меленькая, но играет важную роль. Таранная кость участвует в образовании голеностопного сустава. С ее помощью нагрузка передается с голени на остальные кости стопы. В положении стоя таранная кость несет на себе полный вес человеческого тела. В таранной кости есть три части:
- головка;
- задний отросток;
- блок.
Головка соединяется с ладьевидной костью. Блок сочленяется с двумя лодыжками, обхватывающими его как вилка. Задний отросток имеет два бугорка – латеральный и медиальный. Между ними есть сухожилие. Кровоснабжение кости осуществляется при помощи задней большеберцовой и малоберцовой артерий, а также тыльной артерии стопы.

Переломы кости обычно случаются при падении с высоты. Часто переломы не сопровождаются сильным смещением отломков. Редко происходят переломы тела кости, а также заднего отростка.
Перелом может произойти в результате резкого движения. Здесь можно выделить два основных механизма травмы:
- Форсированное тыльное сгибание и осевая нагрузка приводят к тому, что шейка таранной кости упирается в передний край большой берцовой кости. Дальнейшая ротация приводит к смешению и вывиху заднего фрагмента тела кости. В этом случае может произойти перелом медиальной лодыжки.
- Подошвенное форсированное сгибание и последующая ротация.

Перелом таранной кости
Это может сопровождаться смещением отломанного тела и его полный вывих, который сопровождается разрывом сумки и задних связок голеностопного сустава. Тело кости, вывихнутое кзади, приводит к резкому натяжению ахиллово сухожилия и давлению на кожу изнутри. Это может вызвать ишемию и некроз.
Большая часть повреждений происходит в результате ДТП. Часто перелом сопровождается повреждением поясничного отдела позвоночника. Если происходит открытый перелом, повышается риск развития инфекции.отметить, что число переломов таранной
Переломы проявляют себя характерными симптомами. В области голеностопного сустава и стопы наблюдается кровоизлияние и отечность. Это особенно выражено в области внутренней лодыжки. Отчетливо заметна подошвенное сгибание, а также приведение стопы.
Если перелом сопровождается смещением отломков, наблюдается деформация. При пальпации ощущается резкая болезненность по направлению суставной щели. Болезненность значительно выражена в том случае, если произошел перелом заднего отростка таранной кости. При вывихах тела кости человек жалуется, что у него болит область возле ахиллова сухожилия. Потерпевшему трудно совершать активные движения стопой, но даже пассивные действия причиняют боль и резко ограничены.
Патогномоничный признак – болезненность тыльного пассивного сгибания первого пальца. Это обусловлено положением сухожилия длинного сгибателя этого пальца. На нем подвешена таранная кость.
Для постановки диагноза перелом таранной кости необходимо провести обследование, которое включает в себя несколько методов.
- Рентгенография стопы. Выполняется это исследование в боковой, косой и прямой проекции, также применяется проекция Broden. Так можно получить полную картину травмы кости. Еще лучше выполнить проекцию Canale.
- Компьютерная томография. Она позволяет определить степень смещения и тактику дальнейшего лечения.
- МРТ. Этот метод позволяет диагностировать аваскулярный некроз и остеохондральное повреждение кости.

Компьютерная томография при переломе таранной кости
Сразу после эпизода травмы необходимо оказать пострадавшему первую помощь. Переломы таранной кости требуют неотложных действий. Если повреждение тела и шейки не сопровождается смещением, необходимо наложить гипсовую повязку от пальцев ног до верхней трети голени. В случае раздробленного перелома увеличивается период неподвижности до двух или трех месяцев. Весь этот период человек не должен опираться на больную конечность. После снятия гипса нагрузка увеличивается осторожно и постепенно. В этот период реабилитации необходимо соблюдать все рекомендации врача.

Гипсовая повязка при переломе таранной кости
Если перелом сопровождается смещением отломков или же произошел вывих тела кости, на первом этапе лечения перелома таранной кости делают совмещение отломков, но без хирургического вмешательства.
При переломовывихах могут произойти острые нарушения кровообращения, сильное сдавление мягких тканей, окружающих кость и их повреждение отломками. В такой ситуации показано срочное хирургическое вмешательство для восстановления анатомической локализации отломков.
Не все переломы можно репонировать закрытым путем. Если после нескольких попыток не получилось сопоставить отломки, делают открытую репозицию и фиксируют отломки спицами Киршнера или винтами. Если разрушена суставная поверхность блока кости, в конце операции делают артродез голеностопного сустава. В некоторых случаях приходится удалять кость. Обычно это происходит при обширном ее разрушении.

Фиксация перелома таранной кости винтами
При тяжелых переломах используют компрессионно-дистракционный остеосинтез. Важное внимание уделяется лечению аппаратами наружной чрескожной фиксации, если в области повреждения есть раны и инфицирование.
К осложнениям перелома таранной кости относятся несращение перелома, асептический некроз тела кости, вторичный остеоартроз, нагноение в зоне операции. Подобные последствия возникают вследствие повреждения сосудов при переломе и нарушения кровоснабжения таранной кости.

Источник
