Перелом таранной кости и ладьевидной кости

Перелом ладьевидной кости. Классификация, диагностика и лечение
Предплюсна является наименее подвижной частью стопы и включает ладьевидную, кубовидную и три клиновидные кости. В основном типичные повреждения составляют множественные переломы или переломовывихи. Самый частый перелом ладьевидной кости захватывают ее дорсальную губу. Перелом бугорка является вторым по частоте, вслед за которым следует перелом тела ладьевидной кости, который может быть поперечным или горизонтальным. Переломы кубовидной и клиновидных костей обычно происходят в сочетании друг с другом и в основном являются результатом повреждения от сдавления.
Переломы костей предплюсны классифицируют на основе анатомического принципа:
Класс А: переломы ладьевидной кости:
– I тип: дорсальные отщепленные переломы
– II тип: переломы бугорка
– III тип: переломы тела
– IV тип: компрессионные переломы
Класс Б: переломы кубовидной и клиновидных костей:
– I тип: переломы кубовидной кости
– II тип: переломы клиновидных костей
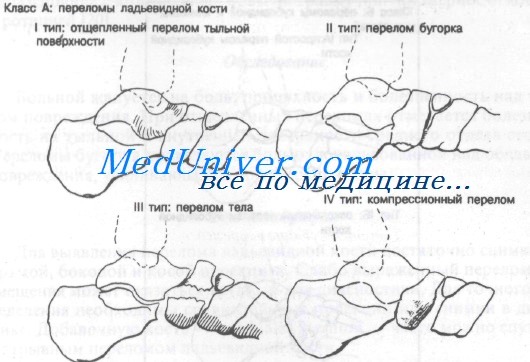
Класс А: переломы ладьевидной кости
Отщепленный перелом I типа обычно является результатом резкого сгибания с инверсией стопы. При этом натягивается таранно-ладьевидная суставная капсула и может произойти отрыв дорсальной поверхности ладьевидной кости. Перелом бугристости II типа, как правило, возникает при резкой эверсии стопы. Эверсия стопы приводит к сильному натяжению сухожилия задней большеберцовой мышцы, которое может оторвать часть бугристости ладьевидной кости. Переломы тела III типа и компрессионные переломы IV типа встречаются редко.
Упомянутые прежде механизмы повреждения включают резкое переразгибание с компрессией, прямую травму или чрезмерное огибание с ротацией.
Больной жалуется на боль, припухлость и болезненность над местом повреждения. При отщепленных переломах отмечается болезненность на тыльной и внутренней поверхности среднего отдела стопы. Переломы бугорка проявляются болью, локализованной над областью повреждения, усиливающейся при эверсии стопы.
Для выявления перелома ладьевидной кости достаточно снимков в прямой, боковой и косой проекциях. Слабо выраженный перелом без смещения может оказаться трудным для диагностики. Для точного определения необходимы сравнительные проекции или снимки в динамике. Добавочную кость — os tibiale externum — часто можно спутать с отрывным переломом ладьевидной кости.
Дорсальный отщепленный перелом нередко сочетается с повреждением связок наружной лодыжки. Перелом бугристости часто сопровождается переломом кубовидной кости.
Лечение перелома ладьевидной кости
Класс А: I тип (дорсальный отщепленный перелом). Небольшой отщепленный перелом лечат симптоматически применением льда, приподнятым положением конечности и наложением эластической давящей повязки с ходьбой на костылях в течение 2 нед или до стихания боли. Давящую повязку накладывают от среднего отдела предплюсны до уровня выше голеностопного сустава, включая пятку. При отщеплении большого фрагмента необходим короткий гипсовый сапожок на 3—4 нед.
Класс А: II тип (перелом бугорка). Неактивных больных можно лечить симптоматически применением льда, приподнятым положением конечности и давящей эластической повязкой от среднего отдела предплюсны до места выше голеностопного сустава. Эти больные пользуются при ходьбе костылями до стихания болей. Повязку необходимо менять каждые 10 дней на протяжении 4 нед. Активные больные требуют хорошо отмоделированного гипсового сапожка с продольным сводом и внутренним вкладышем-супинатором сроком на 4 нед.
Класс А: III тип (перелом тела ладьевидной кости), IV тип (компрессионный перелом). Перелом тела без смещения следует лечить ношением хорошо отмоделированного гипсового сапожка ниже коленного сустава в течение 6—8 нед. После этого следует носить продольный супинатор. У ходячих больных перелом тела ладьевидной кости со смещением требует открытой репозиции с внутренней фиксацией. Больных на постельном режиме можно лечить симптоматически давящей эластопластической повязкой. Переломовывихи ладьевидной кости требуют открытой репозиции с внутренней фиксацией.
Переломы бугра ладьевидной кости часто осложняются несращением. После переломов тела может развиться асептический некроз или травматический артрит.
– Также рекомендуем “Перелом кубовидной или клиновидных костей. Диагностика и лечение”
Оглавление темы “Переломы костей голени, стопы”:
- Переломы диафиза большеберцовой и малоберцовой костей. Диагностика и лечение
- Переломы (травмы) голеностопного сустава. Классификация, диагностика и лечение
- Переломы бугра и отростков пяточной кости. Классификация, диагностика и лечение
- Переломы тела пяточной кости. Диагностика и лечение
- Малые переломы таранной кости. Диагностика и лечение
- Большие переломы таранной кости (голоки, шейки, тела). Диагностика и лечение
- Вывихи таранной кости. Диагностика и лечение
- Перелом ладьевидной кости. Классификация, диагностика и лечение
- Перелом кубовидной или клиновидных костей. Диагностика и лечение
- Переломы плюсневых костей. Диагностика и лечение
Источник
Переломы костей стопы по различным данным составляют 2,5-10% от числа всех переломов. Переломы костей стопы возникают как в результате прямого повреждения, так и вследствие непрямой травмы (неудачного прыжка, подворачивания стопы, падения). Значимость переломов костей стопы определяется высокой взаимной зависимостью всех элементов этой части тела. Любое изменение формы одной из костей стопы при переломе приводит к изменению формы и функции всей стопы. Таким образом, переломы костей стопы нередко обуславливают последующее нарушение нормальной опоры на стопу, развитие плоскостопия и вторичных артрозов.С диагностической целью выполняются рентгенограммы стопы в 2-3-х проекциях. В отношении переломов костей стопы проводится открытая/закрытая репозиция с последующей иммобилизацией сроком до 1,5 мес.
Общие сведения
Переломы костей стопы по различным данным составляют 2,5-10% от числа всех переломов. Значимость переломов костей стопы определяется высокой взаимной зависимостью всех элементов этой части тела. Любое изменение формы одной из костей стопы при переломе приводит к изменению формы и функции всей стопы. Таким образом, переломы костей стопы нередко обуславливают последующее нарушение нормальной опоры на стопу, развитие плоскостопия и вторичных артрозов.
Анатомия стопы
Стопа состоит из 26 костей, связанных между собой мелкими суставами и большим количеством связок. Выделяют три отдела стопы: предплюсну, плюсну и фаланги пальцев. Предплюсна образована пяточной, таранной, кубовидной, ладьевидной и тремя клиновидными костями.
Проксимально (ближе к центру тела) таранная кость соединяется с костями голени. Дистально (дальше от центра тела) кости предплюсны сочленяются с костями плюсны, которые, в свою очередь, образуют суставы с костями основных фаланг пальцев.
Переломы костей предплюсны
Переломы таранной кости
Таранная кость имеет особенности, отличающие ее от остальных костей стопы. Во-первых, через таранную кость на стопу передается давление всей тяжести человеческого тела. Во-вторых, таранная кость является единственной костью стопы, к которой не прикрепляется ни одна мышца. В-третьих, таранная кость играет значительную роль в формировании сводов стопы.
Переломы таранной кости встречаются в травматологии редко (около 3% от общего числа переломов костей стопы), относятся к группе тяжелых повреждений костей стопы и нередко сочетаются с другими повреждениями (переломами лодыжек, вывихами стопы, переломами других костей стопы). Различают переломы тела, головки, шейки, латерального или заднего края таранной кости.
Переломы таранной кости чаще являются результатом непрямой травмы (подворачивание стопы, прыжок, падение с высоты). Реже причиной повреждения становится сдавление стопы или прямой удар тяжелым предметом.
Симптомы
Пациент жалуется на резкие боли в поврежденной области. Стопа и голеностопный сустав отечны, на коже видны кровоизлияния, преимущественно – в области внутренней лодыжки. При смещении отломков выявляется деформация. Движения в голеностопном суставе практически невозможны из-за боли.
Определяется резкая болезненность при прощупывании на уровне суставной щели, причем при переломах шейки боли сильнее выражены спереди, а при переломах заднего отростка – по задней поверхности кнаружи от ахиллова сухожилия.
Для подтверждения перелома таранной кости, определения его локализации, выявления характера и степени смещения фрагментов выполняют рентгенографию в 2-х проекциях.
Лечение
При переломе со смещением показана неотложная репозиция отломков. Следует учитывать, что при увеличении давности травмы сопоставление костных фрагментов резко затрудняется или вовсе становится невозможным. Неудача закрытой репозиции является показанием к открытому вправлению или наложению скелетного вытяжения.
При переломах заднего отростка гипс накладывается на 2-3 недели, при остальных переломах таранной кости – на 4-5 недель. С 3-4 недели пациенту рекомендуют вынимать поврежденную ногу из шины и совершать активные движения в голеностопном суставе.
В последующем назначают ЛФК, массаж и физиолечение. Восстановление трудоспособности происходит через 2,5-3 месяца. В течение года после травмы больным рекомендуют ношение супинаторов для предупреждения травматического плоскостопия.
Переломы ладьевидной кости
Эта разновидность переломов костей стопы, как правило, возникает в результате прямой травмы (падение тяжелого предмета на тыл стопы). Реже причиной перелома ладьевидной кости становится ее сдавление между клиновидными костями и головкой таранной кости. Нередко переломы ладьевидной кости сочетаются с другими переломами костей стопы.
Симптомы
Опора на ногу ограничена из-за боли. Выявляются припухлость и кровоизлияния на тыле стопы. Прощупывание ладьевидной кости, поворот стопы кнутри и кнаружи, а также отведение и приведение стопы вызывают резкую болезненность в области перелома. Для подтверждения перелома ладьевидной кости выполняют рентгенографию стопы в 2-х проекциях.
Лечение
При переломах ладьевидной кости без смещения костных фрагментов травматологом накладывается циркулярная гипсовая повязка с тщательно отмоделированными сводами стопы. При переломах со смещением проводится репозиция. Если отломки невозможно отрепонировать или удержать, выполняется открытое вправление. Фиксация гипсовой повязкой осуществляется в течение 4-5 недель.
Переломы кубовидной и клиновидных костей
Причиной травмы обычно становится падение тяжелого предмета на тыл стопы. Мягкие ткани в области повреждения отечны. Выявляется боль при прощупывании, давлении, поворотах стопы кнутри и кнаружи. Для подтверждения этого вида переломов костей стопы большое значение имеет рентгенография. Лечение – циркулярная гипсовая повязка на срок 4-5 недель. В течение года после такого перелома костей стопы пациент должен носить супинатор.
Переломы плюсневых костей
 Переломы плюсневых костей по частоте занимают первое место среди всех переломов костей стопы. Обычно возникают при прямом воздействии травмирующей силы (сдавление стопы, падение тяжести или переезд стопы колесом). Могут быть множественными или одиночными. В зависимости от уровня повреждения выделяют переломы головки, шейки и тела плюсневых костей.
Переломы плюсневых костей по частоте занимают первое место среди всех переломов костей стопы. Обычно возникают при прямом воздействии травмирующей силы (сдавление стопы, падение тяжести или переезд стопы колесом). Могут быть множественными или одиночными. В зависимости от уровня повреждения выделяют переломы головки, шейки и тела плюсневых костей.
Одиночные переломы плюсневых костей очень редко сопровождаются значительным смещение фрагментов, поскольку оставшиеся целыми кости плюсны выполняют функцию естественной шины, удерживая отломки от смещения.
Симптомы
При одиночных переломах плюсневых костей выявляется локальный отек на тыле и подошве, боль при опоре и прощупывании. Множественные переломы плюсневых костей сопровождаются выраженным отеком всей стопы, кровоизлияниями, болью при пальпации. Опора затруднена или невозможна из-за боли. Возможна деформация стопы. Диагноз подтверждается данными рентгенографии в 2-х проекциях, а при переломах основания костей плюсны – в 3-х проекциях.
Лечение
При переломах костей плюсны без смещения накладывают заднюю гипсовую шину сроком на 3-4 недели. При переломах со смещением проводят закрытое вправление, выполняют открытый остеосинтез или накладывают скелетное вытяжение. Срок фиксации при таких переломах костей стопы удлиняется до 6 недель. Затем пациенту накладывают специальную гипсовую повязку «с каблучком», а в последующем рекомендуют использовать ортопедические вкладки.
Переломы фаланг пальцев стопы
 Эта разновидность переломов костей стопы, как правило, возникает при прямом воздействии травмирующей силы (падение тяжести, удар по пальцам). Переломы средней и ногтевой фаланг пальцев в последующем не нарушают функцию стопы. Неправильное сращение переломов основных фаланг может приводить к развитию посттравматических артрозов плюснефаланговых суставов, ограничению подвижности и болям при ходьбе.
Эта разновидность переломов костей стопы, как правило, возникает при прямом воздействии травмирующей силы (падение тяжести, удар по пальцам). Переломы средней и ногтевой фаланг пальцев в последующем не нарушают функцию стопы. Неправильное сращение переломов основных фаланг может приводить к развитию посттравматических артрозов плюснефаланговых суставов, ограничению подвижности и болям при ходьбе.
Симптомы
Травмированный палец синюшен, отечен, резко болезненен при движениях, ощупывании и осевой нагрузке. Переломы ногтевой фаланги часто сопровождаются образованием подногтевой гематомы. Для подтверждения переломов фаланг выполняют рентгенограммы в 2-х проекциях.
Лечение
При переломах фаланг пальцев стопы без смещения накладывают заднюю гипсовую шину. При смещении отломков выполняют закрытую репозицию. Костные фрагменты фиксируют спицами. При переломах ногтевой фаланги без смещения возможна иммобилизация с использованием лейкопластырной повязки. Срок фиксации зависит от тяжести перелома и составляет от 4 до 6 недель.
Источник
Таранная, или надпяточная, кость является предплюсневой и формирует нижнюю часть голеностопного сустава, соединяясь с большой и малой берцовой костью. В нижней части к таранной кости присоединена пяточная кость, в передней – ладьевидная. Благодаря такому устройству таранная кость равномерно распределяет массу тела человека на всю стопу.
Надпяточная кость достаточно крупная по сравнению с другими костными образованиями предплюсны. Она покрыта хрящевой тканью в гораздо большей степени, чем любая другая кость человеческого скелета – на 60%.
Причины и механизм перелома
Таранная кость состоит из головки, блока и заднего отростка. Головка располагается спереди и соединяется с ладьевидной костью. Блок соединен с латеральной и медиальной лодыжкой. Задний отросток имеет два бугорка, которые разделены сухожилием, отвечающим за сгибание первого пальца стопы. У некоторых людей есть только один бугорок и добавочная таранная кость.
Наиболее часто перелом таранной кости происходит при падении с большой высоты на выпрямленные ноги или в результате автомобильной аварии. Несколько реже такую травму можно получить от прямого удара тупым предметом или на спортивной тренировке.
В очень редких случаях встречается монотравма надпяточной кости, чаще всего она сочетается с переломом кости пятки, а также с различными повреждениями ладьевидной, клиновидной и плюсневой костей.
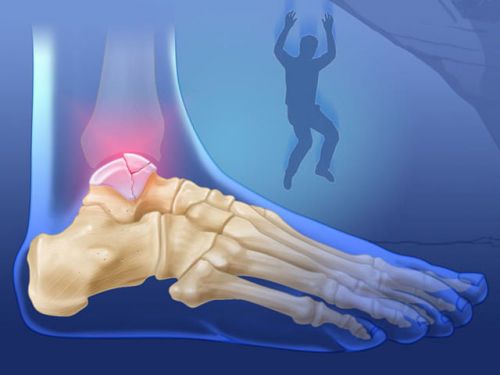
Когда человек падает с высоты, таранная кость оказывается зажатой между пяточной и большой берцовой костью, и в результате происходит компрессионный, или оскольчатый, перелом
Чрезмерное разгибание ступни приводит к тому, что ломается шейка таранной кости. При сильном сгибании нижней конечности в голеностопном суставе линия разлома проходит в области заднего отростка. В случае одновременного тыльного сгибания и подворота стопы регистрируется перелом латерального бугорка.
Механизм получения такой травмы, как перелом таранной кости стопы, можно разделить на два основных типа:
- сочетание осевой нагрузки и стремительного тыльного сгибания приводит к чрезмерно тесному контакту шейки таранной и большой берцовой кости, а при развороте ноги таранная кость смещается;
- чрезмерное сгибание ноги в голеностопе способствует ротации кости, которая не выдерживает давления и ломается.
Классификация и симптомы
Перелом таранной кости бывает открытым и закрытым, без смещения и со смещением. Последний может сопровождаться подвывихом в подтаранном суставе, вывихом в таранно-ладьевидном либо голеностопном суставе.
Целостность заднего отростка нарушается в основном у спортсменов, преимущественно футболистов. Травма латерального отростка характерна для скейтбордистов. Особенно опасны компрессионные (оскольчатые) повреждения, поскольку высока вероятность развития тяжелых осложнений.

Скейтбординг – красивый, но высокотравматичный вид спорта, который не прощает ошибок
Таранная кость участвует в образовании сразу нескольких суставов, поэтому визуально определить характер повреждения не представляется возможным. Признаки перелома неспецифичны, для постановки точного диагноза необходимо сделать рентген.
Симптомы после перелома таранной кости варьируются в зависимости от локализации повреждения, но есть и ряд общих признаков:
- резкий болевой синдром в нижней части голени, нарастающий при движениях первого пальца, а также при попытках встать на больную ногу;
- припухлость, чаще всего на тыле стопы;
- увеличение в размерах и изменение конфигурации голеностопного сустава;
- при пальпации возникает характерный хруст костных отломков.
Стоит отметить, что отечность является первым признаком серьезной травмы. Пораженная область опухает, краснеет, иногда приобретает синюшный оттенок. Если причиной перелома был удар тяжелым предметом, то повреждаются кровеносные сосуды. Из-за этого появляются подкожные кровоизлияния, синяки и гематомы. Спустя несколько часов после травмы кожные покровы становятся горячими на ощупь.
При переломе заднего отростка болевой синдром локализуется в зоне ахиллова сухожилия. Болезненность вызывают не только движения, но и любые прикосновения к травмированному участку.
Перелом шейки таранной кости характеризуется выраженным положением подошвенного сгибания, при смещении заметна деформация голеностопного сустава. Краевые переломы считаются наиболее легкой травмой, симптомы которой имеют сходство с обычным ушибом. Поэтому пациенты не всегда обращаются к врачу, и кости срастаются неправильно. В результате формируется застарелый перелом, гораздо сложнее поддающийся лечению.
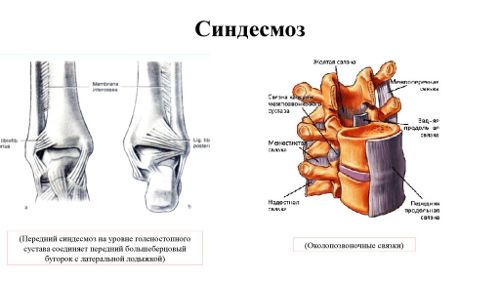
Синдесмоз представляет собой неподвижное сочленение, образованное соединительной тканью. Межкостная мембрана между берцовыми костями повреждается наиболее часто
Больше чем в половине случаев перелом таранной кости сопровождается травмой лодыжки и пяточной кости. Очень редко, но встречается и разрыв синдесмоза, соединяющего мало- и большеберцовую кость.
Возможные осложнения
Отличительной особенностью надпяточной кости является ее недостаточное кровоснабжение, что значительно замедляет восстановительные процессы. Костная ткань недополучает кислород и питание, вследствие чего даже перелом без смещения может осложниться отмиранием клеток.
Возможны и другие негативные последствия:
- стойкий болевой синдром, плохо поддающийся купированию;
- поражения хрящевой ткани, кровеносных сосудов и нервных окончаний;
- нарушение двигательной активности стопы и голеностопа;
- остеомиелит;
- деформирующий артроз;
- асептический некроз.
Асептический, или аваскулярный, некроз возникает при нарушении кровоснабжения головки таранной кости и может быть причиной утраты трудоспособности и инвалидности. Чтобы избежать осложнений, необходимо обязательно обратиться к врачу сразу же после травмы.
Меры первой помощи и диагностика
Неотложная помощь при переломе надпяточной кости осуществляется согласно общим правилам и начинается с обеспечения полной неподвижности пораженной конечности. Любое движение сломанной кости может вызвать болевой шок, потерю сознания и повреждение близлежащих тканей.

Вызвать бригаду скорой помощи необходимо как можно скорее. Ни в коем случае нельзя пытаться самим «двигать» кости, приводя их к правильному положению
Обездвижить конечность можно с помощью шин из подручных материалов. Если это по какой-либо причине невозможно – отсутствует навык подобных манипуляций или мешает страх сделать что-то не так, – нужно усадить пострадавшего так, чтобы голень и пятка лежали на ровной поверхности. Пациент может лежать на кровати с вытянутой ногой или сидеть на одном стуле, а на другой положить ногу.
Любой перелом надпяточной кости требует длительной иммобилизации посредством гипсовой повязки
Только после этого можно снимать обувь и носки (чулки, колготки, гольфы) и при необходимости обрабатывать рану. При открытом переломе возможно кровотечение, которое останавливают при помощи жгута. Затем обрабатывают рану антисептиком и накладывают стерильную повязку.
Сильная потеря крови может иметь весьма серьезные последствия, поэтому остановить кровотечение требуется в первую очередь.
Чтобы снизить болевой синдром, пострадавший может принять анальгетик или средство из группы НПВП (нестероидные противовоспалительные препараты). До приезда медиков к травмированной области прикладывают лед или холодный компресс, держа его по 10 минут с перерывами. Постоянно держать лед на ноге нельзя, чтобы не получить обморожения.
Если есть сомнения, какая именно травма случилась – ушиб, вывих или перелом, то неотложную помощь оказывают, как при переломе. При отсутствии возможности вызова «скорой помощи» больного транспортируют в лечебное учреждение максимально щадящим способом.
Для подтверждения диагноза всем пациентам проводится рентгенологическое исследование в нескольких проекциях. По результатам, которые покажут сделанные снимки, оценивается целостность кости, и составляется лечебный план. При сложных травмах с повреждением суставов и связочного аппарата проводится компьютерная томография или МРТ.
Лечение
Приоритетом для врача является восстановление целостности кости, что достигается с помощью следующих методик:
- иммобилизации конечности;
- закрытой репозиции;
- остеосинтеза.
Перелом без смещения и сильного повреждения кожных покровов лечится консервативным методом. Пациенту накладывается гипс или повязка-сапожок с металлическим супинатором. Конечность при этом должна быть согнута под прямым углом в голеностопе. Гипсовая повязка закрывает область от основания пальцев стопы до начала средней трети голени. Это позволяет обездвижить не только травмированное место, но и близлежащие структуры.
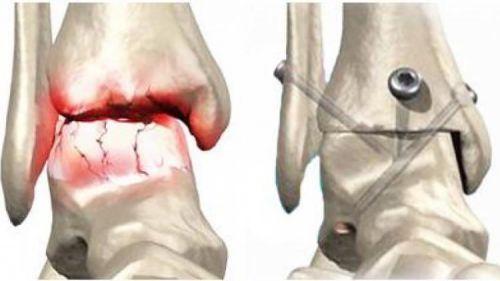
Артродез проводится только в тяжелых случаях, при невозможности сохранения функции кости в полном объеме
Чтобы избежать отечности, пациенту рекомендуется чаще держать ногу на возвышении. В течение как минимум нескольких дней придется принимать обезболивающие или противовоспалительные лекарства.
Продолжительность иммобилизации обычно составляет около месяца, но срок может быть скорректирован в зависимости от возраста, сопутствующих заболеваний и тяжести перелома. При некоторых системных заболеваниях восстановление костной ткани может замедляться.
Когда срастание кости завершается (что подтверждается рентгеновскими снимками), гипс снимают, и начинается реабилитационный период. Нагрузка на стопу увеличивается постепенно, для ускорения восстановительного процесса назначаются физиопроцедуры и массаж. Общая длительность лечения составляет примерно 3 месяца.
Закрытая репозиция проводится только в случае незначительного смещения костей, под внутрикостной анестезией. Пациент ложится на живот и сгибает ногу в коленном суставе. Врач одной рукой оттягивает пятку, а другой рукой сгибает стопу. По достижении необходимого совмещения костей накладывается гипсовая повязка.
Через 1.5 месяца гипс снимают и накладывают новый на такой же срок. После проведения контрольного рентгена врач составляет план реабилитационных процедур.
Хирургическое лечение
Показаниями к оперативному вмешательству являются следующие:
- открытый и компрессионный (многооскольчатый) перелом;
- сдвиг костей более чем на 1 см;
- переломовывихи и вывихи, не подлежащие вправлению закрытым способом;
- тяжелые повреждения связочного аппарата и мягких тканей.
Операция по сопоставлению костей проводится не позднее, чем через 8 часов после получения травмы. В большинстве случаев применяется остеосинтез, исключение составляют мнгогооскольчатые переломы, когда кость сильно раздроблена, а также начавшийся асептический некроз.
Тогда методом выбора становится артродез, в ходе которого отколовшиеся фрагменты удаляются, а голеностопное сочленение замыкается. Минусом артродезирования является полная неподвижность сустава, однако способность к ходьбе сохраняется.
Открытая репозиция костей может проводиться посредством компрессионно-дистракционного аппарата или методом остеосинтеза. В первом случае для фиксации костей применяются спицы Киршнера, во втором – стягивающие винты или небольшие пластины; после операции накладывается гипс.
Перелом таранной кости – это серьезная, хотя и редкая травма. При подозрении на такое повреждение необходимо обязательно посетить травматолога и сделать рентген. Нужно помнить и о мерах первой помощи, неукоснительное выполнение которых способно предотвратить многие осложнения.
Источник
