Перелом таранной кости опухоль

Таранная кость наиболее часто поражается остеобластекластомой, хондромой и хондросаркомой. При ограниченных, строго очерченных очагах, располагающихся в шейке и головке таранной кости, возможна резекция шейки и головки с последующей аутопластикой дефекта, артродезированием с ладьевидной костью.
Поражение всей таранной кости при быстро растущих опухолях требует или полного удаления таранной кости, или, при некоторых злокачественных опухолях, ампутации голени. Удаление таранной кости (астрогалэктомия) при опухолевом поражении — сложная операция, не имеющая ничего общего с астрогалэктомией, производимой при косолапости.
Операция полного удаления таранной кости при опухолевом поражении ее должна быть выполнена абластично. Нельзя брать таранную кость костедержателем и повертывать ее так, чтобы было удобно пересечь те или иные связки, нельзя резко супинировать и пронировать стопу во время операции, чтобы не нарушить целость опухоли, что особенно опасно при опухолях хрящевого генеза.
Удалять таранную кость следует из двух дугообразных разрезов — внутреннего и наружного, проходящих кзади от лодыжек. Сначала делают внутренний разрез над проекцией сосудисто-нервного пучка несколько кзади от внутренней лодыжки, переднюю часть разреза поднимают почти на тыльную поверхность стопы, чтобы можно было рассечь связки таранно-ладьевидного сустава. Выделяют и приподнимают на держалках сосудисто-нервный пучок, сухожилия задней большеберцовой мышцы и общего сгибателя пальцев, после чего рассекают весь связочный аппарат по внутренней поверхности и таранно-ладьевидные связки. Наружный разрез позволяет рассечь связки по наружной поверхности, и осторожно, чтобы не разорвать истонченный кортикальный слой, таранную кость удаляют через медиальный разрез.
В том случае, если во время операции выясняется, что опухоль (хондросаркома) распространяется на окружающие ткани, то кожные раны зашивают, стопу обертывают стерильным бельем, меняют перчатки, инструменты и проводят ампутацию голени. Если же удаление таранной кости прошло гладко, стопу сдвигают несколько кзади, чтобы вилка голеностопного сустава располагалась над передним отделом пяточной кости, и рану послойно зашивают. Это положение стопы фиксируют гипсовым сапожком на срок 1 — 1VS мес, разрешая больному постепенно нагружать ногу. Однако с годами развивается деформирующий атроз, появляются боли.
Поэтому нами предложена следующая операция (авторское свидетельство № 825039). После удаления таранной кости производят косую остеотомию (протяженность 8—10 см) большеберцовой кости в нижней трети из внутреннего разреза, который начинают несколько выше (рис. 34.3). Нижний отломок смещают до упора в верхнюю поверхность пяточной кости и заднюю поверхность ладьевидной. Удаляют хрящевой покров с суставных поверхностей и связки для образования костного сращения между большеберцовой, пяточной и ладьевидной костями. Отломки большеберцовой кости соединяют винтами и винтом же фиксируют болыпеберцовую кость к пяточной.

Рис. 34.3. Операция С.Т.Зацепина при разрушении таранной кости опухолью. а, б — таранная кость разрушена гигантоклеточной опухолью, патологический перелом; в, г — большеберцовая кость удлинена путем косой остеотомии, конец кости артродезирован с пяточной и ладьевидной костями.
Удаляют хрящевой покров и связки с медиальной поверхности наружной лодыжки, которую фиксируют винтом или костным аллогенным кортикальным штифтом к дистальному отломку большеберцовой кости. Послойно зашивают раны, накладывают гипсовую повязку. Этот способ операции позволяет получить хороший результат, исключить укорочение конечности, хромоту и развитие деформирующего артроза.
Ангиография при опухолях костей. Работа, проведенная нами совместно с В.Н.Бурдыгиным, Л.П.Кузьминой, А.А.Беляевой, М.К.Климовой, позволила убедиться в ценности ангиографии при диагностике опухолей костей вообще и патогномоничной симптоматике (остеоид-остеома, пигментно-виллезно-узелковый синовит).
Первое, что позволяет определить ангиография, — это степень смещения магистрального сосудистого пучка:
• смещения нет;
• незначительное отклонение от естественного хода;
• выраженное смещение с образованием дуги той или иной кривизны;
• резкое смещение в одной или двух плоскостях с образованием угла, приближающегося к прямому.
Совершенно естественно, что чем больше смещение и давление, тем сильнее воздействие опухоли на сосуды. Поскольку стенки вены тоньше и менее эластичны, чем у артерии, вена раньше уплощается, иногда настолько существенно, что тонкий ее просвет, заполненный уже сильно разбавленным в венозной фазе контрастным веществом, бывает или плохо виден, или не виден вовсе, а при операции оказывается, что вена сохранилась и просвет ее проходим.
При тромбозе магистральной вены, в чем можно убедиться с помощью флебографии, всегда бывают хорошо видимы коллатеральные вены, подкожные, которые компенсируют отток. Поэтому если во время операции хирургу не нужно иссекать большие массивы мягких тканей, когда возможно повреждение венозных коллатералей мягких тканей, то сдавление магистральной вены не влияет на план операции, если же во время операции будет нарушен отток по коллатералям, то в план операции нужно включать и пластику венозного сосуда. Артериальные сосуды могут быть смещены быстро растущей опухолью на значительные расстояния без заметного уменьшения диаметра сосуда, и только очень сильное натяжение, сдавление в узком желобе, образовавшемся в ткани опухоли, резкое изменение направления сосуда могут привести к сужению просвета артерии, гибели эластической и внутренней оболочек с последующим тромбозом.
Для уточнения границ распространения опухоли следует производить ангиографию. Поскольку на ангиограммах не бывают видны внутрикостные сосуды, то они и не помогают уточнению границ опухоли внутри кости. Границы опухоли кости в мягких тканях видны значительно лучше в результате изменения направления сосудов II, III, IV порядков, огибающих или питающих образование, а в капиллярной части злокачественной опухоли, расположенной в мягких тканях, и отдельные парабластоматозные узлы, не видимые на обычных рентгенограммах, достаточно интенсивно окрашиваются контрастом, что очень помогает хирургу. Истинные размеры хондросарком, паростальных сарком и опухолей с растущей хрящевой тканью, костно-хрящевых экзостозов позволяют увидеть их при ангиографическом исследовании. Эти размеры значительно больше определяемых на обычной рентгенограмме.
Многие годы нами производились сохранные операции без ангиограмм, причем операционные методики и техника операционных вмешательств были разработаны так, что опытный хирург на первом этапе, постепенно выделяя сосудистый пучок, вовремя замечает степень их сдавления или тромбоза и может изменить первоначальный план операции.
Хирургу, имеющему ангиограммы до операции, как правило, не приходится менять план операции, если он правильно понял произошедшие изменения в сосудистом русле, обнаружил распространение мягкотканного компонента опухоли, оценил изменения сосудистых стенок, поврежденных опухолью, правильно диагностировал наличие аневризмы и т.п. Особенно ценные сведения дает ангиография при рецидиве опухоли в ткани. Поэтому последние 20 лет мы стали широко пользоваться при обследовании больных ангиографическими данными, однако необходимо помнить, что это — инвазивный метод обследования и без достаточно определенных показаний его производить не следует; рекомендуется использовать УЗИ.
С.Т.Зацепин
Костная патология взрослых
Опубликовал Константин Моканов
Источник
Таранная кость наиболее часто поражается остеобластекластомой, хондромой и хондросаркомой. При ограниченных, строго очерченных очагах, располагающихся в шейке и головке таранной кости, возможна резекция шейки и головки с последующей аутопластикой дефекта, артродезированием с ладьевидной костью.
Поражение всей таранной кости при быстро растущих опухолях требует или полного удаления таранной кости, или, при некоторых злокачественных опухолях, ампутации голени. Удаление таранной кости (астрогалэктомия) при опухолевом поражении — сложная операция, не имеющая ничего общего с астрогалэктомией, производимой при косолапости.
Операция полного удаления таранной кости при опухолевом поражении ее должна быть выполнена абластично. Нельзя брать таранную кость костедержателем и повертывать ее так, чтобы было удобно пересечь те или иные связки, нельзя резко супинировать и пронировать стопу во время операции, чтобы не нарушить целость опухоли, что особенно опасно при опухолях хрящевого генеза.
Удалять таранную кость следует из двух дугообразных разрезов — внутреннего и наружного, проходящих кзади от лодыжек. Сначала делают внутренний разрез над проекцией сосудисто-нервного пучка несколько кзади от внутренней лодыжки, переднюю часть разреза поднимают почти на тыльную поверхность стопы, чтобы можно было рассечь связки таранно-ладьевидного сустава. Выделяют и приподнимают на держалках сосудисто-нервный пучок, сухожилия задней большеберцовой мышцы и общего сгибателя пальцев, после чего рассекают весь связочный аппарат по внутренней поверхности и таранно-ладьевидные связки. Наружный разрез позволяет рассечь связки по наружной поверхности, и осторожно, чтобы не разорвать истонченный кортикальный слой, таранную кость удаляют через медиальный разрез.
В том случае, если во время операции выясняется, что опухоль (хондросаркома) распространяется на окружающие ткани, то кожные раны зашивают, стопу обертывают стерильным бельем, меняют перчатки, инструменты и проводят ампутацию голени. Если же удаление таранной кости прошло гладко, стопу сдвигают несколько кзади, чтобы вилка голеностопного сустава располагалась над передним отделом пяточной кости, и рану послойно зашивают. Это положение стопы фиксируют гипсовым сапожком на срок 1 — 1VS мес, разрешая больному постепенно нагружать ногу. Однако с годами развивается деформирующий атроз, появляются боли.
Поэтому нами предложена следующая операция (авторское свидетельство № 825039). После удаления таранной кости производят косую остеотомию (протяженность 8—10 см) большеберцовой кости в нижней трети из внутреннего разреза, который начинают несколько выше (рис. 34.3). Нижний отломок смещают до упора в верхнюю поверхность пяточной кости и заднюю поверхность ладьевидной. Удаляют хрящевой покров с суставных поверхностей и связки для образования костного сращения между большеберцовой, пяточной и ладьевидной костями. Отломки большеберцовой кости соединяют винтами и винтом же фиксируют болыпеберцовую кость к пяточной.

Рис. 34.3. Операция С.Т.Зацепина при разрушении таранной кости опухолью. а, б — таранная кость разрушена гигантоклеточной опухолью, патологический перелом; в, г — большеберцовая кость удлинена путем косой остеотомии, конец кости артродезирован с пяточной и ладьевидной костями.
Удаляют хрящевой покров и связки с медиальной поверхности наружной лодыжки, которую фиксируют винтом или костным аллогенным кортикальным штифтом к дистальному отломку большеберцовой кости. Послойно зашивают раны, накладывают гипсовую повязку. Этот способ операции позволяет получить хороший результат, исключить укорочение конечности, хромоту и развитие деформирующего артроза.
Ангиография при опухолях костей. Работа, проведенная нами совместно с В.Н.Бурдыгиным, Л.П.Кузьминой, А.А.Беляевой, М.К.Климовой, позволила убедиться в ценности ангиографии при диагностике опухолей костей вообще и патогномоничной симптоматике (остеоид-остеома, пигментно-виллезно-узелковый синовит).
Первое, что позволяет определить ангиография, — это степень смещения магистрального сосудистого пучка:
• смещения нет;
• незначительное отклонение от естественного хода;
• выраженное смещение с образованием дуги той или иной кривизны;
• резкое смещение в одной или двух плоскостях с образованием угла, приближающегося к прямому.
Совершенно естественно, что чем больше смещение и давление, тем сильнее воздействие опухоли на сосуды. Поскольку стенки вены тоньше и менее эластичны, чем у артерии, вена раньше уплощается, иногда настолько существенно, что тонкий ее просвет, заполненный уже сильно разбавленным в венозной фазе контрастным веществом, бывает или плохо виден, или не виден вовсе, а при операции оказывается, что вена сохранилась и просвет ее проходим.
При тромбозе магистральной вены, в чем можно убедиться с помощью флебографии, всегда бывают хорошо видимы коллатеральные вены, подкожные, которые компенсируют отток. Поэтому если во время операции хирургу не нужно иссекать большие массивы мягких тканей, когда возможно повреждение венозных коллатералей мягких тканей, то сдавление магистральной вены не влияет на план операции, если же во время операции будет нарушен отток по коллатералям, то в план операции нужно включать и пластику венозного сосуда. Артериальные сосуды могут быть смещены быстро растущей опухолью на значительные расстояния без заметного уменьшения диаметра сосуда, и только очень сильное натяжение, сдавление в узком желобе, образовавшемся в ткани опухоли, резкое изменение направления сосуда могут привести к сужению просвета артерии, гибели эластической и внутренней оболочек с последующим тромбозом.
Для уточнения границ распространения опухоли следует производить ангиографию. Поскольку на ангиограммах не бывают видны внутрикостные сосуды, то они и не помогают уточнению границ опухоли внутри кости. Границы опухоли кости в мягких тканях видны значительно лучше в результате изменения направления сосудов II, III, IV порядков, огибающих или питающих образование, а в капиллярной части злокачественной опухоли, расположенной в мягких тканях, и отдельные парабластоматозные узлы, не видимые на обычных рентгенограммах, достаточно интенсивно окрашиваются контрастом, что очень помогает хирургу. Истинные размеры хондросарком, паростальных сарком и опухолей с растущей хрящевой тканью, костно-хрящевых экзостозов позволяют увидеть их при ангиографическом исследовании. Эти размеры значительно больше определяемых на обычной рентгенограмме.
Многие годы нами производились сохранные операции без ангиограмм, причем операционные методики и техника операционных вмешательств были разработаны так, что опытный хирург на первом этапе, постепенно выделяя сосудистый пучок, вовремя замечает степень их сдавления или тромбоза и может изменить первоначальный план операции.
Хирургу, имеющему ангиограммы до операции, как правило, не приходится менять план операции, если он правильно понял произошедшие изменения в сосудистом русле, обнаружил распространение мягкотканного компонента опухоли, оценил изменения сосудистых стенок, поврежденных опухолью, правильно диагностировал наличие аневризмы и т.п. Особенно ценные сведения дает ангиография при рецидиве опухоли в ткани. Поэтому последние 20 лет мы стали широко пользоваться при обследовании больных ангиографическими данными, однако необходимо помнить, что это — инвазивный метод обследования и без достаточно определенных показаний его производить не следует; рекомендуется использовать УЗИ.
С.Т.Зацепин
Костная патология взрослых
Опубликовал Константин Моканов
Источник
»
Лечение некроза таранной кости голеностопного сустава в Москве
19 октября 2019
Литвиненко А.С.
5033
Суставы при ходьбе и беге принимают вес тела, и ежедневно подвергаются большой нагрузке. При неудачной постановке стопы или падении на прямые ноги случается внутрисуставной перелом. Повреждение сосудов в суставном хряще или окклюзии артерий, характерная для ряда заболеваний, приводит к иннервации кровоснабжения и развитию некроза таранной кости. В начале процесса ткани отмирают локально, затем патологический процесс распространяется на всю кость. При отсутствии своевременного лечения некроза голеностопного сустава пациенту грозят обездвиживание и инвалидность.
- 15 летний опыт лечения заболеваний суставов и позвоночника
- Все за 1 день – осмотр врача, диагностика и лечение
- Прием 0 руб! при лечении у нас до 31 октября!
Записаться на лечение
Содержание
Немного анатомии
Надпяточную кость формирует одна из частей губчатой предплюсны. Ее формирует головка, тело и соединяющая шейка. Головка смыкается с ладьевидной костью, тело, покрытое на 60% суставным хрящом, сочленяется с латеральной и задней лодыжкой наподобие вилки. У тыльного отростка имеются боковые и медиальные бугорки соединяющиеся сухожилием. Суставы снабжаются кровью из малоберцовой, задней, большеберцовой артерии и ее веток. Из-за уникальной анатомической архитектуры после травмы, окклюзии периферических артерий происходит патологическая ишемия. Состояние сопровождается субъективными симптомами некроза таранной кости голеностопного сустава.
Причины и признаки
Патологию провоцируют: красная волчанка, артрит, болезнь Гоше, анемия, сахарный диабет. Также к асептическому некрозу приводят:
эмболия;
тромбоз;
употребление вазоактивных лекарств;
проблемы с липидным метаболизмом;
внутрикостное давление;
нагрузка на большеберцовые кости, резкое сгибание подошв, поражающие магистральные сосуды.;
Симптомы некроза из-за схожести болевых признаков болезнь часто принимают за артроз. Разница состоит в быстрой прогрессии субъективных признаков и возрасте пациентов. Повреждение голеностопных суставов чаще случается у активных людей 20-45 лет. Основные симптомы посттравматического асептического некроза левой таранной кости:
нарастающие болезненные ощущения в лодыжке;
ограничение двигательной функции;
появление отека и хромоты.
При прогрессирующих признаках необходима медицинская помощь, иначе заболевание приведет к инвалидности.
Стадии развития и уровни поражения сустава при некрозе
Степень деструкции при нарушении артериального кровотока связана с функциональностью коллатералей, обеспечивающих кровоснабжение тканей. Заболевание протекает в 3 фазы:
Тотальная характеризуется омертвлением клеток на 90-100%.
Локализационная – онемением наружной поверхности лодыжки.
Глубокая поражает базальные слои ткани.
Классификация по стадиям
Признаки асептического некроза голеностопного сустава помогают определить степень поражения. Более точные сведения дает рентгенограмма, по которой специалист точно определяет фазу заболевания.
I –начальная субарахноидальная компрессия поражает 10% костной ткани. Болезнь не ограничивает движения, периодически дает о себе знать после нагрузок.
II – частичная фрагментация отдельного участка, появление сильных болей, трещин.
III – поражение кости на 40- 50%.
IV – тотальное разрушение и омертвение клеток с расслоением хряща, деструктивные изменения в большеберцовой кости. Фрагментация приводит к потере функциональности ног. Больному с некрозом таранной кости без операции уже не обойтись.
Технология лечения асептического некроза таранной кости в Стопартрозе
Если у вас имеются похожие проблемы, обращайтесь в клинику. У нас работают травматологи, ортопеды, физиотерапевты с 15-20-летним стажем, специализирующиеся на терапии суставных заболеваний. В день обращения врачи снимают симптоматику, оказывают первую помощь.
Диагностика
Врачи выяснят этимологию болезни, проводят внешний осмотр, назначают информативное обследование. Эти меры необходимы для составления клинической картины и индивидуальной терапевтической программы. Инструментальная диагностика заключается в проведении рентгенографии, МРТ, КТ, биохимии крови. Аномальные изменения в суставах специалисты обнаруживают уже в первую неделю. Для подтверждения диагноза через 5 дней проводят микроскопические тесты, еще раз подтверждающие локальное омертвение тучных клеток.
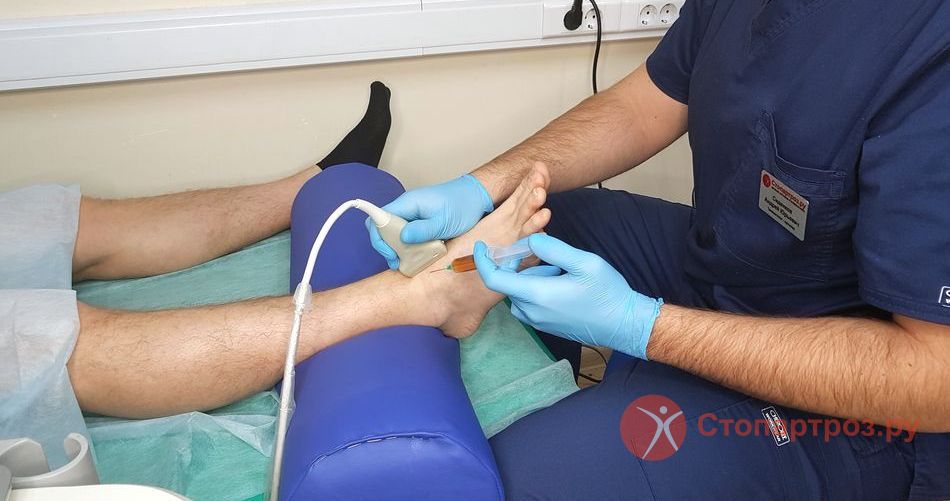 |
| Укол в голеностопный сустав при некрозе таранной кости |
Записаться на лечение
Диагностика
УЗИ-диагностика
Неинвазивное исследование показано при воспалении и повреждении мягких тканей, мышц, связок, сухожилий, капсулы суставов с помощью ультразвуковых волн.
- Рентгенография
Назначают при травмах: вывихи и переломы костей, заболеваниях суставов: артроз и артрит суставов.
- Анализы
Общие анализы крови и мочи, биохимия крови показывают признаки воспаления, наличие инфекции, нарушения в костной и хрящевой тканях.
- Магнитно-резонансная томография
Высокоточный метод диагностики суставов с информативностью до 99%. Позволяет проводить срезы тканей на любом уровне.
Терапия
Стратегия заключается в назначении аптечных препаратов и процедур, исходя из стадии заболевания. В классических случаях для лечения асептического некроза блока назначают:
Трентал, Куратин для улучшения кровотока.
Ксилофон – стимуляции кальциевого обмена.
Хондропротекторы – регенерации хрящевой ткани.
Витамины Д, группы В – минерализации костной ткани.
Нестероидные противовоспалительные лекарства.
Спазмолитики – миорелаксант «Мидокалм».
Для закрепления результатов предусмотрена реабилитация. В программу входит ЛФК, восстанавливающая двигательные функции. Устраняют спазмы и стимулируют кровоток с помощью массажа. Для нагрузок суставов голеностопа больным предлагают ортез и ортопедические стельки. Больные получают рекомендации по восстановлению, профилактике болезни, образу жизни. У нас приятные цены, предусмотрены скидки на услуги. На первичный осмотр можно записаться бесплатно.
Записывайтесь к нам на лечение по телефону +7 495 134 03 41 или оставляйте заявку на сайте.
Посмотреть все методы →
Цены
Ознакомиться с ценами подробнее можно здесь
Наши врачи

ЛИТВИНЕНКО Андрей Сергеевич
Травматолог ортопед
Врач спортивной медицины
Стаж: 17 летЗаписаться

СКРЫПОВА Ирина Викторовна
Физиотерапевт
реабилитолог
Стаж: 16 летЗаписаться

СИДЕНКОВ Андрей Юрьевич
Травматолог ортопед
Врач спортивной медицины
Стаж: 10 летЗаписаться

ЖЕЖЕРЯ Эдуард Викторович
Врач-ортопед
вертеброневролог
Стаж: 17 летЗаписаться
Источник
