Перелом таранной кости после операции

2029 просмотров
25 февраля 2019
Добрый день!
В начале декабря был перелом таранной кости без смещения, через 54 дня мне сняли гипс и я в течении 2-х недель начал ходить без костылей.
До сих пор не могу полноценно ходить, возникают болевые ощущения и отек после прогулки 30-40 мин. Каждый день делаю ванну с солью и разминаю ногу.
Вопрос: нормально ли это и когда должны закончится болевые ощущения и должен пройти отек после нагрузок?
Скоро уже будет 3 месяца с момента травмы, а я не могу до сих пор полноценно ходить.
P.s. Снимков нет, не выдали на выписке. Когда ходил снимать гипс, сказали что все нормально срослось.
На сервисе СпросиВрача доступна консультация травматолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Педиатр
Здравствуйте! Прпараты кальция принимали?
Педиатр
Возможно, стоит сделать УЗДГ сосудов ног.
Рентгенолог, Хирург
Здравствуйте, Денис!
Да, такое может быть, таранная, пяточная кости срастается достаточно долго, от 2 до 4 месяцев. А последствия после травмы (отёк, боли) могут сохраняться до полугода.
По возможности ограничте физическую нагрузку, носите днем эластический бинт или фиксатор голеностопа, используйте противовоспалительные мази 2 3 раза в день, избегайте перегреваний и травмирования. Со временем все восстановится.
Хирург
Добрый день,до года будете ощущать дискомфорт и боли,не беспокойтесь,это нормально
Акушер, Гинеколог, Детский гинеколог
Здравствуйте.
Да, такое вполне может наблюдаться. Главное,что по рентгену все хорошо.
Используйте траумель ( снимет отек и боль), старайтесь ограничивать движения, применяйте фиксатор!
Все по-тихоньку пройдет
Педиатр, Терапевт, Массажист
Боль может быть, так- же, как и отек. Должна быть динамика- в течение времени должно ” легчать”. Если через месяц состояние не улучшится- сделайте КТ этой области.
Офтальмолог, Окулист
Да такое будет сохраняться. Старайтесь не нагружать эту ногу. Используйте эластичный бинт или фиксатор
Ортопед, Травматолог
1. Кроссовки для ходьбы с индивидуальными ортопедическими стельками ФормТотикс.
2. Крым. ЮБК. Санаторий “Саки” или любой другой в этом населенном пункте (местные грязи).
3. 30-40 мин это не плохо для такого срока после травмы. Это даже хорошо.
Период реабилитации длится до года, ну у спортсменов не ранее 6 мес все восстанавливается.
Ортопед, Травматолог
Здравствуйте, отечно-болевой синдром при таких переломах может сохранятся от 3х и до 6 ти месяцев. Делать ванны, сауны и водные процедуры противопоказано, это все усиливает отек. Магнитотерапия хорошо снимает отек при курсовом лечении. Нужно носить фиксатор голеностопного сустава, местно втирать траумель гель. ЛФК постоянно.
Гематолог, Терапевт
Здравствуйте , это ожидаемо, не пугайтесь, вы даёте нагрузки, имеется неполноценность. Попробуйте по 15 мин держать ноги вверху после прогулок и долгой нагрузки , осмотр травматолога в динамике обязателен
Ортопед, Травматолог
Добрый вечер!После данной травмы и лечения прошло немного времени. Через 6-8 месяцев после консолидации перелома боли начну уходить!Санаторно курортное лечение, индивидуальные ортопедические стельки!!!Все будет хорошо
Оцените, насколько были полезны ответы врачей
Проголосовал 1 человек,
средняя оценка 5
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – получите свою 03 онлайн консультацию от врача эксперта.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Таранная, или надпяточная, кость является предплюсневой и формирует нижнюю часть голеностопного сустава, соединяясь с большой и малой берцовой костью. В нижней части к таранной кости присоединена пяточная кость, в передней – ладьевидная. Благодаря такому устройству таранная кость равномерно распределяет массу тела человека на всю стопу.
Надпяточная кость достаточно крупная по сравнению с другими костными образованиями предплюсны. Она покрыта хрящевой тканью в гораздо большей степени, чем любая другая кость человеческого скелета – на 60%.
Причины и механизм перелома
Таранная кость состоит из головки, блока и заднего отростка. Головка располагается спереди и соединяется с ладьевидной костью. Блок соединен с латеральной и медиальной лодыжкой. Задний отросток имеет два бугорка, которые разделены сухожилием, отвечающим за сгибание первого пальца стопы. У некоторых людей есть только один бугорок и добавочная таранная кость.
Наиболее часто перелом таранной кости происходит при падении с большой высоты на выпрямленные ноги или в результате автомобильной аварии. Несколько реже такую травму можно получить от прямого удара тупым предметом или на спортивной тренировке.
В очень редких случаях встречается монотравма надпяточной кости, чаще всего она сочетается с переломом кости пятки, а также с различными повреждениями ладьевидной, клиновидной и плюсневой костей.
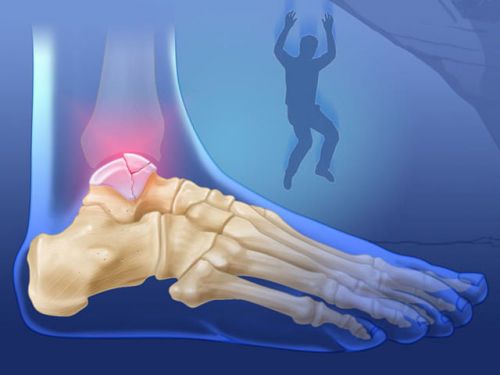
Когда человек падает с высоты, таранная кость оказывается зажатой между пяточной и большой берцовой костью, и в результате происходит компрессионный, или оскольчатый, перелом
Чрезмерное разгибание ступни приводит к тому, что ломается шейка таранной кости. При сильном сгибании нижней конечности в голеностопном суставе линия разлома проходит в области заднего отростка. В случае одновременного тыльного сгибания и подворота стопы регистрируется перелом латерального бугорка.
Механизм получения такой травмы, как перелом таранной кости стопы, можно разделить на два основных типа:
- сочетание осевой нагрузки и стремительного тыльного сгибания приводит к чрезмерно тесному контакту шейки таранной и большой берцовой кости, а при развороте ноги таранная кость смещается;
- чрезмерное сгибание ноги в голеностопе способствует ротации кости, которая не выдерживает давления и ломается.
Классификация и симптомы
Перелом таранной кости бывает открытым и закрытым, без смещения и со смещением. Последний может сопровождаться подвывихом в подтаранном суставе, вывихом в таранно-ладьевидном либо голеностопном суставе.
Целостность заднего отростка нарушается в основном у спортсменов, преимущественно футболистов. Травма латерального отростка характерна для скейтбордистов. Особенно опасны компрессионные (оскольчатые) повреждения, поскольку высока вероятность развития тяжелых осложнений.

Скейтбординг – красивый, но высокотравматичный вид спорта, который не прощает ошибок
Таранная кость участвует в образовании сразу нескольких суставов, поэтому визуально определить характер повреждения не представляется возможным. Признаки перелома неспецифичны, для постановки точного диагноза необходимо сделать рентген.
Симптомы после перелома таранной кости варьируются в зависимости от локализации повреждения, но есть и ряд общих признаков:
- резкий болевой синдром в нижней части голени, нарастающий при движениях первого пальца, а также при попытках встать на больную ногу;
- припухлость, чаще всего на тыле стопы;
- увеличение в размерах и изменение конфигурации голеностопного сустава;
- при пальпации возникает характерный хруст костных отломков.
Стоит отметить, что отечность является первым признаком серьезной травмы. Пораженная область опухает, краснеет, иногда приобретает синюшный оттенок. Если причиной перелома был удар тяжелым предметом, то повреждаются кровеносные сосуды. Из-за этого появляются подкожные кровоизлияния, синяки и гематомы. Спустя несколько часов после травмы кожные покровы становятся горячими на ощупь.
При переломе заднего отростка болевой синдром локализуется в зоне ахиллова сухожилия. Болезненность вызывают не только движения, но и любые прикосновения к травмированному участку.
Перелом шейки таранной кости характеризуется выраженным положением подошвенного сгибания, при смещении заметна деформация голеностопного сустава. Краевые переломы считаются наиболее легкой травмой, симптомы которой имеют сходство с обычным ушибом. Поэтому пациенты не всегда обращаются к врачу, и кости срастаются неправильно. В результате формируется застарелый перелом, гораздо сложнее поддающийся лечению.
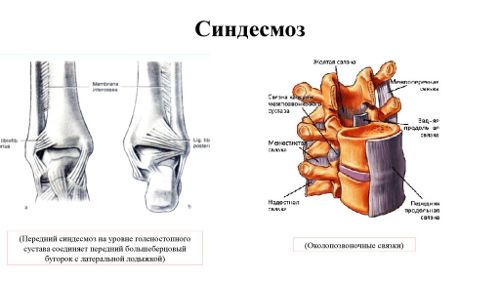
Синдесмоз представляет собой неподвижное сочленение, образованное соединительной тканью. Межкостная мембрана между берцовыми костями повреждается наиболее часто
Больше чем в половине случаев перелом таранной кости сопровождается травмой лодыжки и пяточной кости. Очень редко, но встречается и разрыв синдесмоза, соединяющего мало- и большеберцовую кость.
Возможные осложнения
Отличительной особенностью надпяточной кости является ее недостаточное кровоснабжение, что значительно замедляет восстановительные процессы. Костная ткань недополучает кислород и питание, вследствие чего даже перелом без смещения может осложниться отмиранием клеток.
Возможны и другие негативные последствия:
- стойкий болевой синдром, плохо поддающийся купированию;
- поражения хрящевой ткани, кровеносных сосудов и нервных окончаний;
- нарушение двигательной активности стопы и голеностопа;
- остеомиелит;
- деформирующий артроз;
- асептический некроз.
Асептический, или аваскулярный, некроз возникает при нарушении кровоснабжения головки таранной кости и может быть причиной утраты трудоспособности и инвалидности. Чтобы избежать осложнений, необходимо обязательно обратиться к врачу сразу же после травмы.
Меры первой помощи и диагностика
Неотложная помощь при переломе надпяточной кости осуществляется согласно общим правилам и начинается с обеспечения полной неподвижности пораженной конечности. Любое движение сломанной кости может вызвать болевой шок, потерю сознания и повреждение близлежащих тканей.

Вызвать бригаду скорой помощи необходимо как можно скорее. Ни в коем случае нельзя пытаться самим «двигать» кости, приводя их к правильному положению
Обездвижить конечность можно с помощью шин из подручных материалов. Если это по какой-либо причине невозможно – отсутствует навык подобных манипуляций или мешает страх сделать что-то не так, – нужно усадить пострадавшего так, чтобы голень и пятка лежали на ровной поверхности. Пациент может лежать на кровати с вытянутой ногой или сидеть на одном стуле, а на другой положить ногу.
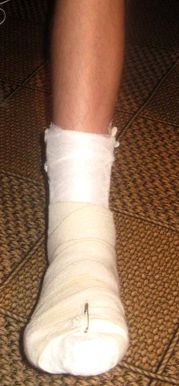
Любой перелом надпяточной кости требует длительной иммобилизации посредством гипсовой повязки
Только после этого можно снимать обувь и носки (чулки, колготки, гольфы) и при необходимости обрабатывать рану. При открытом переломе возможно кровотечение, которое останавливают при помощи жгута. Затем обрабатывают рану антисептиком и накладывают стерильную повязку.
Сильная потеря крови может иметь весьма серьезные последствия, поэтому остановить кровотечение требуется в первую очередь.
Чтобы снизить болевой синдром, пострадавший может принять анальгетик или средство из группы НПВП (нестероидные противовоспалительные препараты). До приезда медиков к травмированной области прикладывают лед или холодный компресс, держа его по 10 минут с перерывами. Постоянно держать лед на ноге нельзя, чтобы не получить обморожения.
Если есть сомнения, какая именно травма случилась – ушиб, вывих или перелом, то неотложную помощь оказывают, как при переломе. При отсутствии возможности вызова «скорой помощи» больного транспортируют в лечебное учреждение максимально щадящим способом.
Для подтверждения диагноза всем пациентам проводится рентгенологическое исследование в нескольких проекциях. По результатам, которые покажут сделанные снимки, оценивается целостность кости, и составляется лечебный план. При сложных травмах с повреждением суставов и связочного аппарата проводится компьютерная томография или МРТ.
Лечение
Приоритетом для врача является восстановление целостности кости, что достигается с помощью следующих методик:
- иммобилизации конечности;
- закрытой репозиции;
- остеосинтеза.
Перелом без смещения и сильного повреждения кожных покровов лечится консервативным методом. Пациенту накладывается гипс или повязка-сапожок с металлическим супинатором. Конечность при этом должна быть согнута под прямым углом в голеностопе. Гипсовая повязка закрывает область от основания пальцев стопы до начала средней трети голени. Это позволяет обездвижить не только травмированное место, но и близлежащие структуры.
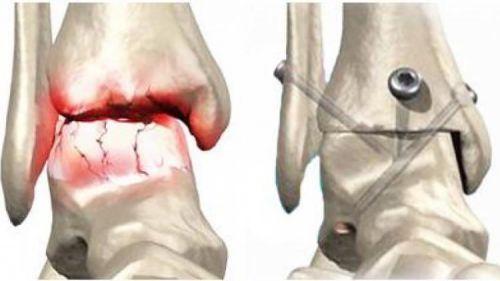
Артродез проводится только в тяжелых случаях, при невозможности сохранения функции кости в полном объеме
Чтобы избежать отечности, пациенту рекомендуется чаще держать ногу на возвышении. В течение как минимум нескольких дней придется принимать обезболивающие или противовоспалительные лекарства.
Продолжительность иммобилизации обычно составляет около месяца, но срок может быть скорректирован в зависимости от возраста, сопутствующих заболеваний и тяжести перелома. При некоторых системных заболеваниях восстановление костной ткани может замедляться.
Когда срастание кости завершается (что подтверждается рентгеновскими снимками), гипс снимают, и начинается реабилитационный период. Нагрузка на стопу увеличивается постепенно, для ускорения восстановительного процесса назначаются физиопроцедуры и массаж. Общая длительность лечения составляет примерно 3 месяца.
Закрытая репозиция проводится только в случае незначительного смещения костей, под внутрикостной анестезией. Пациент ложится на живот и сгибает ногу в коленном суставе. Врач одной рукой оттягивает пятку, а другой рукой сгибает стопу. По достижении необходимого совмещения костей накладывается гипсовая повязка.
Через 1.5 месяца гипс снимают и накладывают новый на такой же срок. После проведения контрольного рентгена врач составляет план реабилитационных процедур.
Хирургическое лечение
Показаниями к оперативному вмешательству являются следующие:
- открытый и компрессионный (многооскольчатый) перелом;
- сдвиг костей более чем на 1 см;
- переломовывихи и вывихи, не подлежащие вправлению закрытым способом;
- тяжелые повреждения связочного аппарата и мягких тканей.
Операция по сопоставлению костей проводится не позднее, чем через 8 часов после получения травмы. В большинстве случаев применяется остеосинтез, исключение составляют мнгогооскольчатые переломы, когда кость сильно раздроблена, а также начавшийся асептический некроз.
Тогда методом выбора становится артродез, в ходе которого отколовшиеся фрагменты удаляются, а голеностопное сочленение замыкается. Минусом артродезирования является полная неподвижность сустава, однако способность к ходьбе сохраняется.
Открытая репозиция костей может проводиться посредством компрессионно-дистракционного аппарата или методом остеосинтеза. В первом случае для фиксации костей применяются спицы Киршнера, во втором – стягивающие винты или небольшие пластины; после операции накладывается гипс.
Перелом таранной кости – это серьезная, хотя и редкая травма. При подозрении на такое повреждение необходимо обязательно посетить травматолога и сделать рентген. Нужно помнить и о мерах первой помощи, неукоснительное выполнение которых способно предотвратить многие осложнения.
Источник
Наш опыт лечения переломов таранной кости
Среди больных с повреждением костей стопы своей сложностью выделяются переломы таранной кости, которые в практике встречаются редко, a упоминания о проблеме в литературе немногочислены. Переломы таранной кости составляют 0,5-1,0% от всех переломов костей стопы, а вывихи – 1-2,5%. Целость этой кости является необходимым ус-ловием нормального функционирования наиболее важных для биомеханики суставов стопы [12;14; 16]. Высокий процент неудовлетворительных результатов лечения, даже после простого перелома таранной кости, делают вопрос актуальным. Таранная кость не имеет мышечного футляра и ее кровоснабжение осуществляется за счет мозаичной артериальной сети, проходящей в капсуле суставов стопы и окружающих сустав мощных связок [3;4;11;15]. При травмах такая сосудистая картина в ряде случаев обусловливает развитие асептического некроза. И еще, сама таранная кость в большей половине своей поверхности покрыта суставным хрящом, повреждение которого в своем роде тоже ухудшает результаты лечения. Плохие исходы, на наш взгляд, связаны с ошибкой диагностики, неправильно выбранной лечебной тактикой, неполноценным знанием местной топографической анатомии и, наконец, с неадекватной хирургической агрессией. В настоящее время непрерывный поиск эффектив-ных способов диагностики и лечения этого тяжелого повреждения продолжается.
Цель нашего исследования состояла в анализе методов диагностики и лечения переломов и переломо-вывихов таранной кости.
Материалы и методы.
Проанализированы результаты лечения 32 больных с различными и разной локализации переломами и переломо-вывихами таранной кости. Мужчин было 25, женщин – 7. Переломы без смещения имели 11 (34,3%) больных, со смещением – 18 (56,3%), у 3 (9,4%) пациентов имел место подвывих стопы в подтаранном суставе. У 28 больных были изолированные переломы, а в остальных наблюдениях (4) – как компоненты множественной и сочетанной травмы. Закрытые переломы и переломо-вывихи зарегистрированы у 24(75%) пациентов, открытые – в 8 (25%) случаях. Хирургическое вмешательство было проведено 23 (72 %) больным, 9 (28%) больных лечились консервативным методом.
Диагноз установливали на основании клинико-рентгенологических (в 3-х стандартных проекциях) данных и КТ-обследования, которое дает точную информацию о смещении и количестве отломков, о выраженности изменений в суставах стопы и др. [2]. Ряд авторов [8;9;11] при отсутствии КТ-данных для точной диагностики рекомендует обычное рент-генологическое исследование в пяти проекциях. Используются также специальные рент-генологические укладки в проекциях Броудена, Антонсена, Харриса, которые позволяют лучше визуализировать состояние суставных поверхностей подтаранного сочленения. Для уточнения сомнительного диагноза мы сочли нужным у 3 больных с переломом тела и блока таранной кости с небольшим смещением отломков 7-10 дневной давности провести КТ-обследование и получили достоверный ответ. Больные жаловались на боли и припухлость в области голеностопного сустава, ограничение активных движений. При осмотре по контурам голеностопного сустава имело место выраженное кровоизлияние, пальпация и осевая нагрузка были резко болезнены. В ряде случаев (5 больных) отломок сломанной таранной кости прямо выпячивался под кожей, угрожая ее перфорацией.
В группу традиционного консервативного лечения включили 9 больных с переломами в основном шейки таранной кости без смещения отломков и краевыми переломами. После спадения припухлости области голеностопного сустава гипсовую лонгету под прямым углом стопы превращали в глухую гипсовую повязку до верхней трети голени, в подошвенную часть которой вгипсовывали металлической супинатор. Продолжительность лечения в гипсовом «сапожке» составляла от 1,5 до 2 месяцев. После этого в течение 3-4 недель лечение продолжали в фиксаторе. Больным разрешалось передвигаться с костылями с незначительной нагрузкой и «ощущением пола». С полной нагрузкой больные стали ходить после консолидации перелома в среднем через 10-12 недель. У двух больных после спадения отека и преждевременной нагрузки на стопу наступило смещение перелома шейки таранной кости. Поднаркозно под контролем ЭОП-а произведена ручная репозиция отломков путем сильного вытяжения за передний отдел стопы по длине с помощью дуги, натянутой на спице. В поло-жении максимального подошвенного сгибания накладывалась глухая гипсовая повязка. Через 6-7 недель при замене гипсового сапожка стопу выпрямляли под прямым углом. Лечение длилось до 4 месяцев, полную нагрузку разрешали после 5-ого месяца.
По мнению ряда авторов [4:12;13;14;16] почти все переломы таранной кости со смещением отломков можно отрепонировать закрытым способом. Однако, после одной-двух неудачных попыток, при нормальном состоянии кожных покровов области голеностопного сустава целесообразным является открытое сопоставление отломков.
Хирургическое лечение применено у 23 больных: в 15 случаях – по поводу разных видов закрытого перелома со смещением и вывихом, а у 8 пациентов – по поводу открытого перелома таранной кости. Причем у 3 больных из 15 удалось закрытым путем восстановить целостность таранной кости и фиксировать отломки спицами.
Репозиция отломков и правильность проведения спиц необходимо контролировать электронно-оптическим преобразователем.
При оперативном лечении переломов таранной кости со смещением отломков мы придаем большое значение хирургическим доступам, которые базируются на знании сосудистой анатомии таранной кости. Сложность заключается в достаточном обнажении кости в зоне перелома без нарушения кровоснабжения [11;15]. В противном случае при поврежденнии во время травмы или при хирургическом вмешательстве внутренней дельтовидной связки происходит деваскуляризация кости, которая приводит к аваскулярному некрозу тела таранной кости [8;11]. Для проверки анатомических соотношений (особенно в случае ротационных смещений) некоторые авторы [7;16] предлагают одновременно производить два разреза – медиальный (проходит параллельно нормальной оси тараной кости и а. talonavicularis) и латеральный (разрез типа Ollier). Мы – сторонники отдельных доступов. При переломах шейки без вывиха тела таранной кости нами осуществляются передне-наружный или передне-внутренный доступы. В ряде случаев может быть использован широкий и мало-травматичный медиальный доступ с отсечением внутренней лодыжки.
У четырех больных из группы с закрытыми переломами (из 15 больных) операция производилось в ургентном порядке в первые 6 часов после получения травмы, исходя из характера перелома таранной кости (повреждение шейки с вывихом тела). Неотложность хирургической тактики полностью оправдывала себя, поскольку в ряде случаев вывихнутое тело могло стать причиной острого нарушения кровообращения, механического сдавления пучка заднеберцовой артерии, некроза кожи и др. Осложнений. Операции осуществляли передне-наружным доступом, остеосинтез был выполнен двумя компрессирующими винтами в трех случаях, а у одного пациента – спицами. В 8 случаях остеосинтез был произведен одним из способов, включая и стержни Штеймана. С целью облегчения вправляюще – репозиционных движений при переломе-вывихе мы раскрывали щель голеностопного сустава путем одновременной тяги за полудугу аппарата Илизарова, фиксированную на натянутой на спице, проведенной через пяточную кость и за шило, введенное в тело тарана. В остальных 3 случаях (из 15 больных) имел место многооскольчатый, раздробленный перелом блока таранной кости, в связи с чем у двух больных таранная кость была удалена с последующим компрессионным артродезом и удлинением голени. У одного больного был произведен первичный артродез в голеностопном суставе. Во всех случаях рану зашивали без особенностей, только у двух пациентов из-за натяжения краев рану закрывали через неделю вторичными отсроченными швами. В послеоперационном периоде тактика лечения полностью совпадала с тактикой консервативного лечения (то есть, тот же гипсовый «сапожок» в аналогичных сроках иммобилизации).
В группе больных (8) с открытыми переломами или вывихами таранной кости хирур-гическая обстановка была сложнее [1;5;6;10; 13]. У четырех пациентов повреждение таранной кости было одним из элементов политравмы. Двое больных имели вторично-открытые переломы, а у 6 – открытые переломы разных степеней (I, II, III), причем у одного больного, наряду с переломом, имелся и ожог I–II степени в области нижней трети голени, который в дальнейшем превратился в III степень. У двух больных со вторично–открытым перелом шейки таранной кости со смещением и с подвывихом в подтаранном суставе одновременно на этой же конечности имелись и открытые переломы нижней трети костей голени II степени. После внеочагового остеосинтеза костей голени монтаж аппарата продолжался и на стопе. В аппарате создавалось дистракционное усилие по оси стопы с целью создания диастаза между суставными поверхностями таранной и большеберцовой костей в пределах 3-4 мм. Под ЭОП-ом удавалось мануально отрепонировать отломки и фиксировать двумя спицами с напайкой, проведенными во фронтальной плоскости, после чего дистракция уменьшалась.
В 3-х случаев у больных группы с открытыми переломами после безуспешной закрытой репозиции в аппарате осуществляли открытую адаптацию костных фрагментов таранной кости и фиксировали одним или двумя стержнями Штеймана, а аппарат внешней фиксации оставляли для временной разгрузки голеностопного сустава. У двух больных с открытым подвывихом в подтаранном суставе было произведено открытое вправление с трансартикулярной фиксацией голеностопного сустава.
Из всех наших исследуемых больных самый тяжелый случай был констатирован у больного с открытым переломом шейки таранной кости, вывихом ее тела, обширным раз-мозжением и загрязнением мягких тканей области голеностопного сустава, охватывающим нижнюю треть голени, химический ожог области голени I–II степени с площадью около 20 см². Были произведены ПХО раны, вправляющие–репозиционные манипуляции отломков таранной кости с помощью резьбовых стержней, которые использовали при монтаже стержневого аппарата. Отломки зафиксированы двумя спицами, а на рану были наложены сближающие редкие швы без натяжения.
Результаты и обсуждение.
Ближайщие и отдаленные результаты прослежены у 29 больных от 3 месяцев до 2 лет. В процессе лечения один раз в 2 месяца пациенты подвергались динамическому клинико-рентгенологическому обследованию для своевременного выявления каких-либо осложнений (в частности, развития аваскулярного некроза таранной кости). Появление тени относительной плотности на одном из снимков являлось уже настораживающим признаком.
Хорошие результаты лечения были зарегистрированы у 20 (68,9%) больных из групп с закрытыми переломами шейки таранной кости без смещения отломков и больных со смещением отломков и вывихами (или без вывихов), которым был произведен металло-остеосинтез. Больные особых жалоб не предъявляли. Ими отмечались лишь слабые боли и локальная припухлость после длительной ходьбы. Функция голеностопного сустава была в пределах нормы. Рентгенологически в конце года констатировались сросщиеся переломы таранной кости.
Удовлетворительные результаты получены у 6 (20,7%) пациентов. Они – из группы больных с открытыми переломами и вывихами. Ими предъявлялись жалобы на боли и отечность в области голеностопного сустава и стопы после физической нагрузки, длительной ходьбы и стояния. Движения в голеностопном суставе были ограничены из-за болей. Рентгенологически у четырех больных на фоне срастающихся переломов в ранней стадии обнаруживались единичные мелкие очаги с начальным явлением склероза и дефартроза в подтаранном сочленении. С целью торможения процесса этим больным назначились нестероидные противовоспалительные препараты, ранелат стронция («Бивалос») или ибандронат натрия («Бонвива») с кальцием-Д3 (фирма «Никомед»), сосудистые препараты. У двух пациентов при клиинко-рентгенологическом исследовании обнаружено незначительное оседание высоты тарана.
Неудовлетворительные результаты лечения установлены у 3 (10,4%) пострадавших (один больной – с открытым вывихом тарана и обширным повреждением мягких тканей, двое пациентов имели открытый перелом шейки с вывихом ее тела I–II степени). Эти больные жаловались на постоянные боли, которые усиливались после физической нагрузки. Контуры голеностопного сустава и стопы были сглажены, имело место варусное искривление пятки и переднего отдела стопы. Активные движения в голеностопном суставе из-за болей были резко ограничены. Констатировано выраженное снижение опороспособности нижней конечности. Рентгенологически были установлены: несращение переломов, отсутствие декальцинаций и остеопороз, тотальный склероз таранной кости (по контрасту – плотная кость), значительное оседание высоты таранной кости, дефартроз подтаранного сочленения. У этих больных в дальнейшем в связи с аваскулярным некрозом тарана производился таранно-большеберцовый артродез с одновременным удлинением голени по Илизарову.
Выводы.
- Переломы таранной кости относятся к сложным повреждениям стопы, лечение которых представляет особую сложность и требует поиска более эффективных способов лечения.
- Применение консервативных методов лечения переломов таранной кости возможно при отсутствии смещения либо при незначительном смещении отломков без повреждения суставных поверхностей.
- Заслуживает внимания метод открытой репозиции из наружного или внутренного доступа с отсечением внутренной лодыжки и металлоостеосинтеза спицами, стержнями и винтами.
- При тяжелых открытых переломах таранной кости особое значение приобретает внеочаговый остеосинтез аппаратами внешней фиксации.
- Неправильно сросщиеся или несросшиеся переломы, асептический некроз и пролапс таранной кости приводят к возникновению деформирующего артроза в подтаранном суставе и вызывают тяжелые функциональные нарушения стопы.
- При сложном многооскольчатом переломе блока таранной кости выбором оперативного лечения является первичный артродез подтаранного сочленения.
Литература
- Бейдик О.В. Остеосинтез стержневыми и спицестержневыми аппаратами внешней фиксации. Самара,«Перспектива; 2002; 208 с.
- Васильев А.Ю., Витько Н.К. и др. Спиральная КТ в диагностике травматических повреждений голеностопного сустава и стопы. Вестник рентгенологии и радиологии; 2002; 2; 34-38.
- Вейсман Ю.А., Лацис А.К. Артрография подтаранного сустава.Метод. реком.; Рига; 1982.
- Гудушаури Я.Г. Лечение вывихов и переломо-вывихов костей стопы с учетом регионарной гемодинамики. Автореф. дис. к.м.н.; Москва; 2000.
- Илизарова Г.А., Попова Л.А. Компрессионный артродез голеностопного сустава и других суставов стопы аппаратом Илизарова. Метод реком.; Курган; 1981; 22 с.
- Ли. А.Д., Баширов Р.С. Руководство по чрескостному компрессионно-дистракционному остеосинтезу. Томск; «Красное знамя»; 2002; 307 с.
- Мюллер М.Е., Алльговар М., Шейдер Р., Виллингер Х. Руководство по внутреннему остеосинтезу. Метод реком.; 1996; 613-614.
- Пахомов И.А., Прохоренко В.М., Садовой М.А. Диагностика и хирургическое лечение асептического некроза таранной кости (Болезнь Муше). Вестник травматол. и ортопед.; 2008; 1; 79-81.
- Прозоровский В.Ф. и др. Некоторые спекты лечения сложных переломов блока таранной кости. Ортопедия, травматология, протезирование; 2003; 4; 67-72.
- Стецула В.И., Веклич В.В. Основы управляемого чрескостного остеосинтеза. М., Медицина; 2003; 224 с.
- Тихилов Р.М., Фомин Н.А. и др. Современные аспекты лечения последствий переломов костей заднего отдела стопы. Травматология и ортопедия России; 2009; 2 (52); 144-148.
- Черкес–Заде Д.И., Каменов Ю.Ф. Хирургия стопы. Москва; 1995.
- Черкес–Заде Д.И., Каменов Ю.Ф. Лечение открытых переломов стопы. Метод. рек.; Москва; 1990.
- Якимов Л.А. Повреждение в области таранно-пяточного сустава. Автореф. дис. к.м.н.; Москва; 1990.
- Julian R., Nguyen H.V. Fractures of the calcaneus. Orthop.Clin.N.A.; 2001; 32(1); 35-52.
- Hellal W., Rowley D.L. et аl. Surgery of disorders of the foot and ankle. London; 1996.
12.10.2010 13216 Показ
Автор. Вардеванян Г.Г. Научный Центр Травматологии и Ортопедии МЗ РА, Ереван, Армения
Источник. Медицинский Вестник Эребуни 3.2010 (43)
Авторские права на статью (при отметке другого источника – электронной версии) принадлежат сайту www.med-practic.com
Источник
