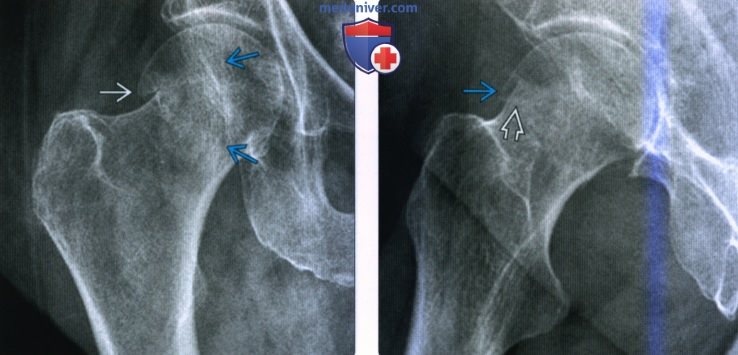
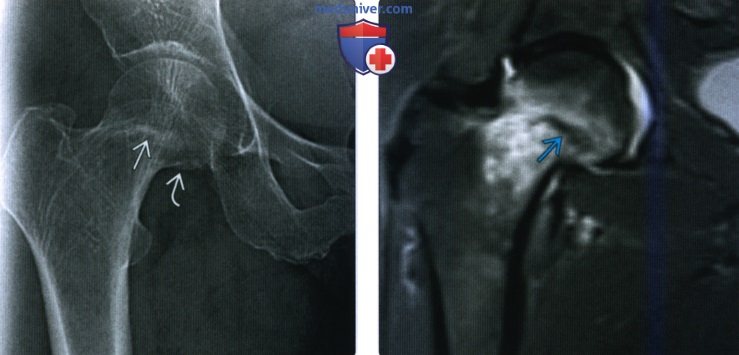
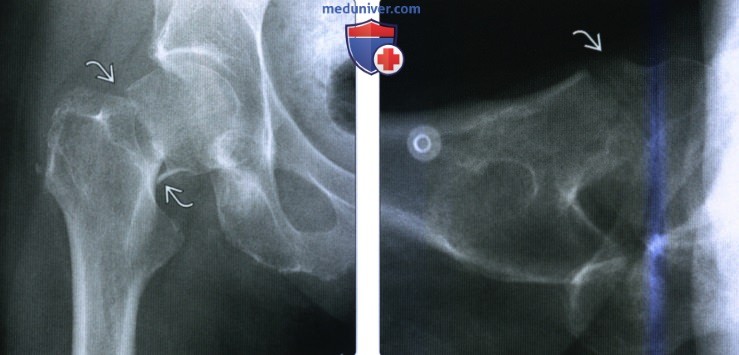
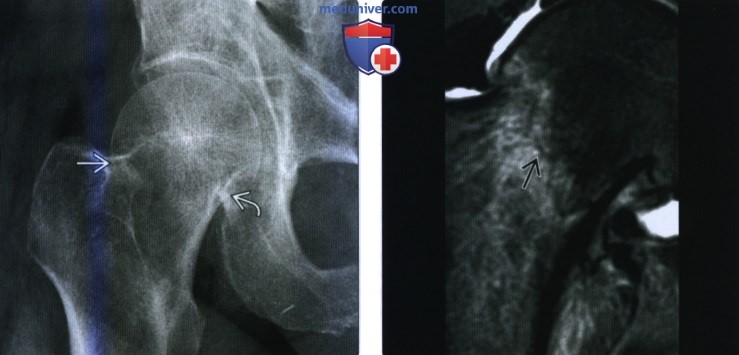
Перелом тазобедренной кости рентген
Рентгенограмма, КТ, МРТ при переломе шейки бедренной костиа) Определения: б) Визуализация: 1. Общая характеристика:
2. Рентгенография при переломе шейки бедренной кости: 3. КТ при переломе шейки бедренной кости: 4. МРТ при переломе шейки бедренной кости: 5. Радионуклидная диагностика: 6. Рекомендации по визуализации:
в) Дифференциальная диагностика перелома шейки бедренной кости: 1. Переломы головки бедренной кости: 2. Межвертельный перелом: 3. Остеоартрит: 4. Транзиторный синдром отека костного мозга: 5. Сращенный перелом: 6. Патологический перелом: 7. Разрыв мышцы: 8. Усталостный перелом таза:
г) Патология: 1. Общая характеристика: 2. Стадирование, градации и классификация перелома шейки бедренной кости: д) Клинические особенности: 1. Проявления: 2. Демография: 3. Течение и прогноз: 4. Лечение: е) Диагностическая памятка: 1. Следует учесть: 2. Советы по интерпретации изображений: 3. Рекомендации по отчетности: ж) Список использованной литературы: – Также рекомендуем “Признаки вертельного и межвертельного перелома бедренной кости” Редактор: Искандер Милевски. Дата публикации: 22.10.2020 |
Источник
Тазовые кости представляют собой основной опорный комплекс человеческого организма, соединены между собой мощными связками и хорошо укрыты массивным слоем мышц. Чтобы сломать таз, требуется приложить большую силу, поэтому изолированные переломы таза отмечаются только в 13—38,2% (Pohlemarn Т., 1998, Лазарев А.Ф., 1992), а в остальных случаях они наблюдаются у пострадавших с сочетанной и множественной травмой как результат автотравм и падений с высоты.
Для практических целей мы разделили все переломы таза на две группы, тактика и техника лечения которых принципиально различаются. В 1-ю группу входят переломы переднего и заднего полуколец таза, разрывы лобкового симфиза и крестцово-подвздошного сочленения.Эти переломы составляют около 80% всех повреждений (по нашим данным – 78%). Ко 2-й группе относятся переломы и переломовывихи вертлужной впадины (22% всех повреждений таза).
Все повреждения таза и вертлужной впадины мы классифицировали по принятой международной системе AO/ASIF. В основу этой классификации, известной в настоящее время как классификация АО, вошли классификационные системы повреждений таза по Tile (1987) и вертлужной впадины по Letournel (1981), которые были модернизированы группой АО в 1990 г.
Данная классификация универсальна, учитывает направление действия смещающих моментов, локализацию и характер повреждения связочного аппарата и стабильность тазового кольца, что значительно облегчает диагностику и выбор оптимального метода лечения. В соответствии с классификацией повреждения таза делятся на 3 типа (рис. 3-2).
• Переломы типа А — стабильные, с минимальным смещением и, как правило, без нарушения целостности тазового кольца.
• Переломы типа В — так называемые ротационно-нестабильные (но вертикально- стабильные), возникающие вследствие воздействия на таз боковых компрессионных или ротационных сил.
• Переломы типа С — повреждения с ротационной и вертикальной нестабильностью, с полным разрывом тазового кольца.
Согласно указанной схеме, анатомические повреждения разделены по степени стабильности по отношению ко всему тазовому кольцу (рис. 3-3).
А — все переломы без повреждения тазового кольца. Это отрыв передневерхнего или передненижнего гребня подвздошных костей, переломы седалищных бугров. К типу А2 относятся одно- или двусторонние переломы лонных и седалищных костей, но без смещения фрагментов, поэтому с сохраненным, в стабильном состоянии тазовым кольцом. К типу A3 отнесены поперечные или краевые переломы крестца и копчика, как без, так и с минимальным смещением. Целостность тазового кольца также не нарушается.
В — повреждения характеризуются ротационной нестабильностью. При этом связочный комплекс задних отделов таза и дна остается неповрежденным или частично поврежденным с одной или двух сторон.
Переломы типа В1 называются повреждениями типа «открытая книга», т.е. наружноротационными. Обе половины таза нестабильны, развернуты с одной или с двух сторон, а лобковый симфиз разорван.
Рис. 3-2. Принцип классификации переломов и разрывов сочленений таза по Tile-AO- ASIF.
Если лонное сочленение разошлось в пределах 20-25 мм, то, как правило, разрываются только связки лобкового симфиза. При большем его расхождении обязательно повреждаются крестцово-подвздошные связки.
Рис. 3-3. Классификация переломов и разрывов сочленений таза по Tile-AO-ASIF.
При повреждениях типа В2 происходит разрыв крестцовоподвздошных связок с одной стороны с переломом лобковых и седалищных костей той же половины таза. При этом лобковый симфиз может быть как сохраненным, так и разорванным, чаще в переднезаднем направлении. Сзади может иметь место перелом крестца, нопри этом не происходит смещения тазового кольца вертикально.
К типу ВЗ отнесены двусторонние переломы заднего и переднего полуколец таза, как правило, с разрывом лобкового симфиза по типу «открытая книга».
С — анатомически тяжелые повреждения с ротационной и вертикальной нестабильностью. Они характеризуются полным разрывом тазового кольца и дна, включая весь задний комплекс крестцово-подвздошных связок. Смещение тазового кольца уже происходит и по горизонтали и по вертикали. А при переломах типа С2 СЗ смещение возникает в переднезаднем направлении. При повреждениях типа С1 с выраженным односторонним смещением могут быть односторонний перелом подвздошной кости, переломовывих в крестцово-подвздошном сочленении или полный вертикальный перелом крестца.
При повреждениях типа С2 разрушения тазового кольца более существенны, особенно в задних отделах. Полностью, со смещением ломаются подвздошная кость и крестец, смещение кзади более 10 мм.
Повреждения типа СЗ обязательно двусторонние, с более значительным смещением одной половины таза в переднезаднем направлении, а также в сочетании с переломом вертлужнои впадины.
Переломы вертлужнои впадины также делятся на 3 типа (рис. 3-4). Тип А – переломы распространяются на переднюю или (чаще) заднюю часть суставной поверхности. Костные отломки вертлужнои впадины локализуются в пределах только одной колонны таза – передней или задней. Во всех 3 группах этого типа переломов суставная поверхность впадины не имеет значительных разрушений.
Тип В — линия перелома или хотя бы ее часть располагается поперечно. Часть суставной поверхности всегда остается связанной с подвздошной костью. Поперечные переломы могут быть Т- и У-образными. Если при переломах типов В1 и В2 смещения происходят только в зоне вертлужнои впадины, то при повреждениях типа ВЗ в зону перелома включается колонна таза или подвздошная кость.
Тип С — переломы обеих колонн и соответствующих частей суставных поверхностей вертлужнои впадины. Имеются значительные анатомические разрушения, распространяющиеся на кости таза. При повреждениях типа С1 линия перелома распространяется на подвздошную кость. При повреждениях типа С2 разобщение костных фрагментов идет по передней границе всей подвздошной кости и передней колонны. Если в зону перелома вовлекаются крестцово-подвздошное сочленение и крестец, то эти повреждения относятся к самому опасному для жизни больного типу – СЗ, так как они сопровождаются значительным кровотечением из пресакральных сосудистых сплетений.
Рис. 3-4. Классификация переломов вертлужной впадины по Letournel-AO-ASIF.
Практика наблюдений показала, что в общей структуре повреждений тазового кольца отмечается абсолютное увеличение анатомичес ки наиболее тяжелых переломов костей таза и вертлужной впадины, квалифицируемых по международной системе АО как повреждения типов В и С.
Поскольку тазовые кости и окружающие их мягкие ткани хорошо кровоснабжаются, травма таза сопровождается кровопотерей, достигающей 2—3 л и более. В связи с этим переломы таза являются достаточно значимым шокогенным фактором.
Если имеются переломы переднего полукольца таза, излившаяся кровь локализуется в переднем отделе малого таза в околопузырной клетчатке и через запирательные отверстия и приводящие мыщцы выходит на внутреннюю поверхность бедра. При разрывах лобкового симфиза гематома располагается между разошедшимися лонными костями и распространяется на околопузырную клетчатку, промежность, а также по клетчатке, окружающей семенные канатики у мужчин в область мошонки. Мошонка при этом может достигать размеров футбольного мяча, поскольку рыхлая клетчатка не препятствует свободному распространению крови. У женщин гематома распространяется по круглым связкам в область половых губ и промежности.
Смещенные переломы подвздошных костей и крестца вызывают повреждение не только внутрикостных сосудов, но главным образом многочисленных венозных сплетений, окружающих кости большого таза и сосудов мышц. Изливающаяся кровь распространяется в забрюшинную клетчатку, которая достаточно рыхлая и не препятствует свободному распространению и накоплению крови, в результате чего формируется так называемая забрюшинная гематома. В забрюшинном пространстве различают передний и задний отделы: передний располагается кпереди от fascia praerenalis и передней стенкой его является задний листок брюшины, а задний – кзади от fascia refrorenalis, и задней стенкой его являются поясничные мышцы (рис. 3-5).
В переднем забрюшинном пространстве находятся забрюшинные органы — почки, поджелудочная железа, часть двенадцатиперстной кишки и восходящая и нисходящая части толстой кишки, а в заднем — подвздошные сосуды, аорта и нижняя полая вена.
При смещенных переломах большого таза гематома распространяется большей частью по заднему забрюшинному пространству. Гематомы переднего забрюшинного пространства более характерны для повреждения почек и поджелудочной железы. Имбибиция обоих забрюшинных пространств происходит при множественных переломах тазовых костей.
Рис. 3-5. Топография забрюшинного пространства. А — сагиттальный разрез через правую почку. В — то же, через левую почку. Обозначения: 1 – печень; 2 – fascia praerenalis; 3 – fascia refrorenalis; 4 – правая почка; 5 – двенадцатиперстная кишка; 6 – capsula adiposa; 7 – брюшная полость; 8 – слепая кишка; 9 – поджелудочная железа; 10 – сигмовидная кишка; 11 – левая почка.
Различают большие, средние и малые забрюшинные гематомы. Большая гематома доходит до верхнего полюса почки, средняя — до нижнего, малая не переходит уровень передневерхних остей подвздошных костей. Кровь из переднего забрюшинного пространства может пропотевать в брюшную полость, вызывая картину острого живота. В отличие от гемоперитонеума, вследствие травмы органов брюшной полости количество крови бывает не более 300-500 мл и появляется она через 2 ч и более после травмы.
Локальные повреждения вертлужной впадины, как правило, не вызывают образования забрюшинных и предбрюшинных гематом.
Излившаяся кровь концентрируется в области тазобедренного сустава и под ягодичными мышцами. Объем гематомы значительно меньше из-за ограниченного пространства для ее распространения: с одной стороны, так как этому препятствуют тазовые кости и мышцы, их выстилающие, а с другой — мышцы, окружающие тазобедренный сустав снаружи и прочная малорастяжимая широкая фасция бедра.
Частота внетазовых повреждений у пострадавших с переломом таза представлена в табл. 3-3 (наши данные).
Таблица 3-3. Сопутствующие повреждения (в%) у пострадавших с травмой костей и сочленений таза.
Повреждения черепа и лицевого скелета27,6Травма органов брюшной полости и забрюшинногопространства23,0Закрытая травма груди19,7Переломы конечностей различной локализации14,0Ранения мягких тканей различной локализации7,0Повреждения позвоночника3,6Повреждения сосудов и нервов3,5Закрытые вывихи суставов верхних конечностей1,0Травматические ампутации конечностей0,4Итого…100
Как видно из табл. 3-3, при политравме с переломами таза значительно чаще наблюдаются травмы органов живота и малого таза. Специфичными повреждениями являются разрывы мочевого пузыря и уретры, которые в большинстве случаев происходят вследствие прямого ранения отломками лонных и седалищных костей. Разрыв мочевого пузыря может произойти от так называемого гидравлического удара, когда при резком сдавлении отломками лонных костей наполненного мочой пузыря последний разрывается изнутри. Эти разрывы чаще всего бывают внутрибрюшинными.
Среди переломов конечностей преобладают переломы бедра и голени, причем большинство из них имеют сложный многооскольчатый характер.
Диагностика переломов таза на реанимационном этапе базируется прежде всего на обзорной рентгенографии таза, которая входит в стандарты обследования пострадавших с политравмой. Диагностика с помощью физикальных методов имеет предположительный характер и более или менее достоверна у относительно нетяжелых пациентов, находящихся в сознании, или при так называемых бесспорных признаках переломов таза. Наличие переломов нижних конечностей не позволяет проверить многие классические симптомы, которые можно определить у пострадавшего с изолированной травмой таза (например, симптом «прилипшей пятки»).
Физикальная диагностика не должна быть направлена на выявление переломов костей таза — они в подавляющем большинстве хорошо видны на рентгенограмме, и тратить драгоценное время на проверку симптомов Ларрея, Вернея, Стадфарда, Каралина и т.п. нет никакой необходимости. Ее цели на реанимационном этапе другие — выявить наличие повреждений мочевыводящих путей и органов брюшной полости.
Повреждение мочеиспускательного канала можно заподозрить по наличию крови у наружного его отверстия, невозможности помочиться при перкуторно определяемом над лоном мочевом пузыре, невозможности осторожной катетеризации резиновым катетером — катетер не проходит в мочевой пузырь из-за препятствия и по извлечении окрашен кровью. Описанные симптомы характерны для повреждения мочеиспускательного канала, в подавляющем большинстве его мембранозной части. В этих случаях показана уретрография.
Если пострадавший в сознании, уретрографию производят следующим образом. В 20-граммовый шприц набирают любой рентгеноконтрастный раствор, применяемый для ангиографии, на шприц надевают кусок тонкого резинового катетера длиной 4—5 см, под таз пациента подкладывают кассету, настраивают рентгеновский переносной аппарат. Катетер вводят в мочеиспускательный канал пациента, отводя пенис в сторону, и начинают медленно вводить контрастный раствор. Рентгеновский снимок делают, когда 3/4 контрастного вещества введено, одновременно продолжая инъекцию, чтобы контрастировался сам мочеиспускательный канал. Появление экстравазатов на рентгенограмме свидетельствует о наличии разрыва уретры. Если имеется внебрюшинный разрыв мочевого пузыря, то пациент может даже самостоятельно помочиться — только мочи будет небольшое количество, и она будет окрашена кровью. Катетер легко может быть введен в мочевой пузырь, а выпущенная в 3 приема моча будет интенсивно окрашена кровью во всех 3 порциях. Если окрашена только последняя порция, это скорое говорит о травме почек.
Цистография.
При внутрибрюшинном разрыве мочевого пузыря катетер может быть свободно введен в мочевой пузырь, однако окрашенной кровью мочи будет очень мало (20—30 мл) или не будет вовсе, так как она излилась в полость брюшины. Катетер, располагающийся своим концом высоко над лоном, будет хорошо виден на обзорной рентгенограмме таза. Одновременно с этим будут определяться признаки острого живота, а на УЗИ брюшной полости – признаки свободной жидкости в полости брюшины.
Определить точно физикальными методами, какой орган брюшной полости поврежден, невозможно. В 85% случаев сочетанной травмы повреждаются паренхиматозные органы (селезенка и/или печень) и будут признаки гемоперитонеума, в 15% — признаки повреждения полого органа живота. Симптомы внутрибрюшного разрыва мочевого пузыря аналогичны симптомам гемоперитонеума.
При гемоперитонеуме отмечается умеренное вздутие живота, перкуторно притупление перкуторного звука в боковых отделах живота (слева при повреждении селезенки, справа при повреждении печени). Если пострадавший в сознании, есть возможность проверить симптом Щеткина—Блюмберга, который будет резко положительным. Одновременно в той или иной степени будут локально напряжены мышцы живота. У пострадавшего в глубоком бессознательном состоянии эти признаки отсутствуют или выражены неотчетливо, поэтому у них приходится полагаться на данные УЗ И, которое в сомнительных и неясных случаях проводят в динамике.
Симптомы разрыва полого органа живота более яркие, если пострадавший в сознании, и менее отчетливы у пострадавшего в коме. При переломах таза чаще всего повреждаются мочевой пузырь, затем тонкая кишка и внутрибрюшная часть толстой кишки. Разрывы мочевого пузыря, как уже говорилось выше, имеют признаки, аналогичные признакам внутрибрюшного кровотечения (гемоперитонеума). При разрыве кишки у больного, находящегося в сознании, отмечаются резкие боли в животе, локальное напряжение мышц брюшной стенки, резко положительный симптом Щеткина—Блюмберга, вначале уменьшение, а через 1— 2 ч полное отсутствие перистальтических шумов при аускультации. У пострадавшего в коме диагноз ставят путем динамического наблюдения и сопоставления клинической картины; усиление вздутия живота, нарастание дефанса, полное отсутствие перистальтики, учащение пульса, сухой язык свидетельствуют о развитии перитонита, причиной которого является разрыв полого органа живота.
Обзорная рентгенография таза у пострадавших с политравмой проводится без предварительной подготовки, поэтому не всегда удается установить все переломы тазовых костей, особенно если они без смещения и располагаются в области крестца и крестцово-подвздошных сочленений. Более точную топическую диагностику откладывают на профильный клинический этап.
Классическая укладка с валиком под коленями возможна, если не повреждены нижние конечности. При хорошем качестве снимка онадает наибольшую информацию — видны все переломы как в переднем, так и в заднем отделе таза, характер смещений отломков таза, в том числе ротационные и вертикальные. Должны быть обязательно захвачены крылья подвздошных костей, по уровню расположения которых можно судить о наличии вертикального смещения какой-либо половины таза. При наличии переломов бедра желательно делать обзорный рентгеновский снимок таза после укладывания травмированной конечности на шину Белера с валиком под коленом неповрежденной ноги.
Отдельно следует остановиться на диагностике повреждений вертлужной впадины. При переломах без смещения отмечается только белезненность при пальпации, попытках движений в тазобедренном суставе и поколачивании по пятке. Все это можно проводить при неповрежденных нижних конечностях и когда пациент в сознании. В остальных случаях диагноз устанавливают по обзорной рентгенограмме.
У более чем половины пострадавших с политравмой перелом вертлужной впадины сочетается с наружными и (реже) центральными вывихами головки бедра. При значительной люксации клиническая картина достаточно яркая и соответствует т