Перелом треугольной кости запястья

Трёхгранная кость очень уязвима перед травмами, что обусловлено её строением. По статистике, каждый второй перелом в запястье является переломом именно трехгранной кости. Как правило, нарушение целостности этой кости имеет негативные последствия в виде нарушения функционирования запястья. Наиболее часто перелом трехгранной кости возникает в результате падения, во время которого кисть переразгибается и отклоняется в локтевую сторону. В группе риска — люди, занимающиеся спортом, работающие на опасном производстве, а также пожилые люди, особенно женщины. Вернуть двигательную функцию кисти можно спустя несколько месяцев, однако при условии успешного лечения и выполнения предписаний врача.
Симптомы перелома трехгранной кости
Симптомами перелома трехгранной кости являются сильная боль после травмы, нарушенное функционирование лучезапястного сустава, припухлость и подкожное кровоизлияние в области запястья.
Основные симптомы:
- выраженная припухлость на тыльной стороне кисти;
- сильные болевые ощущения при попытке разогнуть пальцы или отклонить кисть в локтевую сторону.
Боль может нарастать не только при разгибании пальцев и отклонении кисти, но и при любых, даже незначительных, движениях.
Диагностика перелома трехгранной кости
Диагностировать перелом трехгранной кости кисти достаточно сложно. Это подтверждает и статистика, согласно которой около 80% подобных переломов не заметны на рентгеновских снимках, выполненных в стандартных проекциях. Ошибка в диагностике связана также с тем, что отрывные переломы от тыла кости принимаются за переломы других костей — полулунной и даже ладьевидной.

Однако при предварительном осмотре запястья можно заподозрить перелом трехгранной кости запястья основываясь на характерных признаках этого перелома. Следовательно, для подтверждения диагноза необходимо произвести рентгенографию в особых проекциях. Краевой перелом трехгранной кости часто сопровождается переломами других костей запястья, поэтому стоит особо внимательно изучить снимки.
→ Реабилитация после перелома трехгранной кости в Москве
Лечение и реабилитация после перелома трехгранной кости
Перелом трехгранной кости легко поддается лечению, поскольку он практически никогда не осложняется смещением. Пострадавшему накладывают гипсовую повязку сроком на 6-8 недель. После снятия гипса назначают реабилитационные мероприятия – лечебную физкультуру, электрофорез кальция, магнитотерапию, массаж.

Массаж является первой процедурой, которую проводят в качестве реабилитационных мероприятий. Его начинают еще во время ношения гипса на участках руки, свободных от гипсовой повязки. Массаж усиливает кровоток, ускоряет метаболизм в тканях, способствует доставке кислорода и питательных веществ в поврежденные участки.
Лечебная физкультура направлена на укрепление связок, мышц и сухожилий, разработку лучезапястного сустава и улучшение кровообращения, что способствует скорейшему восстановлению функций руки. Простой комплекс упражнений необходимо выполнять, как только появится минимальная способность двигать рукой:
- сжать на 10-15 секунд руку в кулак настолько плотно, насколько это возможно. Иногда при переломе трехгранной кости сложно удерживать полную чайную кружку. Если данный фактор присутствует, следует разминать в пальцах кусочек пластилина. Данное упражнение укрепляет мышцы и подготавливает их к более интенсивным нагрузкам;
- соединить ладони и по очереди наклонять их в разные стороны. Движения должны быть плавными, осторожными, не причинять сильную боль;
- прокручивать в ладонях несколько некрупных резиновых мячика или мяч для тенниса.
Во время занятий ЛФК возможны болевые ощущения. Они должны быть умеренными, не острыми. Для того чтобы их минимизировать, упражнения можно выполнять, погрузив руки в ванночку с теплой водой. Наиболее подходящая температура воды — 36°С, можно немного теплее, но не холоднее. Тепло облегчает боль, снимает мышечный спазм, расслабляет мышцы и делает их более эластичными.

Упражнения ЛФК при переломе трехгранной кости весьма благотворно влияют на процесс восстановления двигательной функции руки и способствуют скорейшему выздоровлению пострадавшего при условии их регулярного выполнения.
Комплекс упражнений при переломе трехгранной кости
- Упражнения для лучезапястного сустава после перелома трехгранной кости
Заключение
В большинстве случаев механизмом возникновения перелома трехгранной кости является сильный удар, в том числе в результате падения с упором на кисть. Главными признаками перелома являются локальный отек и боль, а также болезненность при движениях кисти. Для диагностики используется рентгенография, выполненная в разных проекциях. Лечение перелома трехгранной кости предусматривает иммобилизацию лучезапястного сустава гипсовой повязкой на двухмесячный срок. Затем в качестве реабилитации назначаются массаж, лечебная гимнастика и теплые ванночки. Восстановление трудоспособности руки возможно не ранее чем через 2-2,5 месяца.
Источник
Общепринято разделять переломы трехгранной кости на два типа: переломы тела и краевые (отрывные) переломы тыла кости. Считают, что эти повреждения в отличие от переломов ладьевидной кости обычно имеют благоприятное течение и завершаются вполне хорошими исходами.
Чаще всего переломы наступают при падениях с переразгибанием кисти и ее локтевым отклонением, когда крючковидная кость как бы срезает тыльно-лучевой край трехгранной или же происходит ее фиксация между крючковидной костью и головкой локтевой кости. Нередко же переломы бугорка или краевые переломы тела возникают в результате отрывного действия связок, прикрепляющихся к кости, в момент форсированного сгибания кисти, при падении навзничь с придавлением руки тяжестью тела, ушибом тыла кисти.
Распределение переломов трехгранной кости по характеру локализации довольно типично. Изолированные переломы составляют 2/3, а остальная треть представлена в виде сочетания с другими переломами запястья, с переломами лучевой и локтевой кости, с вывихами и переломами трехгранной и ладьевидной костей. Переломы тела и краевые переломы соотносятся как 1:4, а среди последних внесуставные переломы бугорка тыла кости резко преобладают (5:1) над внутрисуставными переломами апофиза (в зоне сочленения с гороховидной костью) и краевыми наружно-проксимальными, внутренне-проксимальными.
К сожалению, при первичном обследовании пропускают до 80—85 % переломов даже после рентгенографии в стандартных проекциях, хотя по крайней мере половина их может быть обнаружена без дополнительных укладок.
После периода сравнительного благополучия или легких функциональных нарушений больной в момент сгибания кисти с боковым ее отклонением или при захвате какого-либо предмета внезапно испытывает острую боль, иногда ощущение хруста, щелчка с мгновенной слабостью в руке. Этот синдром «захлестывания» напоминает синдром, наблюдаемый при рецидивирующих ротационных подвывихах ладьевидной кости, но с той лишь разницей, что источник расстройств «гнездится» в локтевой половине основания кисти.
При осмотре видно легкое выбухание мягких тканей дистальнее головки локтевой кости, прощупывается умеренно болезненный необычный костный выступ.
На рентгенограммах в боковой проекции на уровне тыльного рога полулунной кости видны различной плотности, формы и размеров костные шипы с заостренной или уплощенной верхушкой. Однако уточнить принадлежность образования и явственно рассмотреть основание возможно только в первой косой проекции. Направленные к тылу и нередко отклоненные кнаружи (в лучевую сторону) остеофиты обычно имеют длину 0,5—0,6 см, но могут достигать и 0,9—1,0 см.
С течением времени и под воздействием консервативного лечения (электрофорез йодида калия и новокаина, две — три инъекции 5—10 мг гидрокортизона и др.) может наступить субъективное улучшение. Происходит сглаживание контуров остеофитов, иногда несколько уменьшающихся или увеличивающихся в размерах. Но и спустя десятилетия они не исчезают, хотя чаще всего и не причиняют заметных неудобств. Однако при продолжающемся нарушении функции, затрудняющем профессиональную и бытовую деятельность, показана резекция остеофита. При вмешательствах на кистевом суставе (открытые вправления застарелых вывихов, эксцизии полулунной кости при реконструктивных операциях и др.) с излишней травматизациеи треугольного фиброзно-хрящевого комплекса и случайным обнажением тыла трехгранной кости (лишенного, как известно, суставного хряща) существует вероятность появления остеофитов). Могут встретиться и переломы остеофитов в результате повторных травм. При внутрисуставных краевых переломах тела трехгранной кости смещенные небольшие фрагменты могут блокировать кистевой сустав и тогда их надо удалять.
Доктор медицинских наук Кезля О.П.
Источник
Общепринято разделять переломы трехгранной кости на два типа: переломы тела и краевые (отрывные) переломы тыла кости. Считают, что эти повреждения в отличие от переломов ладьевидной кости обычно имеют
благоприятное течение и завершаются вполне хорошими исходами. Однако исследования J.Auffray (1970),
Н.А. Олешко (1979) и наблюдения из практики свидетельствуют, что рассматриваемые повреждения неоднородны и по составу, и по исходам. Результаты во многом зависят от своевременности распознавания и адекватности лечения.
Чаще всего переломы наступают при падениях с пере- разгибанием кисти и ее локтевым отклонением, когда крючковидная кость как бы срезает тыльно-лучевой край трехгранной или же происходит ее фиксация между крючковидной костью и головкой локтевой кости. Нередко же переломы бугорка или краевые переломы тела возникают в результате отрывного действия связок, прикрепляющихся к кости, в момент форсированного сгибания кисти, при падении навзничь с придавлением руки тяжестью тела, ушибом тыла кисти.
Распределение переломов трехгранной кости по характеру локализации довольно типично. Изолированные переломы составляют 2/з, а остальная треть представлена в виде сочетания с другими переломами запястья, с переломами лучевой и локтевой кости, с вывихами и вывихопереломами. Периодически встречается комбинация переломов трехгранной и ладьевидной костей, и один из них обычно распознают с запозданием. Переломы тела и краевые переломы соотносятся как 1 :4, а среди последних внесуставные переломы бугорка тыла кости резко преобладают (5:1) над внутрисуставными переломами апофиза (в зоне сочленения с гороховидной костью) и -краевыми наружнопроксимальными, внутреннепроксимальными.
К сожалению, при первичном обследовании пропускают до 80—85 % переломов даже после рентгенографии в стандартных проекциях, хотя по крайней мере половина их может быть обнаружена без дополнительных укладок. Нередко отрывные переломы от тыла кости ошибочно принимают за переломы полулунной и даже ладьевидной кости. Между тем даже беглый прдварительный осмотр руки может помочь в диагностике и установить необходимые проекции для рентгенографии. Боль в локтевой половине основания кисти, припухлость и отечность дистальнее головки локтевой кости, локальная болезненность, усиление боли при отклонениях кисти позволяют заподозрить повреждение трехгранной кости.
Рис. 31. Перелом тела трехгранной кости (и шиловидного отростка локтевой) двухлетней давности у больного 35 лет с исходом в ложный сустав из-за ошибочной диагностики и отсутствия иммобилизации. Зона поражения (указана стрелками) более отчетливо видна на рентгенограмме в первой косой проекции.
Пожалуй, при переломах тыльного бугорка боли острее и нередка их иррадиация в кисть или предплечье, что, вероятно, связано с ирритацией кожно-суставных нервных веточек, вовлеченностью периоста. При переломах тела или апофиза, помимо рентгенограммы в прямой проекции, бывает необходима укладка сустава в полу- супинации (вторая косая проекция). Переломы бугорка трехгранной кости надежнее всего выявляются в первой косой проекции с наклоном от исходного локтелучевого положения на 20—30°. В подавляющей своей части переломы трехгранной кости бывают без смещений, а при обнаружении выраженного разобщения фрагментов нужно исключить вывихоперелом (чрестрехгранно-пери- лунарный вывих кисти и др.). Следует заметить, что и несмещенные переломы трехгранной кости иногда сопутствуют перилунарным смещениям.
Появление несращений и ложных суставов тела трехгранной кости обусловлено главным образом запоздалым распознаванием перелома, отсутствием или кратковременностью иммобилизации (рис. 31).
Отдельно следует остановиться на наиболее частых переломах бугорка трехгранной кости, называемых также

Рис. 32. Перелом бугорка трехгранной кости (указан стрелками) у женщины 45 лет, расцененный как «отрывной перелом ладьевидной кости».
Рентгенограммы в первой косой проекции, а — в день травмы; б — через 3,5 мес: остеофит трехгранной кости с типичной клинической симптоматикой (после курса консервативного лечения — улучшение); в — спустя 25 лет: заметных изменений образование не претерпело, функциональные нарушения умеренные.
«рыбацкими переломами» [Kohler A., Zimmer Е., 1967], которые обнаруживают в виде пластинок, мелких осколков, шелухи, скорлупы. Несмотря на кажущуюся «безобидность» — в связи с внесуставным положением и малыми размерами, — эти повреждения могут вызвать длительное время заметные функциональные нарушения. И только ранняя иммобилизация кистевого сустава не менее 5,5—6 нед (с легким разгибанием и локтевым отклонением кисти) способствует дальнейшему благоприятному течению и исходу, вне зависимости от эволюции отломанных фрагментов, которые или срастаются (в 20— 25% случаев), либо рассасываются (в 45—60 %). Вероятно, нет четкой корреляции между этими процессами и обездвиженностью руки. Однако, бесспорно, что достаточно длительная иммобилизация не только улучшает восстановление нарушенных параартикулярных структур, но и, главное, может в определенной степени предотвратить формирование в зоне перелома костных выступов в виде остеофитов (экзостозов), упоминаемых A. Zaffaroni и D. Tagliabue (1960), A. Kohler (1967). Эти необычные разрастания появляются через несколько месяцев после переломов бугорка трехгранной кости и, вероятно, чаще в тех случаях, где не было полноценного лечения (рис. 32).
После периода сравнительного благополучия или легких функциональных нарушений больной в момент сгибания кисти с боковым ее отклонением или при захвате какого-либо предмета внезапно испытывает острую боль, иногда ощущение хруста, щелчка с мгновенной слабостью в руке. Этот синдром «захлестывания» напоминает синдром, наблюдаемый при рецидивирующих ротационных подвывихах ладьевидной кости, но с той лишь разницей, что источник расстройств «гнездится» в локтевой половине основания кисти.
При осмотре видно легкое выбухание мягких тканей дистальнее головки локтевой кости, прощупывается умеренно болезненный необычный костный выступ.
На рентгенограммах в боковой проекции на уровне тыльного рога полулунной кости видны различной плотности, формы и размеров костные шипы с заостренной или уплощенной верхушкой. Однако уточнить принадлежность образования и явственно рассмотреть основание возможно только в первой косой проекции. Направленные к тылу и нередко отклоненные кнаружи (в лучевую сторону) остеофиты обычно имеют длину 0,5—0,6 см, но могут достигать и 0,9—1,0 см.
С течением времени и под воздействием консервативного лечения (электрофорез йодида калия и новокаина, две — три инъекции 5—10 мг гидрокортизона и др.) может наступить субъективное улучшение. Происходит сглаживание контуров остеофитов, иногда несколько уменьшающихся или увеличивающихся в размерах. Но и спустя десятилетия они не исчезают, хотя чаще всего и не причиняют заметных неудобств. Однако при продолжающемся нарушении функции, затрудняющем профессиональную и бытовую деятельность, показана резекция остеофита. В течение 30 лет такая операция произведена нами в 6 из 15 наблюдений. Удаление остеофита должно быть и щадящим, и полным, чтобы избежать возможности возникновения рецидива.
При вмешательствах на кистевом суставе (открытые вправления застарелых вывихов, эксцизии полулунной кости при реконструктивных операциях и др.) с излишней травматизацией треугольного фиброзно-хрящевого -комплекса и случайным обнажением тыла трехгранной кости (лишенного, как известно, суставного хряща) существует вероятность появления остеофитов (рис. 33). Могут встретиться и переломы остеофитов в результате повторных травм.
При внутрисуставных краевых переломах тела трехгранной кости смещенные небольшие фрагменты могут блокировать кистевой сустав и тогда их надо удалять.
Источник
Переломы костей запястья. Классификация, диагностика
Запястье — это сложный комплекс костей, соединенных связками, образующий множество суставов. Поскольку при рентгенологическом исследовании тени костей часто накладываются одна на другую, для постановки правильного диагноза необходимы подробный анамнез и тщательное клиническое обследование. Ладьевидная кость является не только наиболее часто подверженной переломам костью запястья, но и относится к костям, переломы которых часто проходят невыявленными. На втором месте по частоте повреждения стоит трехгранная кость, на третьем — полулунная.
Запястье делится на проксимальный ряд четырех костей и дистальный ряд четырех костей. Проксимальный ряд в направлении от лучевой кости к локтевой включает ладьевидную, полулунную, трехгранную и гороховидную кости. В дистальном ряду в том же направлении расположены кость-трапеция (большая многоугольная), трапециевидная (малая многоугольная), головчатая и крючковидная кости. Гороховидная кость прилегает к ладонной поверхности трехгранной кости и не сочленяется с костями предплечья или другими костями запястья. Переломы гороховидной кости будут рассмотрены отдельно в конце этой главы.
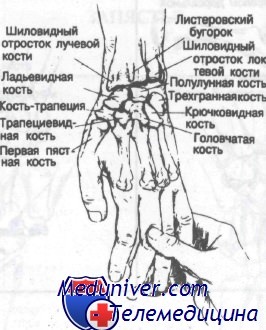
Лучевая кость сочленяется с костями запястья. Локтевая кость имеет некостное фиброзно-хрящевое соединение с трехгранной костью
Из костей предплечья только лучевая сочленяется с костями запястья. Как изображено на рис. 56, локтевая кость соединена с трехгранной фиброзно-хрящевой тканью. Как показано на рисунке, глубокая ветвь локтевого нерва и артерия проходят через ладонный канал, сформированный гороховидной костью и крючком крючковидной кости. Этот глубокий сосудисто-нервный пучок снабжает три мышцы гипотенара, межкостные мышцы, две локтевые червеобразные и приводящую мышцу большого пальца. Травма крючковидной или головчатой кости может привести к повреждению сосудисто-нервного пучка и нарушению нормальной функции кисти. Срединный нерв, как показано на рисунке, также лежит в непосредственной близости к ладонным поверхностям полулунной и головчатой костей.
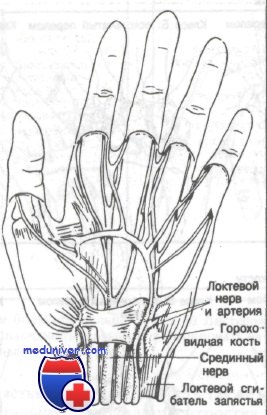
Перелом крючковидной или головчатой кости может привести к повреждению нервов или сосудов, проходящих в непосредственной к ним близости. Срединный нерв лежит близ ладонной поверхности полулунной и головчатой костей. Сухожилие локтевого сгибателя запястья, прикрепляясь к гороховидной кости, покрывает ее
Важно понять взаимосвязь между сухожилиями и костями запястья. Как показано на рисунке, сухожилие локтевого сгибателя запястья при прикреплении буквально поглощает гороховидную кость. Также стоит отметить непосредственную близость лучевого сгибателя запястья к бугорку кости-трапеции. Травма этой кости может вызвать повреждение сухожилия с последующей болью при нормальных движениях. На рисунке показаны границы анатомической табакерки. Ее локтевая сторона образована длинным разгибателем большого пальца. Лучевую сторону формируют сухожилия короткого разгибателя и длинной отводящей мышцы большого пальца. В проксимальном отделе табакерки лежит ладьевидная кость, в дистальном — кость-трапеция.
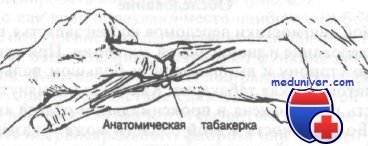
Обратите внимание на границы анатомической табакерки
Для точной диагностики переломов костей запястья требуется тщательное обследование и знание основ анатомии. При отклонении кисти в лучевую сторону и выпрямленном большом пальце становится заметной анатомическая табакерка. Как было упомянуто ранее, ладьевидная кость расположена в проксимальном отделе анатомической табакерки. Болезненность в этой области может указывать на наличие перелома, который часто не удается выявить на рентгенограммах. Если согнуть большой палец, можно увидеть и пропальпировать первый запястно-пястный сустав, как изображено на рисунке. Как видно на рисунке, над дорсальной поверхностью дистального отдела лучевой кости можно легко пропальпировать листеровский бугорок. Этот бугорок служит ориентиром при нахождении полулунной и головчатой костей.
Если кисть находится в нейтральном положении, на коже над головчатой костью можно заметить небольшое выпячивание. При согнутом лучезапястном суставе полулунная кость легко пальпируется чуть дистальнее листеровского бугорка. Важно отметить, что листеровский бугорок, полулунная и головчатая кости формируют прямую линию, идущую по оси III пястной кости. Необходимо отмечать эту воображаемую линию при рассмотрении рентгенограмм запястья. Трехгранная кость также может быть пропальпирована чуть дистальнее шиловидного отростка локтевой кости.
Как показано на рисунке, гороховидную кость легко пропальпировать у основания выпячивания гипотенара на ладонной поверхности кисти. Крючок крючковидной кости можно определить, если поместить межфаланговый сустав I пальца врача над гороховидной костью, в то время как дистальная фаланга вытянута в направлении кожной перепонки между I и II пальцами. При глубокой пальпации крючок можно пропальпировать кончиком пальца.
После того как врач определил место наибольшей болезненности, все больные с подозрением на переломы костей запястья подлежат неврологическому обследованию. Фиксируют функции локтевого и срединного нервов. Локтевой нерв может пострадать непосредственно при травме или вторично вследствие сдавления гематомой или отеком. Повреждения локтевого нерва могут развиться и в более поздние сроки в результате интраневрального фиброза или поздней компрессии. Срединный нерв может пострадать вместе с повреждением костей запястья, что приведет к развитию туннельного синдрома.
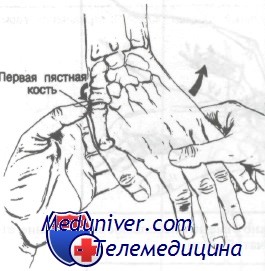
При согнутом большом пальце можно увидеть и пропальпировать первый запястно-пястный сустав
Минимальный объем рентгенологических исследований включает снимки в переднезадней, боковой и косой проекциях при нейтральном положении лучезапястного сустава. Для лучшего выявления подозреваемого перелома могут понадобиться снимки в следующих дополнительных проекциях:
1. Переднезадняя при максимальной лучевой девиации кисти.
2. Переднезадняя при максимальной локтевой девиации.
3. Боковая при максимальном сгибании.
4. Боковая при максимальном разгибании.
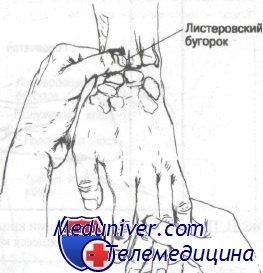
Листеровский бугорок можно пропальпировать на тыльной поверхности лучевой кости
С помощью этих проекций могут быть обнаружены 90% всех переломов костей запястья.
В норме угол между ладьевидной и полулунной костями составляет 30—60°, а между головчатой и полулунной — менее 20°. Углы больше нормальных указывают на слабость связочного аппарата и нестабильность кистевого сустава.
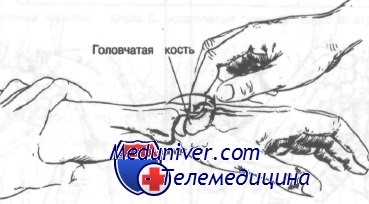
При нейтральном положении кисти можно отметить небольшое выпячивание, относящееся к головчатой кости
Расстояние между костями запястья в норме постоянно и не зависит от положения лучезапястного сустава. Изменения этого расстояния указывают на патологию — подвывих, артрит или застарелый перелом. Нормальная ширина между ладьевидной и полулунной костями на снимке в переднезадней проекции составляет 1—2 мм. Ширина более 3 мм свидетельствует о патологии.
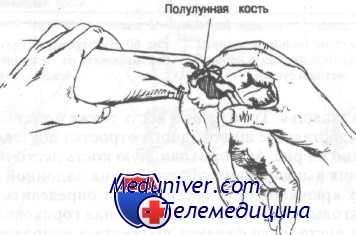
При согнутом лучезапястном суставе полулунная кость становится легко пальпируемой дистальнее листеровского бугорка
Переломы костей запястья часто сопровождаются переломами или вывихами других костей в этом же сегменте конечности. Кроме того, эти переломы нередко сочетаются с повреждениями сосудисто-нервного пучка.
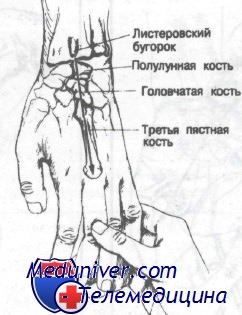
Листеровский бугорок, полулунная и головчатая кости формируют прямую линию, пересекающую III пястную кость
Осложнения переломов костей запястья
Переломам костей запястья сопутствуют несколько типичных осложнений:
1. Больные часто подвержены повторным переломам от минимальной травмы.
2. Большая часть переломов костей запястья осложняется транзи-торной нейропатией, чаще срединного нерва. Переломы гороховидной кости или крючка крючковидной кости могут осложниться парезом локтевого нерва.
3. Переломы костей запястья, особенно ладьевидной кости, часто подвержены несращению. У большинства больных это является следствием неадекватной иммобилизации на недостаточно продолжительный срок. Нередко наблюдается неполное или замедленное сращение.

Гороховидную кость легко пропальпировать у основания возвышения мизинца на ладонной поверхности кисти
Классификация переломов костей запястья
1. Переломы ладьевидной кости:
Класс А: переломы средней трети (талии)
Класс Б: переломы проксимальной трети
Класс В: переломы дистальной трети
Класс Г: переломы бугорка
2. Переломы трехгранной кости:
Класс А: отщепленный перелом дорсальной поверхности
Класс Б: поперечный перелом
3. Переломы полулунной кости
4. Переломы головчатой кости

Крючок крючковидной кости можно пропальпировать при глубокой пальпации кончиком пальца
5. Переломы крючковидной кости:
Класс А: перелом дистальной суставной поверхности
Класс Б: перелом крючка
Класс В: оскольчатый перелом тела
Класс Г: перелом проксимального полюса суставной поверхности
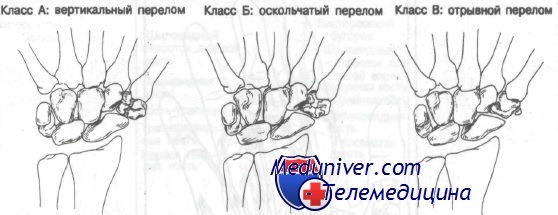
Переломы кости трапеции
6. Переломы кости-трапеции:
Класс А: вертикальный перелом
Класс Б: оскольчатый перелом
Класс В: отрывной перелом
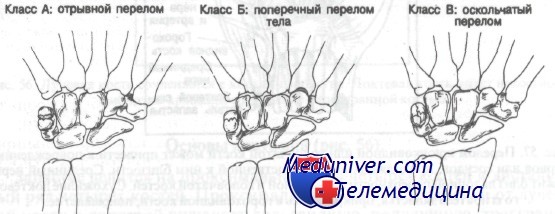
Переломы гороховидной кости
7. Переломы гороховидной кости:
Класс А: отрывной перелом
Класс Б: поперечный перелом
Класс В: оскольчатый перелом
– Вернуться в раздел “травматология”
Оглавление темы “Переломы костей кисти”:
- Внесуставные переломы проксимальных фаланг кисти. Диагностика и лечение
- Внесуставные переломы диафиза средней фаланги кисти. Диагностика и лечение
- Внутрисуставные переломы проксимальной фаланги кисти. Диагностика и лечение
- Внутрисуставные переломы средней фаланги кисти. Диагностика и лечение
- Переломы головок пястных костей. Диагностика и лечение
- Переломы шейки II-V пястных костей. Диагностика и лечение
- Переломы диафиза II-V пястных костей. Диагностика и лечение
- Переломы основания II-V пястных костей. Диагностика и лечение
- Переломы I пястной кости. Диагностика и лечение
- Переломы костей запястья. Классификация, диагностика
Источник
