Переломы проксимального конца бедренной кости
Переломы
бедренной кости являются тяжелыми
повреждениями опорно-двигательного
аппарата, часто сопровождаются
травматическим шоком и требуют
стационарного лечения. На их долю
приходится от 3,5% до 13% всех видов
переломов.
Выделяют
переломы проксимального отдела, диафиза
и дистального отдела бедренной кости.
Переломы
головки и шейки бедренной кости являются
внутрисуставными
или медиальными,
а переломы вертельной области относятся
к внесуставным
повреждениям
или латеральным.
Переломы проксимального конца бедренной кости
ПЕРЕЛОМЫ
ГОЛОВКИ БЕДРА встречаются
редко, преимущественно
при травматических вывихах.
ПЕРЕЛОМЫ ШЕЙКИ
БЕДРА
Медиальный
перелом шейки
бедра (внутрисуставной).Различают
субкапитальный перелом
— вблизи перехода головки в шейку
бедра; трансцервикальный
— линия перелома
проходит через середину шейки; базальный
— в
области основания шейки бедра. В
зависимости отсмещения
отломков делятся на АДДУКЦИОННЫЕ
или
варусные (невколоченные) и
АБДУКЦИОННЫЕ
или
вальгусные (всегда вколоченные).Латеральныйили
вертельный
перелом шейки
бедра. Разновидности:
межвертельный — линия перелома проходит
вблизи межвертельной гребешковой
линии; чрезвертельный
— линия перелома проходит через массив
вертелов
бедра; вертельно-подвертельный перелом.Остеоэпифизеолизголовки
бедра (в детском возрасте).
ПЕРЕЛОМЫ ВЕРТЕЛОВ
БЕДРА
Изолированный
перелом (в детском возрасте
остсоапофизеолиз)
большого
вертела.Изолированный
перелом (в детском возрасте
остерапофизеолиз)
малого
вертела.
ДИАФИЗАРНЫЕ
ПЕРЕЛОМЫ БЕДРА
Подвертельные
переломы бедра.Верхней
трети
диафиза бедра.Средней
трети
диафиза бедра.Нижней
трети диафиза
бедра.
ПЕРЕЛОМЫ ДИСТАЛЬНОГО
КОНЦА БЕДРА
Надмыщелковый
перелом.Переломы
мыщелков бедра
(одного или обоих, У- и Т-образные).Остеоэпифизеолиз
дистального конца
бедра (в детском возрасте).
Переломы шейки бедра
Переломы
шейки бедра у женщин встречаются в 2,5
раза чаще, чем у мужчин, Средний возраст
пострадавших 63 года; 85% больных в возрасте
старше 50 лет, 65% – старше 60 лет.
Механизм:
падение на область большого вертела
при резкой ротации ноги кнаружи или
кнутри.
Аддукционный перелом
Аддукционные
переломы
шейки бедра в зависимости от направления
линии перелома принято делить на три
группы (рис. 1). В норме шеечно-диафизарный
угол равен 127—130°(рис. 2).
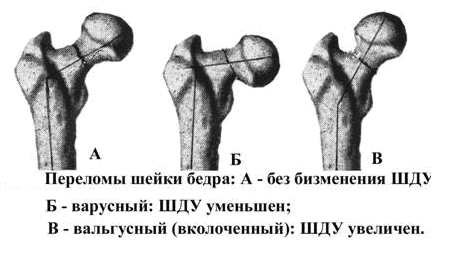
При аддукционном
(варусном) переломе угол между эпифизом
и диафизом бедра уменьшается (рис. 3).
При таком смещении вколочения отломков
никогда не наблюдаются.
Клиника.
Для
аддукционного (варусного) перелома
характерны
следующие клинические симптомы:
Анамнез
типичный: случайное
падение, ушиб области большого
вертела.Жалобы
на боли в области
тазобедренного
сустава. В
покое
боль нерезкая, однако, она усиливается
при пальпации под пупартовой
связкой, поколачивании
по
оси ноги или по области
большого
вертела, попытке произвести
активные
или пассивные
движения
в тазобедренном суставе.Наружная
ротация поврежденной ноги –
наружный край стопы прилегает к постели.

Припухлость
и гематома в области перелома выражены
мало.Укорочение ноги
на 2—4 см.Положительный
симптом «прилипшей пятки»
– больной
не в состоянии поднять и удержать
выпрямленную в коленном суставе ногу.
При попытке поднять поврежденную
конечность пятка скользит по поверхности
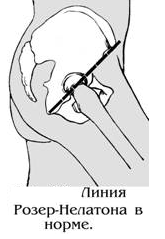
кровати.Большой
вертел бедра расположен выше линии
Розера-Нелатона (линии,
соединяющей седалищный бугор с
передне-верхней подвздошной остью).Положительный
симптом Гирголава: усиленная
пульсация сосудов под пупартовой
связкой.Нарушается
равнобедренность треугольника Бриана
на поврежденной стороне.Треугольник
Бриана: в
положении больного на спине от
передне-верхней подвздошной ости
проводят две линии – одну к верхушке
большого вертела, другую перпендикулярно
к продолжению оси бедра.
Линия
Шумакера проходит ниже пупка. Линию
Шумакера проводят через верхушку
большого вертела и передне-верхнюю
подвздошную ость. В норме эта линия
пересекает среднюю линию
тела выше пупка.Положительный
признак Аллиса. При
варусном переломе шейки бедра происходит
смещение большого вертела
кверху, вследствие чего происходит
расслабление средней и малой ягодичных
мышц, а также мышцы, напрягающей широкую
фасцию бедра. Это
позволяет на поврежденной стороне
нажать пальцем более глубоко, чем
на здоровой стороне.Определяется
костный хруст.
Для уточнения
диагноза производят рентгеновские
снимки тазобедренного сустава в двух
проекциях.
Первая
помощь при изолированном переломе
проксимального отдела бедра заключается
в обезболивании и иммобилизации
поврежденной конечности стандартной
шиной Дитерихса или тремя шинами Крамера.
Лечение.
Первая помощь заключается в уменьшении
болей введением промедола, наложении
транспортной шины (металлической,
фанерной, Дитерихса), фиксирующей всю
нижнюю конечность и туловище больного.
Такие больные должны быть доставлены
в специализированные отделения.
Обезболивание:
ниже пупартовой связки на 1-1,5 см кнаружи
от бедренной артерии проходят иглой на
глубину 4-5 см до упора в кость и вводят
в место перелома 20 мл 2%-ного раствора
новокаина.
Аддукционные
(варусные) переломы шейки бедра практически
самостоятельно не срастаются. Консолидация
перелома возможна при условии точного
сопоставления отломков и стабильной
фиксации их.
На
процесс сращения при медиальном переломе
шейки бедра НЕБЛАГОПРИЯТНО влияют
следующие моменты:
Отсутствие
надкостницы.Отсутствие
мягких тканей – шейка бедра отделена
от мышц капсулой сустава.Омывание
костных отломков синовиальной жидкостью,
что замедляет регенерацию.Повреждение
кровеносных сосудов во время перелома.У
лиц пожилого и старческого возраста
сосуды круглой связки облитерированы
или неглубоко проникают в головку
бедра.
Функциональное
лечение
показано у истощенных и ослабленных
больных, при старческом маразме, когда
имеются серьезные противопоказания к
оперативному лечению. При этом методе
лечения поврежденную ногу фиксируют
гипсовым сапожком со стабилизатором в
положении внутренней ротации. Ногу
обкладывают мешками с песком. Больному
разрешают ранние движения: сидеть,
спускать ногу с кровати. Через 2—3 недели
разрешают ходьбу с костылями.
N.B.!!!
При этом методе лечения сращения костных
отломков не наступает.
Лечение
гипсовой повязкой по Уитмену-Турнеру.
Отломки
репонируют одномоментно или при помощи
скелетного вытяжения.
Поврежденную ногу фиксируют тазобедренной
гипсовой
повязкой в положении отведения и
внутренней ротации
(рис. 4).
Срок гипсовой иммобилизации до 6—8
месяцев.
Через месяц в повязке разрешают ходьбу
на костылях. После
снятия повязки назначают восстановительное
лечение-. массаж,
ЛФК, механотерапию, парафиновые
аппликации. Сращение
может наступить у лиц молодого и среднего
возраста
(в 40 проц. случаев).
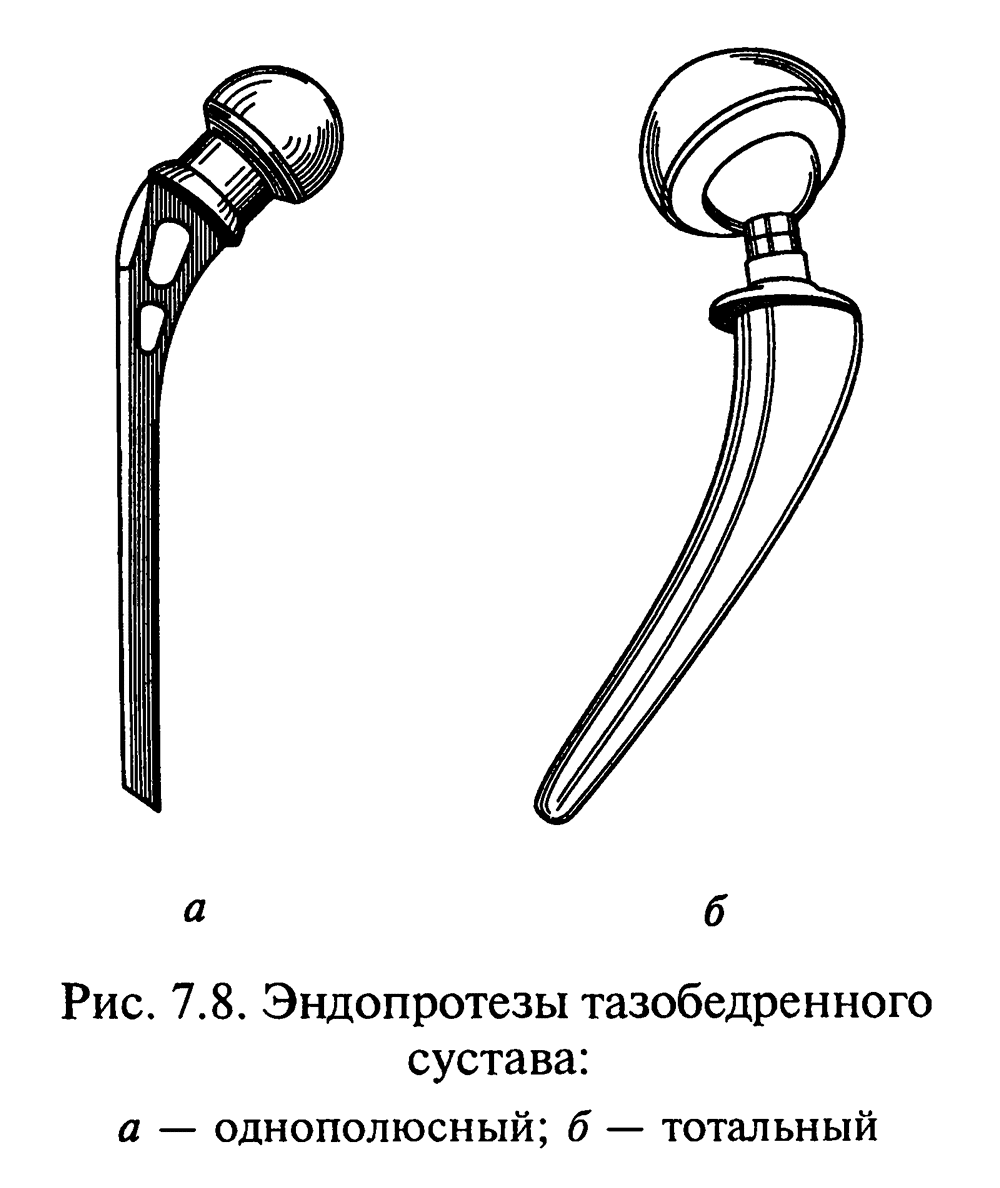
Оперативное
лечение.
До
оперативного вмешательства иммобилизацию
осуществляют с помощью скелетного
вытяжения за бугристость большеберцовой
кости или деротационного гипсового
«сапожка». Использование кокситной
гипсовой повязки и скелетного вытяжения,
как самостоятельных методов, практически
не применяют.
Оперативное
лечение, целью которого является точная
репозиция и прочная фиксация фрагментов,
проводят на 2-3 сутки с момента травмы.
В арсенал хирургического лечения входят
остеосинтез перелома, а также
эндопротезирование тазобедренного
сустава. Операцию проводят под наркозом.
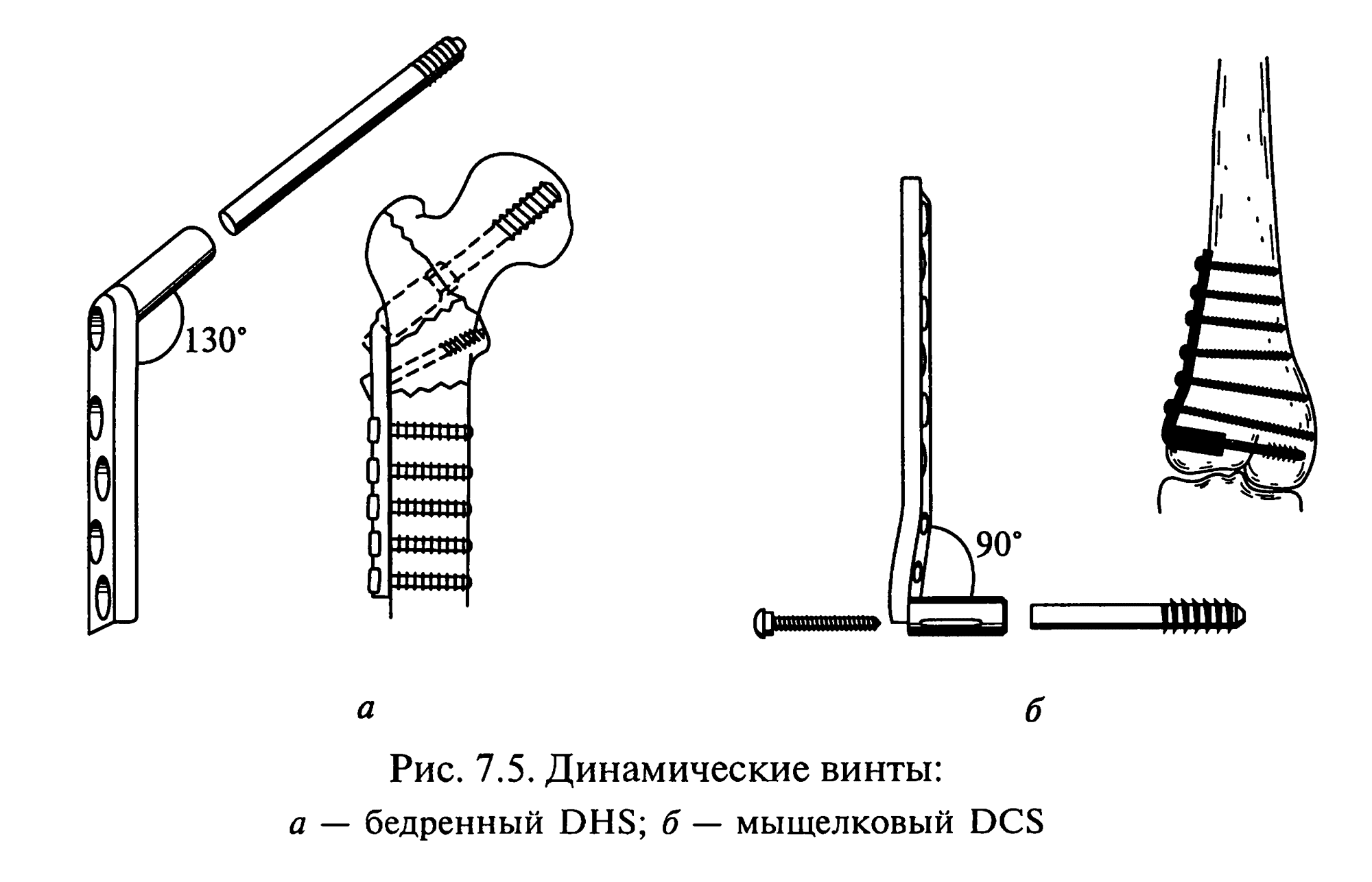
Для фиксации переломов шейки бедра
предложено большое количество
металлоконструкций. На сегодняшний
день наиболее популярными для этих
целей являются компрессирующие шурупы
и динамический винт.

Для
определения жизнеспособности головки
бедра используется радиоизотопная
диагностика (сканирование), компьютерную
томографию и исследования с помощью
ядерномагнитного резонанса. Эти методы
позволяют составить четкое представление
о степени нарушения кровоснабжения
головки бедренной кости. Если ее
кровоснабжение полностью или почти
полностью отсутствует, то наиболее
рациональным у этих больных является
эндопротезирование
тазобедренного сустава.
Перед
операцией костные отломки репонируют
закрытым способом
по Уитмену или Лидбеттеру.
Вправление
по Уитмену:
производят тракцию нижней конечности
по длине,
медленно ротируют кнутри, отводят и
фиксируют стоподержателем
операционного стола.
Вправление
по
Лидбеттеру:
ассистент
фиксирует таз больного, оператор
сгибает колено, производит тракцию
конечности по длине и медленно
сгибает ее в тазобедренном суставе до
угла 90°, после чего ротирует
ногу кнутри. Затем конечность постепенно
разгибают и отводят. В
таком положении ногу фиксируют
стоподержателем. Производят контрольные
рентгеновские снимки в двух проекциях.
В послеоперационном
периоде для иммобилизации конечности
применяют или скелетное вытяжение за
бугристость большеберцовой кости с
грузом по оси 2-3 кг, или деротационный
«сапожек». Для профилактики послеоперационных
осложнений важным является активизация
больного в постели и дыхательная
гимнастика, назначаемые больному уже
в первые дни после оперативного
вмешательства. После снятия швов (на
12-14 сутки) больного обучают ходьбе с
помощью костылей без нагрузки на
оперированную ногу. Наступать на
конечность разрешают лишь спустя 5-6
месяцев с момента операции при отсутствии
рентгенологических признаков асептического
некроза головки бедра. Трудоспособность
восстанавливается через 8-18 месяцев.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Выступление на 1ом Конгрессе травматологов-ортопедов столицы. Москва, 16-17 февраля 2012г.
Волна А.А.
Материал предоставлен Медицинским центром КЛИНИКА+31.
Предисловие.
Переломом проксимального отдела бедра у лиц пожилого и старческого возраста называют полное нарушение целостности кости внутри или вне капсулы сустава, возникшее вследствие действия травмирующего агента малой энергии и приводящее, как правило, к утрате возможности ведения прежнего образа жизни. Чаще всего механизмом травмы является падение с высоты собственного роста. Значительно реже – прямой удар в область проксимального отдела бедра.
Диагностика перелома проксимального отдела бедренной кости, как правило, не вызывает особых трудностей, и основывается как на данных анамнеза, так и на характерной клинической картине и результатах рентгенологического исследования. Клиническая картина данных повреждений достаточно типична: пациент после падения с высоты собственного роста жалуется на боль в вертельной области или в паху и отмечает отсутствие опороспособности нижней конечности. Конечность может быть укорочена, ротирована, активные движения в тазобедренном суставе невозможны.
Все пациенты с подозрением на перелом проксимального отдела бедра незамедлительно должны быть доставлены в профильное лечебное учреждение. Окончательный диагноз ставится после выполнения стандартных рентгенограмм в переднезадней и аксиальной (не всегда) проекциях (иногда имеется необходимость в выполнении рентгенограмм в дополнительных проекциях или компьютерной томографии).
В клинике после установки диагноза проводится обезболивание, обследование и определяется тактика дальнейшего лечения. Так выглядит общепринятая схема лечения таких больных в условиях стандартного лечебного учреждения в нашей стране в настоящее время. Однако, эта «схема» очень часто не выполняется.
Значительное количество пациентов отправляется домой из приёмного отделения со словами: «Вы пожилой человек, у Вас перелом шейки бедра… Операция невозможна». Ещё больше пациентов просто не доставляются в стационар. Ведь до сих пор многие специалисты считают, что лечение переломов проксимального бедра у пожилых больных должно проходить дома и хирургическое вмешательство здесь противопоказано. Однако общемировая практика лечения таких пациентов доказывает, что это не так.
Ни для кого не секрет, что переломы проксимального конца бедренной кости встречаются часто. В 1990 году ВОЗ подсчитала, что в тот год в мире произошёл 1 миллион 700 тысяч переломов проксимального отдела бедра у лиц пожилого и старческого возраста [15]. В настоящее же время наблюдается и прогнозируется колоссальный рост числа таких травм [1, 2, 11]. К 2050 году количество данных переломов может составить 6 миллионов 260 тысяч ежегодно [10]. К тому же, по данным авторов из США, перелом проксимального бедра является наиболее частым повреждением среди пациентов старше 65 лет. Это составляет 38% случаев от всех переломов у пациентов данной возрастной группы [3]. Интересно, что используя базу данных PubMed, авторы из Индии и Великобритании проанализировали частоту переломов проксимального бедра по всему миру: большая частота встречалась в развитых странах, меньшая – в развивающихся; большая на севере, меньшая – ближе к экватору. Самые большие цифры встречались в Северной Европе и США, меньшие – в Латинской Америке и Африке.
Исследователи связывают эту закономерность с демографическими, этническими и экологическими факторами [6]. Авторы из Норвегии также говорят о большей частоте подобных переломов в северных странах, чем на юге и отмечают резкое увеличение количества таких повреждений в зимние месяцы [7]. К сожалению, в России не ведётся адекватная статистика, которая могла бы показать реальное положение дел. Причин тому много, но, наверно, главная – надуманное клеймо неизлечимости перелома у пожилого человека, якобы ведущего к быстрой смерти вне зависимости от «биологического» возраста пациента.
На огромную социальную значимость адекватного лечения пациентов с переломами проксимального бедра указывают практически все авторы [1, 2, 4, 5]. Например, по данным исследователей из Португалии, при консервативном лечении в течение одного года после травмы умирают от 30 до 50% больных, 40% становятся инвалидами и лишь 10% могут полностью восстановиться и вернуться к прежнему уровню жизни. Эти же авторы считают, что лишь хирургическое лечение в ранние сроки способствуют достижению хороших результатов [4].
Как известно, данные травмы встречаются чаще у женщин, что обусловлено лавинообразной гормональной перестройкой в постменопаузальном периоде. С возрастом соотношение женщина/мужчина уменьшается с 9/2 в возрасте 60-69 лет до 3/2 в 70-79 и 1/1 в 80 и старше.
Интересен и тот факт, что у женщин абсолютное число переломов постоянно растёт с возрастом, а у мужчин, достигая максимума в 80-84 года, затем уменьшается [5].
Оценивая экономическую сторону вопроса, следует отметить постоянно возрастающие расходы бюджета на лечение данных пациентов. Например, по данным обзора Health Insurance Review Agency, в Корее только с 2001 по 2004 год прямые медицинские затраты увеличились с $ 62 707 697 в 2001 году до $ 65 200 035 в 2004 году (на $2 492 338), соответственно национальные медицинские расходы для этой группы пациентов увеличились на 4,5% [9]. На основании исследования, проведённого в Германии, было выявлено, что, на лечение 108 341 перелома проксимального отдела бедра в 2002 году было потрачено 2 миллиарда 736 миллионов Евро, а непрямые потери составили как минимум 262 миллионов Евро [8]. В Бельгии в 1996 году прямые затраты на лечение тех же переломов, включая стационарную и амбулаторную помощь, составили $126 159 323 в год на 10 млн. жителей [12]. Многие авторы отмечают также, что чем раньше пациент был прооперирован от момента получения травмы, тем быстрее проходила реабилитация и уменьшались сроки пребывания больного в стационаре, а, следовательно, сокращались и расходы на лечение [13, 14].
Таким образом, хирургическое лечение переломов проксимального отдела бедренной кости у лиц пожилого и старческого возраста в максимально короткие сроки является «золотым стандартом» в странах с развитой экономикой и здравоохранением. Это не только сокращает сроки реабилитации пациента, но и существенно снижает суммарные затраты на лечение. В соответствии с вышеизложенными задачами и разработана данная инструкция, предназначенная для унификации и стандартизации подходов к лечению пациентов пожилого и старческого возраста с переломами проксимального бедра в нашей стране.
1. Определение.
Переломом проксимального отдела бедра у лиц пожилого и старческого возраста называют полное нарушение целостности кости внутри или вне капсулы сустава, возникшее вследствие действия травмирующего агента малой энергии и приводящее, как правило, к утрате возможности ведения прежнего образа жизни. Данные переломы случаются, в основном, на фоне остеопороза при падении с высоты собственного роста. Они приводят к вынужденной гиподинамии, быстрой декомпенсации уже имеющихся соматических заболеваний и очень высокой вероятности развития летального исхода.
Переломы проксимального бедра у лиц молодого и среднего возраста на фоне травмы высокой энергии здесь не рассматриваются.
2. Классификация:
Согласно АО/ОТА классификации переломы проксимального бедра относятся к сегменту 31 и делятся на 3 типа – А, В, С. При этом к типу А относятся внекапсульные (латеральные) переломы вертельной зоны: А1 А2 А3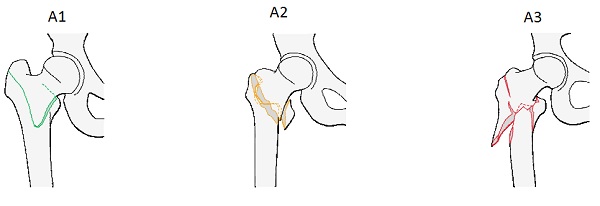
Переломом 31А1
называется простой (не оскольчатый) чрезвертельный перелом. Отличительной особенностью данных переломов является высокий уровень стабильности, достигаемый после репозиции и связанный с отсутствием повреждения как латеральной, так и медиальной (малый вертел) опор.
Переломом 31А2 называется оскольчатый чрезвертельный перелом. Отличительной особенностью данных переломов является меньший уровень стабильности, достигаемый после репозиции и связанный с повреждением медиальной опоры (переломом малого вертела).
Переломом 31А3 называется межвертельный перелом, как простой, так и оскольчатый.
Отличительной особенностью данных переломов является низкий уровень стабильности, достигаемый после репозиции и связанный с повреждением как медиальной, так и латеральной опор.
К типу В относятся внутрикапсульные переломы шейки бедренной кости: В1 В2 В3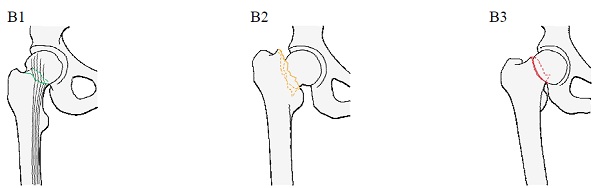
Переломом В1
называется внутрикапсульный субкапитальный перелом шейки бедра с небольшим смещением. Отличительной особенностью данных переломов является то, что они носят вколоченный или сцепившийся характер.
Переломом В2 называется внутрикапсульный трансцервикальный перелом шейки бедра. При этом перелом, относящийся к данной группе и с линией, проходящей через основание шейки, называют базисцервикальным.
Переломом В3 называется внутрикапсульный субкапитальный невколоченный перелом шейки бедра со смещением. Отличительной особенностью данных переломов, как и следует из названия этой группы, является то, что все они носят невколоченный характер.
Внутрисуставные перелома головки (Пипкина) типа С относятся к высокоэнергетической травме пациентов молодого и среднего возраста и в данной инструкции не рассматриваются.
3. Догоспитальный этап.
Подозрение на перелом проксимального отдела бедра – прямое показание для госпитализации больного в стационар бригадой скорой медицинской помощи. Исключение составляют лишь пациенты в терминальной стадии соматических заболеваний и с выраженными психическими расстройствами, потерявшие ещё до факта наступления травмы способность к передвижению, в том числе и при помощи кресла-каталки.
В случае отказа пациента от госпитализации он сам и его родственники должны быть предупреждены о возможных последствиях с соответствующей записью в медицинской документации. Транспортировка пациента бригадой скорой помощи осуществляется в положении лёжа на носилках с иммобилизацией транспортной шиной или положением (лёгкое сгибание и отведение с фиксацией валиками). Для обезболивания вводятся ненаркотические анальгетики.
4. Диагностика.
Диагностика собственно перелома проксимального бедра и его детализация согласно классификации в условиях стационара, как правило, трудностей не вызывает и основывается на данных анамнеза, осмотра и стандартной рентгенографии. Однако, необходимо помнить, что большая часть переломов В1 носит вколоченный характер и линия перелома на стандартных рентгенограммах при таких повреждениях может отчётливо не прослеживаться и пациент при этом сохраняет способность к самостоятельной ходьбе. Если, несмотря на проведённый объём обследования у пациентов, жалующихся на появившуюся после травмы боль в области тазобедренного сустава, диагноз остаётся неясным, должна быть выполнена экстренная компьютерная томография тазобедренного сустава с целью исключения вколоченного перелома шейки.
В приёмном отделении, после осмотра травматологом и диагностики перелома проксимального отдела бедра, в течение одного часа со времени поступления, пациенту должны быть проведены следующие исследования: ЭКГ, рентгенография грудной клетки, клинический анализ крови, общий анализ мочи, группа крови и резус-фактор, а так же глюкоза и билирубин крови, электролиты, время свёртываемости и длительность кровотечения. Все пациенты пожилого и старческого возраста с диагностированным переломом проксимального отдела бедра в приёмном отделении осматриваются терапевтом. Терапевт, при необходимости, может пригласить для экстренной консультации специалистов узкого профиля, как правило – эндокринолога (в случае декомпенсации сахарного диабета), кардиолога или (и) невролога – для исключения острого инфаркта миокарда или нарушения мозгового кровообращения при наличии соответствующих клинико-лабораторных данных. Дополнительные диагностические мероприятия и процедуры, не входящие в указанный перечень и направленные на выявление хронических заболеваний, в том числе онкологических, если они не привели к развитию осложнений, перечисленных в пунктах
Источник
