Переломы ребер и грудины при реанимации
В литературе, посвященной оживлению, обращают внимание на то, что в состоянии агонии и клинической смерти исчезает мышечный тонус, а грудная клетка делается податливой, в связи с чем при производстве искусственного дыхания некоторыми ручными способами и непрямом массаже сердца возможны переломы ребер и разрывы печени.
В литературе мы не встретили работ с описанием повреждений, возникающих при оживлении, за исключением упоминаемого С.А. Прилуцким случая Кениерсса. Последний наблюдал переломы почти всех ребер на трупе старика в результате произведенного искусственного дыхания. Мы также наблюдали в нашей судебно-медицинской практике подобные повреждения.
В 1964—1965 гг. мы произвели судебно-медицинское исследование 24 трупов лиц, которым вскоре после наступления смерти с целью оживления применяли искусственное дыхание и непрямой массаж сердца (в 20 случаях при утоплении, в 4 у скоропостижно умерших).
Как правило, попытки оживить пострадавших начинали не медицинские работники, а оказавшиеся поблизости лица. Обычно через несколько минут в оживление включались работники спасательных станций, скорой медицинской помощи и другие оказавшиеся поблизости медицинские работники.
При этом врач определял состояние пострадавшего, производил инъекцию адреналина в сердце и контролировал правильность производимого искусственного дыхания и непрямого массажа сердца.
Искусственнее дыхание только способом изо рта в рот делали в 7 случаях, в остальных применяли ручные способы Сильвестра, Шефера и Шефера — Нильсена, которые иногда дополняли искусственным дыханием изо рта в рот и изо рта в нос.
Как свидетельствует клиническая практика, при оживлении наиболее эффективно аппаратное искусственное дыхание, а при отсутствии аппаратов — метод изо рта в рот или нос. К сожалению, пропаганда последнего недостаточна, и среди населения широко распространены ручные способы. Следует отметить, что медицинские работники, знакомые с искусственным дыханием рот в рот, при отсутствии воздуховодных трубок и масок избегают его применять из-за чувства брезгливости.
Так как ручные способы утомительны, в наших наблюдениях искусственное дыхание обычно производили молодые, физически крепкие люди из числа оказавшихся на месте происшествия. Их неопытность, естественная нервозность являлись причиной неумеренно сильных движений, приводящих иногда к перелому ребер, грудины и другим повреждениям у оживляемых.
Искусственное дыхание и непрямой массаж сердца делали лицам уже без каких-либо признаков жизни и начинали через различное время после того, как пострадавшие исчезали под водой или переставали подавать признаки жизни: в 6 случаях через 10 мин., в 12 через 10— 20 мин., в 3 через 20—40 мин. и в 3 через 1—2 часа (время пребывания под водой последних 3 пострадавших не было известно оказавшим медицинскую помощь). Оживление производили в течение 1—2 часов (в 2 случаях — 40 мин. и 3 часа) и прекращали при появлении трупных пятен.
При судебно-медицинском исследовании в 16 случаях обнаружены повреждения, связанные с производством искусственного дыхания и непрямого массажа сердца, которые могут быть разделены на 3 группы:
- а) повреждения, возникшие при искусственном дыхании изо рта в рот или изо рта в нос;
- б) повреждения, возникшие при ручных способах искусственного дыхания со сдавлением грудной клетки при производстве выдоха;
- в) повреждения, возникшие при непрямом массаже сердца.
При искусственном дыхании изо рта в рот и изо рта в нос в 9 случаях из 20 обнаружены однотипные повреждения на лице: множественные мелкие сливающиеся ссадины на нижней половине носа (в одном случае с небольшим кровоподтеком) и множественные мелкие ссадины и кровоподтеки на коже, красной кайме и слизистой губ. Они возникали при зажимании носа в момент вдувания воздуха в рот и при плотном прижатии рта спасателя или щитка воздуховода ко рту пострадавшего.
При ручных способах искусственного дыхания, которое производилось в 17 случаях, отмечали; следующие повреждения: ссадины и кровоподтеки на передней и боковых поверхностях туловища, ссадины и кровоподтеки на руках (на внутренних поверхностях плеч). Ссадины и кровоподтеки были множественными, на туловище неправильной формы, на руках округлой (от захватывания пальцами), сливающиеся. В 7 случаях обнаружены переломы ребер: в 3 только с левой стороны, в 4 двусторонние. Переломы ребер всегда были множественными (не меньше 3) и располагались между сосковой и переднемышечной линией, иногда отмечали переломы ребер у места прикрепления к грудине. Ломались разные ребра (со II по X), но чаще нижние. В 6 случаях межреберные мышцы в области переломов были пропитаны кровью. Переломы были без смещения и нарушения целости пристеночной плевры (за исключением 1 случая при наличии переломов 16 ребер).
В одном наблюдении кровоподтеки и ссадина располагались вдоль края нижней челюсти и позади ушной раковины (от выдвигания нижней челюсти при производстве искусственного дыхания).
При непрямом массаже сердца возникали ссадины и кровоподтеки, главным образом в области грудины, переломы грудины (2 наблюдения), кровоизлияния в прекардиальной клетчатке (1 наблюдение). Переломы грудины были поперечными, без разрыва надкостницы, и располагались на границе рукоятки с телом и на уровне V ребер. Переломы грудины сочетались с кровоподтеками в ее области и множественными переломами ребер (возраст пострадавших — 47 лет и 64 года).
В ряде наблюдений отмечены ссадины в области гребней лопаток, остистых отростков позвонков и крестца с кровоизлияниями в толще мышц.
Повреждения, возникшие при оживлении в первые 2 часа после наступления смерти, имели вид прижизненных. При отсутствии предварительных сведений о применении мер оживления может возникнуть подозрение об имевшем место насилии. Поэтому в подобных случаях судебно-медицинский эксперт должен выяснить у следователя, какие меры оживления предпринимались и в течение какого времени.
Поступила в редакцию 18/IV 1966 г.
Источник
Когда на улице падает человек, мы догадываемся, что он умирает, но даже боимся к нему подойти. А когда приезжает «скорая» и констатирует клиническую смерть, как правило, спасти его уже нельзя. Специалисты призывают: «Поборите свой страх, не бойтесь ошибиться, пытаясь «завести» человеку сердце: сломанные ребра врачи умеют лечить, а смерть – нет.
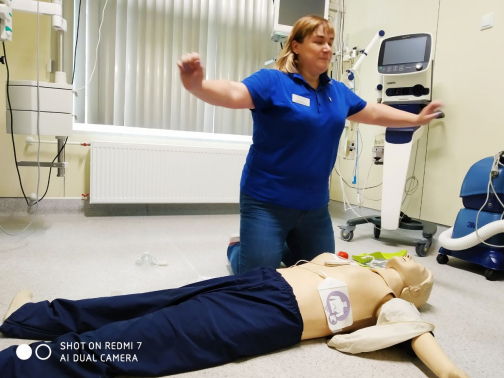
– Да, кому-то в состоянии клинической смерти уже нельзя помочь, но кому-то ведь можно. И надо попытаться это сделать своими руками. И тогда в них, в буквальном смысле слова оказывается жизнь человека, – говорит Екатерина Поликарпова, врач-анестезиолог- реаниматолог Мариинской больницы, инструктор по базовой и расширенной реанимации Европейского совета по реанимации. Во Всемирный день оказания первой медицинской помощи она подробно рассказала, что нужно делать, когда рядом с вам падает человек без сознания и дыхания.
Справьтесь со страхом и срочно начинайте сердечно-легочную реанимацию своими силами
– Первое, что следует сделать, – побороть страх. А в таких ситуациях страшно всем, без исключения. Боязнь ошибиться не должна останавливать: человек не умирает от того, что у него сломаны ребра, он умирает, когда у него остановилось сердце, а вы делаете все, чтобы его «завести». Любое осложнение из-за неправильности наших действий — ничто в сравнении с гибелью. Юридической ответственности за то, что вы сломаете ребро, нет, потому что это причинение вреда в условиях крайней необходимости. Поэтому ставьте руки на грудную клетку и начинайте «качать» (выполнять компрессию грудной клетки).

Итак, забываем про страх, подходим, громко задаем вопросы, на которые можно односложно ответить «да»/«нет» или кивнуть (например: «С вами все в порядке?»). Ответа нет – нужна помощь. Но этот вывод мы делаем не сразу. А вдруг у человека просто выпал слуховой аппарат, и он ваши вопросы не слышит? Надо потрясти его за плечи и снова задать вопрос. Тишина? Зовем на помощь, одновременно проверяем дыхание: одна рука на лоб, два пальца другой – на подкостную часть подбородка (вижу, слышу, ощущаю). То есть вижу движение грудной клетки, слышу дыхание, ощущаю пульс. Однако искать пульс не надо, в такой ситуации вы можете не понять, есть он или нет, а время начала реанимации упустите. Нет сознания, нет дыхания –вызывайте «скорую» и начинайте сердечно-легочную реанимацию.
Поворачиваем на спину, кладем руки на середину грудной клетки и делаем в быстром ритме 30 сильных нажатий. Призываем на помощь окружающих и просим найти платок и полиэтиленовый пакет. Кладем ему на рот платок, делаем в полиэтиленовом пакете дырку и кладем сверху, чтобы обезопасить себя – избежать соприкосновения с биологическими жидкостями пострадавшего. Многие боятся заразиться, но если вы все-таки решили пострадавшего «раздышать», делаем искусственную вентиляцию легких: 30 надавливаний на грудную клетку и два вдоха – до прибытия скорой помощи.
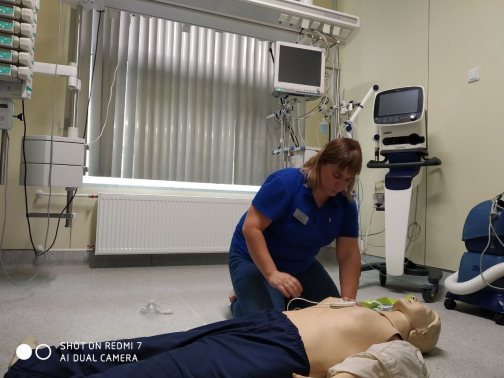
– В такой попытке реанимации искусственная вентиляция легких — не главное, но потенциально она дает больше шансов на выживаемость при внезапной остановке сердца. Хотя если вы даже просто будете «качать», у человека появится шанс выжить. Помните: как только вы поставили руки на грудную клетку — закончилась клиническая смерть, началась реанимационная жизнь. Человек никогда не умрет под вашими руками, он будет продолжать жить, – говорит Екатерина Поликарпова.
Найдите дефибриллятор и не бойтесь нажать на кнопку «Разряд!»
Скоро в многолюдных местах у нас появятся, как это давно уже принято в Европе, автоматические наружные дефибрилляторы. В Пулково такой дефибриллятор уже установлен. И им тоже важно не бояться пользоваться – он не может нанести пострадавшему вреда. Но нужно просто быть осторожным: золотое правило первой помощи – не увеличить количество пострадавших за счет окружающих и себя самого.
Читайте также: В Первом меде научились спасать петербуржцев после внезапной остановки сердца. Первыми в России
– Сердце может остановиться из-за полученной травмы или инфаркта, это один механизм остановки. Второй — появилась жизнеугрожающая аритмия, это называется фибрялляция желудочков. И в том и в другом случае нужна ручная сердечно-легочная реанимация, – поясняет реабилитолог. – Но если внезапная остановка сердца произошла из-за аритмии, нужен дефибриллятор. Это очень умный аппарат, которым может пользоваться даже не медик.

– Пулково, новый терминал, я вижу, что упал человек и потерял сознание. Подходим, оцениваем обстановку на предмет безопасности для себя и других.
Первое: «Вы меня слышите? С вами все в порядке»
Не отвечает.
Обращаюсь к окружающим:
– Помогите, человеку плохо.
Оцениваю дыхание (есть/нет). Нет сознания, нет дыхания. Вызываем «скорую»:
– Алло, скорая? Аэропорт Пулково, центр зала, новый терминал. Мужчина средних лет без сознания, без дыхания, начинаю сердечно-легочную реанимацию.
Обращаюсь к окружающим:
– Есть ли здесь где-то автоматический наружный дефибриллятор? Девушка, не могли бы вы принести мне коробочку, на которой нарисовано сердечко с молнией внутри, он должен быть на стойке информации. Поставьте его у изголовья пострадавшего.
С этим аппаратом справится любой, в том числе не имеющий медицинского образования. Открыть коробку, нажать кнопочку (включить) и он вами руководит: «Устройство в порядке. Сохраняйте спокойствие. Проверьте реакции пациента. Откройте дыхательные пути. Проверьте дыхание. Наклейте электроды на грудь пациента».
Пока не выполнишь действие, которого от вас «ждет» дефибриллятор, он не даст возможности приступить к следующему. И не даст нанести разряд, если в нем нет необходимости.
Приклеиваем электроды в центр грудной клетки и под правую ключицу. Отступаем расстояние размером с ладонь от подмышки и наклеиваем следующий электрод. Теперь никто не прикасается к пострадавшему – аппарат оценивает его сердечный ритм:
– Всем отойти на два шага назад, никто не прикасается к пациенту (помните о безопасности окружающих). Нажимаем на кнопку «Разряд».
Аппарат говорит: «Разряд отправлен, подключайте КПР». КПР – кардиопульмональная реанимация. Аппарат снова помогает: выдает звуки с периодичностью, с которой нужно качать грудную клетку. Через две минуты он снова говорит: «Всем отойти, никто не приближается, идет оценка ритма». Он считывает ритм и отвечает на вопрос: нужно ли еще наносить разряд. Если нужно, сообщает, что надо нажать на кнопку «Разряд». Перепутать ее невозможно – она одна и при этом привлекает ваше внимание: мигает, пищит или шипит.

Не тормози. Важны даже не минуты – секунды
Промедление с началом реанимации на каждую минуту уменьшает шанс на выживаемость на 10-12%. То есть через пять минут после того, как человек потерял сознание и перестал дышать, шанс на выживаемость у него – меньше 40%. Кора головного мозга выживает в течение 5 минут без реанимационных мер. Во время сердечно-легочной реанимации мы боремся за высшую нервную деятельность человека – чтобы он остался таким, каким был до внезапной смерти. Если он профессор – должен вернуться, чтобы читать лекции студентам. Студент – вернуться в аудиторию вуза и получить диплом.

По данным Европейского совета по реанимации, во всем мире каждые 45 секунд случается внезапная остановка сердца.
© Доктор Питер
Источник
Оглавление темы “Закрытые повреждения груди. Открытые повреждения грудной клетки. Ранения ( повреждения ) живота. Повреждения опорно-двигательного аппарата. ДТП ( дтп ). Автодорожная травма. Осложнения гипсовых повязок.”:
1. Закрытые повреждения груди. Ушибы грудной клетки. Сотрясение грудной клетки. Первая ( неотложная ) помощь при ушибе и сотрясении грудной клетки.
2. Сдавление грудной клетки. Переломы ребер и грудины. Первая ( неотложная ) помощь при сдавлении грудной клетки и переломе ребер и грудины.
3. Открытые повреждения грудной клетки. Непроникающие и проникающие ранения. Первая ( неотложная ) помощь при проникающих и непроникающих ранениях грудной клетки.
4. Ранения ( повреждения ) живота. Классификация повреждений живота ( брюшной полости ). Открытые повреждения ( ранения ) живота.
5. Закрытые повреждения живота. Классификация закрытых повреждений брюшной полости. Клиника повреждений живота. Первая ( неотложная ) помощь при ранениях живота.
6. Повреждения опорно-двигательного аппарата. Травматический вывих. Диагностика вывиха. Первая ( неотложная ) помощь при вывихе конечности.
7. Перелом. Переломы. Диагностика переломов. Первая ( неотложная ) помощь при переломе.
8. Повреждения позвоночника. Травмы позвоночника. Вывих тела позвонка. Клиника вывиха тел позвонков.
9. Переломы позвонков. Клиника перелома позвонков. Неотложная помощь при переломе позвонков.
10. ДТП ( дтп ). Автодорожная травма. Первая ( неотложная ) помощь при дтп ( дорожно-транспортном происшествии).
11. Травматический отрыв ( отчленение ) конечности. Отрыв сегмента конечности. Первая ( неотложная ) помощь при отрыве ( отчленении ) конечности.
12. Осложнения гипсовых повязок. Ранние осложнения гипсовых повязок. Первая ( неотложная ) помощь при ранних осложнениях использования гипсовых повязок.
13. Поздние осложнения гипсовых повязок. Первая ( неотложная ) помощь при поздних осложнениях использования гипсовых повязок.
Сдавление грудной клетки. Переломы ребер и грудины. Первая ( неотложная ) помощь при сдавлении грудной клетки и переломе ребер и грудины.
Сдавления грудной клетки возможны при авариях на производстве, автомобильных травмах и других ситуациях. Диагноз ставится на основании признаков так называемой травматической асфиксии: голова, лицо и грудная клетка пострадавшего приобретают багрово-фиолетовую окраску с резко выраженной нижней границей. На коже и видимых слизистых наблюдаются петехиаль-ные высыпания.
Неотложная помощь при сдавлении грудной клетки. Купирование болевого синдрома. Кисло-родотерапия. Симптоматическая терапия. Срочная госпитализация в хирургический стационар.
Переломы ребер бывают при ударе, падении, сжатии грудной клетки и можут быть одиночными и множественными, со смещением или без него. При смещении возможны осложнения в виде повреждения межреберных сосудов и нервов, плевры и легкого, с образованием различных видов пневмоторакса, гемоторакса, подкожной эмфиземы.
Диагностика перелома ребер строится на анамнезе, локализованном болевом синдроме, взаимосвязанном с дыханием, движениями грудной клетки, кашлем. К достоверным признакам перелома ребер относятся наличие патологической недвижности отломков ребер, крепитация костных фрагментов и деформация грудной клетки (при множественных переломах). При множественных переломах может развиться шоковое состояние с признаками ОДН I—III стадии (см. тему ОСТРАЯ ДЫХАТЕЛЬНАЯ НЕДОСТАТОЧНОСТЬ).
Ведущим дополнительным методом диагностики переломов ребер является рентгенография грудной клетки.
Неотложная помощь при переломе ребер. Проводится межреберная новокаиновая или спирт-новокаиновая блокада в месте перелома. Кислородоте-рапия. При наличии признаков шока — противошоковая терапия (см. главу 8. ШОКОВЫЕ СОСТОЯНИЯ). Срочная госпитализация в хирургическое отделение.
Перелом грудины обычно бывает на границе ее тела и рукоятки или мечевидного отростка. Возникает типичная локализованная боль, связанная с дыханием. Дифференциальная диагностика производится, в первую очередь, с ИБС.
Неотложная помощь при переломе грудины: обезболивание производится в/м или в/в введением 2—4 мл 50% р-ра анальгина. При сильных болях показана новокаиновая или спирт-новокаиновая блокада в месте перелома. Консультация хирурга.
– Также рекомендуем“Открытые повреждения грудной клетки. Непроникающие и проникающие ранения. Первая ( неотложная ) помощь при проникающих и непроникающих ранениях грудной клетки.”
Источник
Грудина, ключица и лопатка – это костные образования тройного соединения. Ключица и лопатка, непосредственно соединенные с ребрами и грудиной, значительно повышают устойчивость и защитные свойства грудной клетки.
При травмах верхней половины туловища нередко происходят одновременные переломы ребер, грудины, ключицы и лопатки в различных сочетаниях.
Переломы ребер чаще встречаются у лиц старше 40 лет, что связано с возрастными изменениями костной ткани. Чаще всего встречаются переломы VI-IX ребер. Верхние ребра лучше защищены слоем мышц, ключицей, лопаткой, а нижние (X и XI) ребра обладают повышенной эластичностью. Различают прямой и непрямой механизм травмы.
При прямом механизме травмы ребро или несколько ребер прогибаются внутрь грудной полости, ломаются, и отломки их смещаются кнутри, нередко повреждая плевру и легкое. Если соприкасающаяся площадь ударной силы большая, может произойти «окончатый» перелом ребер, то есть перелом по двум вертикальным линиям с образованием реберного клапана.
Непрямой механизм повреждения ребер наблюдается при сжатии грудной клетки между двумя плоскостями (сдавление грудной клетки между стеной и бортом автомобиля, ящиком, бревном, колесом, буфером вагона и т.д.). Грудная клетка деформируется, уплощается, и происходит перелом ребер с одной или с обеих ее сторон в зависимости от характера воздействующей силы. Нередко возникают множественные переломы ребер со смещением отломков кнаружи.
Переломы ребер имеют четкую клиническую картину. Отмечается выраженная боль, особенно при глубоком вдохе, кашле. Больной старается дышать поверхностно, говорить шепотом; сидит, наклонившись в поврежденную сторону и вперед, прижимая рукой место перелома. При осмотре обнаруживают ограничение подвижности грудной клетки на стороне повреждения, боль в месте перелома при последовательной пальпации ребра от позвоночника до грудины. Можно также определить крепитацию и подвижность отломков в области перелома.
При переломах нижних ребер нужно помнить о возможности повреждения селезенки, печени, почек, частом развитии пневмо-и гемоторакса.
Множественные переломы ребер нередко сопровождаются кардиореспираторными нарушениями и симптомами повреждения внутренних органов подкожной эмфиземой, кровохарканием, пневмо- и гемотораксом. Быстро развивается дыхательная недостаточность. Пострадавшие стонут, несколько возбуждены, кожные покровы бледные, цианотичные. Отмечается тахипноэ, заметны асимметричные движения грудной стенки, иногда можно увидеть западание ее фрагментов. Развивается стойкая тахикардия, даже при кровопотере артериальное давление может оставаться неизменным. Рентгенография обязательна как для подтверждения перелома, так и для выявления возможных повреждений внутренних органов. Однако рентгенографически переломы ребер выявляют не всегда, даже при бесспорной клинической картине перелома.
Изолированные переломы грудины редки, чаще всего они сочетаются с переломами ребер, особенно их хрящевой части. Обычно такие повреждения бывают при прямом приложении травмирующей силы. Одним из типичных механизмов этой травмы является удар грудью о руль автомобиля при аварии.
Переломы грудины чаще всего происходят в проксимальном ее отделе, на уровне II-III ребер. Их относят к тяжелой и опасной травме, так как при этом могут быть повреждены органы грудной клетки. Дистальный отломок грудины обычно смещается дорсально и проксимально, заходя под проксимальный отломок. Возникают кровоизлияния под надкостницу и клетчатку переднего средостения, возможны глубокое внедрение отломков грудины и повреждение плевры, внутренней грудной артерии, сердца и его сумки.
При неосложненных переломах ребер и грудины прежде всего следует устранить боль для восстановления полного объема дыхательных экскурсий, что достигается применением новокаиновых блокад (межреберной, загрудинной, паравертебральной). Обезболивающий эффект можно продлить, используя смесь, состоящую из 1 части спирта ректификата и 9 частей раствора новокаина. Пострадавшему придают полу сидячее положение. Тугое бинтование грудной клетки (на вдохе) бинтами или полотенцем следует применять как средство иммобилизации при транспортировке больных. В стационаре пострадавшему назначают отхаркивающие средства, банки и горчичники, содовые ингаляции, электрофорез с противовоспалительными и рассасывающими средствами. Систематически проводят дыхательную гимнастику. При изолированных переломах (до 3 ребер) постельный режим назначают на 3-5 дней. Сращение происходит через 3-4 нед. Трудоспособность восстанавливается через 4-6 нед. При множественных переломах ребер с расстройством дыхания, кроме блокады мест переломов, выполняют вагосимпатическую блокаду по Вишневскому.
У пострадавших с ранней и выраженной дыхательной недостаточностью, вызванной тяжелой травмой груди, комплекс реанимационных мероприятий направлен на устранение боли, нарушений биомеханики дыхания, гиповолемии. Для купирования болевого синдрома осуществляют общее обезболивание. С этой целью внутривенно вводят раствор промедола, антигистаминные препараты, а также продолжают проводить ингаляционный закисно кислородный наркоз.
При отсутствии противопоказании рекомендуется длительная перидуральная анестезия.
Необходимо своевременно устранить сдавление легкого при пневмо- и гемотораксе. Это особенно важно при напряженном пневмотораксе, чреватом опасными для жизни нарушениями. Выполняют пункцию плевральной полости во втором межреберье по среднеключичной линии на стороне повреждения. Если в течение 20-30 мин не удается расправить поджатое легкое при активной аспирации через иглу и из плевральной полости продолжает поступать воздух, то выполняют торакоцентез в месте пункции.
В целях восстановления «каркасности» грудной клетки и биомеханики дыхания при множественных переломах (5 ребер и более), особенно при «окончатых» переломах с флотацией поврежденного участка, прибегают к специальной иммобилизации. Применяют постоянное вытяжение за ребра и грудину, мягкие ткани грудной стенки, фиксацию с помощью специальных пластмассовых шин, накладываемых на грудную клетку, реже – остеосинтез ребер.
При двустороннем множественном переломе ребер с флотацией переднего отдела грудной клетки применяют постоянное вытяжение за грудину и ребра с помощью пулевых щипцов и прочных нитей.
Переломы ключицы составляют 14-15% всех переломов костей и происходят при падении на вытянутую руку, наружную поверхность плеча, то есть по механизму непрямой травмы, но могут возникать и при непосредственном ударе по ключице. У детей это наиболее распространенный вид повреждения (нередко родовая травма). Обычно переломы возникают на границе средней и дистальной трети ключицы или в средней ее трети. У взрослых, как правило, полные переломы сопровождаются смещением. У детей возникают поднадкостничные переломы по типу «зеленой веточки».
При значительных смещениях фрагментов имеется опасность повреждения сосудисто-нервного пучка и купола плевры. После репозиции отмечается тенденция к повторному смещению отломков.
Клиническая картина переломов ключицы достаточно отчетлива. Больной здоровой рукой поддерживает локоть и предплечье, прижимая их к телу. Голова его наклонена в поврежденную сторону, движения в плечевом суставе на стороне повреждения резко ограничены, надплечье опущено, а плечо ротировано кнутри. Надключичная ямка сглажена, в ней пальпируется проксимальный отломок ключицы. В связи с возможным повреждением нервов и сосудов необходимо проверить болевую чувствительность кисти и. пальцев, их подвижность, а также определить пульсацию лучевой артерии в нижней трети предплечья.
Первая помощь при переломах ключицы.Применяют анальгетики (анальгин, баралгин, промедол), в подмышечную область помещают тугой ком ваты, сгибают руку в локтевом суставе, подвешивают ее на косынке к шее и плотно прибинтовывают к туловищу. Выполнив эти манипуляции, больного в положении сидя транспортируют в стационар.
Специализированная медицинская помощь предусматривает репозицию отломков под анестезией или наркозом и удержание их с помощью специальных повязок (ватно-марлевые кольца, повязка Дезо, шина Кузьминского и др.). Репозиция достигается путем устранения опущения надплечья и девиации его кзади, а также устранения внутренней ротации плеча. Из существующих более 300 способов иммобилизации отломков ключицы ни один не лишен существенных недостатков. В настоящее время методом выбора при лечении переломов ключицы является оперативный – стабильно-функциональный остеосинтез.
Переломы лопатки встречаются относительно редко, не превышая 1-2,5% всех переломов костей. Они возникают как при прямом приложении значительной травмирующей силы, так и при непрямой травме. Различают переломы тела лопатки, акромиального и клювовидного отростков, ости, верхнего и нижнего углов лопатки, шейки и суставного отростка. Чаще возникают переломы в области шейки. Значительные трудности для лечения и восстановления функции верхней конечности представляют переломы суставной впадины с нарушением конгруэнтности плечевого сустава.
Боль, припухлость, кровоизлияние в мягкие ткани, нарушение функции плечевого пояса, положительный симптом осевой нагрузки – характерные признаки перелома лопатки. При пальпации выявляют локальную болезненность, крепитацию. Для перелома клювовидного отростка характерно усиление боли при сгибании предплечья и преодолении сопротивления за счет напряжения прикрепляющейся короткой головки двуглавой мышцы плеча.
Источник
