Переломы ребер при непрямом массаже сердца
В литературе, посвященной оживлению, обращают внимание на то, что в состоянии агонии и клинической смерти исчезает мышечный тонус, а грудная клетка делается податливой, в связи с чем при производстве искусственного дыхания некоторыми ручными способами и непрямом массаже сердца возможны переломы ребер и разрывы печени.
В литературе мы не встретили работ с описанием повреждений, возникающих при оживлении, за исключением упоминаемого С.А. Прилуцким случая Кениерсса. Последний наблюдал переломы почти всех ребер на трупе старика в результате произведенного искусственного дыхания. Мы также наблюдали в нашей судебно-медицинской практике подобные повреждения.
В 1964—1965 гг. мы произвели судебно-медицинское исследование 24 трупов лиц, которым вскоре после наступления смерти с целью оживления применяли искусственное дыхание и непрямой массаж сердца (в 20 случаях при утоплении, в 4 у скоропостижно умерших).
Как правило, попытки оживить пострадавших начинали не медицинские работники, а оказавшиеся поблизости лица. Обычно через несколько минут в оживление включались работники спасательных станций, скорой медицинской помощи и другие оказавшиеся поблизости медицинские работники.
При этом врач определял состояние пострадавшего, производил инъекцию адреналина в сердце и контролировал правильность производимого искусственного дыхания и непрямого массажа сердца.
Искусственнее дыхание только способом изо рта в рот делали в 7 случаях, в остальных применяли ручные способы Сильвестра, Шефера и Шефера — Нильсена, которые иногда дополняли искусственным дыханием изо рта в рот и изо рта в нос.
Как свидетельствует клиническая практика, при оживлении наиболее эффективно аппаратное искусственное дыхание, а при отсутствии аппаратов — метод изо рта в рот или нос. К сожалению, пропаганда последнего недостаточна, и среди населения широко распространены ручные способы. Следует отметить, что медицинские работники, знакомые с искусственным дыханием рот в рот, при отсутствии воздуховодных трубок и масок избегают его применять из-за чувства брезгливости.
Так как ручные способы утомительны, в наших наблюдениях искусственное дыхание обычно производили молодые, физически крепкие люди из числа оказавшихся на месте происшествия. Их неопытность, естественная нервозность являлись причиной неумеренно сильных движений, приводящих иногда к перелому ребер, грудины и другим повреждениям у оживляемых.
Искусственное дыхание и непрямой массаж сердца делали лицам уже без каких-либо признаков жизни и начинали через различное время после того, как пострадавшие исчезали под водой или переставали подавать признаки жизни: в 6 случаях через 10 мин., в 12 через 10— 20 мин., в 3 через 20—40 мин. и в 3 через 1—2 часа (время пребывания под водой последних 3 пострадавших не было известно оказавшим медицинскую помощь). Оживление производили в течение 1—2 часов (в 2 случаях — 40 мин. и 3 часа) и прекращали при появлении трупных пятен.
При судебно-медицинском исследовании в 16 случаях обнаружены повреждения, связанные с производством искусственного дыхания и непрямого массажа сердца, которые могут быть разделены на 3 группы:
- а) повреждения, возникшие при искусственном дыхании изо рта в рот или изо рта в нос;
- б) повреждения, возникшие при ручных способах искусственного дыхания со сдавлением грудной клетки при производстве выдоха;
- в) повреждения, возникшие при непрямом массаже сердца.
При искусственном дыхании изо рта в рот и изо рта в нос в 9 случаях из 20 обнаружены однотипные повреждения на лице: множественные мелкие сливающиеся ссадины на нижней половине носа (в одном случае с небольшим кровоподтеком) и множественные мелкие ссадины и кровоподтеки на коже, красной кайме и слизистой губ. Они возникали при зажимании носа в момент вдувания воздуха в рот и при плотном прижатии рта спасателя или щитка воздуховода ко рту пострадавшего.
При ручных способах искусственного дыхания, которое производилось в 17 случаях, отмечали; следующие повреждения: ссадины и кровоподтеки на передней и боковых поверхностях туловища, ссадины и кровоподтеки на руках (на внутренних поверхностях плеч). Ссадины и кровоподтеки были множественными, на туловище неправильной формы, на руках округлой (от захватывания пальцами), сливающиеся. В 7 случаях обнаружены переломы ребер: в 3 только с левой стороны, в 4 двусторонние. Переломы ребер всегда были множественными (не меньше 3) и располагались между сосковой и переднемышечной линией, иногда отмечали переломы ребер у места прикрепления к грудине. Ломались разные ребра (со II по X), но чаще нижние. В 6 случаях межреберные мышцы в области переломов были пропитаны кровью. Переломы были без смещения и нарушения целости пристеночной плевры (за исключением 1 случая при наличии переломов 16 ребер).
В одном наблюдении кровоподтеки и ссадина располагались вдоль края нижней челюсти и позади ушной раковины (от выдвигания нижней челюсти при производстве искусственного дыхания).
При непрямом массаже сердца возникали ссадины и кровоподтеки, главным образом в области грудины, переломы грудины (2 наблюдения), кровоизлияния в прекардиальной клетчатке (1 наблюдение). Переломы грудины были поперечными, без разрыва надкостницы, и располагались на границе рукоятки с телом и на уровне V ребер. Переломы грудины сочетались с кровоподтеками в ее области и множественными переломами ребер (возраст пострадавших — 47 лет и 64 года).
В ряде наблюдений отмечены ссадины в области гребней лопаток, остистых отростков позвонков и крестца с кровоизлияниями в толще мышц.
Повреждения, возникшие при оживлении в первые 2 часа после наступления смерти, имели вид прижизненных. При отсутствии предварительных сведений о применении мер оживления может возникнуть подозрение об имевшем место насилии. Поэтому в подобных случаях судебно-медицинский эксперт должен выяснить у следователя, какие меры оживления предпринимались и в течение какого времени.
Поступила в редакцию 18/IV 1966 г.
Источник
Когда на улице падает человек, мы догадываемся, что он умирает, но даже боимся к нему подойти. А когда приезжает «скорая» и констатирует клиническую смерть, как правило, спасти его уже нельзя. Специалисты призывают: «Поборите свой страх, не бойтесь ошибиться, пытаясь «завести» человеку сердце: сломанные ребра врачи умеют лечить, а смерть – нет.
– Да, кому-то в состоянии клинической смерти уже нельзя помочь, но кому-то ведь можно. И надо попытаться это сделать своими руками. И тогда в них, в буквальном смысле слова оказывается жизнь человека, – говорит Екатерина Поликарпова, врач-анестезиолог- реаниматолог Мариинской больницы, инструктор по базовой и расширенной реанимации Европейского совета по реанимации. Во Всемирный день оказания первой медицинской помощи она подробно рассказала, что нужно делать, когда рядом с вам падает человек без сознания и дыхания.
Справьтесь со страхом и срочно начинайте сердечно-легочную реанимацию своими силами
– Первое, что следует сделать, – побороть страх. А в таких ситуациях страшно всем, без исключения. Боязнь ошибиться не должна останавливать: человек не умирает от того, что у него сломаны ребра, он умирает, когда у него остановилось сердце, а вы делаете все, чтобы его «завести». Любое осложнение из-за неправильности наших действий — ничто в сравнении с гибелью. Юридической ответственности за то, что вы сломаете ребро, нет, потому что это причинение вреда в условиях крайней необходимости. Поэтому ставьте руки на грудную клетку и начинайте «качать» (выполнять компрессию грудной клетки).
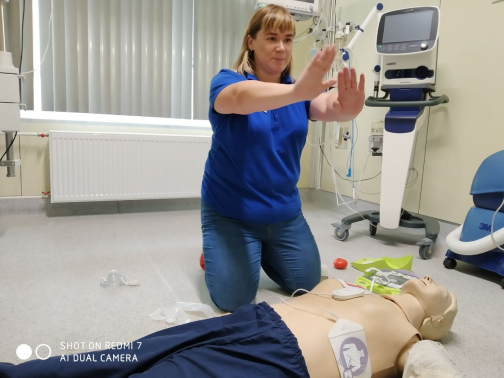
Итак, забываем про страх, подходим, громко задаем вопросы, на которые можно односложно ответить «да»/«нет» или кивнуть (например: «С вами все в порядке?»). Ответа нет – нужна помощь. Но этот вывод мы делаем не сразу. А вдруг у человека просто выпал слуховой аппарат, и он ваши вопросы не слышит? Надо потрясти его за плечи и снова задать вопрос. Тишина? Зовем на помощь, одновременно проверяем дыхание: одна рука на лоб, два пальца другой – на подкостную часть подбородка (вижу, слышу, ощущаю). То есть вижу движение грудной клетки, слышу дыхание, ощущаю пульс. Однако искать пульс не надо, в такой ситуации вы можете не понять, есть он или нет, а время начала реанимации упустите. Нет сознания, нет дыхания –вызывайте «скорую» и начинайте сердечно-легочную реанимацию.
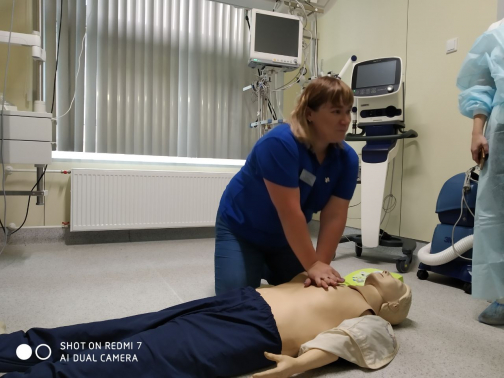
Поворачиваем на спину, кладем руки на середину грудной клетки и делаем в быстром ритме 30 сильных нажатий. Призываем на помощь окружающих и просим найти платок и полиэтиленовый пакет. Кладем ему на рот платок, делаем в полиэтиленовом пакете дырку и кладем сверху, чтобы обезопасить себя – избежать соприкосновения с биологическими жидкостями пострадавшего. Многие боятся заразиться, но если вы все-таки решили пострадавшего «раздышать», делаем искусственную вентиляцию легких: 30 надавливаний на грудную клетку и два вдоха – до прибытия скорой помощи.
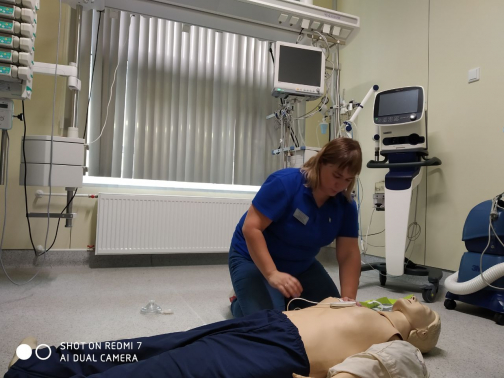
– В такой попытке реанимации искусственная вентиляция легких — не главное, но потенциально она дает больше шансов на выживаемость при внезапной остановке сердца. Хотя если вы даже просто будете «качать», у человека появится шанс выжить. Помните: как только вы поставили руки на грудную клетку — закончилась клиническая смерть, началась реанимационная жизнь. Человек никогда не умрет под вашими руками, он будет продолжать жить, – говорит Екатерина Поликарпова.
Найдите дефибриллятор и не бойтесь нажать на кнопку «Разряд!»
Скоро в многолюдных местах у нас появятся, как это давно уже принято в Европе, автоматические наружные дефибрилляторы. В Пулково такой дефибриллятор уже установлен. И им тоже важно не бояться пользоваться – он не может нанести пострадавшему вреда. Но нужно просто быть осторожным: золотое правило первой помощи – не увеличить количество пострадавших за счет окружающих и себя самого.
Читайте также: В Первом меде научились спасать петербуржцев после внезапной остановки сердца. Первыми в России
– Сердце может остановиться из-за полученной травмы или инфаркта, это один механизм остановки. Второй — появилась жизнеугрожающая аритмия, это называется фибрялляция желудочков. И в том и в другом случае нужна ручная сердечно-легочная реанимация, – поясняет реабилитолог. – Но если внезапная остановка сердца произошла из-за аритмии, нужен дефибриллятор. Это очень умный аппарат, которым может пользоваться даже не медик.

– Пулково, новый терминал, я вижу, что упал человек и потерял сознание. Подходим, оцениваем обстановку на предмет безопасности для себя и других.
Первое: «Вы меня слышите? С вами все в порядке»
Не отвечает.
Обращаюсь к окружающим:
– Помогите, человеку плохо.
Оцениваю дыхание (есть/нет). Нет сознания, нет дыхания. Вызываем «скорую»:
– Алло, скорая? Аэропорт Пулково, центр зала, новый терминал. Мужчина средних лет без сознания, без дыхания, начинаю сердечно-легочную реанимацию.
Обращаюсь к окружающим:
– Есть ли здесь где-то автоматический наружный дефибриллятор? Девушка, не могли бы вы принести мне коробочку, на которой нарисовано сердечко с молнией внутри, он должен быть на стойке информации. Поставьте его у изголовья пострадавшего.
С этим аппаратом справится любой, в том числе не имеющий медицинского образования. Открыть коробку, нажать кнопочку (включить) и он вами руководит: «Устройство в порядке. Сохраняйте спокойствие. Проверьте реакции пациента. Откройте дыхательные пути. Проверьте дыхание. Наклейте электроды на грудь пациента».
Пока не выполнишь действие, которого от вас «ждет» дефибриллятор, он не даст возможности приступить к следующему. И не даст нанести разряд, если в нем нет необходимости.
Приклеиваем электроды в центр грудной клетки и под правую ключицу. Отступаем расстояние размером с ладонь от подмышки и наклеиваем следующий электрод. Теперь никто не прикасается к пострадавшему – аппарат оценивает его сердечный ритм:
– Всем отойти на два шага назад, никто не прикасается к пациенту (помните о безопасности окружающих). Нажимаем на кнопку «Разряд».
Аппарат говорит: «Разряд отправлен, подключайте КПР». КПР – кардиопульмональная реанимация. Аппарат снова помогает: выдает звуки с периодичностью, с которой нужно качать грудную клетку. Через две минуты он снова говорит: «Всем отойти, никто не приближается, идет оценка ритма». Он считывает ритм и отвечает на вопрос: нужно ли еще наносить разряд. Если нужно, сообщает, что надо нажать на кнопку «Разряд». Перепутать ее невозможно – она одна и при этом привлекает ваше внимание: мигает, пищит или шипит.
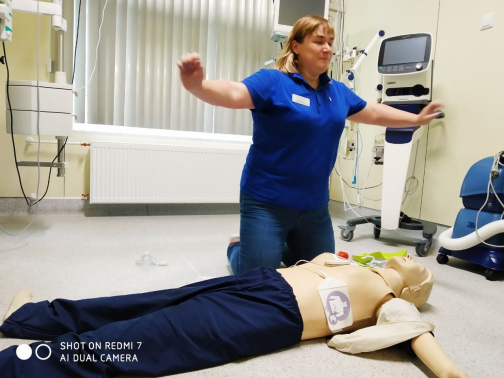
Не тормози. Важны даже не минуты – секунды
Промедление с началом реанимации на каждую минуту уменьшает шанс на выживаемость на 10-12%. То есть через пять минут после того, как человек потерял сознание и перестал дышать, шанс на выживаемость у него – меньше 40%. Кора головного мозга выживает в течение 5 минут без реанимационных мер. Во время сердечно-легочной реанимации мы боремся за высшую нервную деятельность человека – чтобы он остался таким, каким был до внезапной смерти. Если он профессор – должен вернуться, чтобы читать лекции студентам. Студент – вернуться в аудиторию вуза и получить диплом.

По данным Европейского совета по реанимации, во всем мире каждые 45 секунд случается внезапная остановка сердца.
© Доктор Питер
Источник
Свет, камера, мотор!
— Да помогите же ему, быстрее, быстрее! — истошно кричит перемазанная кровью женщина, судорожно цепляясь за каталку, которую фельдшеры спешно выдвигают из недр спецавтомобиля. Из дверей приемного покоя выбегают несколько человек в халатах и устремляются к центру событий.
— Пострадали в ДТП! — кричит один из фельдшеров. — Она, — кивает на голосящую женщину, — не сильно: ушибы, порезы. Мужу сильнее досталось: множественные травмы, пока везли — в сознание не приходил, давление низкое, продолжает падать.
— Скорее в реанимацию, бегом! — командует один из врачей, оттесняя жену и участвуя в транспортировке каталки. В этот момент раздается громкий постоянный писк — на одном из приборов замирает прямая линия.
— Пульса нет!!! — вскрикивает фельдшер, картинно запрыгивая на каталку. Он, без преувеличения, седлает пациента и начинает непрямой массаж сердца. Открываются двери лифта, и процессия, любезно показанная зрителю со всевозможных ракурсов, исчезает из кадра.
— Стоп, снято! — командует режиссер, недовольно морщась и теребя длинный ус. Вроде красиво получается: кровь, эмоции, сломанная нога крупным планом. Но что-то всё равно не так. Здравый смысл любезно подсказывает, что, дескать, не жизненно получается. Но красиво!
Итак, уважаемые, сегодня рассуждаем про ошибки. Нет, не врачебные. Все мы любим фильмы и сериалы. И про врачей тоже. И мы, врачи, их тоже любим. Но, волей или неволей, профессиональный взгляд выделяет ситуации, которые выглядят нелепо. В лучшем случае. От некоторых хочется хохотать. Другие вызывают острое желание найти номер режиссера и позвонить, поинтресоваться, а под воздействием чего он это выдумал. А третьи просто не поддаются логическому объяснению.
А люди смотрят. Просвещаются, верят. Давайте поговорим о тех ситуациях, которые можно увидеть в кино, но никогда в жизни. Чтобы разочаровываться было не так больно. Стоит отметить, что большинство этих ошибок весьма стереотипны, то есть типичны для многих кинокартин. Как наших, так и зарубежных. Итак…
Припадок
Начнем с одного из самых зрелищных нестабильных состояний человека, а именно судорог. Или судорожного припадка. Согласитесь, эти сцены всегда держат в напряжении. Человек бьётся, аж кровать подпрыгивает. Его держат чуть ли не впятером, а также пытаются разжать челюсти и сразу лечить, то есть что-то ввести, и, естественно, внутривенно. Так вот, уважаемый зритель, ничего этого не делают. При судорогах человеку держат только голову как самое ценное. Следят, чтобы не разбил.
Хаотично подергивающиеся ноги-руки фиксировать нет смысла: кончится припадок — сами успокоятся. Дальше. Введение препаратов начинается только тогда, когда пациент «успокоится». А иначе как ему в вену попадать? И, конечно, никогда (!) не пытайтесь разжать челюсть и что-то засунуть ему в зубы. Во-первых, не получится: сила жевательных мышц человека достаточно высока. А
во-вторых, если туда случайно попадут ваши пальцы, вам их без зазрения совести откусят. И будут совершенно правы — ведь припадок происходит при отсутствующем сознании человека!
Массаж
Как вы поняли, речь идет не о той приятной процедуре, которую все так любят. Непрямой массаж сердца. Один из эффективных способов запустить остановившийся человеческий «мотор». Если правильно его исполнять! Не как в кино. Там «качают» любя, полусогнутыми руками, нежно и ласково массируют грудную клетку уходящего. И прямо на кровати. Так ничего не заработает! Этот массаж — очень тяжелый труд, поверьте. Прямыми руками, на полу, всем корпусом продавливать грудь человека с частотой более ста нажатий в минуту. И так минут сорок. Вот это правильно! И жалобно хрустящие ребра при этом — абсолютно нормальное явление. А не желание добить, как считают некоторые умы.
Коль говорим о сердце, сюда же можно отнести так любимый многими сценаристами «медицинский шокер». Он же дефибриллятор. Когда под крик «внимание, разряд» все отпрыгивают от пациента, которому на грудь ставят два электрода. Обычно слышен звук удара, и тело картинно выгибается в дугу. Любой гимнаст позавидует. В реальной жизни это, конечно, не так зрелищно — без беготни, криков. При разряде слегка могут дернуться руки и ноги, на «мостик» человек не встанет. Да и каждого второго электричеством не шарашат. Показанием для использования прибора является фибрилляция, то есть быстрое бесполезное трепетание сердца, когда оно не в силах прогонять кровь.
Жгут
В кино очень много кровящих ран привозятся в больницу обязательно с наложенным жгутом. Не спорю, красиво. Особенно когда его снимают — и начинает во все стороны фонтанировать. И выливается целая бочка крови. Хотя в человеке ее всего литров 5, и то не во всяком. Но, господа, это кино! В реальности 90% бытовых ран не требуют ничего, кроме прижатия кусочком ткани. Желательно чистой. И обращения в таком виде в соответствующее учреждение. Просто так «жгутировать» конечности не стоит — там живые ткани, они тоже кушать хотят.
Укол и угол
Во всех медицинских фильмах и сериалах не обходится без уколов. Почему-то выбирается именно внутривенный. И часто очень крупным планом. И перпендикулярно руке игла входит почти на всю длину. В вену? Нет, в стол. Вены расположены поверхностно, и игла при этой процедуре располагается скорее горизонтально, а иначе стол определенно пострадает. А мы его только купили! Внутримышечные же уколы показываются издалека. Но как их делают! И куда. Прям через штаны и куртки. В плечо и бедро. Не спорю, можно. Но абсолютно не нужно. Кожу на месте укола хорошо бы обработать. Да и делать лучше в «то» место. Которое по телевизору обычно не показывают.
На все руки мастер
Часто можно наблюдать, что сериальные доктора умеют всё. Ну или почти всё. Терапевты с радостью накладывают гипс. Инфекционисты вламываются в операционную и хватаются за скальпель. И прочие «совмещения профессий». Я вас заверяю, что это не просто неправильно. Это нельзя! Строго нельзя. Врач тождественен не каждому врачу. Конечно, есть определенный комплекс того, что умеет каждый. Пресловутая реанимация, например. Или роды. Подчеркиваю, физиологические роды! Где принимающему, по сути, нужно только руки вовремя подставить, чтобы в них новая жизнь родилась. А остальное природа сделает. Шутка? Отчасти да. Но она подчеркивает вышесказанное: каждый врач хорошо разбирается в одной специальности. Ну, в двух максимум. И то уже в какой-то не так хорошо, а в остальных он ориентируется, опираясь уже на знания ближайших коллег.
Смотрите фильмы и сериалы, переживайте за героев, но помните: это кино. Будьте здоровы!
@DokDem
P.S. Автор текста — петрозаводский медик со стажем, который анонимно делится с нами изнанкой медицины и тем, что скрыто от глаз нас, простых пациентов.
Источник
