Переломы шейки бедра вальгусные и варусные переломы
Субкапитальный перелом шейки бедра.
Для диагностики перелома шейки бедра используется методика рентгена на дому.
По рентгено-диагностическим и терапевтическим соображениям мы рассмотрим в этой главе переломы бедренной кости по следующим областям:
1. шейка бедренной кости;
2. область вертелов;
3. подвертельная область;
4. диафиз;
5. дистальный конец бедренной кости.
Перед описанием переломов приведем некоторые рентгеноанатомические особенности области тазобедренного сустава.
Проксимальный суставной конец бедренной кости образуется шаровидной головкой бедренной кости и сравнительно длинной шейкой. Шейка образует с диафизом так называемый шеечно-диафизарный угол, который — за исключением патологических форм: варусного таза и вальгусного таза — образует тупой угол, уменьшающийся с возрастом. У новорожденного этот угол составляет 140—150°. С возрастом этот угол постепенно уменьшается и в зрелом возрасте составляет 120—130°. Отклонения определяются индивидуальными, конституциональными и половыми особенностями.
Рентгеновское определение шеечно-диафизарного угла возможно только при повороте нижней конечности на 12—15° вовнутрь, в результате чего шейка бедренной кости располагается во фронтальной плоскости. Величина угла меняется в зависимости от ротации бедра. При повороте кнаружи проекция угла увеличивается, при повороте вовнутрь — уменьшается.
Определяемый на заднем снимке медиальный, дугообразный край шейки бедренной кости определяется как дуга Адама. Эта дуга служит ориентиром при классификации переломов шейки бедренной кости, а также при оценке положения гвоздя.
Даже небольшие травмы у пожилых женщин могут приводить к перелому шейки бедренной кости. Вообще этот перелом встречается в различных формах в любом возрасте у лиц обоего пола.
Классификации переломов шейки бедренной кости в различное время основывались на различных данных. На основании клинических данных различались только внесуставные и внутрисуставные переломы. Позже пытались классифицировать переломы на основании их анатомической локализации. Различали: а) медиальные или субкапитальные, б) трансцервикальные и в) базоцервикальные или латеральные переломы шейки бедренной кости.
В зависимости от положения после травмы различали: 1. абдукционные и 2. аддукционные
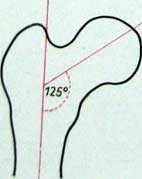
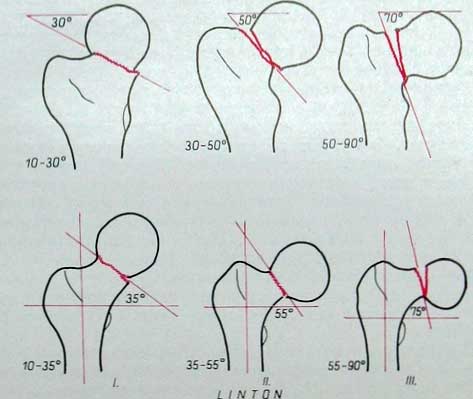
Паувельс, основываясь на механизме перелома, в 1935 году предложил новую классификацию. Так он связывает вклинивание с наклоном плоскости перелома. Сюда он причисляет переломы, при которых определяемый угол не превышает 30°. Это I тип перелома по Паувельсу. При типе II по Паувельсу угол наклона поверхности перелома составляет По методу Паувельса этот угол определяется следующим образом: на рентгеновском снимке (или на бумажной его копии) через плоскость перелома дистального отломка проводится линия . и над ней вторая, горизонтальная вспомогательная линия, пересекающая первую. Величина угла на месте пересечения двух линий (угол наклона) определяет тип перелома по классификации Паувельса (I, II или III). По Паувельсу, горизонтальная вспомогательная линия — это прямая, соединяющая верхние углы суставных впадин. Для определения угла Паувельса делают обзорные снимки всего таза на пленке большого размера 30×40 см. Однако практически при переломах шейки бедренной кости обычно не делаются снимки всего таза. Поэтому мы рекомендуем метод измерения Линтона, который можно осуществить на снимках меньшего формата, где изображается только поврежденная область бедра.
Определение угла наклона плоскости перелома по Линтону производится так: на снимок наносятся ось диафиза и направление плоскости диафизарного угла перелома. Затем от этой линии проводится третья вспомогательная линия перпендикулярно к оси диафиза. Угол, образуемый этой линией и линией, проведенной через плоскость перелома, соответствует углу Линтона. Таким образом, здесь, в отличие от метода Паувсльса, определяется нижний угол. Эти методы отличаются друг от друга лишь тем, что при методе Линтона получаем угол на 5—7° больше. Эта разница возникает в результате того, что диафиз бедренной кости и вертикальная плоскость образуют угол приблизительно в 5—7 (физиологическое положение приведенного бедра).
Независимо от того, каким методом измерения мы пользуемся, нужно стремиться к тому, чтобы центральный луч падал на плоскость перелома при сагиттальном ходе лучей. Для этого конечность поворачивается на 12—15° внутрь, иначе шейка бедренной кости на снимке будет казаться укороченной и поверхность перелома будет иметь овальную форму.
В 1938 г. Нистрём предложил вместо абдукционных и аддукционных переломов различать вальгусные и варусные переломы.

Линтон (1944) разделение по такому признаку считает недостаточным, так как механизм перелома в обоих случаях аналогичен (поворот кнаружи). Разница, по его мнению, заключается только в степени смещения. Линтон разделяет переломы шейки бедренной кости на семь главных групп. Из них следует выделить группу, определяемую им как «интермедиарные переломы». К этому типу относятся переломы без смещения.
Уатсон-Джонс в своей классификации принимает во внимание возраст пострадавшего, прочность костей и соответствующее лечение.
По нашему мнению, с точки зрения практических требований наиболее целесообразно различать переломы шейки бедренной кости по следующей классификации: 1. медиальный варусный тип, 2. медиальный вальгусный тип, 3. латеральные переломы, 4. отслоение эпифиза.
1. Медиальный варусный перелом.
Чаще происходит перелом шейки бедренной кости по медиальному варусному типу (80-85%). Частота различна в зависимости от пола: 2/3 случаев приходятся на женщин, 1/3 — на мужчин. Обычно эта форма перелома встречается в преклонном возрасте, когда кости вследствие остеопороза ломаются даже при незначительных травмах. Встречаются такие переломы и в более молодом возрасте.
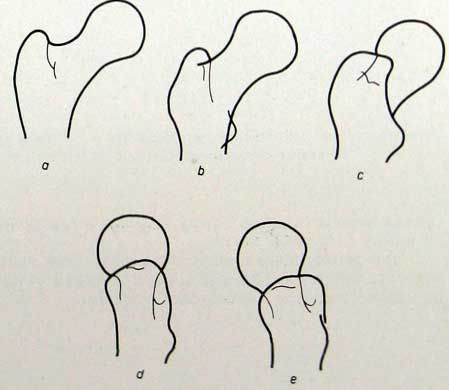
Для этого типа перелома характерно отсутствие вклинивания отломков и открытый в медиальную сторону угол между осью головки и осью шейки. Линия перелома проходит поперечно или косо у места перехода шейки в головку бедра; с головкой отламывается различной величины участок Адамовой дуги. Поврежденная конечность сильно ротирована кнаружи, поэтому задний снимок, сделанный в этом положении, непригоден для точной оценки поверхностей перелома. Проекция шейки укорочена, значительная часть ее покрыта большим вертелом, обе поверхности перелома повернуты кпереди и проецируются друг на друга. Головка бедренной кости в суставной впадине ротирована книзу, ее окружность кажется большей, чем обычно; наклон книзу является одним из признаков варусного положения.
Соответственно значительной ротации кнаружи на рентгеновском снимке малый вертел изображен полностью, шейка укорочена и почти закрыта большим вертелом.
Типичной формой смещения является укорочение, возникающее в результате того, что дистальный обломок смещается краниально, а верхушка большого вертела стоит высоко (в норме она находится на 1 см ниже верхнего края суставной впадины). Может произойти отлом небольших костных фрагментов, которые обычно смещаются кзади и каудально. К этому типу перелома относятся переломы шейки бедренной кости, ранее определявшиеся как трансцервикальные.
Снимки, сделанные при повороте конечности вовнутрь, позволяют точно определить поверхности перелома. На рентгеновском снимке шейка изображается во всю длину, малый вертел меньше или едва заметен, большой вертел виден в профиль и не закрывает шейку.
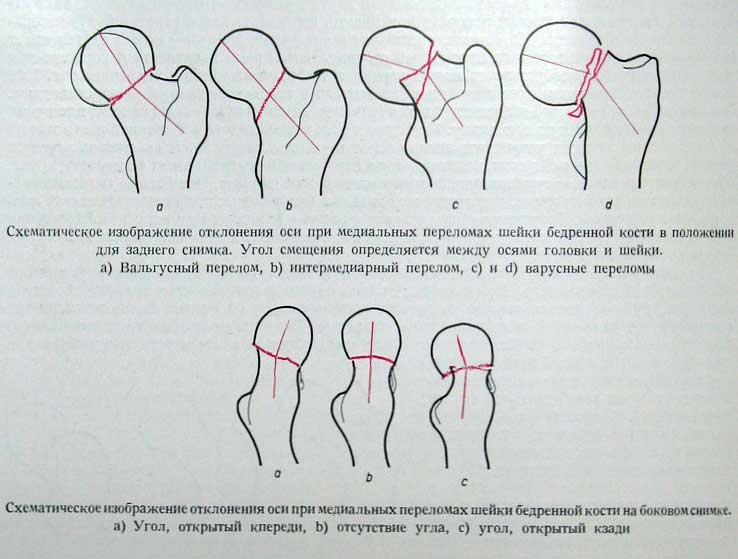
Поверхности перелома обычно хорошо изображаются на боковом снимке. Наличие открытого кзади угла является почти правилом, при этом дистальный отломок по отношению к головке бедренной кости смещается кзади; головка повернута назад.
2. Медиальный вальгусный перелом.
Медиальные вальгусные переломы, известные также под названием «вклиненные переломы», составляют 2—20% всех переломов шейки бедренной кости. По статистическим данным нашего института, эта форма повреждения составляла 13,4% всех медиальных переломов. Эта группа переломов характеризуется вклиниванием отломков. Вальгусная позиция обычно выражена незначительно. Линтон, изучая эти переломы, отмечает, что не всегда имеет место вальгусная позиция. В некоторых случаях между головкой и шейкой бедренной кости сохраняется нормальный угол. Эту форму перелома Линтон назвал «интермедиарной». В нашей практике также встречались такие виды переломов. Если поврежденная конечность не повернута кнаружи, то на заднем снимке шейка изображается во всю длину. Линия перелома проходит непосредственно на границе шейки и головки бедренной кости перпендикулярно к оси шейки. Оси головки и шейки образуют вальгусный угол. При «интермедиарном» переломе нет отклонения оси во фронтальной плоскости. На рентгеновском снимке в верхней трети перелома видно или пересечение контуров или линии уплотнения тени (вклинившиеся отломки).
При вколоченных переломах нужно определить отклонение оси в сагиттальной плоскости. Этот перелом обычно характеризуется небольшим, открытым кзади углом между головкой и шейкой. Если этот угол будет больше 20°, то перелом не может считаться стабильным и после вправления необходимо оперативное вмешательство (введение гвоздя). Стабильные переломы оперативного вмешательства не требуют.
3. Латеральный перелом шейки бедренной кости.
Это самая редкая форма из всех переломов шейки бедренной кости. Линия перелома проходит точно вдоль латеральной границы, пересекая так называемое основание шейки бедренной кости, не достигая области вертелов. Существенного смещения обычно нет. Может образоваться ротация кнаружи и варусная позиция. На боковом снимке положение оси нормальное, но могут наблюдаться варианты изгиба кпереди или кзади, выраженные в различной степени.
Этот тип перелома по своей локализации близок к переломам вертелов и практически причисляется к ним.
4. Эпифизеолиз.
Следует дифференцировать травматическое отделение эпифиза от так называемого coxa vara adolestentium, изменения, возникающего обычно при гормональных расстройствах в период полового созревания, главным образом у мальчиков. Характер изменения можно определить на •основании анамнеза и клинического обследования. Coxa vara adoles? tentium характеризуется на рентгеновском снимке изгибом шейки бедренной кости в форме посоха. При этом шейка немного расширена и дугообразно изогнута. Эпифизарная щель неправильна и может быть шире, чем на здоровой стороне, ход не горизонтальный, как в норме, а почти вертикальный.
Для точной оценки переломов шейки бедренной кости необходимы задний и боковой снимки. Задний снимок производится при повороте бедра кнутри или кнаружи. Для получения снимков и боковой проекции имеется несколько способов. Для получения заднего снимка, при сагиттальном ходе лучей, бедро должно быть повернуто кнутри или кнаружи, используется пленка размером 18×24 см. Центральный луч направляется перпендикулярно на средину тазобедренного сустава. Соответствующая точка на коже определяется таким образом: от середины линии, соединяющей передне-верхнюю ость подвздошной кости с симфизом, перпендикулярно вниз отмеряется 2 см. В зависимости от поворота конечности, вертела, шейка и головка будут изображены на снимке различно.
На снимке, сделанном в среднем положении, малый вертел имеет вид небольшого выпячивания на внутренней стороне. Чем больше конечность поворачивается кнаружи, тем полнее изображается малый вертел, в то время как шейка укорачивается. При полном повороте кнаружи проекции большого вертела и головки бедренной кости совпадают. При повороте кнутри малый вертел становится меньше и наконец полностью исчезает, в то время как шейка изображается во всю длину. По форме и положению головки бедренной кости можно до определенной степени установить направление и степень поворота. В среднем положении участок головки бедренной кости, находящийся в вертлужной впадине, имеет форму полукруга, ямка головки не видна, и суставная щель имеет одинаковую ширину.
Чем больше головка поворачивается кпереди или кзади, тем лучше и полнее она будет видна; при среднем повороте кнаружи ямка головки изображается сбоку и хорошо видна на снимке. При варусном положении контур головки пересекает нижний край вертлужной впадины, а при вальгусном положении — дно суставной впадины.
Боковые снимки могут быть сделаны различно в зависимости от технических условий и от состояния пострадавшего. При наличии только одного рентгеновского аппарата большой мощности, трубку которого трудно установить горизонтально на уровне стола, применяется следующий метод: больной лежит на спине, поврежденная конечность (после обезболивания) сгибается в коленном и в тазобедренном суставах и отводится по возможности так, чтобы бедро прилегало своей наружной поверхностью к столу. Луч направляется перпендикулярно столу на тазобедренный сустав (Лауэнштейн). Сравнительные двусторонние снимки тазобедренного сустава производятся при так называемом положении камнесечения. При этом обе конечности пострадавшего сгибаются в коленном и тазобедренном суставах под прямым углом, максимально отводятся и фиксируются или удерживаются в этом положении, причем центральный пучок лучей направляется вертикально на симфиз.
При наличии передвижного рентгеновского аппарата можно немедленно после повреждения сделать снимок при так называемом медио-латеральном ходе лучей. Больной лежит на спине, поврежденная конечность слегка отведена и вытянута в среднем положении. Здоровая конечность согнута в тазобедренном и коленном суставах под прямым углом.
Кассета прижимается по длиннику между реберной дугой и крылом подвздошной кости и образует с продольной осью тела угол в 45°. Центральный луч со здоровой стороны направляется на уровне симфиза на передне-верхнюю ость подвздошной кости. Целесообразно приподнять таз, чтобы подложить кассету под ягодичную область. С помощью специальной эластичной пленки или так называемой «седловидной» кассеты можно получить боковой снимок при латеро-медиальном направлении лучей. (Эластичная пленка, фольга — фольга, обладающая особой эластичностью. Используется, например, в случае, если кассету нужно поместить между ногами в изогнутом положении. Кассета тогда особой формы, она изогнута в виде седла, поэтому и называется седловидной. При отсутствии такой кассеты снимок производят лишь при помощи эластичной фольги.)
При свежем повреждении можно без обезболивания делать задний снимок только в случае поворота кнаружи. Поворот вовнутрь весьма болезнен и требует местного обезболивания. То же самое относится и к боковым снимкам.
Наибольший процент переломов шейки бедренной кости принадлежит к этому типу. В механизме перелома принимают участие компоненты перегиба и вращения. На основании классификации Паувельса большинство этих переломов может быть причислено к типу II Паувельса.
Теги: перелом шейки бедра
234567
Начало активности (дата): 26.07.2014 17:15:00
234567
Кем создан (ID): 1
234567
Ключевые слова:
диагностики перелома, шейки бедра, рентгена на дому, переломы бедренной кости по следующим областям, шейка бедренной кости, область вертелов, подвертельная область, диафиз, дистальный конец бедренной кости, области тазобедренного сустава, Проксимальный, суставной, бедренной кости, головкой бедренной кости, шейкой, Шейка, диафизом, шеечно-диафизарный угол, варусного таза, вальгусного таза, Рентгеновское, медиальные, субкапитальные, трансцервикальные, базоцервикальные, латеральные, абдукционные, аддукционные, сагиттальном, лучей, Снимки, конечности, отломки, дифференцировать, травматическое, эпифиза, coxa vara adolestentium, боковой снимки, пленка размером 18×24 см, Центральный луч, стола, симфиз, Кассета,
12354567899
Источник
Переломы проксимального отдела бедра (шейки и вертельной области) составляют около 30% всех переломов этой кости. В 70% случаев они встречаются у лиц пожилого (60-74 года) и старческого возраста (75 и более лет). При их возникновении не требуется приложения значительной травмирующей силы. Это связано с тем, что в этом возрасте отмечается снижение тонуса мускулатуры, выражен остеопороз, снижена упругость и прочность костей, шеечно-диафизарного угол уменьшен. Все эти изменения более выражены у женщин, поэтому переломы данной локализации встречаются у них в 3 раза чаще, чем у мужчин.
В зависимости от уровня повреждения шейки бедра переломы делятся на субкапитальные, при которых плоскость перелома проходит на месте или вблизи перехода головки в шейку; интермедиарные (трансцервикальные), при которых линия перелома располагается в средней части шейки бедренной кости и базальные переломы, проходящие в области основания шейки бедра.
Переломы шейки бедренной кости в молодом и среднем возрасте происходят обычно при приложении значительной физической силы, например при падении с высоты, автомобильных авариях и т.п. У лиц пожилого и старческого возраста для возникновения аналогичных повреждений бывает достаточно незначительного воздействия, чаще при аддукционном механизме травмы (падении на бок), реже – при абдукционном механизме (опора и падение с разведенными ногами). Иногда для возникновения повреждения этих переломов у лиц пожилого и старческого возраста достаточно споткнуться и упасть на ровном месте. Часто для возникновения перелома достаточно неудачного поворота в постели или другого резкого движения. При аддукционном переломе за счет приведения дистального фрагмента шеечно-диафизарный угол уменьшается, возникает coxa vara. При абдукционном – дистальный фрагмент отведен кнаружи, шеечно-диафизарный угол увеличивается (coxa valga) или практически не изменяется. В большинстве случаев при абдукционном переломе происходит вколачивание дистального отломка в центральный, и такой перелом называется вколоченным (рис. 71).
Клиника.
1. Больной предъявляет жалобы на боль в области тазобедренного сустава, которая локализуется под пупартовой связкой. Боль усиливается при пальпации. При попытке произвести пассивные и активные движения, а так же при осевой нагрузке бедра или шейки (поколачивание по пятке выпрямленной конечности или по области большого вертела) боль резко усиливается.
2. Характерной является наружная ротация поврежденной конечности, о которой можно судить по положению надколенника и переднего отдела стопы (рис. 72). При чрезвертельных переломах ротация особенно выражена, и наружный край стопы нередко касается плоскости стола, медиальные переломы сопровождаются меньшей наружной ротацией, а при вколоченных абдукционных медиальных переломах она может вовсе отсутствовать.
3. Больной не в состоянии поднять и удержать выпрямленную в коленном суставе ногу. При попытке поднять поврежденную конечность пятка скользит по поверхности кровати (положительный симптом «прилипшей пятки»).
4. Отек и гематома в области большого вертела обычно возникают через несколько дней и характерны для латеральных переломов. При медиальных переломах отмечается усиление пульсации бедренной артерии под пупартовой связкой (положительный симптом С. С. Гирголава), так как бедренная артерия находится на передней поверхности тазобедренного сустава и при переломе шейки бедра периферический отломок ротируется кнаружи и приподнимает её.
5. При вертельных переломах со смещением, а также при медиальных переломах с формированием варусного положения бедра отмечается укорочение конечности до 3-4 см., которое называют надацетабулярным.
6. При переломах со смещением большой вертел находится выше линии Розер-Нелатона (рис. 68), выявляется нарушение равнобедренности треугольника Бриана (рис. 69).
При вколоченных переломах ряд перечисленных симптомов (укорочение и ротация конечности, симптом «прилипшей пятки») выражены слабо или отсутствуют. Больной может самостоятельно ходить. Окончательно определить характер повреждения помогает рентгенологическое исследование.
Первая помощь при изолированном переломе проксимального отдела бедра заключается в обезболивании и иммобилизации поврежденной конечности стандартной шиной Дитерихса или тремя шинами Крамера.
Лечение.При использовании методов лечения медиальных переломов бедра, связанных с длительной неподвижностью у лиц пожилого и старческого возраста смертность составляет более 20%. У больных нередко возникают застойные пневмонии, тромбоэмболии, инфекций мочевыводящих путей и пролежней, в стадию декомпенсации переходит сопутствующая хроническая патология. Неблагоприятные условия кровоснабжения проксимального фрагмента бедренной кости, особенно при субкапитальных аддукционных переломах, и наличие режущих и ротационных сил отрицательно влияют на процесс сращения, который в области лишенной надкостницы шейки может быть только первичным. Консолидация перелома при консервативном лечении наступает лишь у 20 %, у 60 % пострадавших возникает ложный сустав шейки и асептический некроз головки бедра. В связи с этим основными оптимальным является оперативный метод лечения. До оперативного вмешательства иммобилизацию осуществляют с помощью скелетного вытяжения за бугристость большеберцовой кости или деротационного гипсового «сапожка». Использование кокситной гипсовой повязки и скелетного вытяжения, как самостоятельных методов, практически не применяют.
Оперативное лечение, целью которого является точная репозиция и прочная фиксация фрагментов, проводят на 2-3 сутки с момента травмы. В арсенал хирургического лечения входят остеосинтез перелома, а также эндопротезирование тазобедренного сустава. Операцию проводят под наркозом. Для фиксации переломов шейки бедра предложено большое количество металлоконструкций. На сегодняшний день наиболее популярными для этих целей являются компрессирующие шурупы и гвоздь Смит-Петерсона. Для определения жизнеспособности головки бедра используется радиоизотопная диагностика (сканирование), компьютерную томографию и исследования с помощью ядерномагнитного резонанса. Эти методы позволяют составить четкое представление о степени нарушения кровоснабжения головки бедренной кости. Если ее кровоснабжение полностью или почти полностью отсутствует, то наиболее рациональным у этих больных является эндопротезирование тазобедренного сустава.
В послеоперационном периоде для иммобилизации конечности применяют или скелетное вытяжение за бугристость большеберцовой кости с грузом по оси 2-3 кг, или деротационный «сапожек». Для профилактики послеоперационных осложнений важным является активизация больного в постели и дыхательная гимнастика, назначаемые больному уже в первые дни после оперативного вмешательства. После снятия швов (на 12-14 сутки) больного обучают ходьбе с помощью костылей без нагрузки на оперированную ногу. Наступать на конечность разрешают лишь спустя 5-6 месяцев с момента операции при отсутствии рентгенологических признаков асептического некроза головки бедра. Трудоспособность восстанавливается через 8-18 месяцев.
У истощенных и ослабленных больных, с хроническими сопутствующими заболеваними в стадии декомпенсации, у тех, кто до операции уже не ходил, больным с нарушениями психики (старческий маразм) оперативное лечение противопоказано. Этим больным проводят функциональное лечение ранними движениями. С первых дней назначают лечебную физкультуру, дыхательную гимнастику и массаж грудной клетки, присаживают больного в постели. Иммобилизация конечности проводится гипсовым «сапожком» или скелетным вытяжением в течение 10-15 дней с момента травмы, а затем больного обучают ходьбе с помощью костылей. Сращение перелома при данном методе лечения никогда не наступает и больной вынужден пользоваться костылями на протяжении всей жизни. Причинами несращения переломов данной локализации при консервативном лечении являются значительное нарушение кровообращения центрального отломка, отсутствие надкостницы в месте повреждения и наличие синовиальной жидкости, замедляющей регенерацию.
Наиболее типичными поздними осложнениями медиальных переломов являются формирование ложного сустава шейки, асептический некроз головки и, как следствие, развитие деформирующего артроза тазобедренного сустава. В таких случаях при отсутствии противопоказаний производится эндопротезирование сустава.
Латеральные или вертельные переломычаще встречаются после 70 летнего возраста, что связано с резким остеопорозом данной области, особенно у женщин, у которых переломы возникают в 7 раз чаще, чем у мужчин. Однако в последние годы по материалам нашей клиники выявлена тенденция к «омоложению» переломов проксимальной части бедра. Эти переломы возникают как у женщин, так и у мужчин работоспособного возраста (40±2). Механизм возникновения данных повреждений такой же, как переломов шейки бедра.
Клинические проявления при вертельных переломах сходны с таковыми при переломах шейки. Чрезвертельные переломы нередко многооскольчатые с отрывом малого вертела.
Латеральные переломы как при консервативном, так и при оперативном лечении, срастаются значительно лучше медиальных. Это объясняется тем, что кровоснабжение проксимального фрагмента страдает значительно меньше, чем при переломах шейки бедра вертельная область покрыта надкостницей, одним из основных источников репаративного остеогенеза.
Основным методом лечения переломов вертельной области со смещением отломков является метод постоянного скелетного вытяжения и (или) остеосинтез. Выбор метода лечения в каждом конкретном случае должен быть строго индивидуальным. При этом следует учитывать характер перелома, возраст больного, наличие сопутствующей патологии, социальный статус больного и степень вероятности возможных осложнений при выборе каждого из методов лечения.
При переломах с удовлетворительным стоянием отломков у лиц молодого возраста возможно применение кокситной гипсовой повязки рис. 74), которая фиксирует поврежденную конечность 2 – 3,5 месяца. В схожей ситуации у лиц пожилого и старческого возраста применяют метод постоянного скелетного вытяжения. При переломах со смещением центральный отломок находится в положении отведения из-за воздействия ягодичной группы мышц. Поэтому скелетное вытяжение проводится в положении отведения поврежденной ноги.Величина угла отведения конечности равна углу отведения центрального отломка.После снятия скелетного вытяжения (6 недель со дня травмы) больным разрешают ходить с помощью костылей без нагрузкина больную ногу. Нагружать конечность разрешают спустя 4,5 – 5 месяцев с момента перелома после выполнения контрольной рентгенограммы.
Лечение методом скелетного вытяжения, особенно для лиц старческого возраста, является крайне тягостной процедурой и часто сопровождается развитием пролежней, пневмоний и инфекционных осложнений мочевыводящих путей. В связи с этим в последнее время чаще предпочтение отдается оперативному вмешательству, направленному на активизацию больного и предотвращение вышеперечисленных осложнений. Естественно, риск открытой репозиции отломков и последующего остеосинтеза не должен значительно превышать таковой при использовании других методов лечения. Операцию производят на 2-5 день с момента поступления, до вмешательства осуществляют скелетное вытяжение и проводят предоперационная подготовка. Наиболее часто фрагменты бедра фиксируют Г-образной пластиной.
С первых дней после операции проводят занятия ЛФК, если позволяет общее состояние больного, его обучают самостоятельной ходьбе с помощью костылей без нагрузки на оперированную конечность. Летальность в раннем послеоперационном периоде составляет 6-12%.
Консолидация перелома в зависимости от его характера и способа лечения наступает через 3 – 5 – 7 месяцев с момента травмы. Нагрузку на поврежденную конечность разрешают после оценки результатов контрольной рентгенограммы, но не ранее чем через 4,5 – 6 месяцев.
При невозможности применения из-за ослабленного состояния больного и сопутствующей патологии ни одного из вышеназванных методов используют лечение ранними движениями. Консолидация перелома при этом, как правило, не происходит, летальность составляет около 30%.
Дата добавления: 2016-07-29; просмотров: 776 | Нарушение авторских прав | Изречения для студентов
Читайте также:
Рекомендуемый контект:
Поиск на сайте:
© 2015-2020 lektsii.org – Контакты – Последнее добавление
Источник
