Пересадка кости при переломах
Костная пластика — это хирургическая процедура, которая использует костный трансплантат для ремонта и восстановления пораженных опухолями, инфекциями или поврежденных при травме костей. Костный трансплантат — это операция выбора для восстановления костей практически в любом месте человеческого тела.
Для выполнения трансплантации хирург может взять кость с бедер, ног или ребер. Иногда хирурги также используют костную ткань, взятую от умерших, для выполнения костной трансплантации.
Основа костной пластики
Большая часть человеческого скелета состоит из костного матрикса. Это твердый материал, который помогает придать костям силу. Внутри матрикса находятся живые костные клетки. Они составляют и поддерживают эту матрицу, структуру костных балок. Клетки в этом матриксе могут помочь восстановить и излечить кость при острой необходимости.
Когда человек ломает кость, немедленно начинается процесс заживления. Пока разрыв в структуре кости не слишком велик, активные костные клетки (остеокласты) могут его починить.
Однако иногда перелом приводит к большой потере кости, — например, когда большой кусок кости рассыпается, дробится. В этих случаях собственная кость не может полностью зажить без костного трансплантата. Во время трансплантации кости, хирург вставляет новый кусок кости в то место, где кость должна заживать или соединяться с соседними отломками. Клетки внутри новой кости могут затем прикрепиться к старой кости.
Хирурги часто выполняют пересадку кости, как часть другой медицинской процедуры. Например, если у пациента тяжелый перелом бедра, лечащий врач может выполнить пересадку кости при выполнении необходимых операций по восстановлению скелета. Также лечащий врач может сделать надрез на бедре, чтобы взять небольшой кусочек бедренной кости, используя его для выполнения трансплантации.
В некоторых случаях, искусственный материал используется аналогичным образом, но это не костный трансплантат в традиционном смысле.
Как правило, манипуляции проводят под общим наркозом, чтобы пациент был неподвижен и обезболен.
Зачем нужна костная пластика – показания для операции
Пациенту может понадобиться пересадка кости, чтобы способствовать заживлению и росту костей по ряду различных медицинских причин.

Некоторые конкретные условия, которые могут потребовать пересадки кости, включают:
- Первоначальный перелом, который, как подозревает лечащий врач, не заживет без трансплантации.
- Перелом, который пациент ранее не лечил с помощью трансплантата, и который плохо зажил.
- Заболевания костей — такие, как остеонекроз или рак.
- Операция по сращению тел соседних позвонков (которая может понадобиться при нестабильности позвоночника).
- Зубная имплантация (которая может понадобиться, если пациент хочет заменить отсутствующие зубы имплантами).
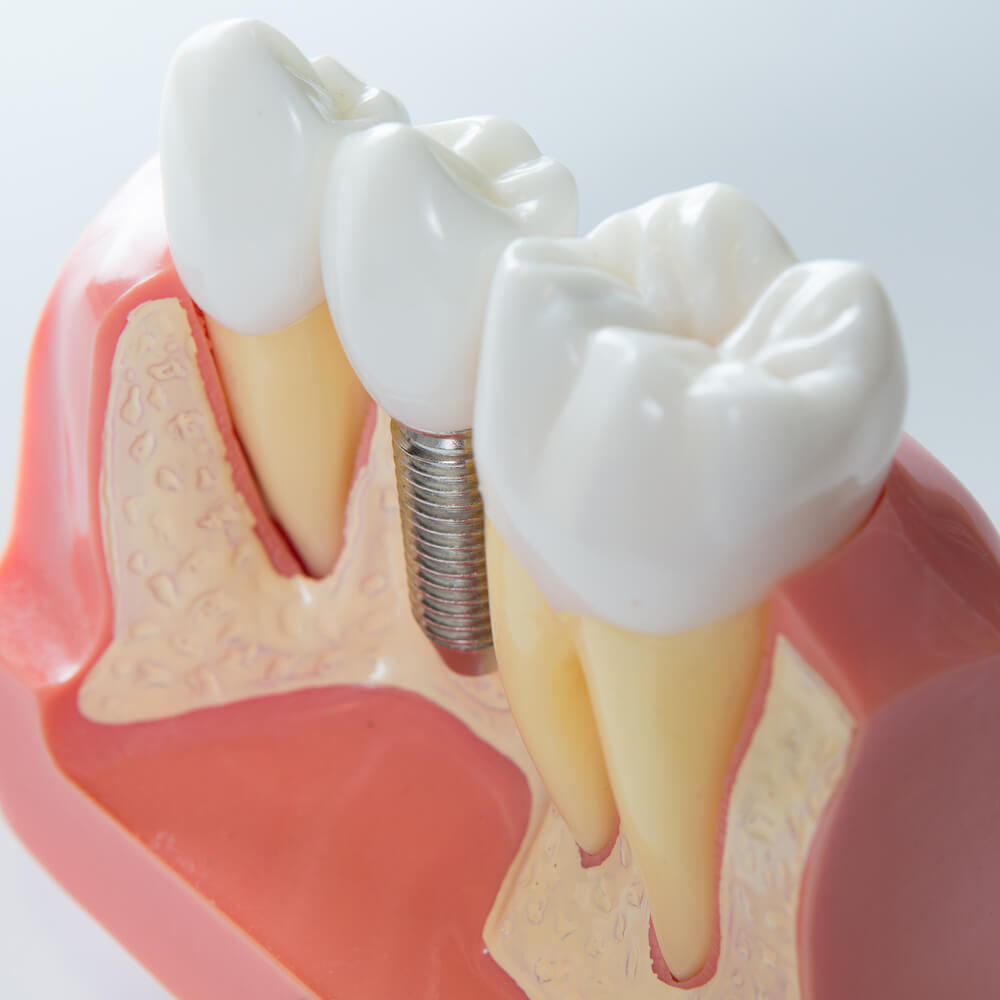
Хирургически имплантированные устройства, как при полной замене коленного сустава, способствуют росту кости вокруг структуры. Эти костные трансплантаты могут служить основой для роста новой живой кости. Бедра, колени и позвоночник являются общими местами для пересадки кости, но пациенту может понадобиться пересадка кости из другого участка на собственном теле.
Нужно поговорить со своим лечащим врачом о том, хочет ли пациент использовать кость от донора, или кость из другого места в собственном теле. Если хирург использует собственную кость пациента, тогда потребуется дополнительная операция по её извлечению.
Это не понадобится, если при операции используется донорская кость, но донорская кость имеет свои небольшие риски. Нужно обсудить со своим врачом о том, какой вариант лучше в конкретном случае.
Каковы риски костной пластики?
Костная трансплантация, как правило, безопасна, но она имеет некоторые редкие риски.
К ним причислены:
- Инфекция
- Кровотечение
- Тромбоз
- Повреждение нерва
- Осложнения от анестезии
- Инфекция от донорской кости (очень редко)
Существует также риск того, что собственная кость может плохо заживать даже с костным трансплантатом. Многие из конкретных рисков будут варьировать, в зависимости от точной причины применения костного трансплантата. Эти причины включают в себя тот факт, используется ли донорская ткань, другие осложняющие медицинские условия и возраст пациента. Например, костный трансплантат вряд ли будет хорошо приживаться, если пациент курит или у него имеется диабет.
Нужно поговорить со своим лечащим врачом обо всех имеющихся проблемах, в том числе о проблемах, которые наиболее распространены у пациента.
Как подготовиться к пересадке кости?
Стоит подробно обсудить с лечащим врачом вопрос о том, как подготовиться к операции с использованием костного трансплантата.
- Нужно сообщить своему врачу обо всех лекарствах, которые принимаются, в том числе о безрецептурных препаратах, таких как аспирин. Нужно спросить, следует ли прекратить принимать какие-либо лекарства раньше времени, — например, разжижители крови.
- Если пациент курит, нужно попробовать бросить курить перед процедурой, чтобы ускорить заживление.
- Также, нужно сообщить своему врачу о любых изменениях общего состояния здоровья, — например, о недавней лихорадке.
Перед процедурой могут потребоваться дополнительные исследования – такие, как рентген, компьютерная томография или магнитно-резонансная томография (МРТ).
Возможно, придется заранее принять дополнительные меры, в зависимости от причины пересадки кости. Например, если пациент не сможете опираться на ноги после операции — возможно, придется изменить условия жизни.
Нельзя есть и пить после полуночи перед процедурой.
Что происходит во время пересадки кости – этапы операции
Детали конкретной операции по пересадке кости будут сильно различаться, в зависимости от причины планируемого вмешательства. Нужно спросить врача о деталях вашей конкретной операции.
Хирург-ортопед выполнит процедуру с помощью команды медицинских работников.
Можно ожидать следующих этапов:
- Пациент получит анестезию, чтобы он не чувствовал боли или дискомфорта во время процедуры. Анестезиолог будет внимательно следить за всеми жизненными показателями – такими, как частота сердечных сокращений и артериальное давление — во время операции.
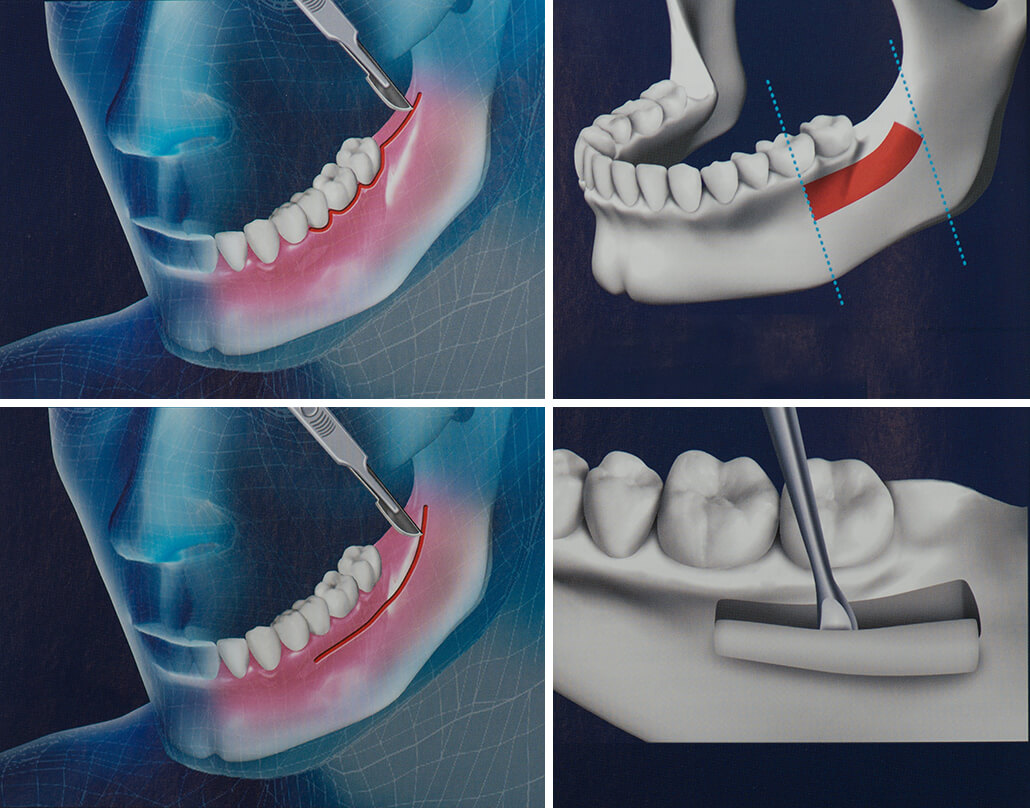
- После обработки пораженного участка, оперирующий хирург сделает разрез через кожу и мышцы, окружающие кость, которая будет получать костный трансплантат.
- В некоторых случаях хирург также сделает другой разрез, чтобы собрать костный трансплантат. Это может быть материал от собственной бедренной кости, кости ноги или ребер. Используя специальные инструменты, лечащий хирург удалит небольшую часть кости.
- Затем хирург поставит костный трансплантат между двумя кусочками кости, которые должны расти вместе. В некоторых случаях, лечащий врач может закрепить костный трансплантат с помощью специальных винтов, также он сделает любой другой необходимый ремонт костей.
- Слои кожи и мышц вокруг донорской кости будут закрыты хирургическим путем, — и, если необходимо, вокруг места, где была собрана пораженная кость.
После пересадки кости — возможные риски и осложнения, их профилактика
Нужно заранее поговорить со своим врачом о том, что можно ожидать после операции.
- Пациент может почувствовать боль после процедуры, но обезболивающие лекарства могут помочь ее облегчить.
- Проводится серия рентгеновских снимков, решается вопрос о выписке пациента домой.
- Затем лечащий врач предоставит пациенту подробные инструкции о том, как он может перемещать область, которая получила костный трансплантат. Как правило, это требует, чтобы область некоторое время оставалась неподвижной. Для этого может потребоваться шина или скоба. Пациент также, вероятно, должен избегать давления веса тела в этой области.
- Прооперированному может потребоваться физиотерапия для восстановления силы и гибкости мышц.
- Возможно, также потребуется принимать лекарства для предотвращения образования тромбов (разжижители крови) некоторое время после операции. Лечащий врач может попросить, чтобы пациенты не принимали определенные безрецептурные лекарства от боли, потому что некоторые из них могут помешать заживлению кости.
- Специалист может посоветовать придерживаться диеты с высоким содержанием кальция и витамина D при заживлении костей.
- Если пациент курит, то ему нужно будет бросить курить, потому что, это может помешать процессу восстановления.
Некоторое время из разреза может вытекать жидкость. Это нормально. Но немедленно нужно сообщить своему врачу, если выделение жидкости является серьезным и обильным, кровянистым или гнойным.
Кроме того, важно рассказать врачу, если операционная рана покраснела или припухла, если возникла сильная боль, потеря чувствительности, высокая температура или озноб.
Нужно также согласовать последующие встречи. Возможно, пациенту понадобится удалить швы или скобы через неделю, или около того, после операции. Затем лечащий врач может сделать серию рентгеновских снимков, чтобы увидеть, насколько хорошо заживает восстановленная кость.
Внимательно следуйте всем инструкциям вашего врача, чтобы получить максимальный шанс на полное выздоровление.
Источник
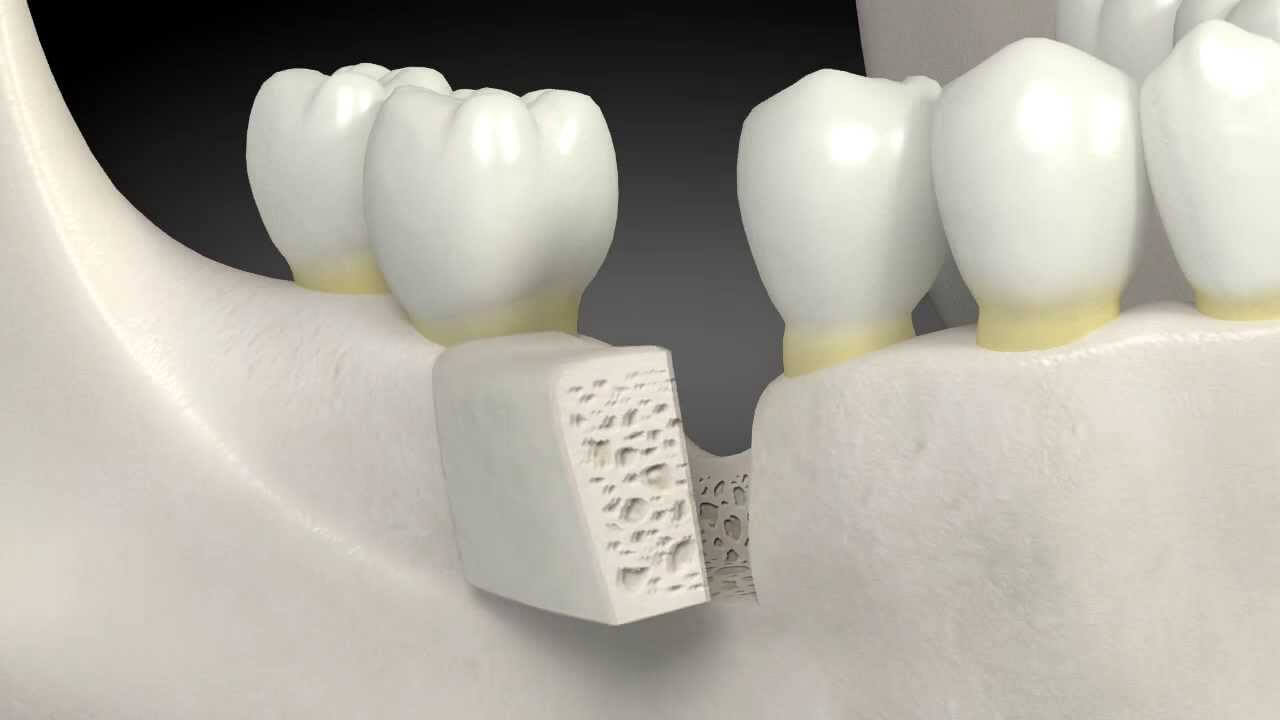
Остеопластика позволяет восстанавливать кости практически по всему телу. Хирург может взять фрагмент ткани у самого пациента или использовать донорскую кость. Например, с трупа. Но не все так страшно, как кажется на первый взгляд.
Благодаря новым технологиям остеопластика превратилась в эффективную и безопасную процедуру. Материалы перед процедурой обязательно очищают от чужеродных веществ и стерилизуют, поэтому даже трупная кость 100% безвредна.
Большая часть скелета состоит из костного матрикса. Это твердый материал, который придает скелету прочность. Внутри находятся живые костные клетки, которые создают и поддерживают структуру матрикса. Эти клетки «подчиняются» особым белкам — факторам роста, используемым для регенерации костей.
Когда кость ломается, сразу начинается невидимый процесс регенерации. Если расстояние между фрагментами невелико, наши клетки могут справиться сами. Но при потере значительного объема ткани правильное сращение переломе невозможно.
Здесь на помощь хирургам приходят костные материалы.
Остеопластика может быть частью более масштабной медицинской процедуры. Например, операции по удалению опухоли.
Зачем нужна костная пластика?
Каждый год в мире выполняются миллионы подобных процедур.
Мы стареем, чаще страдаем остеопорозом и становимся жертвами переломов. Зубы тоже не становятся моложе, поэтому количество процедур в развитых странах растет на 10-15% в год.
Вот некоторые показания для костной пластики:
- Перелом, который не заживет без графта
- Заболевания костей, такие как остеонекроз и рак
- Операция задний спондилодез при лечении остеохондоза
- Потеря костной ткани в результате инфекции
- Подготовка к дентальной имплантации
- Эндопротезирование суставов
Какие бывают костные трансплантаты?
Костные трансплантаты (графты) могут служить основой для роста новой полноценной кости. Челюсть, бедро, голень и позвоночник — типичные места, где может потребоваться остеопластика.
Чаще всего врачи используют:
- Аллотрансплантат: материал, полученный от живого донора или же трупного происхождения, очищенный и упакованный.
- Аутотрансплантат: материал, который берут у самого пациента из других частей тела, таких как ребро, подвздошная кость.
- Ксенотрансплантат: материал животного происхождения, который подвергается высокотехнологичной очистке (Остеоматрикс).
Иногда применяют искусственные заменители кости (например, полимерные и керамические графты). Выбор конкретного материала зависит от многих факторов. Каждый из них имеет плюсы и минусы.
С одной стороны, аутотрансплантат отлично приживается и не отторгается. С другой стороны, для его получения необходим еще один разрез, а это лишняя боль, кровопотеря, дополнительный риск инфекций и других серьезных осложнений.
Некоторые осложнения при заборе подвздошной кости:
- кровотечение
- послеоперационная инфекция
- случайное повреждение нервных волокон
- глубокая гематома, требующая оперативного лечения
- псевдоаневризма подвздошной артерии
- приобретенная грыжа кишечника
- повреждение мочеточника
- перелом (крайне редко)
- тазовая нестабильность
- косметический дефект
- хроническая боль
Поговорите с врачом, что имеет смысл лично для вас.
Осложнения костной пластики
Остеопластика считается безопасной процедурой, но, как при всяком хирургическом вмешательстве, осложнения встречаются:
- послеоперационная инфекция
- инфекция от донорской кости (редко)
- осложнения после анестезии
- повреждение нервов
- кровотечение
- тромбоз
Есть риск, что материал будет плохо приживаться, и восстановление затянется. Более того, может потребоваться повторная операция.
Осложнения при костной пластике трудно предугадать: многое зависит от конкретного заболевания (травмы), конкретного материала, наличия сопутствующих заболеваний и возраста больного.
Например, риск осложнений повышен у людей с нарушениями свертывания крови, сахарным диабетом, иммунодефицитными состояниями, а также у курильщиков.
Вопросы врачу перед операцией
Прежде чем давать согласие на проведение костной пластики или анализов, обязательно выясните следующие моменты:
- Как называется конкретная процедура?
- Для чего она нужна и можно ли ее избежать?
- Что будет, если вы откажетесь?
- Какие есть альтернативы, их плюсы и минусы?
- Каковы ожидаемые результаты и что они означают?
- Каковы возможные побочные эффекты или осложнения?
- Когда и где вам придется пройти процедуру?
- Кто ее проводит и какова квалификация врача?
- Когда и как вы получите результаты?
- Сколько вам придется заплатить за процедуру?
- Потребуется ли пребывание в больнице?
- Могут ли возникнуть непредвиденные расходы?
Эти ключевые вопросы следует задать врачу перед любым диагностическим исследованием и лечебной манипуляцией, чтобы осознанно принимать решения, касающиеся вашего здоровья.
Подготовка к костной пластике
Поговорите со своим врачом, как готовиться к операции.
Возможно, придется прекратить прием некоторых лекарств (аспирин). Если вы курильщик, то отказ от сигарет ускорит восстановление.
Нужно сообщать врачу о любых подозрительных изменениях состояния здоровья (например, о температуре). В некоторых случаях лучше отложить операцию до полного выздоровления.
При подготовке к костной пластике могут потребоваться дополнительные диагностические процедуры, такие как рентген, компьютерная томография или МРТ.
Продумайте заранее, как управляться с повседневными делами по возвращении из больницы. Сможете ли вы переносить вес на больную ногу? Потребуется ли помощь в готовке, уборке, других делах?
После полуночи в ночь перед операцией ничего не ешьте. Это необходимо для профилактики осложнений во время анестезии.
Восстановление после костной пластики
Что ожидать после процедуры? Нельзя сказать, что разрез костей проходит совершенно безболезненно, но современная медицина располагает арсеналом лекарств от любой боли.
После процедуры врачи будут контролировать успех лечения при помощи снимков и анализов. В зависимости от тяжести травмы и вашего состояния, можно рассчитывать на возвращение домой в тот же день или несколькими сутками позже.
Главное в восстановительном периоде — строго соблюдать все рекомендации врача и бережно относиться к ране. Обрабатывайте, избегайте чрезмерных нагрузок и травм, выполняйте план реабилитации, составленный специалистами.
Возможно, понадобятся лекарства для профилактики тромбов, питание с повышенным содержанием кальция и витамина D, специальные препараты для ускорения регенерации костной ткани.
Курение после операции мешает нормальному восстановлению.
Если появилась сильная боль,
отек и покраснение вокруг раны, повысилась температура — это может указывать на
присоединение инфекции. В этом случае срочно обратитесь к врачу!
Источник
Костная пластика (греч. plastike ваяние, пластика; син. остеопластика) — хирургическая операция, производимая для восстановления целости или изменения формы кости человека, а также с целью стимуляции регенераторных процессов в костной ткани и связанная с перемещением собственных или чужеродных костных фрагментов.
Виды костной пластики
Существует три основных вида костной пластики:
- аутопластика, при которой используют собственные кости оперируемого;
- аллопластика, когда используют кости другого индивидуума, принадлежащего к тому же виду;
- ксенопластика [прежний термин — гетеропластика] — пересадка кости, взятой от организма другого биологического вида.
Костная пластика может быть:
- свободной, когда пересаживаемый фрагмент полностью отделяют от материнской кости,
- и несвободной — трансплантат сохраняет связь с материнской костью.
Костная пластика применяется:
- как самостоятельная операция с целью возмещения дефекта кости, восстановления целости или изменения формы кости;
- для стимуляции костной регенерации как компонент основной операции, например как дополнение при металл остеосинтезе;
- как комбинированная КП, когда один костный трансплантат (обычно алло-) служит фиксатором костных фрагментов, а второй (чаще ауто-) является строительным материалом для мозоли и стимулятором костной регенерации.
Показания для костной пластики
Костная ауто- и аллопластика показана при:
- оперативном лечении несросшихся переломов, ложных суставов и дефектов костей,
- проведении переднего или заднего спондилодеза, артродеза, пластических операций на суставах,
- ампутациях и различных реконструктивных операциях на костях.
Замещение суставных концов костей диафизов или целиком отдельных костей (напр., при злокачественных опухолях последних) получило заметное распространение, что связано с развитием методов приготовления костных алло трансплантатов больших размеров.
Противопоказанием для К. п. является наличие сопутствующих воспалительных явлений, кожных поражений в виде язв, фурункулов, пиодермии и т. д. Однако К. п. в некоторых случаях используется при оперативном лечении остеомиелита и инфицированных ложных суставов.
Способы:
Пластика скользящим трансплантатом по Xахутову производится гл. обр. при ложных суставах большеберцовой кости без диастаза. Из передневнутренней поверхности кости после продольного разреза надкостницы циркулярной пилой выпиливают широкую костную пластинку длиной в 15—20 и шириной в 1—1,5 см (из обоих концов кости до костномозгового канала). После получения трансплантата края отломков освобождают от рубцовой ткани, щель ложного сустава заполняют костной стружкой. Трансплантат поворачивают на 180° (дистальный конец его становится проксимальным), перекрывая место ложного сустава, и укрепляют его кетгутовыми швами и, если необходимо, винтами.
Пластику по Гревсу — Вруну применяют при ложных суставах с дефектом кости. После под надкостничного выделения отломков вскрывают костномозговые полости, костный дефект заполняют трансплантатом, взятым из большеберцовой кости вместе с надкостницей и слоем губчатого вещества. Свободное пространство между отломками, кроме того, заполняют костными стружками и осколками, полученными при обработке концов отломков. Эта операция применяется редко.
Пластика по Матти. При этом виде К. п. производят освежение концов отломков, вскрывают костномозговые полости и в отломках выдалбливают глубокие желоба длиной 6—8 см. После сопоставления отломков желоба заполняют губчатым веществом кости, взятого из большого вертела или из большеберцовой кости, а также стружками, полученными при образовании желобов.
Пластика по Фемистеру показана при фиброзных ложных суставах без смещения отломков. Поднадкостнично освобождают в зоне ложного сустава отломки и, не нарушая фиброзного соединения, укладывают трансплантат, перекрывая щель ложного сустава. Трансплантат берут из крыла подвздошной кости или из большеберцовой кости.
Пластика пристеночным трансплантатом по Богданову производится в сочетании с металлическим остеосинтезом. Поднадкостнично выделяют концы отломков, составляющих ложный сустав, вскрывают костномозговые полости, сопоставляют отломки и фиксируют их металлическим штифтом внутрикостно или металлической пластинкой. После этого на освеженную боковую поверхность обоих отломков укладывают ауто- или алло трансплантат, метод часто применяют при ложных суставах без большого укорочения.
Костно-надкостничная декортикация впервые была выполнена Оллье. Ее широко применяют в практике ортопедии, обычно как дополнение к К. п. другими способами. При замедленной консолидации и «тугих» (малоподвижных) ложных суставах она может быть использована как самостоятельная операция.
В зоне ложного сустава долотом сбивают тонкие пластинки кортикального слоя вместе с покрывающей их надкостницей и мышцами. Т. о., вокруг зоны повреждения кости создается костно-надкостничный футляр с сохраненной васкуляризацией и иннервацией, что обеспечивает благоприятные условия остеогенеза. После производства основной костно-пластической операции рану послойно зашивают.
Интраэкстрамедулярную пластику по Чаклину применяют для лечения ложных суставов и обширных дефектов длинных трубчатых костей. Производят экономное освежение концов отломков и их сопоставление. Интрамедуллярный трансплантат берут из проксимального конца большеберцовой кости без надкостницы, экстрамедуллярный — с надкостницей. Трансплантат без надкостницы вбивают поочередно в костномозговую полость обоих отломков, а трансплантат с надкостницей укладывают снаружи в подготовленное ложе и укрепляют кетгутом (рис. 4).
Костная пластика по типу вязанки хвороста. В 1961 г. М. В. Волков предложил метод замещения костных дефектов и полостей тонкими пластинами замороженной кортикальной аллогенной кости без надкостницы, фиксированными друг с другом кетгутовыми циркулярными швами в связку, напоминающую вязанку хвороста.
Метод биостимуляции по Зацепину. В 1931 г. Т. С. Зацепин для ускорения роста конечности у детей с последствиями полиомиелита применил метод, который он назвал «биологической стимуляцией». Он вбивал штифт из вываренной ксеногенной кости в большой вертел и в дистальную часть бедра над мыщелками, считая, что костный трансплантат в процессе рассасывания вызывает усиленную гиперемию, повышающую функцию ростковой зоны. Широкого применения метод не получил.
Кожная пластика. Показания. Виды и способы кожной пластики.
Кожная пластика — пересадка кожи разными способами, применяемая для закрытия раневой поверхности при свежих ранах.
Все виды кожной пластики можно разделить на два принципиальных варианта:
1) Свободная кожная пластика;
2) Несвободная кожная пластика.
Показания:
а) ожоги III—IV степени (первичная пластика после ранней некрэктомии),
б) обширные кожные раны,
в) вяло гранулирующие и длительно не заживающие раны и язвы,
г) рубцовые деформации кожи различного происхождения,
д) устранение дефектов после удаления пигментных пятен и т. П
Свободная кожная пластика
Свободная кожная пластика имеет столетнюю историю. В 1869 г. Дж.Л. Реверден (J.L. Reverden) впервые перенёс несколько маленьких кусочков кожи на незаживающую гранулирующую поверхность в области локтя. Впоследствии С. Шкляровский (1870), А.С. Яценко (1871),
М.С. Янович-Чаинский (1871), а также Дж.С. Дэвис (J.S. Davis, 1917) подробно разработали и усовершенствовали пересадку кожи мелкими кусочками на гранулирующие поверхности ран.
Способ Яценко-Ревердена
Под местным обезболиванием скальпелем или бритвой срезают мелкие трансплантаты (тонкий слой эпидермиса) диаметром 0,3-0,5 см с наружной поверхности бедра, предплечья или передней брюшной стен- ки и переносят черепицеобразно на рану. Затем на рану с трансплантатами накладывают повязку с индифферентным жиром (вазелиновым маслом) на 8-10 сут. Метод применяют редко в связи с быстрым разрушением эпидермиса.
Источник
