Первые признаки заживления перелома

Травмы, в частности переломы, нередко происходят в жизни людей. Многих интересует, сколько срастается перелом. Периоды заживления могут отличаться, что зависит от степени повреждения той или иной части тела.
Степени тяжести травм

Сколько срастается перелом кости, зависит от серьезности повреждения. Выделяют три степени тяжести:
- Переломы легкие. Время заживления – порядка 20-30 суток. В эту группу входят травмы ребер, кисти и пальцев.
- Переломы средней тяжести. Заживление осуществляется в период от одного до трех месяцев.
- Переломы тяжелые в большинстве своем нуждаются в хирургической терапии, а время полного восстановления может достигать года.
Также по типу травмы различаются переломы закрытые и открытые. Это тоже влияет на то, сколько срастается перелом.
Стадии регенерации костей
В медицинской практике были выделены следующие регенерационные стадии:
- Катаболизм структур ткани и клеточной инфильтрации. Ткань после повреждения отмирает, происходит распад клеток на элементы, появляются гематомы.
- Клеточная дифференцировка. Эта стадия характеризуется первичным костным срастанием. Если кровоснабжение хорошее, сращение осуществляется, как первичный остеогенез. Продолжительность его колеблется от десяти до пятнадцати дней.
- Стадия образования первичного остеона. Костная мозоль начинает формироваться на поврежденной области. Осуществляется первичное срастание. Пробивается ткань капиллярами, белковая ее основа затвердевает. Хаотичная сеть трабекул кости прорастает, а они, соединяясь, формирую остеон первичный.
- Спонгиозация мозоли. Эта стадия характеризуется появлением костного пластичного покрова, образуется корковое вещество, поврежденная структура восстанавливается. В зависимости от того, насколько тяжелое повреждение, данная стадия может продолжаться и несколько месяцев, и три года.
Обязательное условие для нормально срастающегося перелома является протекание стадий восстановления без нарушений и осложнений.
Разновидности костной мозоли
Под типами костной мозоли понимается сращение первичное и вторичное. Сращение костного перелома происходит посредством формирования костной мозоли. Выделяются следующие ее разновидности:
- наружная (периостальная) мозоль создается преимущественно благодаря надкостнице;
- внутренняя (эндостальная) мозоль образуется со стороны эндоста;
- мозоль интермедиарная заполняет расщелину на стыке компактного слияния отломков кости;
- мозоль параоссальная образуется в форме перемычки между частями отломков кости.
Состояние отломков кости (плотность соприкосновения, уровень смещения, прочность фиксации) влияет на различные типы восстановления ткани кости. Если отломки сопоставлены хорошо и плотно соприкасаются, фиксируются прочно, то сращение характеризуется минимумом периостальной мозоли и преимущественно благодаря интермедиарной мозоли.
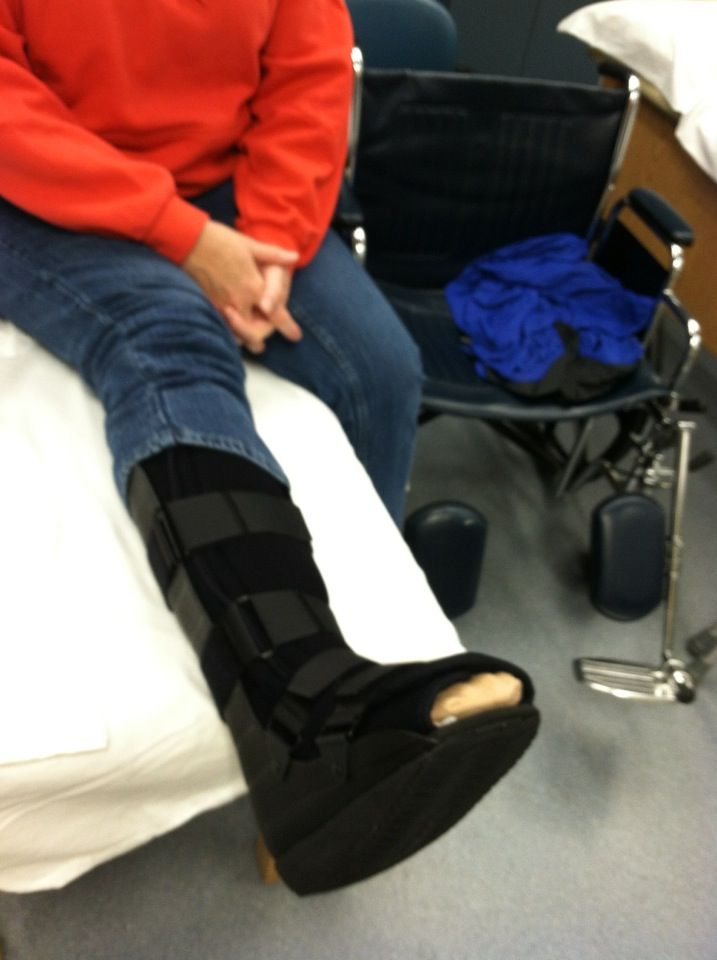
Формирование эндостальной и периостальной мозоли
Первоначально сращение костных отломков происходит с помощью формирования эндостальной и периостальной мозоли. Как только фрагменты удерживаются плотно мозолью, появляется межуточная (интермедиарная) мозоль, которая имеет главное значение при всех типах сращения переломов.
Когда сращение формируется интермедирной мозолью, редуцируются эндостальная и периостальная мозоли, а интермедиарная обращается в морфологическое строение нормальной кости.
Нормально срастающийся перелом первичного типа становится самым оптимальным (совершенным), дает сращение более рано при наилучшей структуре костного восстановления.
Если отломки смещаются и при оскольчатом переломе, основная роль в сращении ложится на надкостницу, и перелом заживляется по форме вторичного, когда образуется явная периостальная мозоль.
Скорость заживления различных переломов
Механизм нормально срастающегося перелома сложный, процесс занимает длительное время. При закрытом переломе одного места ноги или руки высокая скорость заживления, она колеблется от девяти до четырнадцати суток. Повреждение множественное заживает примерно месяц. Наиболее долгим и опасным для регенерации является открытый перелом, время заживления в таких ситуациях составляет более двух месяцев. Если кости смещаются по отношению друг к другу, то продолжительность восстановительного процесса еще больше увеличивается.
Причинами маленькой скорости восстановления нормально срастающегося перелома способны стать чрезмерная нагрузка на пораженную конечность, неправильная терапия или недостаток содержания кальция в организме пациента.
Скорость заживления детских переломов
У ребенка лечение перелома происходит быстрее на 30%, по сравнению со взрослыми людьми. Это обусловлено высоким содержанием оссеина и белка в детском скелете. Надкостница при этом толще, у нее отличное кровоснабжение. Скелет детей постоянно увеличивается, и присутствие зон роста ускоряет еще больше костное срастание. У детей с шестилетнего до двенадцатилетнего возраста при поврежденной ткани кости наблюдается коррекция отломков без оперативного вмешательства, в связи с чем в большинстве ситуаций специалисты обходятся только наложением гипса.
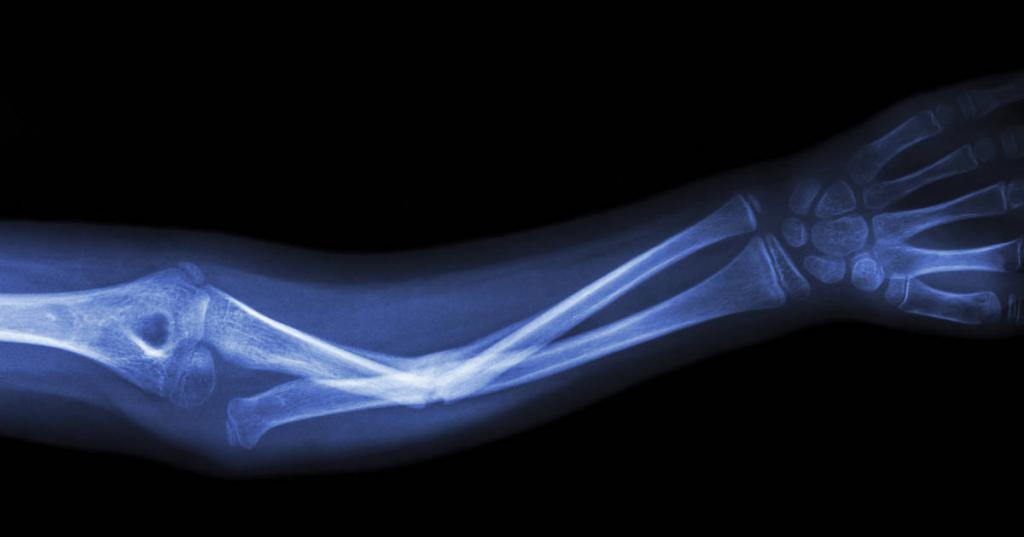
Так же как у взрослых, на скорость заживления травмы оказывает влияние возраст, а также то, как близко перелом находится к суставу.
Чем меньше возраст ребенка, тем выше возможность коррекции организмом отломков кости. Чем ближе нарушение к зоне роста, тем скорее оно заживет. Однако травмы со смещением восстанавливаются медленнее.
Наиболее частые детские переломы:
- Полные. В таких случаях кость разделяется на несколько частей.
- Переломы компрессионные происходят из-за сильного сдавливания по линии оси трубчатой кости. Восстановление происходит от 15 до 25 суток.
- Тип перелома «зеленая ветвь». Конечность изгибается, при этом образуются отломки и трещины. Возникает, если чрезмерно надавливают силой, которая недостаточна для абсолютного разрушения.
- Изгиб пластический. Появляется в локтевых и коленных суставах. Отмечается частичное разрушение ткани кости без трещин и рубцов.
Средние сроки восстановления у взрослых людей
Процесс костного срастания у взрослых людей продолжается дольше. Это происходит по той причине, что надкостница с возрастом становится более тонкой, а с вредными веществами и токсинами из организма выводится кальций. Происходит медленно заживление перелома руки. Сросшийся перелом руки, однако, менее опасен для пациента, чем перелом ноги.
Итак, рассмотрим время заживления переломов различных костей тела.
Они заживают в течение следующего времени:
- Кость локтя – от 61 до 76 суток.
- Кости предплечья – от 70 до 85 суток.
Сколько срастается перелом пальца? По времени это занимает:
- Фаланги пальцев рук – 22 дня.
- Запястные кости – 29 суток.
- Лучевая кость – от 29 до 36 суток.
- Кость плеча – от 42 до 59 суток.
Конечно, очень неприятен перелом руки. Сросшийся перелом руки может быть нормальным и неправильным.
Период заживления переломов ног:
- Кость пятки – от 35 до 42 суток.
- Срастается ли перелом плюсневой кости? Да, со скоростью от трех недель до 42 суток.
- Лодыжка – от 46 до 60 суток.
- Надколенник – около месяца.
- Нормально сросшийся перелом бедра можно наблюдать от месяца до двух.
- Тазовые кости – около месяца.
У взрослых лишь в течение с 15 по 23 день после повреждения возникают первичные очаги мозоли кости, на рентгене они отлично просматриваются. Наряду с этим или раньше на 2-3 дня притупляются кончики костных отломков, а их контуры на участке мозоли тускнеют и смазываются. Концы на второй месяц становятся гладкими, у мозоли появляются четкие очертания. Она уплотняется в течение года и постепенно выравнивается по костной поверхности. Непосредственно трещина проходит только через 6-8 месяцев после получения травмы.
Длительность заживления не может быть определена даже самым точным ортопедом, поскольку все показатели индивидуальные, зависят от большого количества факторов.
Как долго срастается перелом и от чего это зависит?
Факторы, воздействующие на скорость костного сращения
Восстановление сломанной кости определяется рядом факторов, которые его либо ускоряют, либо препятствуют. Сам регенерационный процесс индивидуален в каждом случае.
Решающая роль для скорости заживления принадлежит оказанию первой помощи. Важно при открытом переломе предотвратить попадание инфекции в рану, поскольку нагноение и воспаление замедлят восстановительный процесс. Будет более быстрое заживление, если были поломаны мелкие кости.
Скорость восстановления зависит также от возраста пациента, места и области поражения покрова кости, а также других условий.
Более эффективным будет срастание кости при наличии таких факторов:
- следование врачебным рекомендациям;
- ношение гипса в течение всего назначенного времени;
- уменьшение нагрузки на поломанную конечность.
При открытых переломах костная мозоль образуется гораздо дольше, если развивается раневая инфекция, которая сопровождается костной секвестрацией и остеомиелитом посттравматическим. Именно поэтому при неправильной терапии перелома формирование костной мозоли замедляется или вообще не наступает. В таких ситуациях появляются долго не срастающиеся переломы, отличающиеся медленной консолидацией, а также ложные суставы:
- Если пациенты страдают гиповитаминозом и авитаминозом (остеомаляция у беременных, рахит, цинга).
- Если есть нарушения деятельности паращитовидных желез (уменьшение концентрации кальция в крови) и надпочечниковые гиперфункции.
- При хронических болезнях (сифилис, туберкулез, сирингомиелия, сахарный диабет, опухоли спинного и головного мозга). Отрицательно влияет нарушение периферических нервов на консолидацию переломов. Костная регенерация замедляется также при кахексии, анемии и лучевой болезни.
- Если длительно принимаются гормональные средства («Преднизолон», «Гидрокортизон» и т.д.). Использование гепарина и дикумарина удлиняет период консолидации переломов.
Значимыми факторами при сращении переломов становятся жизнеспособность и кровоснабжение концов отломков кости, которые часто нарушаются при наличии переломов. В самой кости также происходит повреждение сосудов мягких тканей. В зоне эпифизов, где суставные капсулы и синовиальные завороты прикрепляются, в кость попадают вены и артерии.
Нормально срастающийся перелом лучевой кости образуется лучше и быстрее за счет отличного кровоснабжения окончаний отломков кости. Нижняя треть локтевой, плечевой и большеберцовой костей обладает плохим кровоснабжением, в связи с чем переломы такой локализации хуже срастаются. При отсутствии снабжения кровью одной из частей поврежденной кости этот участок не участвует в восстановлении (медиальные переломы ладьевидной кости или бедренной шейки).

Если перелом сросся со смещением
Перелом со смещением – это тот, при котором отломки утрачивают свое правильное положение и смещаются относительно друг друга. Проявляется деформацией и/или укорочением, реже – удлинением конечности. Существуют различные виды смещения, в том числе по оси, по длине, ротационное и угловое. Диагноз подтверждают при помощи рентгенографии. При необходимости используют КТ, МРТ, артроскопию и другие исследования. Для устранения смещения проводят одномоментную репозицию, накладывают скелетное вытяжение или применяют различные оперативные методики.
Помощь при сращении костных отломков
Сращению обломков кости помогает наличие в рационе пациента овощей и фруктов, продуктов, содержащих много кальция. К ним относятся кунжут, сыр, рыба и творог.
Чтобы перелом быстрее сросся, целесообразно употребление скорлупы яиц, это ускоряет сращение благодаря присутствию кальция в ней. Скорлупу нужно окунуть в кипяток, затем измельчить до порошкообразного состояния и принимать по одной чайной ложке два раза в день.
Обеспечит организм пациента всеми нужными ему минеральными веществами мумие. Принимать его нужно три раза в сутки по полчайной ложки, предварительно разбавить теплой водой. Сращению помогает пихтовое масло. Нужно смешать с хлебным мякишем 3-4 капли и съесть.
Необходимые лекарственные средства
Если заживление происходит медленно, назначают препараты, которые ускоряют восстановительный процесс. Помогут в этом лекарства, которые способствуют формированию ткани хряща: «Хондроитин», «Терафлекс», сочетание «Глюкозамина» и «Хондроитина». Назначается прием исключительно лечащим врачом.
Когда формируется костная мозоль, до завершения костного восстановления нужно принимать препараты витамина D, фосфора и кальция. Обязательным условием употребления этих средств является врачебное назначение.

Для предотвращения возникновения остеомиелита людям с открытыми переломами назначают иммуномодуляторы: «Тималин», «Левамизол» и натрия нуклеинат.
Чтобы регулировать клеточный иммунитет и фагоцитоз, выписывают липополисахариды: «Продигиозан», «Пирогенал».
Пожилым пациентам назначаются кальцитонины («Кальсинар», «Кальцитрин»), в редких случаях – экстракты фтора и биофосфонаты. В ситуациях, при которых сращение отломков невозможно собственными силами человеческого организма, используют анаболические стероиды.
Эффективным народным рецептом считается настойка шиповника. Чтобы ее приготовить, нужно взять столовую ложку измельченных ягод шиповника, затем залить их кипятком и настоять шесть часов. Обязательно отвар процеживается, принимается 5-6 раз в сутки по столовой ложке. Шиповник позволяет ускорить процессы восстановления, костную регенерацию и укрепляет иммунитет.
Прогноз и замедленная консолидация
Чтобы прогнозировать сращение перелома, необходимо исходить из обычного течения процессов репарации, которые излагаются в разделах травматологии.
Консолидация переломов замедленного типа объясняется неверным лечением. Замедленная консолидация клинически проявляется в виде эластической подвижности поломанного места, болями при осевой нагрузке, в некоторых случаях покраснением эпидермиса в месте перелома. Обнаруживается рентгенологически нечеткое проявление костной мозоли.
Терапия замедленной консолидации может быть хирургическая и консервативная. Консервативное лечение заключается в продолжении переломной иммобилизации на срок, который требуется для сращения, словно при свежем переломе (от 2-3 месяцев и даже более), чего можно достичь использованием гипсовой повязки, компрессионных аппаратов, ношением ортезов (ортопедических аппаратов).

Чтобы ускорить формирование костной мозоли, используют и другие консервативные методы:
- введение аутокрови (от 10 до 20 мл) между отломками посредством толстой иглы;
- использование застойной гиперемии;
- физиотерапия: электрофорез кальциевых солей, анаболических гормонов (ретаболил, метандростенолон и т.п.), УВЧ;
- поколачивание места перелома деревянным молоточком (метод Турнера);
- электрическое стимулирование слабыми токами.
В статье было рассказано, сколько времени срастается перелом и какие факторы влияют на сроки выздоровления после травмы.
Источник
Как протекает в рентгенологическом изображении процесс заживления переломов? Как известно, репаративный процесс осуществляется при помощи так называемой мозоли. Эта мозоль исходит из эндоста, самого костного вещества и периоста (эндостальная, интермедиарная и периостальная мозоль). Главная, резко преобладающая роль при заживлении, как этому научили в особенности рентгенологические наблюдения, выпадает на долю периостальной мозоли.
Развитие мозоли проходит через три стадии — соединительнотканную, остеоидную и костную. Излившаяся из разорванных сосудов кровь образует в районе перелома между отломками и осколками большую гематому. Кровь очень быстро свертывается, и в фибринозно-кровяной сгусток из костного мозга и особенно надкостницы уже в первые часы после травмы устремляется огромное количество молодых соединительнотканных элементов, нарастает количество фибробластов. В 7—10 дней все прорастает в этой первой стадии пролиферирующей соединительной тканью. Затем при нормальных условиях заживления во второй стадии происходит метапластическое превращение этой более примитивной соединительной ткани в остеоидную, на что также требуется такой же недельный или полуторанедельный срок. Раньше остеоидную мозоль без достаточного основания, главным образом из-за ее „хрящевой плотности” при ощупывании безоговорочно и принимали за хрящевую. Фактически хрящевая ткань образуется лишь в том случае, когда концы отломков трутся друг о друга, т. е. когда нет полной иммобилизации. Затем уже, в третьей стадии, остеоидная ткань пропитывается апатитами и превращается в костную. Костная мозоль вначале велика и имеет рыхлое строение, в дальнейшем же в гораздо более медленных темпах наступает фаза обратного развития этой костной мозоли, ее перестройка, уменьшение и структурная реконструкция с весьма постепенным замедленным восстановлением более или менее нормальной костной архитектоники.
Соединительнотканная и остеоидная мозоли, понятно, рентгенологически совсем не определяются. Первые признаки мозоли появляются на снимке лишь при ее обызвествлении. Время появления костной мозоли колеблется в очень широких пределах и зависит от ряда условий: от возраста, от места перелома в различных костях и в различных частях одной и той же кости, от вида степени смещения отломков, от степени отслоения надкостницы, от объема вовлечения в процесс окружающих кость мышц, от способа лечения, от осложнения течения регенеративного процесса, например инфекцией или каким-нибудь общим заболеванием и т. д. Следует полагать, что немаловажную роль играют и нервные влияния. На основании убедительных экспериментальных данных Р. М. Минина считает зависимость между явлениями регенерации костной ткани и нервной системой твердо установленной, причем она рассматривает дистрофические поражения нервной системы как преобладающий в этом отношении фактор. Открытые переломы заживают значительно медленнее закрытых. Практически важно, что раз на рентгенограммах уже появились признаки обызвествления мозоли, консервативная репозиция отломков запоздала.
При поднадкостничных детских переломах мозоль имеет очень небольшие размеры, она окружает место перелома в виде правильной веретенообразной муфты. Первые отложения извести показываются на хорошем снимке детской кости к концу первой недели. Они имеют вид единичных нежных пятнистых бесструктурных теней, окружающих кость и располагающихся параллельно корковому слою. Между наружным слоем коркового вещества и тенью обызвествленной периостальной мозоли вначале имеется свободная полоска, соответствующая камбиальному слою надкостницы с остеобластами.
У взрослых первые нежные облаковидные очаги обызвествления появляются на рентгенограмме в среднем не раньше 3—4 недель (на 16—22-й день) после перелома. Одновременно с этим или на несколько дней раньше концы отломков несколько притупляются и контуры коркового слоя отломков становятся в области мозоли несколько неровными и смазанными, теряют свою резкую ограниченность. В дальнейшем боковые поверхности, концы и углы костей в районе перелома еще больше сглаживаются, тень мозоли становится более интенсивной и принимает очаговый зернистый характер. Затем отдельные участки сливаются и при полном обызвествлении костная мозоль приобретает характер циркулярной гомогенной массы. Постепенно тень сгущается и наступает так называемая костная консолидация на 3—4—б—8-м месяце перелома. Таким образом, костная консолидация колеблется в очень широких пределах. В течение первого года костная мозоль продолжает моделироваться, по структуре она еще не имеет слоистого строения, ясная продольная исчерченность появляется только через 11/2—2 года. Линия перелома исчезает поздно, в периоде между 4-м и 8-м месяцем; она в дальнейшем, соответственно развитию в костном веществе пояса остеосклероза, на рентгенограмме уплотняется. Эта более темная линия перелома, так называемый костный шов, может быть видна еще тогда, когда костная мозоль уже закончила свое обратное развитие, т. е. рассосалась полностью.
Отсюда видно, что целость кости при нормальных условиях восстанавливается значительно медленнее, чем это принято считать в клинике. Рентгенологические симптомы течения процесса заживления перелома сильно запаздывают по сравнению с клиническими симптомами. Это должно быть подчеркнуто для того, чтобы предостеречь клинициста от чрезмерного консерватизма; пользуясь одним только рентгенологическим контролем, клиницист рискует стать слишком сдержанным при предоставлении кости функциональной нагрузки. Уже соединительнотканная мозоль с едва заметными облачками обызвествления может с функционально-клинической точки зрения быть вполне полноценной, и не давать конечности функционировать в подобном случае — значит задерживать темпы дальнейшей нормальной эволюции и инволюции всего восстановительного процесса.
Костная мозоль в сравнительно редких случаях приобретает и узка диагностическое значение. Мозоль предоставляет рентгенологу возможность задним числом распознать нарушение целости кости, которое в остром периоде после травмы осталось клинически или рентгенологически просмотренным. Это бывает главным образом, при поднадкостничных переломах в детском возрасте, но также при трещинах и переломах малых трубчатых костей (фаланг, пястных и плюсневых костей) у взрослых. Важно, что даже линия перелома,, вначале сомнительная или вовсе невидная, иногда отчетливо выступает на снимках только-через несколько недель или месяцев после: травмы. При подобной поздней диагностике перелома на основании появления одной только-мозоли необходимо остерегаться его смешения с травматическим периоститом, — мозоль на месте перелома окружает в виде муфты всю кость, в то время как периостальный нарост возвышается над костью только в одну сторону. Отличительного распознавания требуют-также все сложные явления перестройки, о которых подробно говорится в отдельной главе (кн. 2, стр. 103).
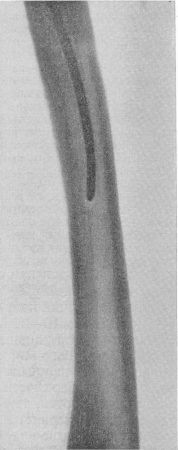
Рис. 27. Реактивный остеосклеротический футляр вокруг металлического штифта в костномозговом канале бедренной кости, развившийся после полуторалетнего его пребывания.
Некоторые особенности представляют-процессы заживления при новых методах лечения переломов интрамедуллярным. остеосинтезом, т. е. внутрикостной фиксацией отломков металлическим штифтом, из нержавеющей стали. Идея „загвоздки” отломков при помощи металлической спицы была, высказана впервые в 1912 г. И. К. Спижарным. Эти методы применяются не только при свежих закрытых неинфицированных переломах больших трубчатых костей (бедра, плеча, костей голени и особенно предплечья), но также при открытых инфицированных переломах, замедленной консолидации, ложных суставах, реконструктивных остеотомиях и пр. Благодаря металлическому стержню достигается наилучшее сопоставление отломков и, что еще важнее, их надежное удержание. Весь процесс заживления качественно улучшается и несколько ускоряется. Штифт действует в качестве асептического инородного тела как: стимулятор восстановительных явлений.
Рентгенологическая картина репаративных процессов при применении металлических штифтов изучена Н. Н. Девятовым и под нашим руководством Н. С. Денисовым. Начальные признаки эндостальной мозоли, исходящей из костномозговых каналов отломков, появляются прежде-всего на концах костных отломков, притом на дистальном отломке раньше, чем на проксимальном. Периостальная мозоль появляется на рентгенограммах через 6—7 дней после эндостальной мозоли. Эта периостальная мозоль развивается сначала на боковых поверхностях отломков, а уж впоследствии образует циркулярную муфту. При оскольчатых переломах мозоль и здесь приобретает причудливые формы, бывает нередко избыточной, с облаковидной структурой. Обызвествление мозоли при диафизарных переломах бедра, плеча и костей предплечья чаще всего появляется в течение 2-го месяца, а к исходу 3-го месяца наступает костная консолидация. Костный шов держится долго, он исчезает через б—8 месяцев и позже, а полное обратное развитие костной мозоли заканчивается, как и без штифта, лишь через 11/2—2 года. Если на концах костных отломков вместо образования эндостальной мозоли появляется замыкательная костная пластинка, то это верный ранний симптом начала формирования псевдоартроза.
Вокруг металлического стержня внутри костномозгового канала закономерно развивается плотный цилиндрический костный футляр, или чехол (рис. 27), который лишь очень медленно, в течение многих месяцев, претерпевает обратное развитие после удаления металлического стержня. Иногда над шляпкой гвоздя, торчащего вне кости (например, над и внутри от области большого вертела бедра), возникает реактивное обызвествление и даже окостенение мягких тканей, вероятнее всего, вытесненного костного мозга, в виде гриба.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник
