Признаки ушиба сердца экг
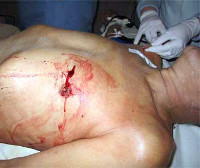
Тупая травма сердца является тупой травмой грудной клетки, приводящей к ушибу мышцы миокарда, разрыву сердечной камеры или повреждению сердечного клапана. В некоторых случаях удар по передней стенке грудной клетки вызывает остановку сердца без каких-либо структурных повреждений (сотрясение сердца).
Проявления варьируют в зависимости от травмы.
Ушиб миокарда может быть незначительным и бессимптомным, хотя может наблюдаться тахикардия. У некоторых пациентов развиваются аномалии и/или аритмии сердца.
Разрыв желудочка сердца обычно приводит к быстрому смертельному исходу, но пациенты с меньшим, в особенности правосторонним, повреждением могут выживать; основным симптомом при этом является тампонада сердца. Тампонада вследствие разрыва предсердия может проявляться более постепенно.
Повреждение клапана сердца приводит к появлению шумов в сердце, а в некоторых случаях и к развитию сердечной недостаточности (например, одышки, легочных хрипов, иногда гипотензии), которая может быстро прогрессировать.
Разрыв перегородки сердца вначале может проходить бессимптомно, но позже у пациентов может развиваться сердечная недостаточность.
Сотрясение сердца изначально приводит к внезапной остановке сердца, которая является следствием удара по передней стенке грудной клетки у пациентов, которые предварительно не имели сердечных заболеваний или травматических структурных нарушений работы сердца. Как правило, такой удар выглядит как быстрый бросок жестким предметом (например, мячом для бейсбола, хоккейной шайбой) с относительно низкой кинетической энергией. Патофизиология явления неясна, но момент проведения такого удара по отношению к сердечному циклу может иметь важное значение. Инициальным ритмом обычно является фибрилляция желудочков сердца.
ЭКГ
Эхокардиография
Кардиоферменты
У пациентов со значительной травмой грудной клетки и любым сердцебиением, аритмией, новым шумом в сердце, необъяснимой тахикардией или гипотонией следует подозревать травму сердца.
Большинству пациентов с клинически значимой тупой травмой грудной клетки следует провести 12-канальную ЭКГ. При ушибе миокарда ЭКГ может выявить изменения ST-сегмента, которые имитируют ишемию или инфаркт миокарда. Наиболее распространенными нарушениями проводимости является фибрилляция предсердий, блокада ножки пучка Гиса (обычно правой), синусовая тахикардия неясной этиологии и одиночное или множественное желудочковое сокращение. Эхокардиография, иногда проводимая при начальной реанимации, может выявить аномалии движения стенок, наличие перикардиальной жидкости или повреждение камер или клапанов. Для пациентов с подозрением на тупую травму сердца, согласно данным клинических или ЭКГ исследований, следует провести надлежащую эхокардиографию для оценки патологических изменений функций и анатомических структур.
Сердечные маркеры (например, тропонин, изоэнзим креатинфосфокиназа мышечного типа [КФК-МВ]) считаются наиболее полезными для выявления патологий и, таким образом, полезны для исключения наличия тупой травмы сердца. Если показатели сердечных маркеров и ЭКГ находятся в пределах нормы и отсутствует аритмия, тупую сердечную травму можно с уверенностью исключить.
Пациенты с контузией миокарда, являющейся причиной нарушения проводимости, нуждаются в 24-часовом кардиомониторинге, поскольку в течение этого времени они подвержены риску появления внезапных аритмий. Лечение является, главным образом, поддерживающим (например, лечение симптоматической аритмии или сердечной недостаточности), и требуется в редких случаях. Хирургическое вмешательство показано в редких случаях разрыва миокарда или клапанов.
Пациентов с сотрясением сердца лечат от аритмии (например, реанимационные мероприятия с сердечно-легочной реанимацией [СЛР] и дефибрилляцией с последующим стационарным наблюдением).
У пациентов со значительной травмой грудной клетки и различными видами сердцебиений, аритмией, новым шумом в сердце, тахикардией неизвестной этиологии или гипотонией следует заподозрить тупую травму сердца.
Применение ЭКГ и сердечных маркеров полезно при выявлении травм; проведение эхокардиографии используют для оценки патологических изменений функций и анатомических структур.
Пациенты с нарушениями проводимости или аритмиями нуждаются в кардиомониторинге.
Источник
Ранения сердца – группа повреждений перикарда, кардиальной мышцы, клапанной, проводящей систем в результате воздействия механических факторов (ножевых и огнестрельных ранений, медицинских манипуляций). Проявляются болью, бледностью, цианозом, обморочным состоянием, падением АД. Могут осложниться тампонадой, массивной кровопотерей, фатальными нарушениями ритма. Диагностика патологии проводится с помощью Эхо-КГ, ЭКГ, пункции перикарда, рентгенографии. Лечение только хирургическое – прямой доступ к сердцу с ушиванием раны, ревизией грудной клетки.
Общие сведения
Ранения сердца представляют собой серьезную проблему современного здравоохранения из-за значительного распространения оружия, особенно огнестрельного. В мирное время такие повреждения составляют около 10% (из них последствия воздействия пуль, дроби – 3%) от всех проникающих травм грудной клетки. На ранения левого желудочка приходится 43%, правого – 35%, правого предсердия – 6%, левого – 4%. Повреждения в двух и более локациях отмечаются в 11% случаев. Летальность на догоспитальном этапе колеблется от 15 до 40%, на госпитальном (во время оперативного вмешательства или в послеоперационном периоде) – до 25%. Вариативность показателей определяется уровнем развития системы здравоохранения в регионе.

Ранения сердца
Причины
Наиболее частым этиологическим фактором травматических повреждений миокарда является прямое механическое воздействие на область груди тупых, острых предметов, снарядов, осколков, пуль. Также ранения сердца могут развиваться вследствие медицинских вмешательств, проводимых на открытом сердце или эндоваскулярно. Основные группы причин:
- Физические факторы. Открытые повреждения встречаются при ножевых, огнестрельных ранениях. Закрытые являются результатом воздействия на каркас грудной клетки тупых предметов при транспортных, производственных травмах, природных и техногенных катастрофах, драках, криминальных нападениях. Они сопровождаются переломами грудины, ребер, отломки которых оставляют слепые или сквозные дефекты миокарда.
- Ятрогенные причины. Ранения кардиальных структур могут наблюдаться при операциях и манипуляциях в области средостения, особенно переднего: пульмонэктомии, плевральной, перикардиальной пункции, замене клапанов, трансплантации органов. При несоблюдении техники проведения процедур возможно воздействие изнутри, например, фрагментами зондов, использующихся при ангиографии, ангиопластике и стентировании коронарных сосудов, металлическими проводниками, элементами шовного материала.
Патогенез
Ранения сердца запускают комплекс патологических реакций, главным образом развивающихся вследствие поступления крови в полость перикарда. Излитие крови в перикардиальную сумку нарушает нормальное функционирование миокарда, уменьшает амплитуду и силу сокращений вплоть до асистолии. Одновременно происходит сдавление венечных сосудов, что существенно ухудшает снабжение сердечной мышцы кислородом и питательными веществами. Длительная тампонада обычно заканчивается гибелью кардиомиоцитов, некротическими изменениями в ткани. Компрессия полых и легочных вен снижает поступление крови в предсердия, аорты и легочного ствола – в желудочки, что отрицательно сказывается на циркуляции по малому и большому кругам кровообращения, уменьшает выброс, приводя к острой либо подострой сердечной недостаточности.
Дополнительными причинами нарушения системной гемодинамики могут стать кровь и воздух в плевральной полости, которые способны сместить средостение, вызвать перегиб сосудистого пучка. Повреждение межжелудочковой перегородки провоцирует нефизиологический ток крови внутри сердца, что повышает нагрузку на желудочки. Нарушение структурной целостности проводящей системы негативно влияет на проведение возбуждающего импульса, что потенцирует атриовентрикулярные блокады различной степени, фибрилляции. При тяжелых ранениях часто развивается травматический, гиповолемический шок вследствие массивной кровопотери, гипоксии тканей, чрезмерного раздражения нервных окончаний в плевре и перикарде, прогрессирующего торможения центральной нервной системы с угнетением дыхательного и сосудодвигательного центров.
Классификация
Номенклатура ранений сердца базируется на характере повреждения, его последствиях для кардиальных структур. Согласно общей систематизации травм все поражения делят на открытые (с нарушением целостности кожных покровов) и закрытые (с сохранением целостности кожи). В клинической практике выделяют следующие группы ранений:
- Изолированные повреждения сердца. Включают единичные и множественные непроникающие, проникающие, сквозные раны непосредственно органа. Могут сопровождаться гемотораксом, гемоперикардом, гемопневмотораксом. Возможно поражение как миокарда, так и коронарных сосудов, перегородки сердца, проводящей системы, клапанного аппарата.
- Сочетанные повреждения. Ранения сердца сочетаются с травмами других органов, что значительно ухудшает прогноз и повышает вероятность развития полиорганной недостаточности. Вместе с кардиальными структурами могут поражаться органы грудной полости (легкие, бронхиальное дерево, пищевод, диафрагма), брюшной полости (печень, желудок, кишечник, почки), магистральные сосуды, кости, суставы и пр.
Симптомы
Пациенты, доставляемые в стационар с проникающими ранениями груди, обычно находятся в тяжелом, часто бессознательном состоянии и каких-либо жалоб предъявить не могут. В отдельных случаях механические повреждения кардиальных структур протекают со стертой клинической картиной, в течение достаточно долгого времени практически ничего, кроме наружной раны, не указывает на ранение сердца. Больные чувствуют себя удовлетворительно, способны передвигаться без посторонней помощи при сохраняющемся высоком риске развития смертельных осложнений. Массивная кровопотеря наблюдается сравнительно редко.
При закрытых травмах (последствия медицинских манипуляций, повреждение костным отломком) симптоматика, наблюдаемая у пациентов, не позволяет однозначно говорить о наличии либо отсутствии повреждения миокарда. Возможно побледнение и цианоз кожи, особенно дистальных отделов конечностей, холодный пот, нарушения сознания. При сохраненном сознании больные испытывают отчетливое чувство страха, «близкой смерти», предъявляют жалобы на выраженную слабость, головокружение, частое глубокое дыхание, кашель. По мере прогрессирования тампонады сердца усиливаются явления дыхательной недостаточности, падает артериальное давление.
Осложнения
Самым частым негативным последствием подобных ранений является тампонада, сопровождающаяся нарушением сокращений миокарда, в том числе – до полного прекращения деятельности органа. Компрессия коронарных сосудов может привести к инфаркту. Повреждение сосудистого пучка, нисходящей части аорты осложняется массивной кровопотерей, развитием шоковых состояний, которые значительно ухудшают прогноз. Поражение проводящей системы провоцирует блокады проведения импульса, нарушения возбудимости и сократимости миокарда вплоть до фибрилляции желудочков.
Диагностика
Заподозрить ранение сердца можно по локализации повреждения в «опасной зоне» – в проекции органа на грудную клетку. При отсутствии раны патологию предполагают при общем тяжелом состоянии пациента, бледности, спутанности сознания, набухании шейных вен. Отмечаются прогрессирующие нарушения деятельности сердечно-сосудистой системы: падение артериального давления, парадоксальный пульс. При аускультации возможна регистрация глухих тонов, «шума мельничного колеса». Поскольку ранения сердца являются жизнеугрожающими состояниями, зачастую не оставляющими времени на детальное обследование, инструментальные методы используются только при стабильной гемодинамике. Применяются:
- Ультразвуковое исследование. Высокочувствительная, высокоспецифичная методика для оценки тяжести повреждений внутрисердечных структур, диагностики тампонады. Позволяет выявить кровь в перикардиальной сумке, нарушения внутрисердечной гемодинамики, определить локализацию раны. При неоднозначных результатах УЗИ возможно проведение чреспищеводного Эхо-КГ.
- Электрокардиография. Имеет большую диагностическую ценность на этапе обнаружения тампонады. При излитии крови в околосердечную сумку наблюдается снижение амплитуды зубцов на ЭКГ, монофазный характер комплекса QRST с последующим уменьшением интервала S-T, появлением отрицательного Т. Кардиограмма также назначается для определения признаков блокады, начинающего инфаркта миокарда.
- Перикардиоцентез. Пункция перикарда проводится после Эхо-КГ, осуществляется для определения характера жидкости в перикардиальной полости, дифференцировки крови от геморрагического выпота, экссудата при перикардите, ревматизме. Методика помогает уменьшить давление и нагрузку на сердце.
- Рентгенография грудной клетки. Может производиться для выявления тампонады. На рентгенограммах определяется плотная увеличенная кардиальная тень колоколообразной конфигурации, сниженная пульсация камер. Данный метод имеет ценность при уточнении диагноза.
При открытых ранениях объем повреждений сердца и соседних органов устанавливают во время ревизии. Дифференциальная диагностика осуществляется при закрытом характере повреждений, проводится с заболеваниями, сопровождающимися болью в кардиальной области: стенокардией, инфарктом миокарда, расслаивающей аневризмой аорты. В ряде случаев требуется различение патологии с перикардитом, плевритом и пневмонией с поражением листков перикарда. Необходимо исключить состояния с возможной иррадиацией боли в грудную клетку: почечную колику, приступ острого панкреатита, прободение язвы желудка.
Лечение ранений сердца
При подозрении на кардиальную травму с возможной тампонадой требуется экстренная госпитализация. Во время транспортировки оповещаются хирургические бригады, готовится все необходимое для торакотомии. Непосредственно в машине скорой помощи больному дают кислород, при необходимости проводят искусственную вентиляцию легких, переливание плазмы, эритроцитарной массы, физиологического раствора. При невозможности быстрой транспортировки для предупреждения остановки сердца осуществляют повторные пункции перикарда с интервалом 15-20 минут.
Лечение ранений только хирургическое. Выполняется вскрытие грудной клетки, ушивание дефекта миокарда с одновременным устранением тампонады. В настоящее время наиболее эффективным считается переднебоковая торакотомия в четвертом или пятом межреберьях. Этот доступ обеспечивает необходимые условия для ревизии внутренних органов. Параллельно производятся мероприятия по восстановлению объема циркулирующей крови, устранению ацидоза, поддержанию коронарного кровотока.
Рану сердца обнаруживают по пульсирующей струе крови, на время ушивания закрывают пальцем. При крупных повреждениях можно использовать катетер с наполняемой воздухом камерой. На этапе восстановления анатомической целостности применяют атравматические иглы, накладывают швы без излишнего натяжения. При остановке сердца, фибрилляции желудочков проводят прямой массаж сердца, внутрисердечно вводят адреналин, осуществляют дефибрилляцию. На заключительном этапе операции выполняют ревизию грудной полости, ушивание других ран, осмотр диафрагмы, установку дренажей.
Основными задачами послеоперационного периода являются восстановление объема крови, стимуляция эритропоэза, сохранение физиологического уровня системной и кардиальной гемодинамики, возобновление нормального периферического кровообращения, поддержание функций других органов, предупреждение инфицирования. Осуществляют переливания крови и кровезаменителей, назначают инфузионную терапию, антибиотикотерапию, контролируют жизненные показатели. Длительность стационарного лечения зависит от характера и тяжести ранения, может варьироваться от 2-х недель до 2-х месяцев.
Прогноз и профилактика
Выживаемость пациентов, своевременно доставленных в клинику с невыраженной или начинающейся тампонадой, составляет около 70%, при значительном субперикардиальном кровотечении, наличии сообщения с грудной клеткой и внешней средой – 10%. Ранения нескольких камер сердца ухудшают прогноз. Специфическая профилактика отсутствует. Необходимо соблюдать правила дорожного движения, техники безопасности на производстве, при обращении с огнестрельным, холодным оружием. Инвазивные медицинские манипуляции должны производиться квалифицированным персоналом в соответствии с установленными алгоритмами.
Источник
Авторы наблюдали 23 человека с закрытой травмой грудной клетки, осложненной ушибом сердца. Представлены клиническая характеристика, данные ЭКГ Эхо-КГ, биохимические показатели.
Clinical and al us of the cardiovascular system with a closed chest trauma
The s observed 23 human with a closed chest trauma, complicated by heart-term injury. It was presented clinical characteristics, ECG, echo-CG, biochemical markers.
Проблема закрытой травмы грудной клетки, осложненной нередко и травмой сердца, имеет большое экономическое и социальное значение, особенно в связи с увеличивающимся количеством дорожно-транспортных происшествий (ДТП). По данным статистического анализа аварийности в Удмуртской Республике, в 2007 г. зафиксировано 1836 случаев ДТП, в 2008 г. – 1798 случаев, в которых 301 человек погиб, 2010 человек получили те или иные травмы. В 2009 г. число погибших на дорогах выросло на 10.6%.
В настоящее время не существует общепринятых диагностических критериев травмы сердца при повреждениях грудной клетки, особенно на фоне маскирующих симптомов травматического повреждения других органов, расположенных в грудной клетке, а также на фоне хронических сердечно-сосудистых заболеваний. Отсутствуют данные по отдаленным наблюдениям, а также единые рекомендации по тактике ведения пациентов указанной группы.
Цель исследования: анализ основных причин, клинико-функциональных и лабораторных характеристик повреждения сердца при травмах грудной клетки.
Материал и методы исследования
В динамике госпитального периода наблюдали 23 человека, госпитализированных в клиническое торакальное хирургическое отделение медсанчасти в период с 2009 по 2010 г. с диагнозом врачей скорой медицинской помощи «закрытая травма грудной клетки, осложненная ушибом сердца». Среди пострадавших мужчин было 17 человек (73.9 %), женщин – 6 человек (26,1%), средний возраст пациентов составил 48,7 4,7 года. Из всех пострадавших 21% находились в состоянии алкогольного опьянения, 65% пациентов были госпитализированы в первые сутки после получения травмы. Кроме общеклинического обследования, больным проводили электрокардиографию (ЭКГ), эхокардиографию (ЭХО-КГ), в крови определяли содержание АСТ, АЛТ, тропонинов.
Результаты исследования. Ушиб сердца в структуре всех закрытых травм грудной клетки по данным ретроспективного анализа медицинской документации составил в 2009 г. – 3,25%, в 2010 г. – 2,17%. Диагноз ушиба сердца ставился на основании предлагаемых авторами критериев – комплексного анализа механизма и характера травмы грудной клетки, наличия признаков миокардиальной недостаточности, появления электрографических признаков повреждения и нарушения функций миокарда, повышения кардиоспецифических ферментов (5).
Среди 23 больных с тяжелой степенью травматического повреждения сердца был 1 человек (4,3%), средней степенью – 4 человека (17,3 %), легкой степенью тяжести – 18 человек (78,3%). Причинами закрытой травмы грудной клетки были: ДТП – 9 человек (39%), из них рулевую травму получили 4 человека, 3 человека травмированы ремнем безопасности, 2 человека были сбиты машиной. Удар тяжелым предметом в грудь получили 4 человека (17%), падение с большой высоты произошло у 5 человек (21,7%), падение с высоты своего роста – у 5 человек (21%).
Характер повреждения грудной клетки представлен в табл. 1.
Таблица 1.
Механизмы повреждения грудной клетки у пострадавших, доставленных в отделение с диагнозом «ушиб сердца»
| Характер повреждения | Число больных | В процентах |
| Закрытый перелом ребер справа | 3 | 13% |
| Ушиб грудной клетки | 5 | 21,7% |
| Закрытый перелом ребер слева | 5 | 21,7% |
| Перелом грудины | 5 | 21,7% |
| Политравма (черепно-мозговая травма, перелом костей таза, позвоночника, ушиб почек и мягких тканей) | 5 | 21,7% |
| Всего | 23 | 100% |
Чаще всего ушиб сердца имел место при переломе грудины, ушибе грудной клетки, закрытом переломе ребер слева. У 5 человек (21,7%) закрытая травма грудной клетки осложнилась не только ушибом сердца, но и гемопневмотораксом, подкожной эмфиземой и пневмонией. Восемь человек (34,7%) имели фоновую сопутствующую сердечно-сосудистую патологию (артериальную гипертонию – АГ, ишемическую болезнь сердца – ИБС).
На боли в грудной клетке, связанные с повреждением реберно-мышечного каркаса, жаловались все 23 человека, одышку – 12 человек (52%), боли в сердце, появившиеся на 2-й-3-й день госпитализации, причем на фоне адекватного обезболивания, жаловались 5 пациентов (21,7%), сердцебиение, перебои в области сердца ощущали 3 человека (13%). Гипертоническая реакция (АД в пределах 16090-14090 мм рт. ст.) на травму наблюдалась у 10 больных (43,5 %), гипотоническая (АД-7050-9060 мм рт. ст.) – у 8 человек (34,7 %). Тахикардия (ЧСС – 90-200 уд. в 1 мин.) определялась у 17 человек (73,9 %), в т.ч. у 3 человек возникла фибрилляция предсердий, брадикардия (ЧСС – 50-55 уд. в 1 мин.) – у 2 человек (8,7 %), ЧСС в пределах 70-90 ударов в 1 мин. – у 4 человек (17,4%). При аускультации сердца приглушенность сердечных тонов установлена у 12 больных (51,2%), систолический шум в 1 точке аускультации – у 1 пациента, шум трения перикарда – у 1 пациента, акцент 2 тона над легочной артерией выслушивался у 3 пациентов (13%). При отдельном анализе клинической картины у пациентов, имеющих фоновую сердечно-сосудистую патологию, мы наблюдали манифестированное обострение последней. В 50% было учащение приступов стенокардии, в 50% случаев – декомпенсация АГ, в 87% случаев зафиксированы тахисистолические формы нарушения ритма.
Основным скрининговым методом диагностики закрытой травмы сердца остается ЭКГ. У всех 23 пациентов (100%) были выявлены те или иные изменения функций сердца – автоматизма, возбудимости, проводимости, сократимости, признаки ишемии и повреждения миокарда, признаки гемодинамической перегрузки полостей сердца (табл. 2).
Таблица 2.
ЭКГ-изменения у пациентов, доставленных с диагнозом «ушиб сердца»
| Изменения на ЭКГ | Число больных | В процентах |
| Синусовая тахикардия | 14 | 60,8% |
| Синусовая брадикардия | 2 | 8,7% |
| Тахисистолическая форма ФП | 3 | 13% |
| Экстрасистолия (суправентрикулярная, желудочковая) | 10 | 43,5% |
| Блокады (атриовентрикулярная блокада) 1-й ст., неполная блокада правой ножки пучка Гиса (НБПНПГ), полная блокада (ПБПНПГ), нарушение внутрижелудочковой проводимости) | 13 | 56,5% |
| Гемодинамическая перегрузка правого предсердия | 6 | 26% |
| Гемодинамическая перегрузка правого желудочка | 10 | 43,5% |
| Изменения сегмента ST | 7 | 30,4% |
| Сочетанные нарушения функций сердца | 19 | 82,6% |
Синусовый ритм был у 20 человек (87 %), из них у 14 человек (60,8%) выявлена тахикардия, у 2 – брадикардия, у 4 – ЧСС была в пределах 70-90 ударов в мин., у 3 чел. (13%) возникла тахисистолическая форма фибрилляции предсердий. Экстрасистолия (частая полиморфная, групповая желудочковая, частая суправентрикулярная) выявлена у 10 травмированных (43,5%), нарушения проводимости (неполная блокада правой ножки пучка Гиса (НБПНПГ), полная блокада (ПБПНПГ), атриовентрикулярная блокада (АВ-блокада) 1 степени, очаговая внутрижелудочковая блокада в виде расщепления комплекса QRS) зафиксированы у 13 человек (56,5 %). Изменения, связанные с перегрузкой правых отделов сердца – правого предсердия (увеличение амплитуды зубца Р в II, III, AVF-отведениях, отрицательный Р в V1-V2-отведениях), определялись у 6 человек (26%), правого желудочка (высокий зубец R в V1- V2 , смещение переходной зоны влево, персистирующий S в V5-V6) – у 10 человек (43,5%). Изменения конечной части желудочкого комплекса в виде элевации или депрессии сегмента ST и изменений зубца Т (отрицательный, сглаженный, 2-фазный) были выявлены у 7 человек (30,4%). Обращает на себя внимание одновременное сочетание различных электрокардиографических изменений у одного пациента. У 19 травмированных (82,6%) на ЭКГ одномоментно выявлялись нарушения автоматизма (тахикардия, брадикардия), возбудимости (экстрасистолия, фибрилляция предсердий), проводимости, нарушения реполяризации или признаки перегрузки правых отделов сердца (табл. 2). Значимых электрокардиографических особенностей в зависимости от локализации места повреждения грудной клетки выявлено не было.
При анализе ЭКГ у пациентов, имеющих фоновую сердечно-сосудистую патологию с изменениями на ЭКГ по типу фибрилляции предсердий, постинфарктных рубцовых изменений, признаков гипертрофии желудочков, мы фиксировали появление тахикардии, частых суправентрикулярных, желудочковых экстрасистол, появление новых нарушений внутрижелудочковой проводимости, нарушений реполяризации.
При анализе ферментативной активности крови были получены следующие данные: у всех 23 пациентов были повышены трансаминазы. У 21 пациента повышение АСТ было в пределах от 38,2 ед/л до 121 ед/л, причем повышение АСТ преобладало над АЛТ, АЛТ была повышена у 2 пациентов при нормальных значениях АСТ и составляла 43-48 ед/л. Экспресс-тест уровня сердечных тропонинов был положительный только у 2 человек (8,7%), имевших тяжелую и среднетяжелую степень ушиба сердца. У 9 травмированных (39%) при поступлении определялся лейкоцитоз (14,2-10,4*109л ), уровень гемоглобина, гематокрита у всех пациентов был в пределах нормы.
ЭХО-КГ – диагностика проведена 9 пациентам. У 5 пациентов, не имевших ранее сердечно-сосудистую патологию, выявлена диастолическая дисфункция левого желудочка, недостаточность трикуспидального клапана 1-2-й степени, у 3 человек – в сочетании с недостаточностью митрального клапана 1-й степени, у 1 пациента выявлены гипокинезия передне-перегородочно-верхушечной области левого желудочка и выпот в перикарде.
Заключение. Частота травматического повреждения сердца в структуре всех закрытых травм грудной клетки, по нашим данным, составляет от 2,2% до 3,3% (в период 2009-2010 гг.). В структуре закрытой травмы сердца преобладает ушиб сердца легкой степени тяжести, чаще у мужчин трудоспособного возраста, у каждого пятого были признаки алкогольного опьянения. В первые сутки было госпитализировано 65% травмированных. Самой частой причиной травмы сердца были дорожно-транспортные происшествия, 2-е место – падение с высоты и высоты роста человека, 3-е – удар в грудь тяжелым предметом. При анализе топической локализации повреждения грудной клетки, мы отметили, что значительно реже ушиб сердца встречается при правостороннем повреждении грудной клетки. Сопутствующей сердечно-сосудистой патологией страдали 34,7% пациентов, у 21,7% травма сердца сочеталась с переломом костей таза, позвоночника, ушибом мягких тканей, почек, гемопневмотораксом, подкожной эмфиземой и/или пневмонией. В клинической картине преобладали жалобы, связанные с повреждением реберно-мышечного каркаса, симпатоадреналовые реакции (АГ, тахикардия), маскирующие признаки миокардиальной дисфункции. При аускультации чаще всего определялась приглушенность сердечных тонов, реже – систолический шум. У пациентов, имеющих сопутствующую сердечно-сосудистую патологию, наблюдались учащение приступов стенокардии, тахисистолические нарушения ритма сердца, гипер- и гипотонические реакции. По данным ЭКГ, в 60,8% случаев выявлялась синусовая тахикардия, на 2-м месте – нарушения проводимости (56,5%), на 3-м – признаки гемодинамической перегрузки правых отделов сердца, экстрасистолия в 43,5% случаев. Значимых электрокардиографических особенностей в зависимости от локализации повреждения грудной клетки выявлено не было. При ЭХО-КГ наиболее частыми изменениями были клапанные дисфункции (недостаточность трикуспидального клапана, недостаточность митрального клапана), диастолическая дисфункция левого желудочка. У всех пациентов обнаружено повышение трансаминаз в сыворотке крови, чаще повышение АСТ преобладало над АЛТ. Повышение тропонинов наблюдалось только у 2 человек (8,7%), имеющих тяжелую и среднетяжелую степень ушиба сердца.
Вопрос о диагностике повреждения сердца остается актуальным, т.к. общепринятые диагностические критерии отсутствуют, а травмы продолжают занимать одно из ведущих мест в структуре заболеваемости. Отсутствуют стандарты по лечению, нет сведений об отдаленных последствиях травмы грудной клетки в сочетании с ушибом сердца.
Л.Т. Пименов, Д.В. Коротаева, Н.Н. Соловьева, Т.А. Семеринова
Медико-санитарная часть № 3, г. Ижевск
Ижевская государственная медицинская академия
Пименов Леонид Тимофеевич – доктор медицинских наук, профессор, заведующий кафедрой врача общей практики и внутренних болезней
Литература:
1. Борисенко А.Л. Поражение сердца при травматической болезни. – М.: Медицина, 1990. – 180 с.
2. Гуманенко Е.К., Кочергаев О.В., Гаврилин С.В. и др. Диагностика ушиба сердца у пострадавших с сочетанными травмами груди // Вестн. хир. – 2000. – № 6. – С. 36. – 40.
3. Кропачева О.В. Механизмы формирования миокардиальной дисфункции и метаболическая цитопротекция при ушибе сердца. Афтореф. дис. … д. м. н. – Омск. – 2009. – С. 24.
4. Новоселов В.П., Савченко С.В., Кошляк Д.А., и др. Ультраструктурные изменения миофибрилл кардиомиоцитов как диагностический признак ушиба сердца // Актуальные вопросы судебной медицины и экспертной практики. -Барнаул – Новосибирск. – 2008. Вып. 14. – С. 47-49.
5. Стажадзе Л.Л., Спиридонова Е.А., Лачева М.А. Ушиб сердца (этиология, клиника, терапия на госпитальном этапе) // ЦЭМПИНФОРМ, 2003, № 4. – М., НПЦ ЭМП Департамента здравоохранения г. Москвы, – С. 6-10.
6. Стажадзе Л.Л., Спиридонова Е.А., Лачаева М.А. Вопросы классификации, патогенеза, клиники и диагностики ушиба сердца // Медицина критических состояний. – 2000. – № 2. – С. 4-8.
7. Стажадзе Л.Л., Спиридонова Е.А., Лачаева М.А. ЭКГ-диагностика ушиба сердца на догоспитальном этапе // Тезисы докладов Третьей московской ассамблеи «Здоровье столицы-2004», 16-17 декабря 2004 г. – М., 2004. – С. 67-68.
8. Шепеленко А.Ф., Кирилов М.М., Шепеленко Н.Д. Патология внутренних органов при травме в терапевтической клинике. – Медицинское информационное агентство. – М., 2007. – С. 333.
9. Шепеленко А.Ф., Шепеленко Н.Д., Кириллов М.М. Диагностика и лечение сочетанной патологии легких и сердца при травме в условиях терапевтического стационара // Пульмонология. – 2004. – № 4. – С. 81-86.
Источник
