Рентген при переломе костей носа
Выстоящее положение носа и хрупкость его скелета являются предпосылками для его повреждения, в том числе и перелома костей.
1. Анатомия носа.
Наружный нос представлен двумя тонкими носовыми костями, которые соединены друг с другом по средней линии и образуют спинку наружного носа. Вверху носовые кости соединены с носовым отростком лобной кости. Латерально носовые кости, соединяясь с лобными отростками верхней челюсти, образуют его боковые скаты. Хрящевая часть наружного носа образована парными латеральными (треугольными) большими и малыми крыльными хрящами. Перегородка носа образована перпендикулярной пластинкой решетчатой кости, сошником и носовым гребешком верхней челюсти, а также четырехугольным хрящем и дубликатурой кожи (подвижная часть перегородки). Верхняя стенка полости носа, кроме костей носа, образована очень тонкой решетчатой пластинкой решетчатой кости, которая при переломе костей носа может повреждаться. Это опасно возможностью развития ликвореи и вовлечением в воспалительной процесс оболочек мозга, профузным носовым кровотечением из решетчатой артерии.
2. Клиническая картина переломов костей носа.
Переломы костей носа подразделяются на самостоятельные или сочетаются с переломами верхней челюсти и другими костями лицевого скелета. По этой причине могут являться следствием производственной, бытовой, транспортной и спортивной травм.
Наибольшее распространение у клиницистов получила классификация переломов костей носа, предложенная Ю.Н. Волковым (1958), согласно которой их подразделяют на:
– переломы костей носа без смещения костных отломков и без деформации наружного носа (открытые и закрытые),
– переломы костей носа со смещением костных отломков и с деформацией наружного носа (открытые и закрытые),
– повреждения носовой перегородки.
Чаще повреждаются носовые кости, реже – лобные отростки верхней челюсти. Возможно повреждение носовых раковин и сошника, стенок орбиты, основания черепа в передней черепной ямке.
При ударе, наносимом на спинку носа спереди назад, возможен продольный перелом носовых костей. Нос приобретает седловидную форму вследствие западения его спинки в костном (возможно, и в хрящевом) отделе. Возникает выраженная деформация носовой перегородки, возможен перелом ее с образованием гематомы (рис. 32).
При ударе сбоку на стороне удара возможно разъединение между носовой костью и лобным отростком верхней челюсти, а также перелом лобного отростка на противоположной стороне. При этом носовые кости теряют связь с носовым отростком лобной кости, может быть перелом носовой перегородки. Возможно западение бокового ската носа со стороны удара и смещение (выпячивание) противоположного ската. При переломе костей носа отломки могут смещаться кнаружи, внутрь и кзади.
Больные жалуются на боль в области носа, нарушение носового дыхания и обоняния, носовое кровотечение, эстетический недостаток, иногда – головокружение и тошноту. Переломы костей носа могут сопровождаться сотрясением головного мозга. Поэтому выявлению соответствующих признаков следует уделить особое внимание. Одним из ведущих признаков является носовое кровотечение.
Рис. 32. Схема вариантов перелома костей носа: 1-норма; 2-односторонний перелом бокового отдела носа со смещением отломка внутрь; 3-двусторонний перелом бокового отдела носа со смещением отломков; 4-множественный перелом перегородки носа с деформацией спинки; 5-искривление перегородки носа; 6-перелом перегородки носа.
При осмотре определяется выраженный отек тканей носа, распространяющийся на нижние веки, иногда кровоизлияние не только в подкожную клетчатку наружного носа, но и в область конъюнктивы, ткани нижнего и верхнего века. При открытых переломах нарушена целость кожных покровов носа. При разрыве слизистой оболочки носа и усиленном сморкании больного может возникнуть подкожная эмфизема век, лица и даже шеи. Пальпация дает возможность установить подвижность костных фрагментов, наличие неровностей, острых краев сместившихся костей носа, крепитацию.
При разрыве слизистой оболочки носа пальпаторно иногда определяется подкожная эмфизема в виде крепитации. Выраженный отек мягких тканей затрудняет пальпаторное исследование костей носа. Следует пропальпировать переднюю стенку верхнечелюстных пазух, края грушевидного отверстия, нижний край орбит.
Передняя риноскопия позволяет определить место кровотечения, причину затрудненного носового дыхания, состояние слизистой оболочки носа, деформацию перегородки и повреждение раковин носа.
Наличие перелома, его характер и локализацию, смещение костных фрагментов подтверждается с помощью рентгенографии костей носа, сделанной в двух проекциях: прямой и боковой (рис. 33).
3. Лечение переломов костей носа.
Оказание помощи заключается в остановке кровотечения, с этой целью проводится передняя или задняя тампонада, и репозиции отломков. Если перелом сопровождается повреждением (разрывом) мягких тканей, то проводят первичную хирургическую обработку раны.
Рис. 33. Рентгенограмма костей носа. Определяется перелом костей носа со смещением.
Оптимальными сроками репозициии фрагментов костей носа считают первые 5 часов после травмы или 5 суток спустя после нее – когда исчезнет отек мягких тканей, затрудняющий определение правильности их стояния после репозиции. Вправление отломков следует проводить в лежачем положении больного.
Залогом успешного вправления отломков костей носа является эффективное обезболивание, которое достигается смазыванием слизистой оболочки носа 1-2% раствором дикаина, 10% раствором лидокаина и инфильтрацией мягких тканей в зоне перелома (со стороны кожи и интраназально) 2% раствором лидокаина, тримекаина или раствором ультракаина.
Репозицию отломков проводят с помощью давления большого пальца на
выступающий участок кости в направлении, противоположном смещению отломка.
При западении спинки носа или смещении его боковых отделов внутрь репозицию проводят с помощью специального металлического элеватора или зажима Кохера с надетой на его бранши резиновой трубкой. Инструмент аккуратно вводят в общий носовой ход и его концом приподнимают сместившиеся внутрь фрагменты, при этом контролируют пальцами правильность их сопоставления. Иногда этот момент сопровождается характерным хрустом.
Если имеется боковое смещение и западение, то необходимо сначала эндоназальным доступом приподнять сместившиеся внутрь отломки, а затем переместить спинку носа к средней линии.
После репозиции отломков следует осмотреть носовые ходы, оценить состояние носовых раковин и сошника. В нижний носовой ход вводят хлорвиниловую трубку, обернутую слоем йодоформной марли для обеспечения вентиляции носоглотки. Общий носовой ход тампонируют на 7 – 8 дней турундами, пропитанными йодоформной смесью.
Можно пропитывать их расплавленным стерильным парафином. Снаружи в области боковых скатов носа укладывают тугие марлевые валики и фиксируют их полосками липкого пластыря.
По показаниям могут быть применены специальные пеллоты для фиксации отломков в правильном положении. Своевременно проведенное лечение приводит к хорошим функциональным и косметическим результатам.
Кровотечение является наиболее частым осложнением при переломе носовых костей. Нередко его удается остановить передней тампонадой носа. Ее проводят в положении больного сидя. Тампон длиной 40 – 50 см врач удерживает пинцетом отступя на 4 – 5 см от его края. В последующем этот участок будет выходить из ноздри больного. Тампон укладывают петлями, прижимая одну к другой, от дна носа. Его удаляют через 48 часов.
Если передняя тампонада окажется неэффективной, следует выполнить заднюю тампонаду.
Сначала изготавливают тампон в виде жесткой подушки размером, равным двум ногтевым фалангам больших пальцев кисти больного. Прочными нитями перетягивают его. Две нити должны быть фиксированы с одной стороны, а одна – с другой стороны тампона. Длина нитей составляет не менее 20 см каждая. По нижнему носовому ходу кровоточащей половины носа проводят тонкий резиновый катетер до тех пор, пока он не покажется за мягким небом. Пинцетом катетер через рот выводят наружу и к его концу привязывают 2 нити от тампона. Затем через нос вытягивают катетер вместе с нитями наружу. Потягивая за эти нити, тампон правой рукой заводят в носовую часть глотки, указательным пальцем прижимают его к хоанам. Две нити, выступающие из носа, завязывают на марлевом валике. Перед этим можно дополнительно выполнить переднюю тампонаду. Третью нить выводят изо рта и фиксируют полоской липкого пластыря к щеке.
Удерживатъ тампон в носовой части глотки можно не более 48 часов во избежание развития среднего отита. Для удаления тампона срезают нити перед входом в нос и вытягивают его из носовой части глотки с помощью третьей нити, которая была выведена изо рта наружу. Как правило, с помощью задней тампонады удается остановить даже выраженное носовое кровотечение.
Источник
Рентген костей носа – это распространенный на данный момент метод лучевой диагностики, который проводится с целью обнаружения патологий костной ткани носа.
Содержание статьи:
- Когда необходимо проводить рентген костей носа
- Подготовка
- Ход процедуры
- Что можно увидеть при исследовании
Суть данного метода исследования заключается в возможности рентгеновских лучей проникать в мягкие ткани человека и при этом частично задерживаться костной тканью, что дает возможность получить контрастный снимок. Двухмерное изображение на снимке в итоге получается при суммировании теней всех костей, попавших в исследуемую область.
Когда необходимо проводить рентген костей носа
Наиболее часто рентген костей носа назначают пациентам отоларингологи (ЛОР-врачи), травматологи, а также пластические хирурги.
При этом чаще всего это исследование проводится после получения человеком травмы. Перелом носа всегда сопровождается болью, кровотечением, изменением формы органа и нарушением его симметричности. Но, несмотря на все эти симптомы, все равно очень важно делать рентген костей сломанного носа, ведь только таким образом можно определить точное место расположения патологического процесса и другие его особенности.
Часто переломы носа случаются в драках, а рентгены сломанных носов после этого проводятся для судебно-медицинской экспертизы. Очень важно провести рентгенологическое исследование, если удар по носу осуществлялся тупым предметом и был нанесен сбоку или если человек при падении сломал нос об плоскую твердую поверхность.
Еще одно показание для проведения рентгена носа – искривление его перегородки. Это очень распространенная патология, которая возникает у пациентов в результате нарушения внутриутробного развития или после переломов носа.
Искривление носа практически всегда сопровождается храпом и частыми простудами.
Помимо этого рентген носа может выполняться при:
- изменении структуры костной ткани в результате воспалительного процесса;
- обменных заболеваниях костей (остеопороз);
- опухолях или метастазах в костях или сосудах носа;
- наличии инородных тел в носу;
- рецидивирующих синуситах (воспалительные заболевания слизистой носовых пазух);
- инфекционных поражениях носа;
- нарушении проходимости воздуха.
Несмотря на то, что данная процедура является современной и безопасной, она имеет некоторые противопоказания. Среди таких можно выделить беременность (рентгеновские лучи могут оказывать негативное воздействие на плод), детский возраст до 14 лет и неадекватное поведение больного.
К относительным противопоказаниям к исследованию можно отнести наличие несъемных металлических протезов в ротовой полости. Это связано с тем, что металлические предметы отражают рентгеновские лучи и могут препятствовать качественной визуализации изображения.
Подготовка
Никакой особой подготовки рентгенография костей носа не требует. Тем не менее непосредственно перед выполнением процедуры нужно снять с себя любые металлические предметы, которые находятся близко возле носа (серьги, цепочки, съемные зубные протезы).
Ход процедуры
Перед процедурой больной оставляет некоторые свои вещи в специальной комнате. В ходе проведения исследования пациент может лежать или стоять, что зависит от типа оборудования, которое используется.
Во время процедуры на тело человека надевается специальный защитный фартук, в состав которого часто входит свинец. Он нужен для того, чтобы защитить тело пациента от рентгеновского излучения (как правило, он закрывает репродуктивные органы пациента).
В ходе исследования лаборант делает снимок носа минимум в трех проекциях (справа от носа, слева от него и прямо). Если делается рентген сломанного носа, то специалисты могут дополнительно сделать еще один снимок с носо-подбородочной стороны. Это нужно для того, чтобы увидеть место нахождения отломка кости.
Данное исследование не вызывает у человека абсолютно никаких неприятных или болевых ощущений и занимает всего несколько минут.
Результаты исследования, как правило, выдаются пациентам в течение получаса.
Что можно увидеть при исследовании
Благодаря получившемуся снимку врачи смогут увидеть структуру носовых костей, различные деформации и искривления, сдвиги фрагментов твердых тканей после перелома, а также оценить состояние хрящей, носовых ходов и пазух в костях лицевой части черепа.
При помощи рентгеновского снимка можно оценить контуры костей и таким образом увидеть, имеется ли у больного патология решетчатой кости. Данная патология, как правило, обнаруживается у 40-45% пациентов, получивших травму носа во время танцев, занятий спортом, драк, аварий и т.д.
На снимках можно хорошо рассмотреть переломы костей носа, а по косвенным признакам диагностировать воспалительное поражение носовых пазух.
С помощью рентгеновских снимков врачи могут обнаружить у больного инородные предметы в пазухах носа или носовой полости.
Если вам требуется сделать рентген костей носа, наша клинка – это именно то, что вам нужно. У нас работают только квалифицированные специалисты, имеется самое современное оборудование. Приходите к нам, и мы проведем вам рентген носа максимально качественно и безопасно по самой доступной цене.
Источник

УЗИ сканер RS80
Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
Введение
В оториноларингологических отделениях, занимающихся оказанием круглосуточной экстренной и неотложной помощи, пациенты с переломами костей носа (ПКН) составляют около 3 % [1], при этом ПКН являются наиболее часто встречающейся травмой лицевого скелета и ЛОР-органов [2]. Установление точного диагноза необходимо для экспертной оценки, выдачи достоверного заключения и определения тактики лечения.
Кроме клинического обследования, для уточнения диагноза во многих лечебных учреждениях имеется широкий арсенал диагностической аппаратуры (аппараты для рентгенографии, компьютерной томографии, МРТ, УЗИ и эндоскопического исследования). Рационально подобранный алгоритм диагностики приводит к своевременной постановке диагноза у пациента, адекватным и полноценным лечебным мероприятиям, что обеспечивает медицинскую, социальную и экономическую эффективность.
Цель исследования – оценить информативность методов диагностики переломов костей носа, разработать показания к ультразвуковому исследованию пациентов с ПКН.
Материал и методы
Клинически обследован 131 пациент с переломами костей носа, всем из них была выполнена рентгенография костей носа, 20 из них выполнена КТ. Проведено 100 УЗИ костей носа (20 здоровых добровольцев, 70 пациентов с ПКН и 10 пациентов со стойкими посттравматическими деформациями носа). Рентгенограммы костей носа выполнялись в боковых и прямой затылочно-подбородочной проекциях. КТ костей носа осуществлялась с помощью спирального компьютерного томографа в аксиальной, а в ряде случаев и коронарной проекции с шагом 5 мм, с последующей двухмерной реконструкцией. УЗИ костей носа проводилось с учетом описанных в литературе методик [3, 4] на современном ультразвуковом аппарате линейно-трапециевидным датчиком с длиной рабочей поверхности 40 мм и частотой 6-12 МГц в положении пациента лежа на спине. Датчик вначале устанавливали продольно (параллельно спинке носа) и поперечно на спинке носа, а затем продольно и поперечно на обоих скатах носа. Для придания конгруэнтности поверхности датчика и носа на кожу носа наносился гель.
Результаты и обсуждение
Во время клинического исследования при определении крепитации костных отломков, подвижности пирамиды носа, появлении или увеличении деформации наружного носа диагноз ПКН был поставлен лишь у 73 (55,3 %) пациентов. Однако при наличии деформации наружного носа, без клинически определяемой крепитации, подвижности костных отломков у 49 (37,12 %) человек необходимо было дифференцировать стойкую посттравматическую деформацию наружного носа от “свежего” ПКН с деформацией наружного носа. Для уточнения диагноза использовали инструментальное дообследование. С помощью боковых рентгенограмм костей носа удалось выявить перелом костей носа у 125 (95,42 %) из 131 пациента. У 6 (4,58 %) обследованных с клиническими признаками ПКН и деформацией наружного носа, когда происходило западение одного из скатов носа, на рентгенограммах в боковых проекциях перелом не был выявлен. Прямая затылочно-подбородочная проекция (Waters view) использовалась для оценки бокового смещения отломков или подтверждения признаков перелома, не диагностированного на боковых рентгенограммах. Так, из 8 пациентов прямая проекция выявила перелом лишь у 4 (50 %), со значительным смещением отломков. При небольшом смещении отломков из-за наложения костных структур перелом со смещением визуализировать не удалось. Проведен анализ КТ костей носа 20 пациентов с ПКН, у всех подтверждено наличие перелома.
Как альтернатива рентгенологическому методу использовалось УЗИ. По данным литературы, современные ультразвуковые аппараты дают возможность отобразить кости носа, их переломы и смещение и являются альтернативой рентгенологическим методам исследования [5-8]. Ультразвуковое сканирование занимает лидирующее положение среди лучевых методов диагностики, что обусловлено простотой, неинвазивностью и экономичностью сонографии, непродолжительностью данного исследования, отсутствием ионизирующего излучения [9].
При УЗИ 20 пациентов без переломов носа в анамнезе была определена нормальная ультразвуковая картина наружного носа (рис. 1). Кости носа визуализировались в виде непрерывной дугообразной гиперэхогенной линии, над которой располагалась гипоэхогенная зона с вкраплениями: жировая клетчатка и тонкий гиперэхогенный слой – кожа.
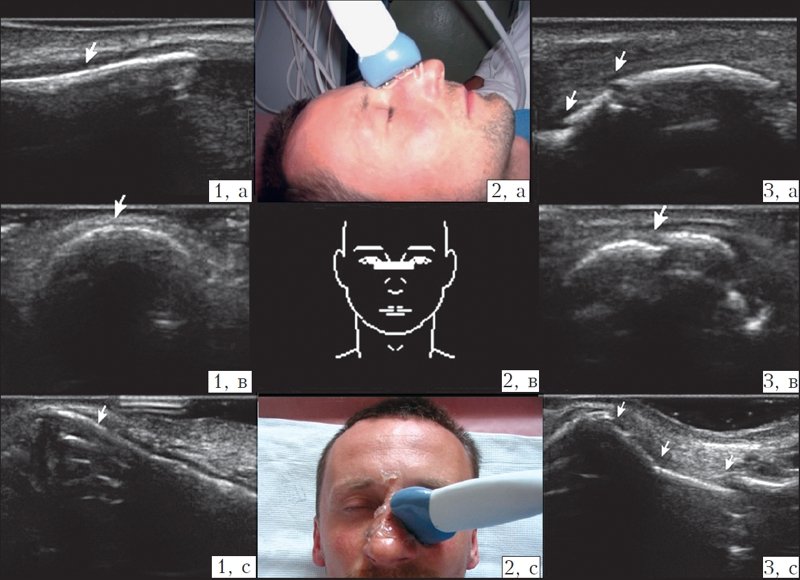
Рис. 1. Ультразвуковое исследование носа (норма и переломы).
1) Кости носа без признаков перелома (на кости носа указывает стрелка).
2) Расположение датчика при исследовании (2а, 2с – на фото, 2в – схематично).
3) Переломы костей носа (места перелома обозначены стрелкой); а – датчик расположен продольно на спинке носа; в – датчик расположен поперечно на спинке носа; с – датчик расположен поперечно на левом скате носа.
При ультразвуковом сканировании визуализировали места переломов, которые выглядели в виде анэхогенной полосы, нарушающей непрерывность гиперэхогенной линии костей носа, часто смещение отломков визуализировалось в виде ступеньки (рис. 1). Изображение в виде снимка фиксировали на мониторе и сохраняли в памяти компьютера, в дальнейшем оно могло быть распечатано на бумажном носителе. Сложности возникали при УЗИ пациентов с ПКН с повреждением кожных покровов носа, так как этот метод исследования является контактным, в отличие от рентгенографии, которую можно проводить с лейкопластырной или марлевой повязкой на носу. В таких случаях УЗИ проводилось после первичной хирургической обработки раны носа либо на датчик надевался латексный чехол, заполненный водой или гелем. Среди 70 исследованных пациентов с переломами костей носа при УЗИ удалось определить или подтвердить наличие перелома у 68 (97,14 %).
Для дифференциальной диагностики ПКН со стойкой посттравматической деформацией наружного носа провели 10 УЗИ пациентов с неправильно сросшимися переломами (рис. 2). При УЗИ отсутствовала четкая анэхогенная линия перелома, наблюдалось утолщение костей, окружение костей тканью пониженной эхогенности. В качестве иллюстрации приводим одно из наших клинических наблюдений.
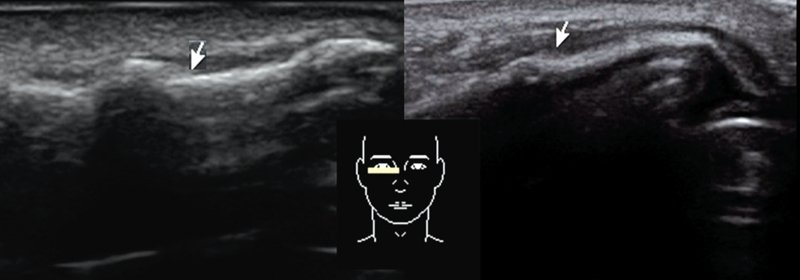
Рис. 2. УЗИ носа: стойкие посттравматические деформации носа. На места сросшихся переломов указывает стрелка, датчик стоит поперечно на правом скате носа.
Клиническое наблюдение
Пациент Б., 27 лет, был доставлен в приемное отделение УЗ ВОКБ бригадой скорой медицинской помощи после того, как несколько часов назад был избит, сознание не терял. У пациента были жалобы на боль в области носа, головную боль. Больной был осмотрен оториноларингологом и нейрохирургом. Установлено: выраженный отек мягких тканей наружного носа, больше в области правого ската носа, пирамида носа находится по средней линии, при пальпации неподвижна, болезненна, крепитации костных отломков не определяется. Сделаны рентгенограммы черепа в двух проекциях, рентгенограммы костей носа в боковых проекциях. Данных о переломе не получено. В связи с тем, что черепномозговая травма (ЧМТ) и ПКН во время осмотра и обследования не выявлены, пациенту был поставлен диагноз: “ушиб носа”. Рекомендовано дальнейшее наблюдение оториноларинголога и невролога в поликлинике по месту жительства.
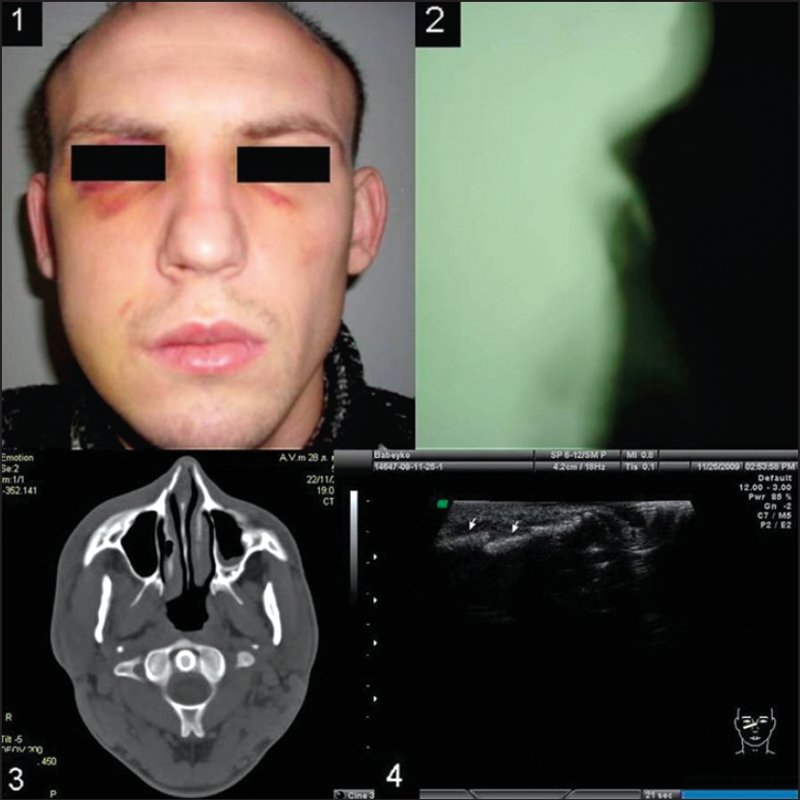
На следующий день пациент повторно обратился за помощью в связи с усилившимися головными болями. Была сделана КТ головного мозга и лицевого черепа. На КТ выявлен перелом костей носа в области правого бокового ската носа (рис. 3). Пациента госпитализировали в нейрохирургическое отделение с диагнозом: “закрытая черепномозговая травма, сотрясение головного мозга, перелом костей носа”. При проведении УЗИ костей носа ПКН был подтвержден, выявлено смещение – западение костей носа в области правого бокового ската. Так как отек мягких тканей носа уменьшился, стала определяться незначительная деформация наружного носа. Поставлен диагноз: “закрытый перелом костей носа с деформацией наружного носа”.

Рис. 3. Перелом костей носа в области правого бокового ската носа (клиническое наблюдение): 1 – фотография, 2 – боковая рентгенограмма, 3 – компьютерная томограмма, 4 – эхограмма.
На основании полученных данных предлагается алгоритм обследования пациентов при повреждении носа (рис. 4).

Рис. 4. Алгоритм обследования пациента при травме носа.
Выводы
- Большинство переломов костей носа выявляется с помощью инструментальных методов исследования, клинически удается поставить диагноз перелом костей носа лишь у 55,3 % пациентов.
- Боковую рентгенографию целесообразно использовать для скринингового обследования пациентов с травмами носа.
- УЗИ костей носа является более точным методом диагностики переломов костей носа в области боковых скатов носа по сравнению с рентгенографией, позволяет задокументировать боковое смещение отломков.
- КТ является наиболее точным методом исследования, незаменима для диагностики комбинированных переломов костей черепа.
Литература
- Семенов С.А. Особенности эпидемиологии переломов костей носа // Достижения фундаментальной, клинической медицины и фармации: материалы 65-й науч. сессии сотр. ун-та, Витебск, 24-25 марта 2010 г. / Вит. гос. мед. ун-т; редкол.: В.П. Дейкало [и др.]. Витебск, 2010. С. 65-67.
- Боймурадов Ш.А. Частота встречаемости переломов костей носа среди травм лица // Российская оториноларингология. 2006. N 4. С. 4-6.
- Еремина Н.В., Чернышенко И.О., Русецкий Ю.Ю. Диагностика и лечение переломов костей носа с использованием ультрасонографии // Российская оториноларингология. 2007. N 4. С. 73-79.
- Thiede O. Comparison of ultrasonography and conventional radiography in the diagnosis of nasal fractures // Arch. Otolaryngol. Neck Surg. 2005. V. 131 (5). P. 434-439.
- Еремина Н.В., Русецкий Ю.Ю., Чернышенко И.О. Диагностическая эффективность рентгенографии при переломах костей носа с позиции доказательной медицины // Российская оториноларингология. 2004. N 3. С. 33-36.
- Danter J. et al. Ultrasound imaging of nasal bone fractures with a 20-MHz ultrasound scanner // HNO. 1996. V. 44 (6). P. 324-328.
- Friedrich R.E., Heiland М., Bartel-Friedrich S. Potentials of ultrasound in the diagnosis of midfacial fractures // Clin Oral Investig. 2003. V. 7 (4). P. 226-229.
- Zagolski O., Strek P. Ultrasonography of the nose and paranasal sinuses // Pol Merkur Lekarski. 2007. V. 22 (127). P. 32-35.
- Чернышенко И.О. Оптимизация диагностики и лечения травматических повреждений костных структур носа: Автореф. дисс. … канд. мед. наук. Самара, 2005.

УЗИ сканер RS80
Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
Источник
