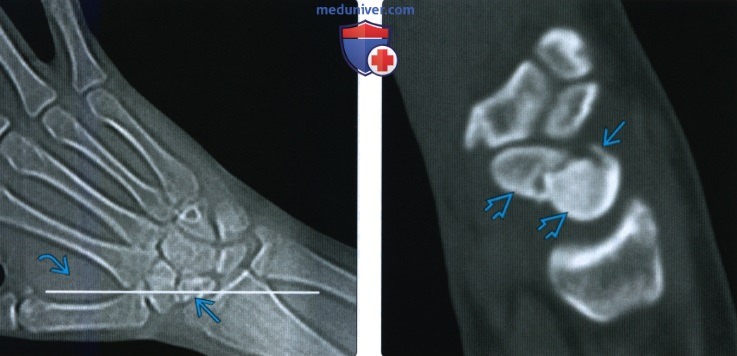
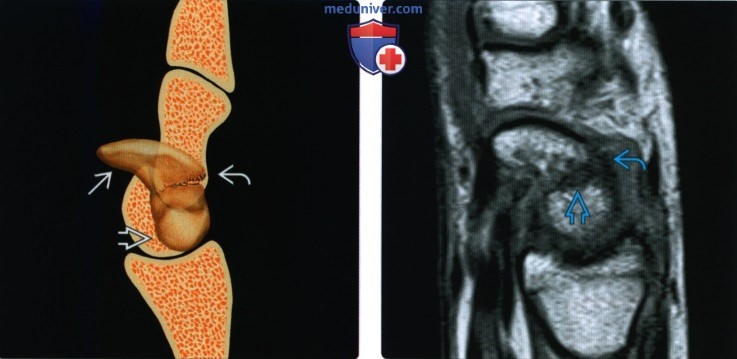
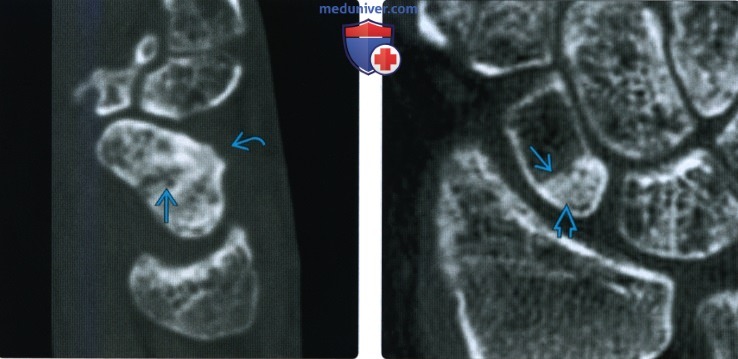
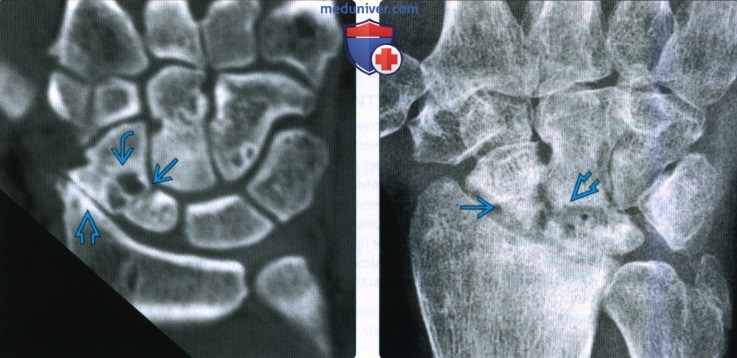
Рентгенограмма, КТ, МРТ после операции по поводу перелома ладьевидной костиа) Определения:
• Изолированные переломы встречаются редко; чаще встречается перелом с перилунарным переломом/вывихом б) Визуализация: 1. Общая характеристика:
• Локализация:
о Трехгранная кость:
– Наиболее часто: тыльный кортикальный слой
– Ладонный край или тело
о Полулунная кость:
– Наиболее часто: ладонный полюс
– Тыльный полюс, костно-хрящевой (отломок), сагиттальный или фронтальный перелом тела
о Кость-трапеция:
– Наиболее часто: вертикальный чрессуставной
– Ладонный медиальный (трапециевидный) край, поперечный, тыльная лучевая бугристость, оскольчатый
о Головчатая кость:
– Наиболее часто: поперечный перелом
– Поперечный перелом проксимального полюса, сагиттальный или фронтальный
о Крючковидная кость:
– Чаще: крючок (кончик, талия или основание)
– Тело: медиальная бугристость, сагиттальный, проксимальный полюс или тыльный фронтальный
о Гороховидная кость:
– Наиболее часто: поперечный
– Сагиттальный, вдавленный или оскольчатый гороховидно-трехгранный
о Трапециевидная кость:
– Тыльный край или тело
• Морфология:
о Отличается в зависимости от типа перелома 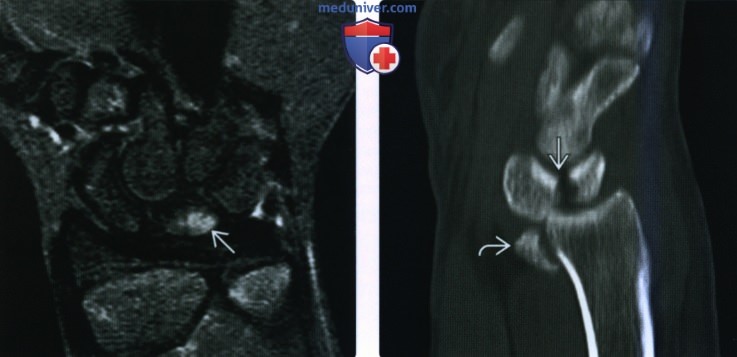
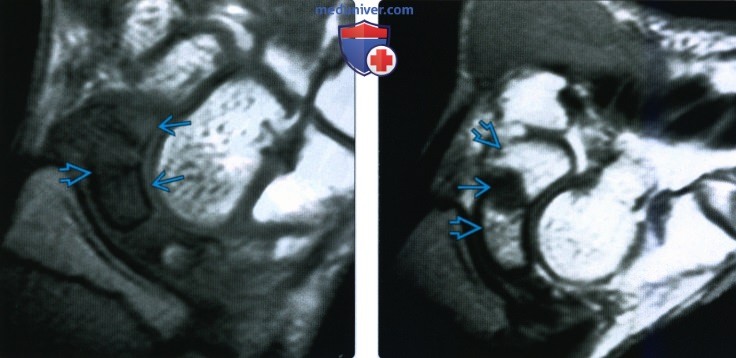
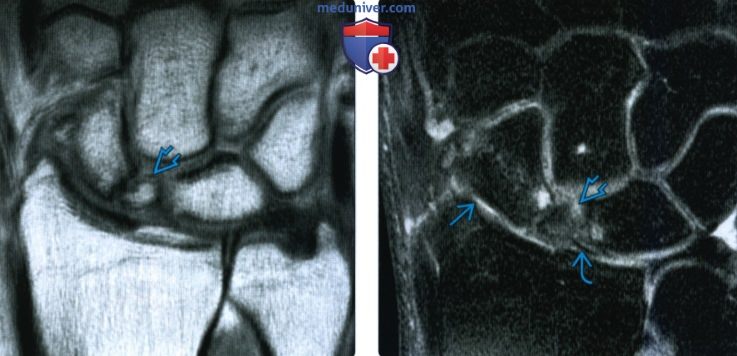
(Слева) На фронтальной МРТ в режим STIR определяется диффузный сигнал высокой интенсивности в проксимальной половине полулунной кости. Этот локальный ушиб является результатом прямого удара о ладонь у подростка 13 лет.
(Справа) На сагиттальной КТ кости с реформатированием определяется вертикальный перелом с раскалыванием полулунной кости вследствие осевого нагрузочного повреждения (падение на вытянутую руку). Переломы ладьевидной кости обычно очень сложно увидеть на рентгенограммах и поэтому они часто не диагностируются до реформатирования КТ или МРТ. Имеется отломок дистального эпиметафиза лучевой кости.
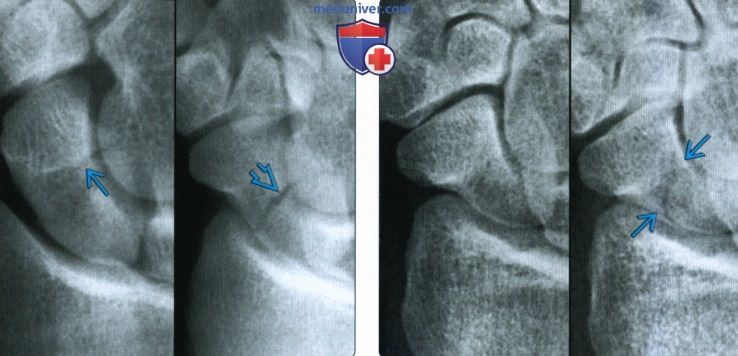
(Слева) На заднепередней рентгенограмме определяется внутрисуставной перелом латерального кортикального слоя кости-трапеции со смещением, переходящий на 1 -й запястно-пястный сустав. Это самый частый тип перелома трапециевидной кости.
(Справа) На осевой КТ кости, выполненной через стеклопластиковую лонгету, виден оскольчатый перелом кости-трапеции с сохранением бугорка. При оценке сложности переломов костей запястья на рентгенограммах часто возникают затруднения, поэтому КГ полезна при оценке перехода переломов на суставы.
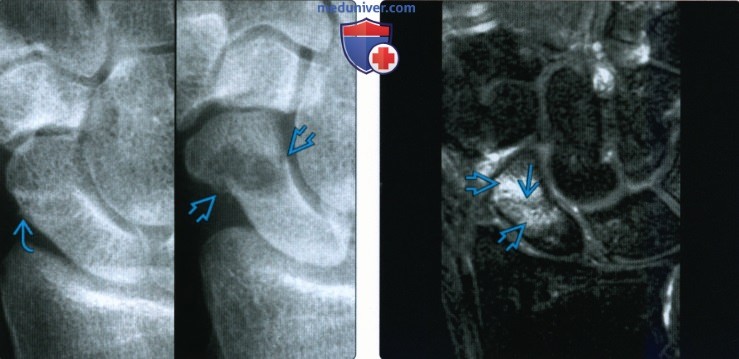
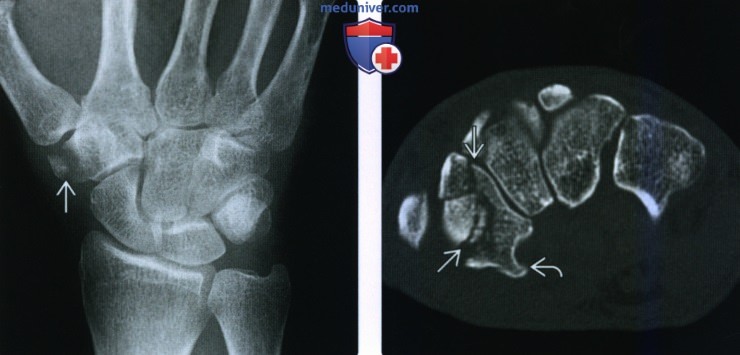
(Слева) На осевой МРТ PDВИ FS определяется перелом кончика бугорка кости-трапеции с окружающим отеком костного мозга и мягких тканей. Переломы в этой локализации встречаются редко и для их выявления необходимо выполнение КТ или МРТ. Обратите внимание на теносиновит влагалища сухожилий общего разгибателя пальцев.
(Справа) На фронтальной МРТ Т2ВИ FS определяется диффузный отек костного мозга в головчатой кости и в дистальном локтевом крае ладьевидной кости без различимого перелома. Этот молодой пациент упал на вытянутую руку.
2. Рентгенография после операции по поводу перелома ладьевидной кости: • Трехгранная кость:
о Перелом тыльного кортикального слоя лучше виден в боковой проекции
о Поперечный или вертикальный переломы лучше видны в заднепередней проекции
о Ассоциирован с перилунарными повреждениями • Полулунная кость:
о Разрыв кортикального слоя, смещение; двойная плотность кортикального слоя
о Малозаметный вследствие наложения смежных структур
о Малый отрывной перелом в местах прикрепления связок
о Ассоциирован с перилунарными повреждениями; разрывы ладьевидно-полулунной или полулунно-трехгранной связок; остеонекроз • Кость-трапеция:
о В проекции Бетта видна кость-трапеция без наложения других костей запястья:
– Предплечье и большой палец лежат плашмя на кассете с пронированной на 20° кистью
о Проекция запястного канала при ладонном отрыве
о Ассоциирован с переломами 1 -й пястной или ладьевидной кости • Головчатая кость:
о Часто без смещения
о Проксимальный отломок может быть ротирован на 90-180°; проксимальный кортикальный слой закруглен
о Ладьевидно-головчатый синдром:
– Перелом шейки головчатой кости с неправильной ротацией проксимального отломка + перелом талии ладьевидной кости
о Ассоциирован с перилунарными повреждениями; переломовывих З-й/4-й запястно-пястного сустава, остеонекроз проксимального полюса • Головчатая кость:
о Полусупинированная косая проекция, проекция запястного канала для исследования
о Перелом крючка: возможно разрыв 4-го/5-го запястно-пястного сустава
о Перелом ассоциирован с перилунарными повреждениями, переломами 4-й/5-й пястных костей, отрывом медиального края кости-трапеции; остеонекрозом проксимального полюса или крючка крючковидной кости • Гороховидная кость:
о Супинированная косая проекция, проекция запястного канала для исследования
о Костно-хрящевой отломок в гороховидно-трехгранном суставе свидетельствует о вдавленном повреждении
о Оссификация последней кости запястья; может быть несколько центров оссификации
о Перелом ассоциирован с другими повреждениями верхней конечности и поэтому может быть пропущен; редко встречается остеонекроз • Трапециевидная кость:
о Изолированный перелом встречается редко; затенен на стандартных рентгенограммах
о Перелом ассоциирован с переломовывихом 2-й пястной кости 3. КТ после операции по поводу перелома ладьевидной кости:
• Тонкослойная КТ с реформатированием полезна при визуализации скрытого перелома, особенно, отрыва костного отростка или отрывного перелома
• КТ очень чувствительная и специфична; следует провести в случае высокого индекса клинического подозрения и при нормальных рентгенограммах 4. МРТ после операции по поводу перелома ладьевидной кости:
• МРТ Т1ВИ: ↓ сигнала от линии перелома; может быть малозаметным, затененным окружающим отеком
• Чувствительные к жидкости последовательности: неровность кортикального слоя, прерывистая линия перелома может быть затенена окружающим отеком:
о Ушиб костного мозга: диффузный ↑ сигнал без прерывистой линии перелома и разрыва кортикального слоя
• Малый отрывной перелом: отломок часто не виден;
о повреждении свидетельствует окружающий отек
• Позволяет выявить скрытые переломы, ассоциированный вывих, повреждение связки, сухожилия или нерва:
о Изучают локтевой нерв и ищут перелом гороховидной или крючковидной костей 5. Сцинтиграфия:
• При сканировании кости может быть виден очаг накопления 6. Рекомендации по визуализации:
• Лучший метод визуализации:
о Стандартная заднепередняя, боковая, косая рентгенография
о В случае обоснованных клинических подозрений выполняют исследования в специальных проекциях
• Рекомендация по протоколу:
о Следует сразу же провести КТ в случае ↑ клинического подозрения и (-) рентгенограммах
о При скрытом повреждении рассматривают необходимость выполнения МРТ или сцинтиографии 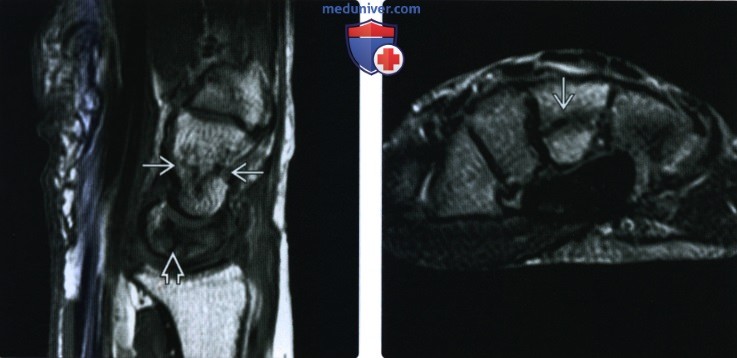
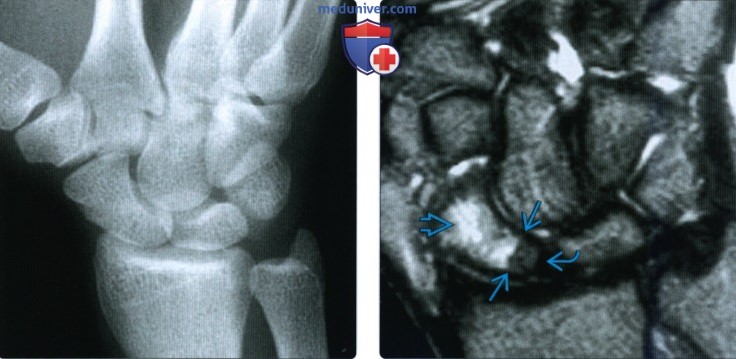
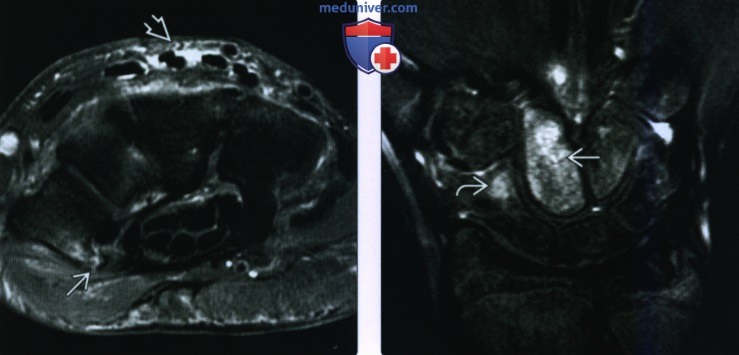
(Слева) На сагиттальной МРТ Т1ВИ определяется извитой поперечный перелом талии головчатой кости. Пациент жаловался на боль в запястье в течение нескольких недель после ДТП. Перелом не был заметен на рентгенограммах. Кроме того, имеется перелом полулунной кости.
(Справа) На осевой МРТ Т2ВИ виден фронтальный перелом головчатой кости. Этот внутрисуставной перелом без смещения произошел в результате падения на кисть в положении легкого переразгибания. Пациент жаловался на постоянную боль без изменений на рентгенограммах.
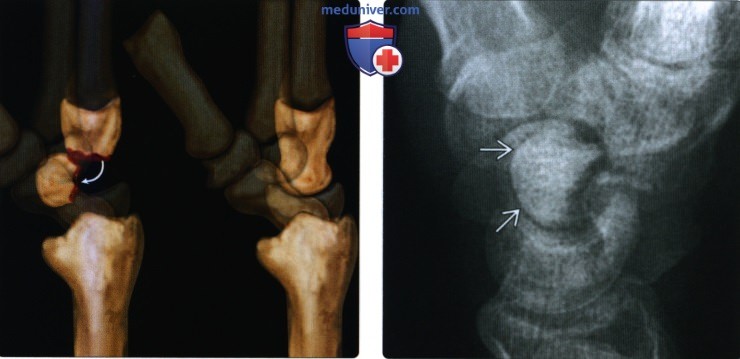
(Слева) На рисунке показан перелом головчатой кости (слева) с ротацией проксимального отломка на 90°. Отломок может быть ротирован до 180°. Переломы головчатой кости сложно увидеть на рентгенограммах вследствие наложения костей. Показано сравнение с нормой (справа).
(Справа) На боковой рентгенограмме определяется перелом талии головчатой кости, типичная локализация перелома головчатой кости. Проксимальной отломок перелома ротирован на 90°; видно, что проксимальный кортикальный слой направлен в ладонную сторону.
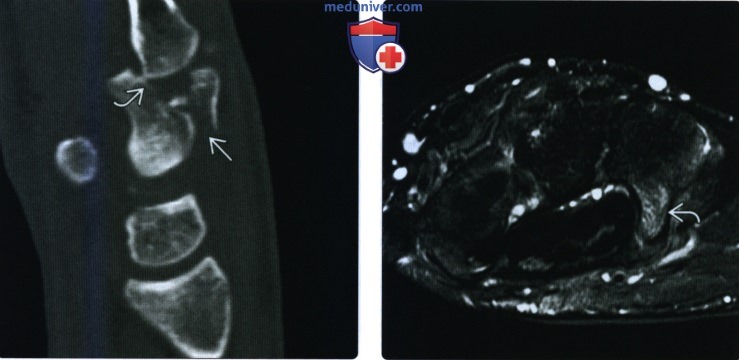
(Слева) На сагиттальной КТ кости с реформатированием определяется оскольчатый внутрисуставной перелом тыльной половины головчатой кости в результате множественной травмы при ДТП. Основание 4-й пястной кости вдавлено в дисталь -ную суставную поверхность головчатой кости, а запястно-пястный сустав разрушен.
(Справа) На осевой МРТ PDBИ FS определяется отек костного мозга в крючке крючковидной кости. Отчетливая линия перелома отсутствует. Этот пациент является бейсболистом колледжа с жалобами на боль при отклонении в локтевую сторону запястья во время удара битой. Боль исчезала в покое.
в) Дифференциальная диагностика после операции по поводу перелома ладьевидной кости: 1. Переломовывих пястной кости:
• Изучают запястные дуги в передне-задней проекции и сопоставление суставных поверхностей оси лучевой кости/полулунной кости/головчатой кости в боковых проекциях 2. Дополнительные центры оссификации:
• Мелкая кость имеет округлую форму и покрыта выраженным кортикальным слоем г) Патология. Общая характеристика:
• Этиология:
о Осевая нагрузка на запястье в положении тыльного сгибания:
– Падение на вытянутую руку; дорожно-транспортное происшествие или занятие спортом
о Трехгранная кость:
– Тыльный кортикальный слой:
Отрыв костного отростка в результате прямого давления шиловидным отростком локтевой кости или крючковидной кости при переразгибании
Отрыв объединенной тыльной межзапястной и/или лу-четрехгранной связок
– Ладонный перелом: отрыв локтетрехгранной или полулун-но-трехгранной связок
– Перелом тела: виден при перилунарном переломовывихе
о Полулунная кость:
– Ладонный полюс: отрыв полулунно-трехгранной связки с повреждением при переразгибании
– Тыльный полюс: сдвигающее повреждение или отрыв ладьевидно-полулунной связки
– Костно-хрящевой (отрыв костного отростка) перелом: сдвигающее повреждение в результате вывиха/подвывиха полулунной кости
– Сагиттальный перелом тела: сдвигающий перелом в результате переломовывиха лучезапястного сустава
– Фронтальный перелом тела: отрыв короткой лучелоктевой связки с повреждением при переразгибании
о Кость-трапеция:
– Вертикальный чрессуставной: осевая нагрузка на приведенную 1-ю пястную кость
– Ладонный медиальный (трапециевидный) край: отрыв поперечной запястной связки или прямой удар
– Поперечная или тыльная лучевая бугристость: сдвигающее повреждение
– Оскольчатый: высокоэнергетическое повреждение
о Головчатая кость:
– Поперечный перелом тела или проксимального полюса: тыльное сгибание
– Сагиттальный или фронтальный: осевая нагрузка и/или переразгибание
о Крючковидная кость: наблюдаются у гольфистов, теннисистов, игроков в сквош:
– Переломы крючка: прямой удар, отрыв локтевого сгибателя запястья и/или поперечной связки запястья
– Переломы тела: прямой удар локтевой кости, повреждение раздавливанием
– Тыльный: переломовывих 4-го и/или 5-го запястно-пястного сустава (удар кулаком)
о Гороховидная кость:
– Поперечный: прямое давление или усиленное сокращение локтевого сгибателя запястья при ударе ладонью о землю
– Сагиттальный или оскольчатый: прямое давление или давление на гороховидную и трехгранную кости
о Трапециевидная кость:
– Тыльный край или тело: осевое давление вдоль 2-й пястной кости 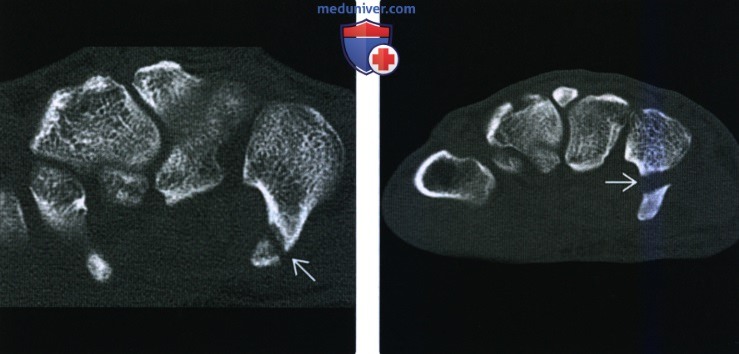
(Слева) На осевой КТ кости определяется острый перелом дистального конца крючка крючковидной кости. Этот мелкий дистальной отломок подвержен риску остеонекроза, поскольку кровоснабжение дистального конца крючка крючковидной кости несколько снижено.
(Справа) На осевой КТ кости определяется длительно несрастающийся перелом крючка крючковидной кости В. Края перелома склеротические. Результирующий подвижный отломок может сдавливать локтевой нерв или сосуды; у этого пациента развилась нейропатия локтевого нерва, которая прошла после удаления отломка.
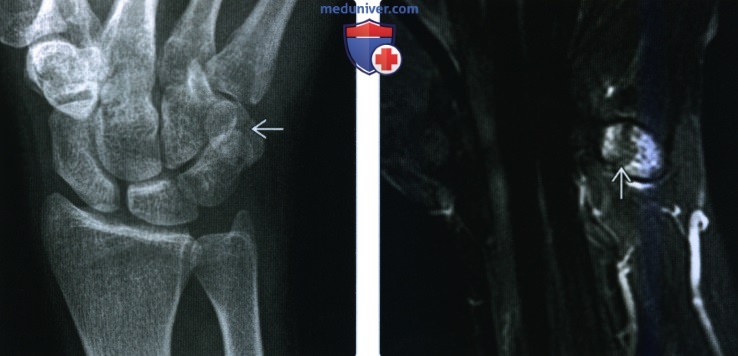
(Слева) На косой рентгенограмме определяется поперечный перелом гороховидной кости. Переломы гороховидной кости часто малозаметные или невидимы на рентгенограммах и поэтому у пациентов с болью по локтевому краю запястья необходимо тщательно изучить эту кость.
(Справа) На фронтальной МРТ в режим STIR виден сагиттальной ориентированный перелом гороховидной кости. Перелом окружен отеком костного мозга. Большинство переломов гороховидной кости ориентированы поперечно; вертикальные переломы обычно вызваны повреждением в результате прямого удара.
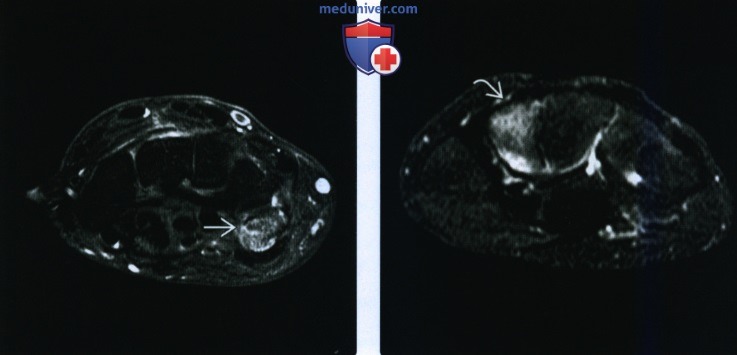
(Слева) На осевой МРТ PDВИ FS определяется поперечный перелом гороховидной кости с окружающим отеком костного мозга. Этот перелом, как многие переломы гороховидной кости, не был заметен на рентгенограммах. Этот пациент был игроком в гольф, и жаловался на боль по локтевому краю запястья при ударе по мячу.
(Справа) На осевой МРТ в режиме STIR определяется диффузный сигнал высокой интенсивности в трапециевидной кости. Отчетливый перелом кортикального слоя отсутствует. Этот ушиб костного мозга произошел после сдавливания второго пальца о трапециевидную кость во время падения.
д) Клинические особенности: 1. Проявления:
• Типичные признаки/симптомы:
о Локальная болезненность
о Отек мягких тканей
о Слабость хвата
• Другие признаки/симптомы:
о Крючок крючковидной кости или гороховидная кость
– Боль при сопротивлении сгибанию 5-го пальца
– Парестезия 4-го и 5-го пальцев 2. Демография:
• Возраст:
о Молодые спортсмены, пожилые пациенты с остеопорозом
• Пол:
о Молодые мужчины; пожилые женщины
• Эпидемиология:
о Перелом кости запястья 14% от всех переломов кисти
о Частота переломов запястья, изолированного или множественных (n = 6390):
– Ладьевидная кость (79%), трехгранная кость (13%), полулунная кость (3,9%), кость-трапеция (2,5%), головчатая кость (1,9%), крючковидная кость (1,7%), гороховидная кость (1,3%), трапециевидная кость (0,2%) 3. Течение и прогноз:
• Как правило, хорошо срастается при иммобилизации
• Повышенный риск остеонекроза: полулунная кость, гороховидная кость, головчатая кость, крючок крючковидной кости
• Повышенный риск несрастания: шейка головчатой кости; крючок или кончик крючковидной кости; поперечный перелом гороховидной кости
• У внутрисуставных переломов запястно-пястных суставов ↑ риск развития раннего остеоартроза 4. Лечение:
• Обычно достаточно иммобилизации (гипсовая лонгета/шина)
• Открытая репозиция с внутренней фиксацией при любом переломе с сопутствующим переломовывихом запястья или открытом повреждении
• Открытая репозиция с внутренней фиксацией при переломе ладонного полюса полулунной кости, внутрисуставном переломе кости-трапеции, большом перелом трапециевидной кости, головчатой кости со смещением или внутрисуставном переломе тела крючковидной кости
• Резекция отломков перелома с клиническими проявлениями: трехгранная кость, гороховидная кость, крючок крючковидной кости е) Диагностическая памятка: 1. Следует учесть:
• Только рентгенография, вероятно, не позволяет правильно оценить количество/степень переломов запястья
• КТ выявляет незначительные и малые переломы; необходимость в изменении консервативного лечения может не возникнуть 2. Советы по интерпретации изображений:
• При выявлении перелома кости запястья ищут скрытые повреждения
• Следует с осторожностью относиться к результатам исследования; изолированные переломы запястья встречаются редко
• Для подтверждения малых отломков перелома требуется сагиттальная и фронтальная КТ с реформатированием
• При МРТ можно обнаружить отек, однако отломки могут быть слишком маленькими, чтобы их заметить ж) Список использованной литературы:
1. Bald A et al: Wrist fractures: sensitivity of radiography, prevalence, and patterns in MDCT. Emerg Radiol. 22(3):251-6, 2014
2. O’Shea К et al: Fractures of the hamate and pisiform bones. Hand Clin. 28(3):287-300, viii, 2012
3. Papp S: Carpal bone fractures. Hand Clin. 26(1):119-27, 2010 – Также рекомендуем “Признаки вывиха запястья” Редактор: Искандер Милевски. Дата публикации: 17.10.2020 Оглавление темы “Лучевая диагностика травм.”: - Рентгенограмма, КТ, МРТ после операции по поводу перелома ладьевидной кости
- Признаки вывиха запястья
- Рентгенограмма, КТ, МРТ при вывихе запястья
- Признаки синдрома сдавливания запястья
- Рентгенограмма, КТ, МРТ при синдроме сдавливания запястья
- Признаки локтевого импиджмент-синдрома
- Рентгенограмма, КТ, МРТ при локтевом импиджмент-синдроме
- Признаки перелома и вывиха пястной кости
- Рентгенограмма, КТ, МРТ при переломе и вывихе пястной кости
- Признаки перелома и вывиха пальца кисти
|