Рентгенограмма при переломе дистального эпиметафиза лучевой кости (переломе луча в типичном месте)а) Терминология: 1. Синонимы:
• Перелом Коллиса, перелом Смита, перелом Бартона, обратный перелом Бартона, перелом водителя, перелом Хатчинсона 2. Определения:
• Перелом Коллиса: поперечный перелом через метафиз с тыльным угловым отклонением и смещением
• Перелом Смита: (обратный перелом Коллиса): поперечный перелом через метафиз с ладонным угловым отклонением и смещением
• Перелом Бартона: тыльный краевой внутрисуставной перелом
• Обратный перелом Бартона: ладонный краевой внутрисуставной перелом
• Перелом водителя (Хатчинсона): косой внутрисуставной перелом шиловидного отростка лучевой кости
• Полулунный нагрузочный перелом вдавленный перелом полулунной ямки
• Сложный внутрисуставной перелом: обычно три внутрисуставных отломка, часто с угловым отклонением
• Травматический остеолиз: неравномерный лизис дистального метафиза, прилежащего к ростковой пластинке 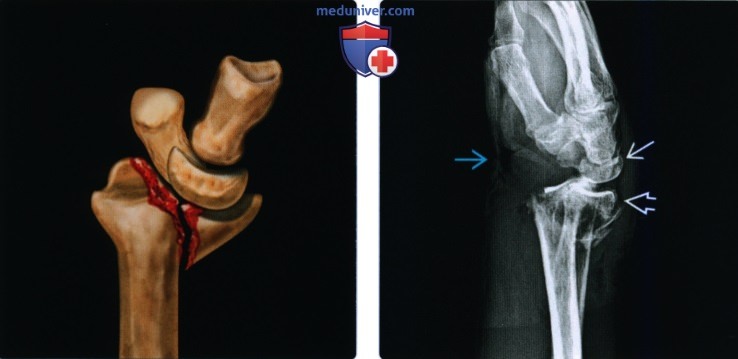
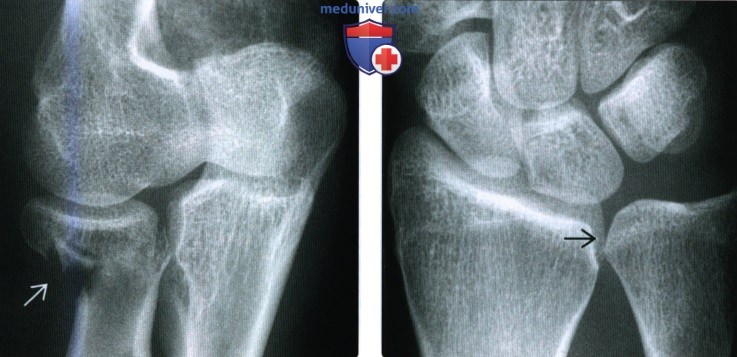
(Слева) На рисунке показан классический перелом Бартона с внутрисуставным тыльным краевым переломом дистального эпиметафиза лучевой кости. Обратите внимание, что запястные кости смещаются дорсально и проксимально с отломком перелома и больше не совпадают с осью диафиза лучевой кости.
(Справа) На боковой рентгенограмме у женщины 63 лет определяется перелом Бартона. Сдвигающее повреждение приводит к тыльному смещению дистального отломка, причем кости запястья сохраняют анатомическое взаимоотношение с отломком перелома. Это открытый перелом с воздухом в мягких тканях.
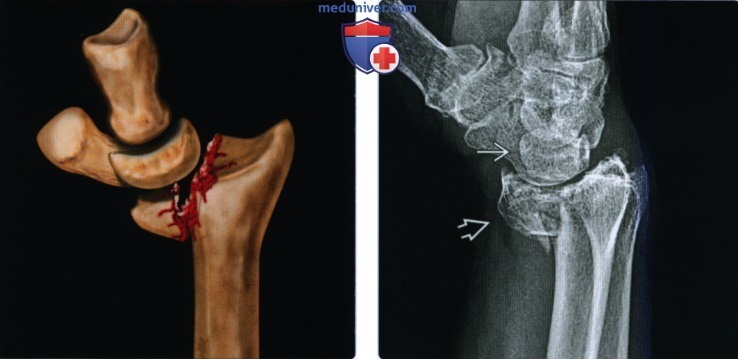
(Слева) На рисунке определяется обратный перелом Бартона (ладонного края). Внутрисуставной перелом располагается на ладонной стороне, а отломок смещен в ладонную и проксимальную сторону. Кости запястья перемещаются вместе с отломком, что характерно для перелома Бартона.
(Справа) На боковой рентгенограмме виден внутрисуставной обратный перелом Бартона с ладонным смещением краевого отломка . Этот оскольчатый перелом слегка смещен вниз. Кости запястья сопоставлены с отломком перелома.
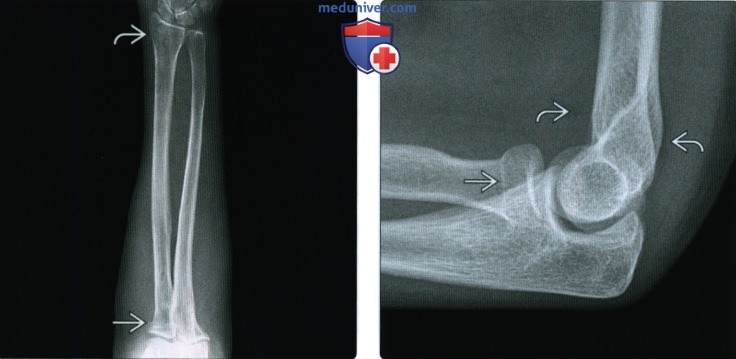
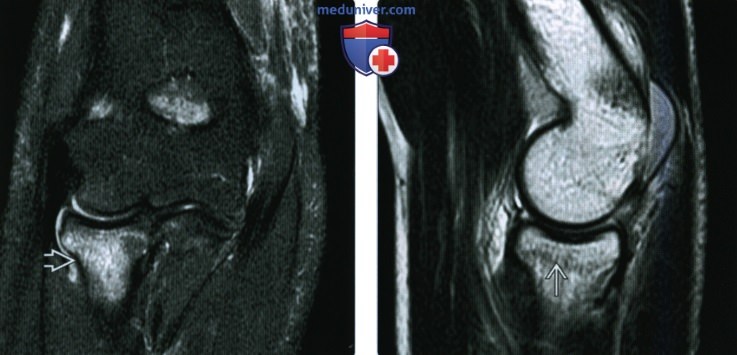
(Слева) На заднепередней рентгенограмме определяется перелом Хатчинсона (перелом водителя) у пациента 37 лет. Края перелома несколько нечеткие, поскольку это подострый перелом. Кроме того, имеется едва заметный отрыв шиловидного отростка локтевой костив.
(Справа) На фронтальной МРТ Т1В И виден косой внутрисуставной перелом Хатчинсона (водителя), пересекающий основание шиловидного отростка лучевой кости. Сопутствующее повреждение ладьевидно-полулунной связки приводит к увеличению ладьевидно-полулунного промежутка.
б) Визуализация: 1. Рентгенография при переломе луча в типичном месте: • Перелом Коллиса:
о Поперечный перелом дистального метафиза лучевой кости
о Тыльное угловое отклонение крупного дистального отломка (возврат к нормальному ладонному наклону дистального конца лучевой кости)
о Сочетается с диффузным остеопорозом • Перелом Смита (обратный перелом Коллиса):
о Поперечный перелом дистального метафиза лучевой кости
о Ладонное угловое отклонение крупного дистального отломка (увеличение нормального ладонного наклона)
о Плотность костей обычно нормальная • Перелом Бартона:
о Внутрисуставной перелом края лучевой кости
о Может быть тыльным или ладонным (обратный перелом Бартона)
о Фрагмент лучевой кости и кости запястья смещаются вместе как одно целое
о Нестабильный перелом • Перелом водителя (Хатчинсона):
о Косой внутрисуставной перелом шиловидного отростка лучевой кости
о Отломок часто сочетается со смещением запястья; проверяют запястные дуги
о Может сочетаться с отрывом/повреждением лучезапястной связки • Полулунный нагрузочный перелом:
о Оскольчатый внутрисуставной перелом дистального эпиметафиза лучевой кости:
– Возникает в результате прямого давления запястья на дистальный эпиметафиз лучевой кости
о Легкий разрыв первой и второй запястных дуг • Перелом Салтера-Харриса: о II тип самый частый:
– В заднепередней проекции часто не находят изменений, поскольку ростковая пластинка смещена, но не повреждена
– В латеральной проекции видно смещение эпифиза, а также ассоциированный отломок метафиза • Симптом жировой подушки квадратного пронатора:
о Смещение/уменьшение жировой клетчатки между пронатором и сгибателем пальцев кпереди
о Ненадежный показатель наличия или отсутствия перелома 2. Рекомендации по визуализации:
• Лучший метод визуализации:
о Рентгенография запястья в 3 проекциях: заднепередняя, боковая, пронированная косая
о КТ, если требуется дальнейшее определение смещения/углового отклонения перелома
о МРТ, если требуется оценка мягких тканей 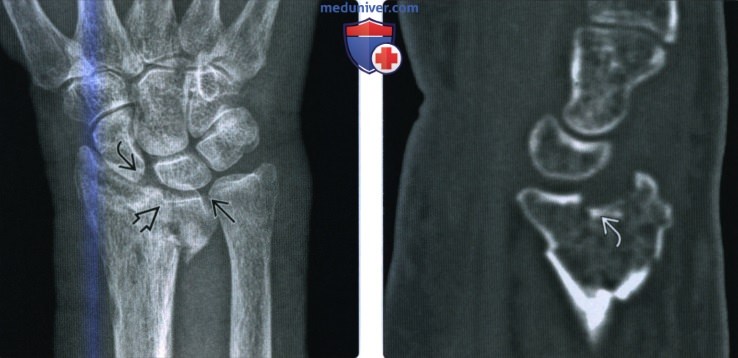
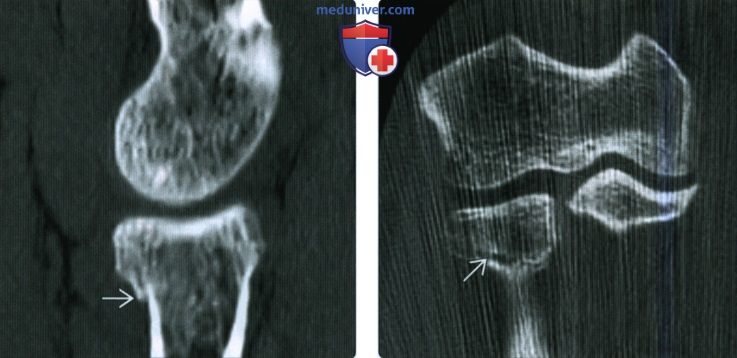
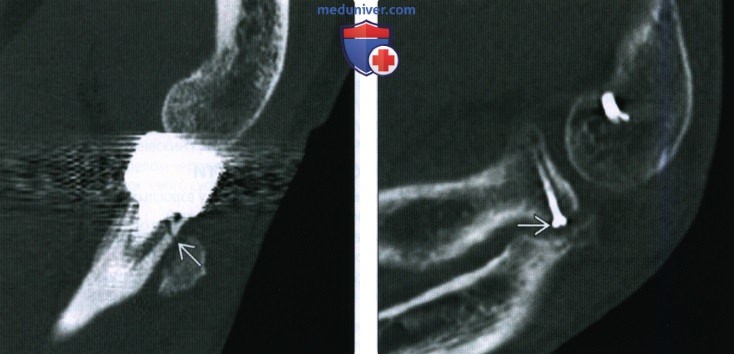
(Слева) На заднепередней рентгенограмме определяется подострый внутрисуставной перелом дистального эпиметафиза лучевой кости со значительным западением полулунной ямки. Этот полулунный нагрузочный перелом возникает в результате осевой нагрузки с ударением полулунной кости о дистальный эпиметафиз лучевой кости в полулунной ямке. Укорочение лучевой кости и возможный разрыв ладьевидно-полулунной связки являются показателями плохого прогноза.
(Справа) На сагиттальной КТ с реформатированием видно значительное раздробление и за падение на 3 мм суставной поверхности полулунной ямки в результате сдавливания полулунной костью (нагрузочный полулунный перелом).
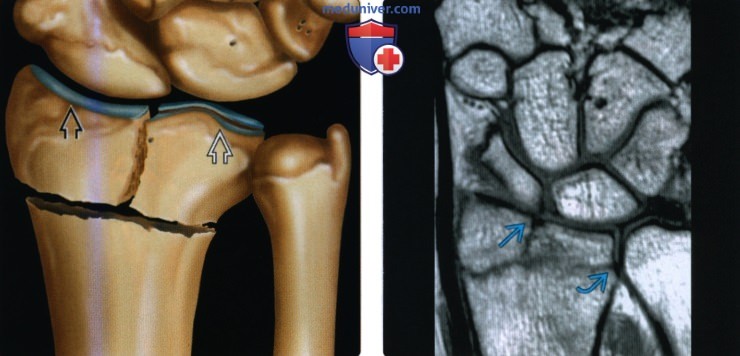
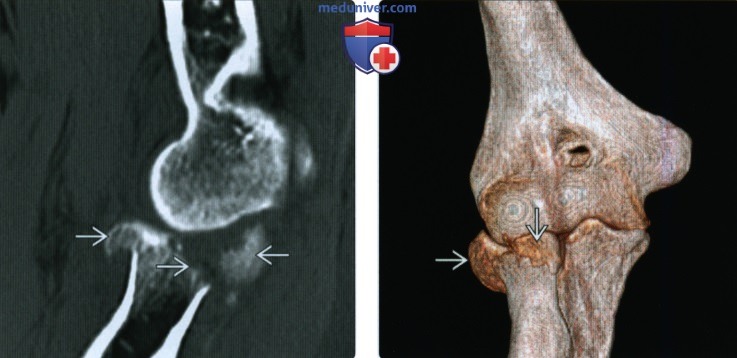
(Слева) На фронтальном рисунке показан внутрисуставной переход нагрузочного полулунного перелома дистального эпиметафиза лучевой кости в лучезапястный сустав, разделяющий ладьевидную ямку от полулунной ямки.
(Справа) На фронтальной MPT Т2 ВИ виден нагрузочный полулунный поперечный перелом дистального метафиза лучевой кости с внутрисуставным продолжением в лучезапястный и дистальный лучелоктевой суставы. Отломки не опустились, а суставные поверхности ладьевидной и полулунной ямок интактны.
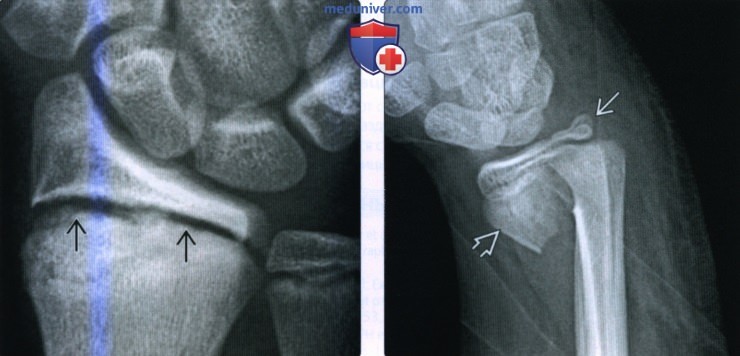
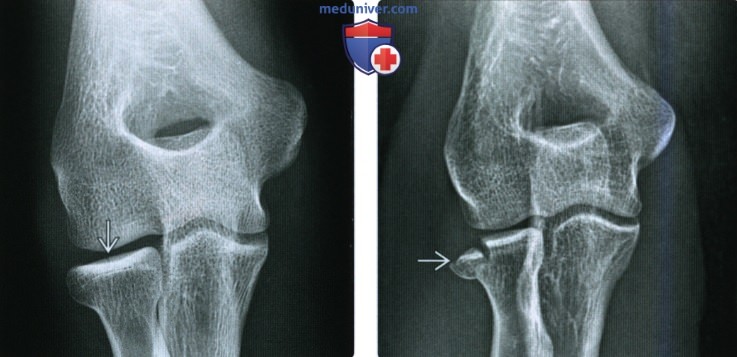
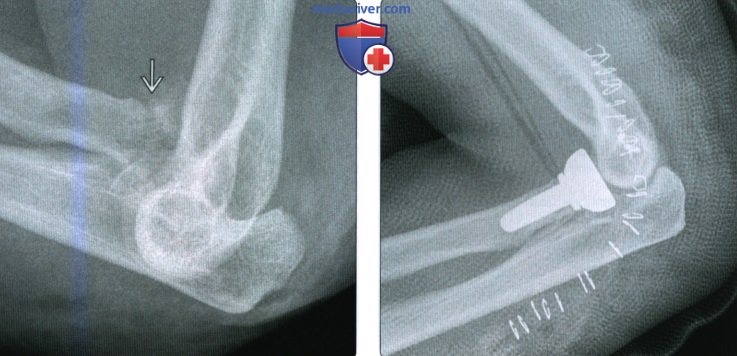
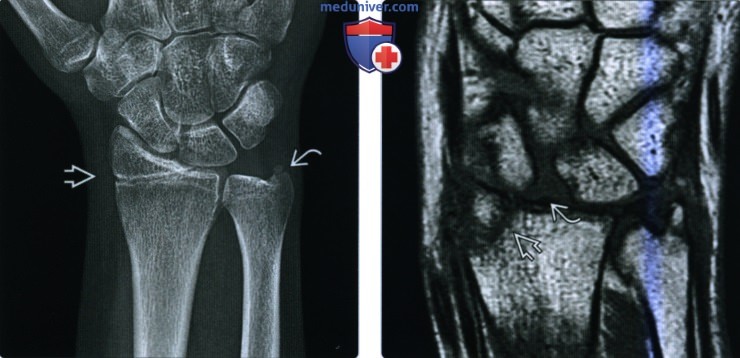
(Слева) На заднепередней рентгенограмме определяется резорбция дистальною метафиза лучевой кости у гимнаста подросткового возраста. Рентгенологическая картина свидетельствует о рахите, но на этом снимке также можно видеть хроническое повреждение Салтера-Харриса I, связанное со значительным многократным давлением.
(Справа) На боковой рентгенограмме определяется перелом Салтера-Харриса II типа у девятилетнего мальчика, упавшею с игровою комплекса. Перелом проходит через зону роста, выходя через метафиз. Благодаря этому эпифиз, связанный с крупным отломком метафиза, остается интактным.
в) Патология: 1. Общая характеристика:
• Этиология:
о Падение на вытянутую руку может привести к различным видам переломов и переломовывихов о Наиболее частый вид повреждения при падении на вытянутую руку связан с возрастом пациента:
– 4-10 лет: перелом дистального метафиза лучевой кости и поперечный перелом дистального метафиза локтевой кости, часто неполный
– 11-16 лет: дистальный конец лучевой кости, обычно II тип Салтера-Харриса
– 17-40 лет: ладьевидная кость ± трехгранная кость
– >40 лет: перелом Коллиса
о Типы переломов дистального эпиметафиза лучевой кости представляют собой разнообразные повреждения в зависимости от:
– Направления 3D нагрузки
– Величины и продолжительности силы
– Положения кисти и запястья при травме
– Биомеханических свойств пораженных связок/костей
о Перелом Коллиса:
– Из-за остеопороза кость становится восприимчивой к перелому
– Низкоэнергетическое падение на вытянутую руку в положении тыльного сгибания кисти
– Механизм сгиба:
Разрыв при растяжении губчатой метафизарной кости на ладонной стороне и разрушение при сжатии на тыльной стороне
– Отрыв шиловидного отростка локтевой кости треугольным фиброзно-хрящевым комплексом у 60% пациентов
о Перелом Смита:
– Редкий в связи с необычным механизмом, который приводит к перелому: падение на заднюю поверхность согнутого запястья
о Перелом Бартона/обратный перелом Бартона:
– Механизм сдвига
– Низкоэнергетическое повреждение
о Перелом водителя (Хатчинсона):
– Механизм прямого удара
– Низко- или высокоэнергетическое повреждение
о Полулунный нагрузочный перелом:
– Компрессионный механизм
– Низко- или высокоэнергетическое повреждение
о Сложный перелом дистального эпиметафиза лучевой кости:
– Механизм высокоэнергетической осевой компрессии
– Сила передается через полулунную (или ладьевидную) кость на суставную поверхность дистального эпиметафиза лучевой кости
– Могут быть ассоциированные повреждения мягких тканей и разрыв дистального лучелоктевого сустава
• Сопутствующие патологические изменения:
о Перелом Коллиса: сочетается с переломами шейки плечевой и бедренной костей 2. Стадирование, градации и классификация перелома луча в типичном месте:
• Авторы многих опубликованных классификаций:
о Признают сильные и слабые стороны каждой системы
• Классификации переломов:
о Узнают по ссылкам на хирургов 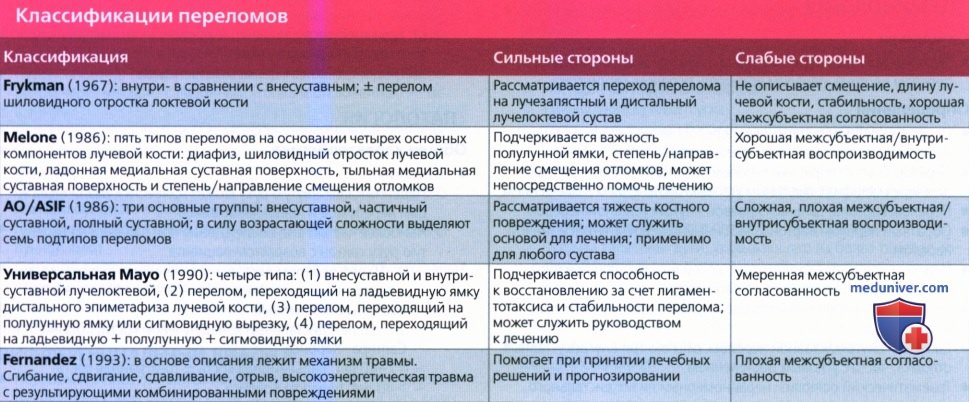
г) Клинические особенности: 1. Проявления:
• Типичные признаки/симптомы:
о Деформация после падения на вытянутую руку
о Боль и припухлость 2. Демография:
• Возраст:
о Перелом Коллиса: >40 лет
о Переломы Салтера-Харриса: 11-16 лет
• Пол:
о Перелом Коллиса: М<Ж; другие не имеют особенностей, связанных с полом
• Эпидемиология:
о Перелом дистального эпиметафиза лучевой кости относится к самым частым переломам (15-18% от всех переломов, которые встречаются в острых случаях)
о Переломы Коллиса особенно часто встречаются у пожилых женщин с остеопорозом
о 44% переломов Салтера-Харриса встречаются в дистальном эпиметафизе лучевой кости 3. Течение и прогноз:
• Исход зависит от анатомического сопоставления
• Неанатомическое сопоставление может привести к:
о Уменьшению силы хвата кисти
о Уменьшению объема движений
о Укорочению лучевой кости, которое создает относительное положительное локтевое отклонение, сочетается со сдавливанием костей запястья
о Вторичному остеоартриту
• Может осложниться комплексным локальным болевым синдромом 4. Лечение:
• Основная цель: восстановить околоанатомическое сопоставление:
о Локтевое отклонение: лучевая кость в норме на 0-2 мм длиннее, чем локтевая кость
о Лучевое отклонение: лучевая суставная поверхность в норме находится под углом 20-25° по отношению к локтевой кости
о Ладонный наклон: лучевая суставная поверхность в норме наклонена на 10-12° по направлению к ладони
о Полулунная кость должна соединяться концентрически с лучевой суставной поверхностью
• Репонируют и иммобилизуют с помощью лонгеты:
о Делают повторный снимок через 1 -2 недели для подтверждения стабильности репозиции
• Если репозиция не анатомическая, рассматривают открытую репозицию с внутренней фиксацией:
о Уменьшение длины лучевой кости относительно локтевой кости (>3 мм)
о Суставной диастаз отломков перелома (>2 мм сочетается с остеоартритом)
о Уменьшение приемлемого ладонного наклона или лучевого отклонения 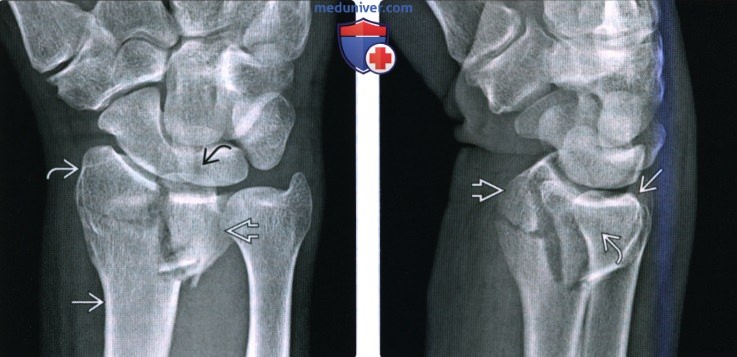
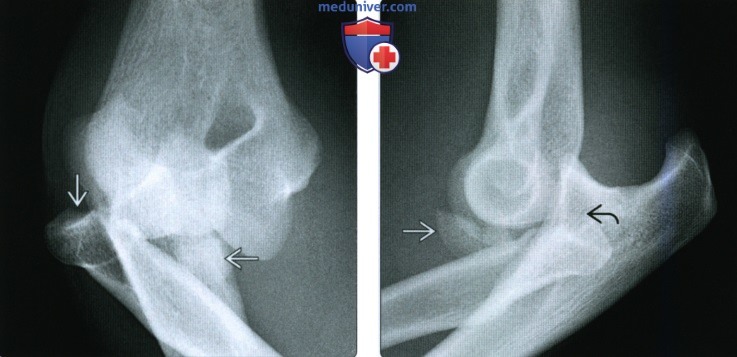
(Слева) На заднепередней рентгенограмме у мужчины 37 лет после ДТП на мотоцикле определяется раздробление дистального эпиметафиза лучевой кости с образованием четырех отдельных отломков: диафиз лучевой кости, шиловидный отросток лучевой кости, ладонная полулунная ямка и тыльная полулунная ямка. Этот перелом переходит на лучезапястный сустав, но не затрагивает дистальный лучелоктевой сустав.
(Справа) На боковой рентгенограмме у этого же пациента определяется уменьшение нормального ладонного наклона и незначительное расширение между ладонными и тыльными участками перелома полулунной ямки.
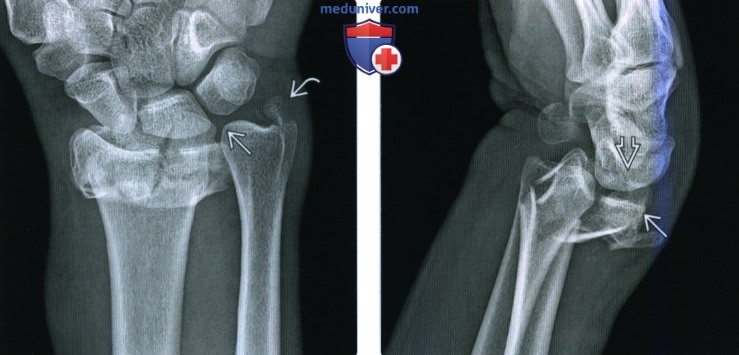
(Слева) На заднепередней рентгенограмме у мужчины 34 лет определяется оскольчатый перелом дистального эпиметафиза лучевой кости с укорочением дистального эпиметафиза лучевой кости и уменьшением нормального лучевого угла, которые ведут к образованию локтевого положительного отклонения. Перелом переходит как на лучезапястный, так и дистальный лучелоктевой суставы с переломом основания шиловидного отростка.
(Справа) На боковой рентгенограмме у этого же пациента определяется тыльное угловое отклонение и смещение тыльного отломка полулунной ямки. Кости запястья остаются на одной оси с тыльным отломком, аналогично перелому Бартона.
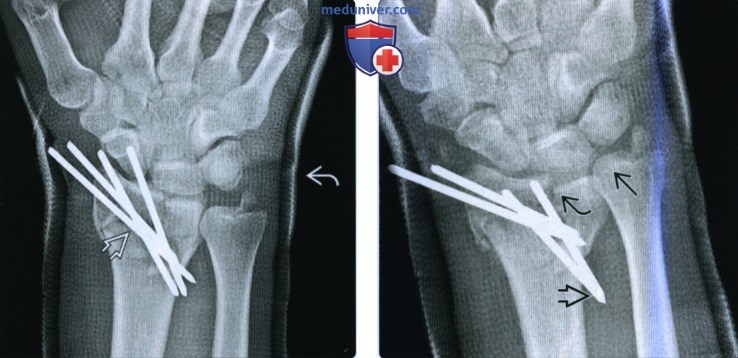
(Слева) На заднепередней рентгенограмме у этого же пациента определяется первичная послеоперационная рентгенологическая картина после закрытой репозиции с помощью подкожной фиксации спицами. Четыре спицы Киршнера пересекают шиловидный отросток и диафиз лучевой кости, восстанавливая высоту и угловое отклонение лучевой кости. Стекловолоконная лонгета на месте.
(Справа) На заднепередней рентгенограмме у этого же пациента через шесть недель определяется повторное смещение отломков перелома с миграцией спиц . Имеется западение лучевой суставной поверхности на 4 мм и возвращение исходного локтевого положительного отклонения.
д) Диагностическая памятка: 1. Следует учесть:
• Перелом Коллиса является только первым подтипом перелома дистального эпиметафиза лучевой кости; не описывает точно весь класс повреждений 2. Советы по интерпретации изображений:
• Все переломы дистального эпиметафиза лучевой кости следует специально исследовать для выявления:
о Уменьшения ладонного наклона, лучевого отклонения, высоты лучевой кости, внутрисуставного расширения, разрыва запястной дуги, перелома шиловидного отростка локтевой кости о Сопутствующих повреждений 3. Рекомендации по отчетности:
• Описывают смещение, внутрисуставное расширение, наличие/тяжести раздробления, ассоциированных повреждений
• Знакомятся с системой степеней, которой пользуется направляющий клиницист е) Список использованной литературы:
1. Porrino JA Jr et al: Fracture of the distal radius: epidemiology and premanagement radiographic characterization. AJR Am J Roentgenol. 203(3):551-9, 2014
2. Fallahi F et al: Explorative study of the sensitivity and specificity of the pronator quadratus fat pad sign as a predictor of subtle wrist fractures. Skeletal Radiol. 42(2):249-53, 2013
3. Randsborg PH et al: Fractures in children: epidemiology and activity-specific fracture rates. J Bone Joint Surg Am. 95(7):e421-7, 2013
4. Belloti JC et al: Are distal radius fracture classifications reproducible? Intra and interobserver agreement. Sao Paulo Med J. 126(3): 180-5, 2008 – Также рекомендуем “Признаки полулунного нагрузочного перелома” Редактор: Искандер Милевски. Дата публикации: 15.10.2020 Оглавление темы “Лучевая диагностика травм.”: - Рентгенограмма, КТ, МРТ при сесамовидных костях запясять и кисти
- Акронимы, эпонимы кисти и запястья
- Рентгенограмма, КТ, МРТ при акрониме, эпониме кисти и запястья
- Признаки ювенильного перелома дистального конца предплечья
- Рентгенограмма, МРТ, УЗИ при ювенильном переломе дистального конца предплечья
- Признаки перелома дистального эпиметафиза лучевой кости (перелома луча в типичном месте)
- Рентгенограмма при переломе дистального эпиметафиза лучевой кости (переломе луча в типичном месте)
- Признаки полулунного нагрузочного перелома
- Рентгенограмма, КТ, МРТ при полулунном нагрузочном переломе
- Признаки перелома шиловидного отростка локтевой кости
|