Рентгенограммы переломов костей предплечья у детей
Переломы предплечья у детей возникают достаточно часто и могут существенно различаться по тяжести и последствиям в зависимости от уровня и характера повреждения. Причиной травмы чаще становится падение на руку. О наличии перелома свидетельствует отек, резкая боль и нарушение движений. Возможны кровоизлияния, нередко наблюдается крепитация и подвижность фрагментов. Следует учитывать, что неполные переломы, переломы без смещения и повреждения по типу «сломанной зеленой ветки» по своим симптомам могут напоминать ушиб предплечья, лучезапястного или локтевого сустава. Основным дополнительным исследованием, используемым для подтверждения диагноза, является рентгенография. Лечение обычно консервативное: гипсовая повязка с последующим физиолечением. Операции требуются при значительном смещении фрагментов, повреждении нервов и сосудов.
Общие сведения
Переломы предплечья у детей являются самыми распространенными переломами костей конечностей. Повреждаться может как одна, так и обе кости предплечья. Иногда перелом одной кости сочетается с вывихом другой. Нарушение целостности кости может возникнуть в любом отделе: в верхней трети, в области диафиза или в нижней трети. Чаще всего возникают повреждения нижней трети предплечья чуть выше лучезапястного сустава.
При бытовой травме переломы предплечья у детей обычно изолированные. При падениях с высоты и автодорожной травме возможно сочетание с ЧМТ, переломами других костей конечностей, переломами таза, повреждениями грудной клетки, переломами позвоночника, спинномозговой травмой и тупой травмой живота.

Переломы костей предплечья у детей
Переломы верхней трети предплечья у детей
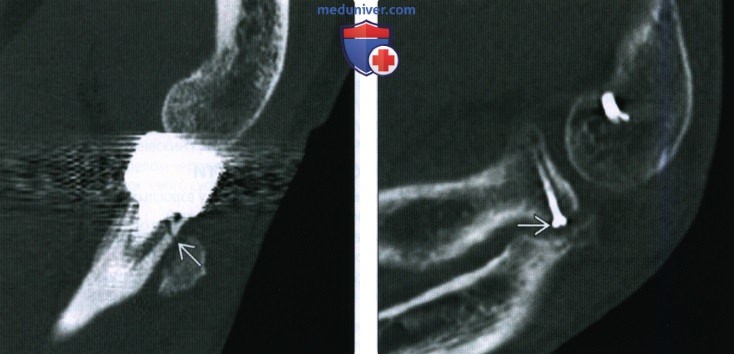
Перелом локтевого отростка локтевой кости может возникнуть при падении на локоть. Сустав отечен, его контуры сглажены. На коже видны кровоизлияния, в суставе может определяться гемартроз. Движения резко ограничены. При ощупывании выявляется локальная резкая болезненность по задней поверхности сустава. В ряде случаев обнаруживается патологическая подвижность и хруст. На рентгенографии локтевого сустава определяется перелом или эпифизеолиз. При повреждениях без смещения необходимо провести сравнительные снимки локтевых суставов и сравнить расположение ядер окостенений. В диагностически трудных случаях показаны КТ или МРТ локтевого сустава.
Если смещение отсутствует, накладывают гипс на 10-12 дней. При смещении более 4-5 мм проводят закрытую репозицию. Неудачное двукратное закрытое вправление является показанием к операции – открытой репозиции. Во время хирургического вмешательства отломок репонируют и подшивают кетгутовыми нитями к надкостнице локтевой кости. Затем накладывают гипс на 2 нед., после чего назначают ЛФК. Следует учитывать, что при околосуставных и внутрисуставных повреждениях костей предплечья массаж противопоказан, поскольку может спровоцировать рост избыточной костной мозоли с последующим частичным окостенением суставной сумки.
Перелом венечного отростка локтевой кости по клиническим проявлениям похож на ушиб локтевого сустава. Отек обычно не выражен. Возникает умеренная боль, объем движений уменьшен незначительно. Для дифференциальной диагностики с ушибом назначается рентгенография. Из-за малого размера венечного отростка и наслоения теней других костей рентгеновское исследование тоже не всегда дает возможность получить достоверные данные, поэтому детей с подозрением на такую травму в ряде случаев направляют на МРТ или КТ локтевого сустава. Лечение заключается наложении гипса на 10-12 дней. Потом ребенку назначают ЛФК.
Перелом Мальгеня (перелом локтевого отростка с вывихом костей предплечья) сопровождается яркой клинической картиной. Рука полусогнута и развернута ладонью вперед. Сустав увеличен в переднезаднем направлении, сзади выявляется деформация в виде уступа, спереди локтевой сгиб сглажен из-за припухлости, которую создают сместившиеся кости предплечья. Движения невозможны.
Для подтверждения диагноза выполняются рентгеновские снимки. При переломе Мальгеня возможно повреждение нервов, поэтому при первичном осмотре требуется консультация детского невропатолога или нейрохирурга. По показаниям назначают консультацию сосудистого хирурга. Лечение заключается во вправлении вывиха с одновременной репозицией сместившегося отломка. Затем накладывается гипс, и выполняются контрольные снимки. Фиксация проводится 10-12 дней, потом назначается физиотерапия и ЛФК. При неустранимом смещении костного фрагмента на 5 и более мм. показана операция.
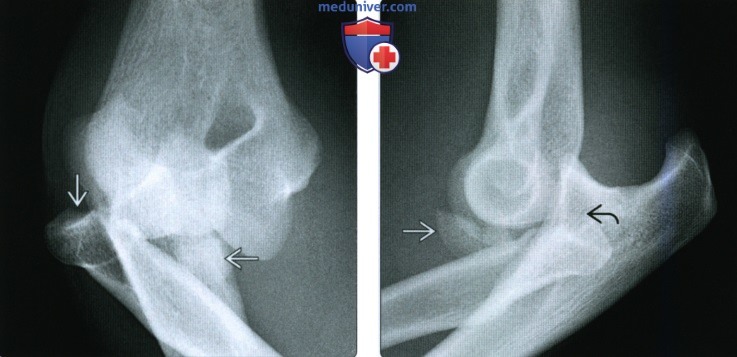
Перелом Монтеджа (перелом локтевой кости с вывихом головки луча) у детей наблюдается редко. Рука слегка согнута и свисает вдоль тела, движения невозможны. Положение кисти зависит от типа вывиха, возможен поворот ладони кнутри, кнаружи и нейтральное положение. В средней или верхней части предплечья выявляется отек и деформация. Если перелом расположен поблизости от локтевого сустава, отек на предплечье отсутствует, определяется только отек и деформация сустава. При пальпации локтевой ямки можно прощупать выступающую головку луча.
Решающую роль в постановке диагноза играет рентгенография. Обычно рентгендиагностика не представляет затруднений, однако при переломах Монтеджа у дошкольников распознавание вывиха головки может быть затруднено. В подобных случаях назначается КТ или МРТ. При переломе Монтеджа возможно повреждение локтевого нерва, поэтому обследование включает в себя консультацию невропатолога или детского нейрохирурга.
Лечение обычно консервативное. Под наркозом сначала вправляют вывих, а затем устраняют смещение костных фрагментов. Безуспешное двукратное вправление является показанием к операции. Гипс как при оперативном, так и при консервативном лечении сохраняют от 14 до 28 дней в зависимости от возраста ребенка и уровня перелома. После назначают ЛФК и физиолечение.
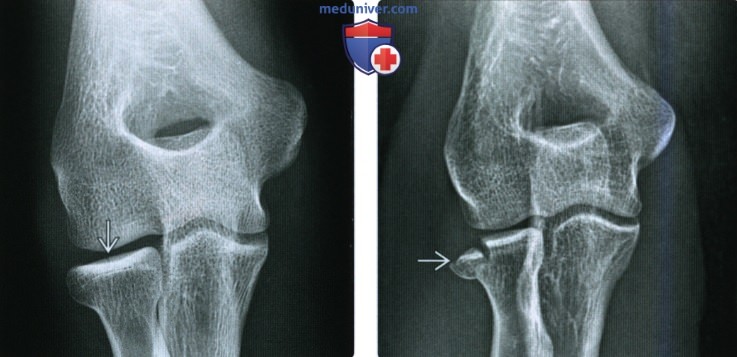
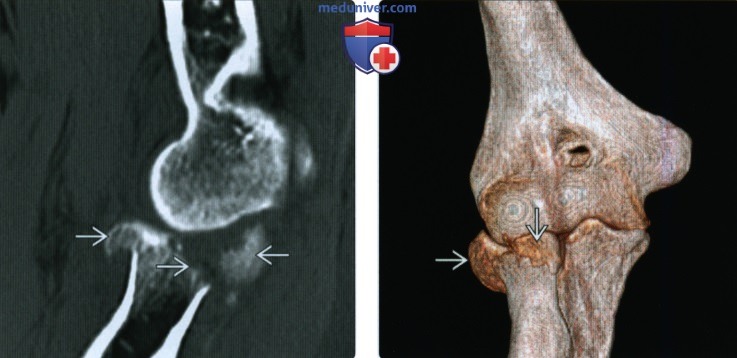
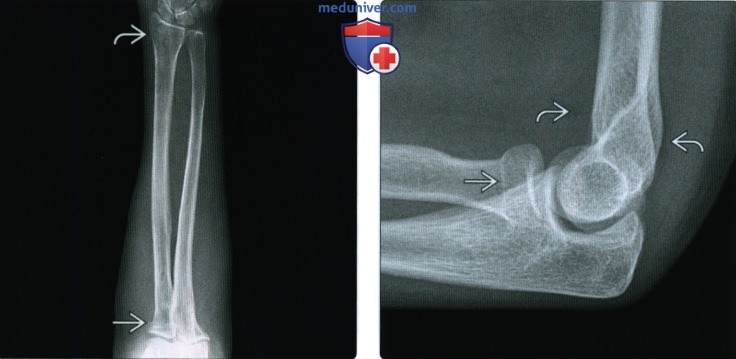
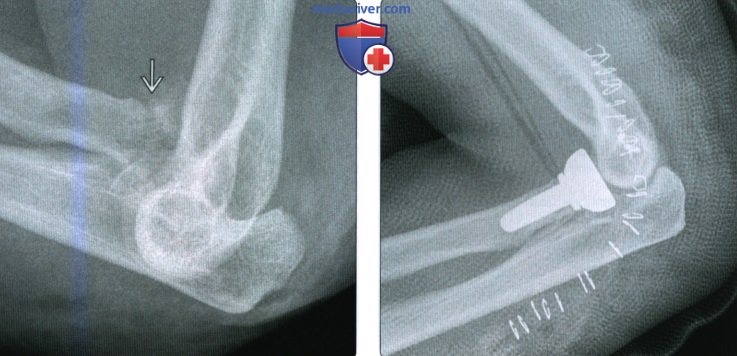
Перелом шейки лучевой кости сопровождается отеком и болью в проекции локтевого сустава. Сустав слегка согнут, ладонь повернута кнутри. Ощупывание наружной поверхности сустава болезненно. Разгибание и сгибание возможно, но вращательные движения резко ограничены. Рентгенография позволяет подтвердить диагноз и уточнить характер смещения фрагментов.
При небольшом смещении (до 1/4 диаметра) накладывают гипс на 7-10 дней. При выраженном расхождении отломков и угловом смещении необходима репозиция. В большинстве случаев отломки удается вправить без разреза, показанием к операции является неудачное двукратное вправление. При свежей травме в ряде случаев возможно проведение «подкожной репозиции» – вправление отломка с помощью тонкого зонда, введенного через небольшой разрез. Манипуляция осуществляется под рентгеновским контролем. Гипс после операции, а также после закрытой и подкожной репозиции сохраняется 10-12 дней. Потом назначают озокерит или парафин и ЛФК.
Диафизарные переломы предплечья у детей
Диафизарные переломы предплечья у детей относятся к группе самых тяжелых повреждений среди переломов костей предплечья. Возможно повреждение одной кости, однако чаще одновременно ломаются и локтевая, и лучевая кость. Клинически определяется выраженный отек, патологическая подвижность, деформация, костный хруст, значительное ограничение движений и резкая болезненность. Постановка диагноза обычно затруднений не вызывает. Для оценки тяжести травмы и выбора тактики дальнейшего лечения проводится рентгенография костей предплечья.
Лечение ведется в условиях детского травматологического отделения. Методом выбора является закрытая репозиция. Обычно костные фрагменты удается сопоставить, однако сложность анатомических взаимоотношений тканей в этой области не всегда позволяет полностью устранить смещение. Допустимым считается смещение по ширине до 1/3 и угловое смещение до 10 градусов в области диафиза и до 15-20 градусов в нижней трети. Если такого результата не удалось достичь, показано хирургическое лечение.
При диафизарных переломах предплечья у детей фиксация металлоконструкциями обычно не требуется. Отломки прочно сцепляются; если этого не происходит, их внедряют один в другой или сшивают кетгутовой нитью. В отдельных случаях проводят временную чрескожную фиксацию спицей в течение 10-12 дней. Гипс сохраняют до 4-5 нед. Затем назначают парафин, озокерит, ЛФК и массаж.
Надломы в диафизарной части предплечья являются менее тяжелой травмой. При таких травмах кости ломаются, как молодая зеленая веточка – с сохранением целостности коры (надкостницы). Предплечье болезненно, часто выявляется деформация вследствие углового смещения. Лечение амбулаторное. На руку накладывают гипс на 18-21 день. При выраженном угловом смещении предварительно осуществляют репозицию.
Переломы нижней трети предплечья у детей
Наиболее распространенными являются эпифизеолизы, складчатые (поднадкостничные) и обычные полные переломы. Реже наблюдается повреждение Галеацци – перелом луча в нижней трети диафиза с вывихом головки локтевой кости.
Повреждение Галеацци возникает при падениях на ладонь. В области предплечья со стороны мизинца появляется отек, деформация, кровоизлияния и резкая болезненность. На внутренней поверхности лучезапястного сустава определяется болезненная припухлость. Диагноз подтверждается при проведении рентгенографии. Проводится репозиция, 3-4 недели осуществляется фиксация гипсом. Потом назначается ЛФК, озокерит или парафин.
Складчатые переломы предплечья у детей обычно локализуются в области дистального метафиза. Причиной становится падение на ладонь. Клиника скудная. Отмечаются небольшие боли и умеренная припухлость чуть выше лучезапястного сустава. Ощупывание и осевая нагрузка болезненны. Рентгенография лучезапястного сустава подтверждает диагноз. В трудных случаях назначают МРТ или КТ лучезапястного сустава. Лечение проводят в травмпункте. На руку накладывают гипс на 2 нед. Потом назначают ЛФК.
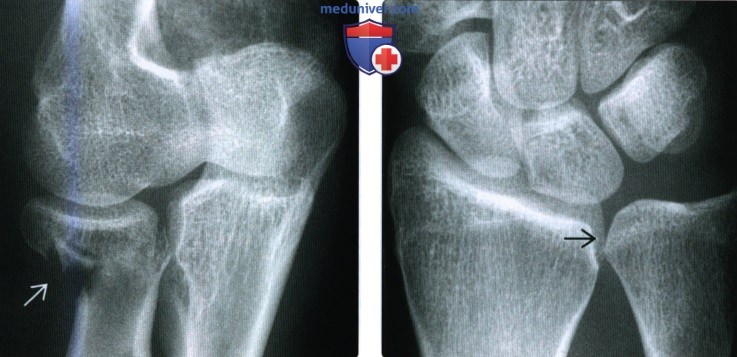
Эпифизеолиз дистального отдела лучевой кости – самая распространенная травма в группе переломов предплечья у детей. Эпифизеолиз луча может быть изолированным либо сочетаться с отрывом шиловидного отростка или с эпифизеолизом локтевой кости. Клиническая картина часто недостаточно четкая. В области лучезапястного сустава появляется припухлость и болезненность, которые родители иногда расценивают, как последствия ушиба. При значительном смещении симптомы выражены более ярко – возникает значительный отек, деформация и резкая боль.
Рентгенография лучезапястного сустава позволяет уточнить диагноз. Лечение осуществляется в травмпункте детским травматологом. При необходимости проводят репозицию и накладывают гипс на 3-4 нед. Затем направляют ребенка на ЛФК.
Источник
Переломы костей предплечья.
Эти переломы являются довольно распространенным повреждением верхней конечности и составляют 20-25% от всех переломов.
Различают следующие виды переломов предплечья:
1. Переломы диафиза костей предплечья со смещением и без смещения отломков, которые в свою очередь подразделяются на:
· Переломы обеих костей в верхней, средней и нижней трети диафиза;
· Изолированные переломы лучевой кости;
· Изолированные переломы локтевой кости;
2. Переломо-вывихи костей предплечья:
· Повреждения Монтеджи (изолированный перелом верхней трети локтевой кости и вывих головки луча):
· Повреждения Галеацци (перелом лучевой кости в нижней трети и вывих головки локтевой кости).
3. Переломы дистальной части лучевой кости:
· Переломы луча в типичном месте типа Колеса;
· Переломы луча в типичном месте типа Смита
Перелом Коллеса (разгибательный). Смещение отломка происходит к тылу и в лучевую сторону. Это наиболее частый вариант.
Перелом Смита (сгибательный). Происходит при согнутой кисти. Отломок смещается в ладонную сторону.
Переломы лучевой кости в типичном месте встречаются значительно чаще, чем все остальные локализации переломов костей предплечья. Зона перелома локализуется в месте перехода нижней трети диафиза луча с более прочным кортикальным слоем в эпиметафиз, в основном состоящий из губчатой кости и тонким кортикальным слоем. Возникают они во всех возрастных группах, но наиболее часто – у женщин пожилого возраста.
В зависимости от механизма травмы и вида смещения отломков различают 2 типа переломов луча в классическом месте :
Тип I (экстензионный, разгибательный, Колеса). Возникает при падении на разогнутую в лучезапястном суставе кисть. При этом дистальный отломок смещается в тыльную сторону. Линия перелома имеет косое направление. Нередко такой перелом сопровождается отрывом шиловидного отростка локтевой кости .
Тип П (флексионный, сгибательный, Смита). Встречается значительно реже, чем переломы I типа. Возникает при падении на согнутую в лучезапястном суставе кисть. Дистальный отломок при этом смещается в ладонную сторону. Направление линии перелома обратное перелому Колеса. Не всегда на рентгенограмме удается выявить направление плоскости излома или выяснить у больного механизм травмы. В этих случаях ведущим при установлении типа перелома луча является направление смещения периферического отломка.
Клиника. Больные жалуются на умеренные боли в месте поврежденья, ограничение двигательной активности кисти и пальцев из-за боли. При осмотре выявляется характерная штыкообраэная или “вилкообразная” деформация с отклонением кисти в лучевую сторону. Деформация выше лучезапястного сустава обусловлена смещением отломков. Пальпация перелома вызывает усиление боли. Крепитация отломков выявляется редко. Ограничение активных движений в лучезапястном суставе выражено из-за наличия болевого синдрома.
У детей в этом месте чаще возникают разгибательные неполные поднадкостничные переломы по типу “зеленой ветки”. У подростков и детей старшего возраста – нередки эпифизеолизы дистального эпифиза лучевой кости. Механизм травмы и механогенез смещения отломков таков же, как и при переломах луча I или П типа. Диагноз устанавливается клинически с дополнительным рентгенологическим исследованием.
Вид перелома
Смещение периферического отломкаСмещение под углом, открытымНаправление линии перелома (кисть на негатоскопе обращена кверху)
Колеса
В тыльную сторонуВ тыльную сторонуС ладонной поверхности снизу, в тыльную сторону кверху
Смита
В ладонную сторонуВ ладонную сторонуС тыльной поверхности сверху в ладонную сторону книзу
Источник
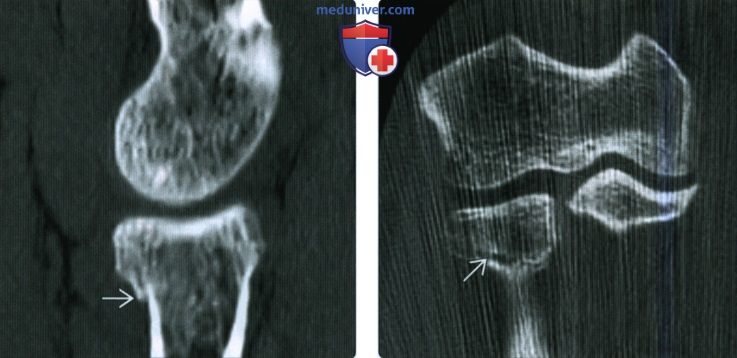
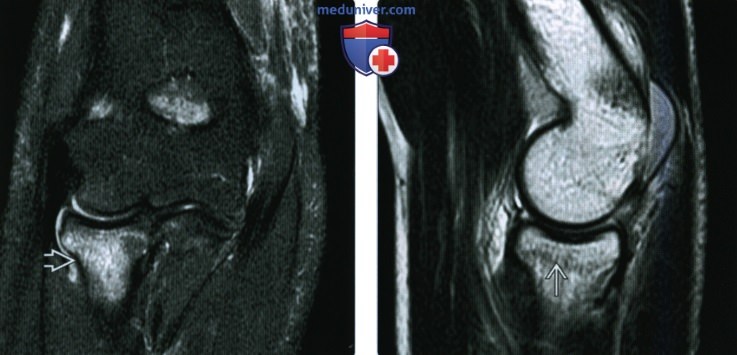
Рентгенограмма, КТ, МРТ при переломе головки и/или шейки лучевой костиа) Синонимы: б) Визуализация: 1. Общая характеристика:
2. Рентгенография при переломе головки и/или шейки лучевой кости: 3. КТ при переломе головки и/или шейки лучевой кости: 4. МРТ при переломе головки и/или шейки лучевой кости: 5. Рекомендации по визуализации:
в) Дифференциальная диагностика перелома головки и/или шейки лучевой кости: 1. Перелом головки мыщелка плечевой кости: 2. Остеоартрит локтевого сустава: 3. Вывих предплечья: 4. Подвижный локтевой сустав:
г) Патология: 1. Общая характеристика: 2. Стадирование, градации и классификация перелома головки и/или шейки лучевой кости: д) Клинические особенности: 1. Проявления: 2. Демография: 3. Течение и прогноз: 4. Лечение: е) Диагностическая памятка: 1. Следует учесть: 2. Советы по интерпретации изображений: 3. Рекомендации по отчетности: ж) Список использованной литературы: – Также рекомендуем “Признаки перелома локтевого отростка” Редактор: Искандер Милевски. Дата публикации: 8.10.2020 |
Источник