Репозиция перелома головки лучевой кости у детей
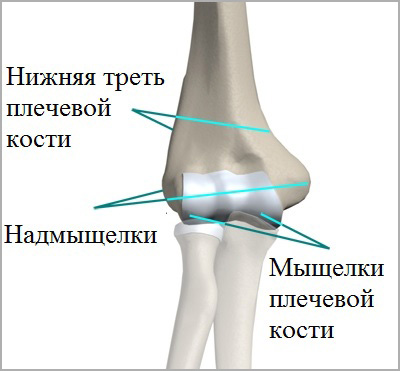
В проксимальной части лучевой кости у детей наблюдаются в основном эпифизеолизы и переломы на уровне шейки. Переломы эпифиза встречаются очень редко и только у детей старшего возраста. Переломы являются следствием непрямого механизма травмы и возникают при падении на прямую или слегка согнутую в локтевом суставе руку. При этом предплечье находится в положении отведения и супинации. Переломы верхнего конца лучевой кости нередко сочетаются с переломами локтевой кости и вывихами в плечелучевом сочленении.
Клиническая и рентгенологическая картина
Отмечается умеренная припухлость локтевого сустава, движения в нем болезненны, особенно супинация и пронация предплечья. Давление на головку лучевой кости также болезненно. Отчетливо обнаруживается гемартроз. Диагноз подтверждается рентгенологическим исследованием локтевого сустава в двух плоскостях. Трудности при интерпретации рентгенограмм могут возникнуть при эпифизеолизах головки лучевой кости без смещения и у маленьких детей, у которых в эпифизе не появилось еще ядро окостенения. Как показывает практика, диагностические ошибки встречаются при полном смещении эпифиза головки лучевой кости кзади, когда тень его наслаивается на локтевую кость. Такие повреждения встречаются только у детей 13-14 лет. Но при внимательном изучении рентгенограмм этой ошибки удается избежать. У большинства пострадавших наблюдается характерное смещение головки лучевой кости кнаружи и кпереди. Она также наклонена в эти стороны. В силу анатомического строения локтевого сустава под головкой лучевой кости определяется, как правило, спрессованное костное вещество в виде интенсивной тени. При остеоэпифизеолизе смещается метафизарный фрагмент. Нередко встречается и полное смещение головки лучевой кости кпереди, кнаружи или кзади. Иногда головка лучевой кости определяется в подкожной клетчатке области локтевого сустава.
Лечение
При отсутствии смещения отломков лечение заключается в иммобилизации травмированной руки задней гипсовой лонгетой до 3 недель. Опыт показал, что смещение до 60° обычно удается устранить закрытым методом. При большем смещении определяют показания для оперативного вмешательства. Существуют много способов закрытой репозиции, но их можно разделить на два направления. При одном – вправление производят в положении супинации предплечья. При другом – в положении пронации. Второе направление более обоснованно, так как учитывает механизм возникновения травмы. При открытой репозиции отмечается, что в положении пронации дистальный отломок подходит к раневой поверхности головки лучевой кости.
Техника репозиции заключается в том, что при тяге и противотяге и полном разгибании в локтевом суставе попеременно производят крайнюю супинацию и пронацию предплечья. Одновременно хирург давлением пальцев стремится сместить головку лучевой кости до полного сопоставления. Этот прием важен потому, что отломки часто сцеплены между собой. Делают несколько указанных ротационных движений предплечья и завершают крайней пронацией. В этом положении накладывают заднюю гипсовую лонгету от оснований пальцев до верхней трети плеча. Иммобилизацию продолжают не менее 3 недель.
При безуспешности закрытой репозиции и при больших смещениях отломков показано оперативное лечение. Принято считать, что при данных переломах оно дает плохие результаты. Однако детальное изучение этого вопроса показывает, что неудовлетворительные результаты операций объясняются не только большим смещением отломков, тяжестью травмы, но и ошибками, допущенными в ходе вмешательств. Как показывает опыт, при данных переломах, даже при значительных смещениях, сохраняется мягкотканная связь между отломками. Через нее продолжает осуществляться кровоснабжение центрального отломка. Опыт также показывает, что при вправлении головки лучевой кости хирург часто испытывает определенные трудности. Вследствие этого он нередко нарушает мягкотканную связь между отломками, что приводит к нежелательным последствиям.
Открытую репозицию осуществляют через заднелатеральный доступ. Вскрывают капсулу сустава, удаляют сгустки крови. Оценивают положение лучевой кости, величину смещения, характер мягкотканной связи между отломками. Отклоняют предплечье кнутри, тем самым открывают латеральную часть локтевого сустава. Давлением на головку лучевой кости пытаются сместить ее в суставную щель. Если костное вещество шейки лучевой кости спрессовано, то головка лучевой кости не удерживается в правильном положении, а наклоняется в сторону деформации шейки лучевой кости, и ее фиксируют спицей. Если головку лучевой кости не удается приподнять и вправить, не повредив связь между отломками, то в качестве элеватора используют шило, которое проводят через перемычку между отломками. Если головка лучевой кости полностью свободна, то ее вправляют, при этом не допускают ротации головки вокруг продольной оси шейки. Рану зашивают послойно. Руку фиксируют под углом 100-110°, в среднем положении предплечья.
Срок иммобилизации зависит от степени нарушения кровоснабжения головки лучевой кости. При сохранении мягкотканной перемычки между отломками иммобилизацию осуществляют в течение 4-5 недель, при полном разъединении отломков продолжительность ее увеличивают до 7 недель. В первые дни применяют поле УВЧ, которое оказывает благоприятное влияние на процесс заживления перелома, способствует более быстрому рассасыванию отека и кровоизлияний. После прекращения иммобилизации начинают постепенную разработку движений в локтевом суставе по принятым правилам, обращая особое внимание на восстановление супинации и пронации предплечья. В большинстве случаев достигают полного выздоровления. Однако наблюдается и резкое нарушение функции локтевого сустава при значительном или полном нарушении кровоснабжения головки лучевой кости. В ней происходят дегенеративно-дистрофические процессы. Возникает реваскуляризация головки и, как следствие, образуются оссификаты, которые, естественно, отрицательно влияют на функцию локтевого сустава, особенно страдает ротация предплечья. Это естественный процесс. На рентгенограммах наблюдается характерная картина, появляется тень оссификата в виде серпа, идущего между головкой и метафизом лучевой кости. Контрактура в локтевом суставе трудно поддается лечению. Иногда возникает радиоульнарный синостоз. Такое осложнение возникает обычно у детей старшей возрастной группы.
Потому в тех случаях, при которых прогнозируют тяжелые контрактуры в локтевом суставе, в последние годы у детей старшего возраста прибегают к удалению головки лучевой кости с хорошим функциональным результатом. У детей младшего возраста удаление головки является калечащей операцией, приводящей к значительной деформации верхней конечности, вальгусному отклонению предплечья. Реваскуляризация головки у них идет более активно, и функция локтевого сустава страдает меньше.
Переломы проксимальной части лучевой кости в сочетании с переломами локтевой кости
Одним из типичных сочетаний повреждений локтевого сустава является перелом головки и шейки лучевой кости с одновременным переломом локтевой кости. Это повреждение встречается сравнительно редко. Преимущественный возраст пострадавших – 7-12 лет.
Клиническая картина и диагностика
Клиническая картина имеет некоторые особенности, присущие этим повреждениям. Отмечается равномерная припухлость локтевого сустава. Нередко имеется вальгусное отклонение предплечья. Пальпация выявляет локальную болезненность в области головки лучевой кости и на том или ином уровне проксимальной части локтевой кости. Решающее диагностическое значение имеет рентгенологическое исследование.
Подробное изучение механизма возникновения травмы, клинических и рентгенологических признаков убеждает в практической целесообразности выделения двух главных видов этих повреждений:
отводящего;
разгибательного.
Отводящие переломы возникают при падении с упором на разогнутую руку при условии форсированного наружного отклонения предплечья. При этом возникает перелом шейки лучевой кости или остеоэпифизеолиз ее головки, а также перелом локтевой кости в проксимальной части. Смещение отломков лучевой кости обычно бывает значительным: под углом 60-90° и по ширине более половины поперечника кости. Однако контакт между отломками, как правило, сохраняется. Перелом локтевой кости возникает на различных уровнях. Характерно, что перелом в проксимальной трети возникает у детей младшего возраста. Смещение отломков бывает в основном только под углом, открытом кнаружи, и не превышает 20-30°. Чаще наблюдается перелом локтевого отростка. Значительного расхождения отломков не наблюдается.
Лечение
Техника репозиции при отводящем переломе заключается в стремлении одновременно устранить смещение отломков лучевой и локтевой костей. Ассистент фиксирует плечо в дистальной части и осуществляет противотягу. Хирург одной рукой захватывает дистальную часть предплечья, пронирует его, полностью разгибает конечность в локтевом суставе и осуществляет тракцию по оси конечности. Другой рукой он захватывает проксимальную часть предплечья так, что I палец располагается по латеральной поверхности локтевого сустава в области головки лучевой кости и препятствует ее смещению при выполнении давящих приемов репозиции. Одновременно с этим второй рукой он отклоняет предплечье кнутри, тем самым устраняет угловое смещение локтевой кости, а также смещение отломков лучевой кости. Этот прием не всегда приводит к желаемому результату. Поэтому в таких случаях хирург производит более значительное приведение предплечья. Оно возможно из-за имеющегося перелома лучевой кости. При таком отклонении предплечья раневая поверхность периферического отломка лучевой кости оказывается направленной навстречу раневой поверхности центрального отломка, что позволяет произвести стыковку их. Это осуществляет хирург I пальцем. Далее он несколько отводит предплечье и восстанавливает правильное соотношение в плечелучевом сочленении и ось локтевой кости. Предплечье сгибают до 170° и руку иммобилизуют гипсовой лонгетой.
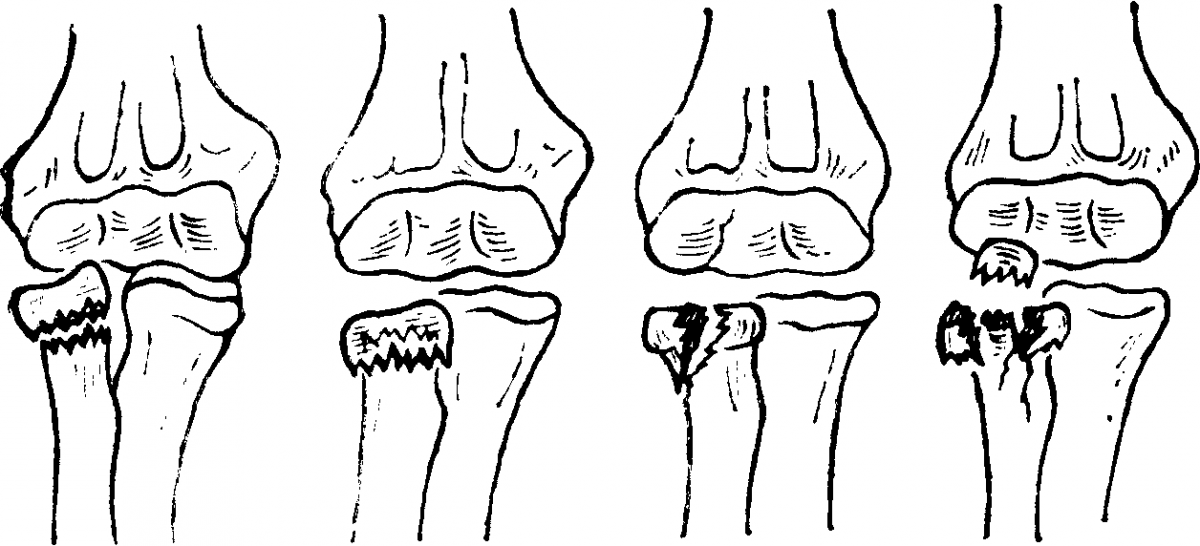
Перелом шейки лучевой кости
Разгибательные переломы происходят от насильственного переразгибания в локтевом суставе или прямого удара по задней поверхности верхней части предплечья. У всех пострадавших рентгенологическая картина практически одинакова. Это остеоэпифизеолиз головки лучевой кости и перелом локтевой кости на границе проксимальной и средней третей со смещением под углом, открытым кзади. Такая рентгенологическая картина напоминает переломовывих Монтеджи, но при данном повреждении нет вывиха головки лучевой кости, а имеется остеоэпифизеолиз со смещением дистального отломка кпереди. Описанные переломы встречаются только у детей 12-14 лет.
Методика вправления разгибательных переломов также продиктована особенностями механизма возникновения травмы и смещения отломков. Оба перелома устраняют одновременно. Хирург захватывает одной рукой дистальную часть предплечья и осуществляет тракцию по оси при разогнутой в локтевом суставе конечности. Второй рукой захватывает предплечье у локтевого сустава так, что I палец его располагается по передней поверхности предплечья. Им он давит на центральный конец периферического отломка лучевой кости и смещает его кзади, приближая к раневой поверхности головки лучевой кости. В этот момент хирург сгибает конечность в локтевом суставе до острого угла. В этом положении накладывают заднюю гипсовую лонгету.
Определяя оптимальный срок иммобилизации, принимают во внимание возраст пострадавшего, уровни перелома локтевой кости и др. В среднем он составляет 4-5 недель.
Переломы шейки лучевой кости в сочетании с вывихом в плечелоктевом сочленении.
Переломы шейки лучевой кости с одновременным вывихом в плечелоктевом суставе составляют 1,8% от числа всех переломов шейки лучевой кости. Характерен узкий возрастной диапазон пострадавших – 9-14 лет. Травмы наиболее часто возникают при падении с упором на кисть разогнутой руки.
Клинико-рентгенологическая характеристика
На основании только клинических признаков правильный диагноз установить трудно. Отмечаются припухлость локтевого сустава, деформация его, отчетливое пружинистое сопротивление при попытках движений в локтевом суставе, резкая болезненность при давлении на область головки лучевой кости. Изучение рентгенологической картины позволяет различить два вида повреждений: с задним и передним вывихом в плечелоктевом сочленении. Последнее бывает крайне редко.
При переломе шейки лучевой кости с задним вывихом в плечелоктевом суставе периферический отломок лучевой кости смещен кзади и кверху вместе с локтевой костью, а также ротирован кнаружи. Смещение этого отломка кзади, как правило, полное. Сохраняется контакт между головкой мыщелка плеча и головкой лучевой кости. Но встречаются подвывихи и даже вывихи головки лучевой кости.
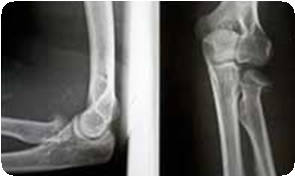
Лечение
Руководствуясь особенностями механизма травмы и характера смещения фрагментов, перелом и вывих стремятся выправить одновременно. При заднем вывихе методика вправления заключается в следующем. Ассистент фиксирует плечо больного, осуществляет противотягу и производит давление на локтевой отросток, способствуя тем самым смещению его в дистальном направлении и вправлению вывиха локтевой кости. Хирург одной рукой захватывает дистальную часть предплечья, пронируя его, устраняя ротацию дистального отломка лучевой кости наружу, и осуществляет тракцию. Другой рукой он захватывает проксимальную часть предплечья так, что I пальцем давит спереди на головку лучевой кости, тем самым ограничивает подвижность и препятствует смещению ее кпереди в момент вправления. Далее, не прекращая тяги за предплечье, сгибает конечность в локтевом суставе. При этом возникает щелчок, что свидетельствует о вправлении вывиха. При этом происходит также сопоставление отломков лучевой кости, так как при этом периферический отломок ее смещается кпереди и подходит к центральному. Если сопоставление отломков оказывается неполным и сохраняется определенное смещение, то его устраняют способом, который заключается в том, что при тяге за предлечье и давлении на головку лучевой кости поочередно производят супинацию и пронацию предплечья. В положении пронации, в котором завершают вправление и фиксируют руку, раневая поверхность дистального отломка лучевой кости подходит к раневой
поверхности головки лучевой кости и наступает их сопоставление. Предплечье сгибают до 170° и накладывают заднюю гипсовую лонгету. При таком положении локтевого сустава не происходит вторичного вывиха и смещения отломков.
Если сопоставление отломков лучевой кости не приводит к успеху, то прибегают к оперативному лечению. Головку лучевой кости фиксируют чрессуставно, при помощи спицы.
При переднем вывихе локтевой кости периферический отломок лучевой кости вместе с вывихнутой локтевой костью смещен кпереди. Головка лучевой кости находится впереди головки мыщелка плечевой кости, правильно контактирует с последней и находится в том положении, когда конечность сгибают в локтевом суставе до 90°. Иными словами, соотношения в плечелоктевом суставе не нарушены. Наблюдается отрыв верхушки локтевого отростка с большим смещением.
При переднем вывихе закрытое вправление также производят одномоментно. Оно заключается в тракции за предплечье, давлением пальцами на головку мыщелка плечевой кости с последующим сгибанием предплечья в локтевом суставе до 170°.

Принципиальным является вопрос об определении оптимальных сроков иммобилизации. Они зависят не только от возраста пострадавшего, но и от степени адаптации отломков и нарушения кровоснабжения головки лучевой кости. В среднем иммобилизация длится 4-5 недель. При полном разъединении отломков ее увеличивают до 8 недель. Как показал опыт, при достаточном периоде покоя локтевого сустава течение повреждения является более благоприятным.
Необходимо подчеркнуть, что при одномоментном и целенаправленном закрытом вправлении переломовывихов часто удается достигнуть желаемого результата даже при значительных смещениях отломков лучевой кости.
При переломах шейки лучевой кости, сросшихся при удовлетворительном положении отломков, и отсутствии нарушения гемодинамики восстановление функции локтевого сустава происходит без осложнений. Однако не устранение смещения, нарушение васкуляризации головки лучевой кости приводят к организации сгустков крови, минерализации мягких тканей в области перелома. На рентгенограммах выявляются дегенеративно-дистрофические изменения. Происходят реваскуляризация головки лучевой кости, образование оссификатов. Клинически это проявляется нарушением сгибания и разгибания в локтевом суставе. Особенно страдают ротационные движения предплечья, поэтому восстановлению их уделяют особое внимание. В таких случаях восстановление функции локтевого сустава требует длительного времени, особенно у старших детей, требует большого врачебного искусства и терпения. Самым хорошим лекарством в таких случаях является время. Пассивные, насильственные движения, движения, вызывающие боль, применять нельзя, так же как и парафин, озокерит, массаж области локтевого сустава.
Техника ЛФК проста. Плечо и предплечье укладывают на стол. Локтевой сустав должен быть фиксированным, прижатым к плоскости стола. В таком положении производят дозированные сгибания и разгибания в локтевом суставе, а также одновременные ротационные движения предплечья в различных его положениях. В дальнейшем подключают электрофорез лидазы, калия йодидом и другими препаратами.
Источник
Переломы головки и шейки лучевой кости. Диагностика и лечение
Переломы головки и шейки лучевой кости у взрослых встречаются довольно часто. Для полной и безболезненной пронации и супинации важно, чтобы движения головки лучевой кости были плавными. При ее раздроблении или смещении может развиться артрит с ограничением движений. Выбор метода лечения должен в первую очередь основываться на восстановлении и сохранении полного объема движений. Следующая классификация основана на принципах лечения. В целом при переломах I типа выполняют закрытую репозицию (по крайней мере вначале), в то время как переломы II типа требуют открытой репозиции. Относительно методов лечения больных с этими переломами, особенно в посттравматическом периоде во время иммобилизации, существуют две точки зрения, которые будут обсуждаться ниже.
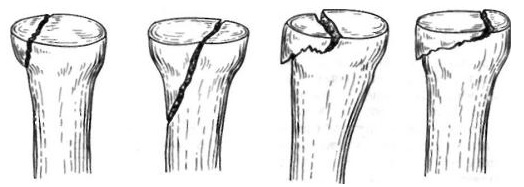
Чаще всего встречается непрямой механизм травмы — падение на вытянутую руку. При разогнутом локте действующая сила толкает лучевую кость на головчатое возвышение плечевой кости, что приводит к краевому перелому головки или перелому шейки лучевой кости. По мере нарастания силы может произойти раздробление, вывих или смещение фрагментов. Типы переломов у взрослых и детей варьируются вследствие различной прочности проксимального отдела лучевой кости. У взрослых типичны внутрисуставные краевые и оскольчатые переломы головки или шейки. У детей чаще наблюдаются смещения по линии эпифизарной ростковой зоны или шейки лучевой кости, в то время как внутрисуставные повреждения встречаются редко.
Наличие признака выпячивающейся жировой подушки спереди или сзади указывает на значительное растяжение суставной капсулы.
Аксиома: при травме локтевого сустава, когда перелом не выявляется рентгенологически, наличие признака жировой подушки сзади позволяет предположить перелом головки лучевой кости.
Над областью головки лучевой кости отмечают болезненность и опухание вследствие гемартроза. Боль усиливается при супинации предплечья и связана с ограничением подвижности в суставе. У детей с эпи-физеолизом опухание может быть незначительным, но боль усиливается при пальпации или движении. Если больной жалуется на боль в области запястья, предполагают разрыв дистального лучелоктевого сустава.
Аксиома: боль в области запястья при наличии оскольчатого перелома головки лучевой кости предполагает разрыв дистального лучелоктевого сустава.
Сопутствующее повреждение головчатого возвышения подозревают во всех случаях перелома проксимального отдела лучевой кости.
Аксиома: при всех переломах головки или шейки лучевой кости тщательно обследуют головчатое возвышение на наличие перелома.
Лечение перелома головки и шейки лучевой кости
Некоторые авторы рекомендуют раннюю аспирацию выпота из полости сустава для уменьшения боли и ускорения восстановления движений. Методика пункции сустава заключается в следующем:
1. Обработайте кожу над областью локтевого сустава.
2. В латеральном отделе локтевого сустава постройте воображаемую фигуру треугольника, соединив 3 точки: головку лучевой кости, латеральный надмыщелок и локтевой отросток. В этой области суставная капсула укрыта только кожей и локтевой мышцей и нет важных сосудисто-нервных образований.
3. Обезбольте кожу ксилокаином.
4. Используя шприц емкостью 20 мл и иглу 18-го размера, проколите суставную капсулу, направляя иглу медиально и перпендикулярно коже. После введения иглы в полость сустава аспирируйте кровь (обычно 2—4 мл).
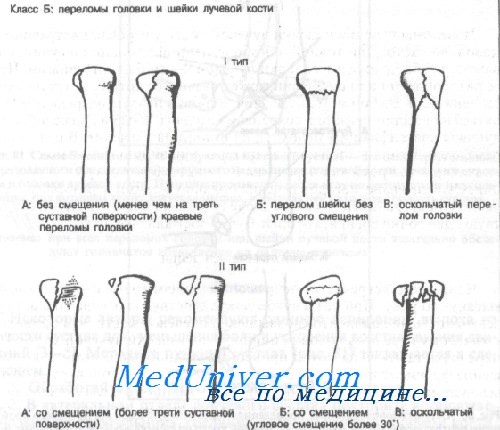
Класс Б: тип IA (краевые без смещения). При переломах головки лучевой кости, если повреждено менее трети суставной поверхности или если смещение менее 1 мм (краевые переломы или минимальные компрессионные переломы), лечение ограничивается большой задней лонгетой для верхней конечности или циркулярной гипсовой повязкой (см. Приложение). Через 2 нед ношения поддерживающей повязки большинство хирургов рекомендуют начинать двигательные упражнения.
Класс Б: тип IБ (переломы шейки без углового смещения), тип IB (оскольчатые переломы головки). Переломы шейки с образованием угла менее 30° лечат иммобилизацией в длинной задней лонгете, больного направляют к ортопеду. Этот метод лечения остается спорным, и некоторые хирурги рекомендуют удаление головки. При переломах типа IБ следует попытаться уменьшить угол, в то время как при переломах типа IB возможно консервативное лечение.
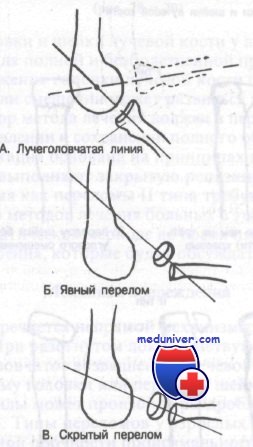
Лучеголовчатая линия, проведенная через центр лучевой кости, должна пройти через центр головчатого возвышения плечевой кости на снимке в боковой проекции. Б. У больных с переломом лучевой кости и незакрывшейся эпифизарной зоной роста этот снимок может помочь поставить диагноз. В. Это особенно справедливо при скрытом переломе, показанном здесь
Класс Б: тип IIА (со смещением). Переломы со смещением и повреждением менее трети суставной поверхности необходимо репонировать; двигательные упражнения начинают как можно раньше.
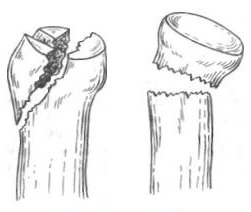
Если смещение более 1 мм или длина участка вдавления превышает 3 мм с разрушением более трети суставной поверхности, рекомендуется резекция головки. Однако вопрос о целесообразности хирургического лечения остается спорным. Авторы рекомендуют в центре неотложной помощи ограничиться пункцией сустава, аспирацией и наложением длинной задней лонгеты с локтевым суставом, согнутым под углом в 90 градусов в нейтральном положении предплечья. При всех переломах этого типа показано раннее направление к специалисту.
Класс Б: тип IIБ (со смещением), тип IIB (оскольчатые). При угловом смещении головки более 30° или ее сильном раздроблении рекомендуется ранняя (в течение первых 5 дней) резекция.
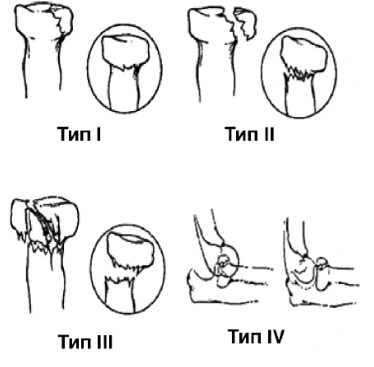
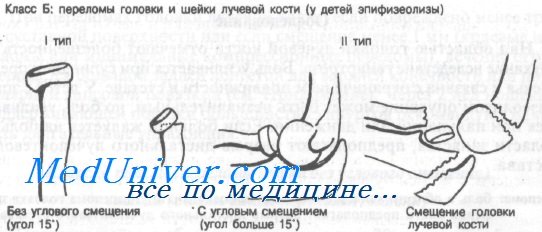
Класс Б: Переломы головки и шейки лучевой кости – эпифизеолизы у детей
Класс Б: I тип (без углового смещения). Переломы с угловым смещением менее 15° лучше всего лечить иммобилизацией в течение 2 нед в длинной задней лонгете. Следующие за этим активные упражнения выполняются с поддерживающей повязкой. Угловое смещение в процессе роста постепенно выправится.
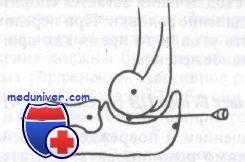
Самое безопасное место для пункции локтевого сустава — это центр треугольника, образованного при соединении наружного надмыщелка плечевой кости, локтевого отростка и головки лучевой кости. Пункцию производят, вводя иглу по центру этого треугольника, под которым лежит локтевая мышца, а сразу за ней находится полость сустава
Класс Б: II тип (с угловым смещением). При угловой деформации более 15° руку следует иммобилизовать задней лонгетой и направить больного для репозиции под общей анестезией. Попытки репозиции без адекватной анестезии сложны для выполнения и чреваты осложнениями.
Угловое смещение более 60° рассматривается как переломовывих и обычно требует открытой репозиции. Закрытая репозиция редко бывает успешной.
Этим переломам часто сопутствуют осложнения, нарушающие функцию конечности.
1. Пациенты с переломами головки или шейки лучевой кости, сопровождающимися вывихом в локтевом суставе, подлежат раннему направлению к ортопеду, поскольку костные фрагменты, лежащие над плечевой мышцей, могут привести к оссифицирующему миозиту с ограничением и болезненностью движения в суставе.
2. Ранние движения должны быть строго ограничены только до медленных активных упражнений. Пассивное растяжение или интенсивные упражнения противопоказаны, ибо они часто заканчиваются увеличением отека и развитием более обширного спаечного процесса с вторичной контрактурой сустава.
3. В результате неадекватной репозиции или иммобилизации может произойти неправильное сращение, что часто приводит к ограничению объема движений в суставе.
4. Вальгусная деформирующая сила часто приводит к повреждению локтевой коллатеральной связки с последующим рецидивирующим вывихом.
5. Переломы головчатого возвышения часто связаны с переломами головки лучевой кости.
6. У 50% больных после удаления головки лучевой кости отмечаются боль и подвывих в дистальном лучелоктевом суставе.
7. У детей не столь редким осложнением является отрывной перелом медиального надмыщелка вследствие действующей в вальгусном направлении силы.
8. Повреждения нервов — редкие осложнения. Лучевой нерв повреждается чаще, чем локтевой или срединный.
– Также рекомендуем “Переломы венечного отростка. Диагностика и лечение”
Оглавление темы “Переломы костей запястья, предплечья”:
- Перелом ладьевидной кости. Диагностика и лечение
- Перелом трехгранной кости. Диагностика и лечение
- Перелом головчатой кости. Диагностика и лечение
- Перелом крючковидной кости. Диагностика и лечение
- Перелом кости трапеции. Диагностика и лечение
- Перелом гороховидной кости. Диагностика и лечение
- Классификация переломов лучевой и локтевой костей
- Перелом локтевого отростка. Диагностика и лечение
- Переломы головки и шейки лучевой кости. Диагностика и лечение
- Переломы венечного отростка. Диагностика и лечение
Источник
